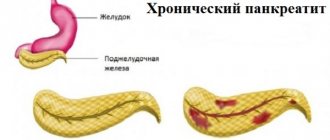
Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Поджелудочная железа осуществляет важные функции:
- секрецию большинства пищеварительных ферментов
- выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет)
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Причины развития панкреатита
Наиблее часто встречающаяся причина развития хронического панкреатита — употребление алкоголя, причем качество и сырье, из которого сделан напиток, не имеют значения.
Другие причины
- Токсины и факторы метаболизма:
- злоупотребление алкоголем
- курение
- повышенное содержание кальция в крови (развивается у больных с опухолью паращитовидных желез)
- избыточное питание и употребление жирной пищи
- дефицит белков в пище
- действие медикаментов и токсинов
- хроническая почечная недостаточность
- Закупорка протока поджелудочной железы:
- камнями, находящимися в этом протоке
- вследствие нарушения работы сфинктера Одди
- перекрытие протока опухолью, кистами
- посттравматические рубцы панкреатических протоков (осложнение эндоскопических процедур: папиллосфинктеротомии, удаления камней и т.д.)
- Патология желчного пузыря и желчевыводящих путей.
- Патология двенадцатиперстной кишки.
- Последствие острого панкреатита.
- Аутоиммунные механизмы.
- Наследственность (мутации генов, дефицит 1-антитрипсина и т.д.).
- Гельминты.
- Недостаточное поступление в поджелудочную железу кислорода из-за атеросклероза сосудов, питающих кровью этот орган.
- Врожденные аномалии развития поджелудочной железы.
- Идиопатический хронический панкреатит (причину установить не удается).
Причины
Заболевание возникает под действием таких факторов:
- в 60% случаев причина панкреатита – употребление алкоголя; однако заболевание развивается лишь у 5 – 7% пьющих людей, что обусловлено генетической предрасположенностью к нему;
- желчнокаменная болезнь, хронический холецистит и другие состояния, сопровождающиеся застоем желчи;
- рубцовая деформация 12-перстной кишки, опухоль Фатерова соска, то есть механические препятствия для выхода панкреатического сока в кишечник;
- муковисцидоз – генетическое заболевание с нарушением секреторной активности желез, сопровождается поражением органов дыхания;
- нарушения липидного обмена, проявляющиеся повторными эпизодами острого воспаления;
- аутоиммунные заболевания (первичное поражение поджелудочной железы, синдром Шегрена, первичный билиарный цирроз, склерозирующий холангит);
- некоторые лекарства – азатиоприн, фуросемид, тетрациклины, препараты эстрогенов, преднизолон, метронидазол и другие.
Панкреатит у детей часто связан с патологией строения желчевыводящих путей и поджелудочной железы, как врожденной, так и приобретенной (описторхоз). Нередко причиной болезни у ребенка становится тупая травма живота. Определенную роль играют инфекции – герпес, мононуклеоз, паротит, сальмонеллез.
Симптомы панкреатита
- боль в животе: обычно боль локализуется в эпигастрии и отдает в спину, усиливаясь после приема пищи и уменьшаясь в положении сидя или наклоне вперед
- тошнота, рвота
- диарея, стеаторея (жирный кал), увеличение объема каловых масс
- вздутие, урчание в животе
- потеря массы тела
- слабость, раздражительность, особенно «на голодный желудок», нарушение сна, снижение работоспособности
- симптом «красных капелек» — появление ярко-красных пятнышек на коже груди, спины и живота.
При появлении подобных симптомов рекомендуется пройти обследование для исключения хронического панкреатита.
Панкреатит у детей
У маленьких детей панкреатит является, как правило, следствием врожденных пороков пищеварительной системы или ферментной недостаточности. Также он может быть осложнением эпидемического паротита (свинки). У детей более старшего возраста развитие заболевания может быть связано с нарушением питания (в том числе злоупотребления сладостями и газированными напитками) или вызвано кишечными паразитами.
Дети часто неспособны четко сформулировать жалобы, что и как у них болит. Поэтому при первых признаках заболевания (жалобах ребёнка на боль в животе, тошноте, рвоте, неустойчивом стуле с примесями непереваренной еды) следует сразу же обращаться к врачу. Дети младенческого возраста при панкреатите надрывно плачут, быстро теряют вес. У них вздут животик.
Необходимо своевременно диагностировать заболевание и начать лечение, чтобы предотвратить потерю поджелудочной железы.
Более подробно о панкреатите у детей
Осложнения хронического панкреатита
При отстутствии лечения к возможным осложнениям хронического панкреатита относятся:
- сахарный диабет
- недостаточность витаминов (преимущественно А, Е, D)
- повышенная хрупкость костей
- холестаз (с желтухой и без желтухи)
- воспалительные осложнения (воспаление желчных протоков, абсцесс, киста и т.д.)
- подпеченочная портальная гипертензия (накопление жидкости в брюшной полости, увеличение селезенки, расширение вен передней брюшной стенки, пищевода, нарушение работы печени)
- выпотной плеврит (скопление жидкости в оболочках легких)
- сдавление двенадцатиперстной кишки с развитием кишечной непроходимости
- рак поджелудочной железы.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Степени тяжести хронического панкреатита
Различают три степени тяжести хронического панкреатита:
Легкая степень
- обострения редкие (1-2 раза в год), непродолжительные
- боль умеренная
- уменьшения массы тела нет
- нет диареи, жирного стула
- копрологические исследования кала в норме (нет нейтрального жира, жирных кислот, мылов)
При легкой степени тяжести хронического панкреатита обычно не требуется длительных курсов приема лекарственных препаратов, так как изменение образа жизни и отказ от вредных привычек зачастую предотвращают возникновение рецидивов.
Средняя степень
- обострения 3-4 раза в год, протекают с длительным болевым синдромом
- может появляться повышение амилазы, липазы в крови
- периодические послабления стула, жирный кал
- есть изменения в копрограмме
При средней степени тяжести хронического панкреатита, необходима строгая диета, более длительные курсы терапии, постоянное наблюдение лечащего врача.
Тяжелое состояние
- частые и длительные обострения с выраженным, длительным болевым синдромом
- частый жидкий стул, кал жирный
- падение массы тела, вплоть до истощения
- осложнения (сахарный диабет, псевдокисты и т.д.)
При тяжелом течении хронического панкреатита необходима постоянная поддерживающая терапия, более сильные лекарственные препараты и строжайшая диета. Зачастую пациенты нуждаются в тщательном наблюдении не только врача гастроэнтеролога, но и врачей других специальностей (эндокринолога, хирурга, диетолога). Возникающие обострения, а также осложнения заболевания несут угрозу жизни пациента и, как правило, являются показанием для госпитализации в стационар.
Наличие хронического панкреатита, вне зависимости от степени тяжести, требует немедленного обращения к врачу, так как без лечения и изменения образа жизни, процесс будет неуклонно прогрессировать.
Основы лечения
Подход к лечению панкреатита различается в зависимости от формы болезни. При острой тяжелой форме панкреатита, когда есть боль и постоянная рвота, пациента госпитализируют. При хронической болезни и при отсутствии рецидивов госпитализация не требуется, врачи борются с причиной болезни с помощью препаратов.
Острый панкреатит на снимке КТ. Фото: Hellerhoff / (Creative Commons Attribution-Share Alike 3.0 Unported license)
После поступления в стационар с острым панкреатитом пациента не кормят, как правило, в течение первых 48 часов. В желудок вводится зонд, который удаляет его содержимое. Если есть осложнения (кровотечение, острая кишечная непроходимость, нагноение и др.), пациента направляют на операцию.
Далее врач назначает различные лекарственные препараты, чтобы уменьшить нагрузку на железу, снизить боль и предотвратить развитие инфекции.
При панкреатите жизненно необходим контроль выработки поджелудочной пищеварительных ферментов. Отсутствие питания через рот в первую неделю после снятия приступа — самый эффективный способ такого контроля. Поэтому используют парентеральное питание, то есть внутривенное введение инфузий через капельницу, или энтеральное, при котором питательные смеси вводятся через зонд.
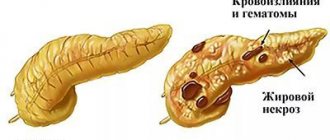
Панкреатит может протекать с осложнением в виде отмирания части поджелудочной или органа целиком (панкреонекроз). В этом случае врачи придерживаются консервативного метода лечения с помощью медицинских препаратов. При инфицированном панкреонекрозе обязательно применение антибиотиков. Если же консервативное лечение не помогает и у пациента прогрессирует полиорганная недостаточность, нагноение, панкреонекроз или рак поджелудочной, назначают операцию.
На первом этапе врачи предпочитают минимизировать хирургическое вмешательство в организм. Сначала проводят пункцию и дренирование поджелудочной и забрюшинного пространства. Для этого с помощью небольших надрезов внутрь вводят специальные трубки (дренажи), которые удаляют лишнюю жидкость и промывают полость специальными растворами.
При более тяжелом состоянии пациента и распространенном поражении железы прибегают к альтернативной тактике лечения, которая включает:
- лапаротомию, то есть наружное дренирование, при котором делают разрезы брюшной стенки,
- резекцию железы или удаление ее целиком.
Удаление железы — крайняя мера, к ней прибегают в ситуации, когда орган уже не восстановить. Жить без железы можно, но придется искусственно поддерживать ее функции: принимать инсулин, ферментные препараты и соблюдать очень строгую диету.
Как справиться с приступом панкреатита?
Главная задача при появлении резкой боли — обеспечить железе холод, голод и покой. Нужно ничего не есть и немедленно обратиться к врачу. Для снятия воспаления на живот нужно положить холодный компресс.
Диагностика панкреатита
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Лабораторные методы:
- выполняются клинический, биохимический анализ крови (особое значение имеет уровень ферментов поджелудочной железы в крови – амилазы, липазы)
- копрограмма — оценивается наличие в кале определенных веществ (жиры, мыла, жирные кислоты и т.д.). В норме они должны отсутствовать, а при хроническом панкреатите, из-за недостаточной выработки железой ферментов для расщепления этих веществ, остаются непереваренными и определяются в кале
- эластаза кала – фермент поджелудочной железы, уровень которого при недостаточной ее работе, снижается
- в определенных случаях важно определение маркеров рака
- При подозрении на наследственный генез заболевания, проводится генетическое обследование больного.
Инструментальные исследования
- УЗИ брюшной полости. Оцениваются признаки воспаления ткани поджелудочной железы, наличия камней в протоках, кальцинатов, кист, опухолей железы. Дополнительно определяются изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а так же сопутствующей патологии.
- Эластография поджелудочной железы. Позволяет определить есть ли фиброз (уплотнение) поджелудочной железы, что является критерием тяжести структурных изменений органа.
УЗИ с эластографией здоровой поджелудочной железы - ФГДС. Визуализация двенадцатиперстной кишки необходима для оценки наличия воспаления в ней, а также косвенных признаков панкреатита. Требуется исключить воспаление и патологические образования (опухоль, дивертикул) области большого дуоденального соска (через него в двенадцатиперстную кишку поступает секрет поджелудочной железы, при его закупорке нарушается отток этого секрета, что ведет за собой воспаление тканей железы). Визуализация желудка и пищевода нужна для исключения эрозий, язв, воспаления в них. Патологические изменения в этих органах часто сочетаются с хроническим панкреатитом, являясь взаимно отягчающими состояниями.
- Дополнительно могут быть назначены КТ и МРТ брюшной полости с холангиографией, РХГП. Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Диагностика
Для подтверждения диагноза «панкреатит», помимо анализа жалоб, истории болезни, осмотра пациента, врачи используют методы лабораторной и инструментальной диагностики.
Анализы
В анализе крови при тяжелом воспалительном процессе в железе выявляются неспецифические изменения: увеличение числа лейкоцитов, повышение СОЭ. Такие нарушения регистрируются при остром течении и в трети случаев обострения болезни. У остальных пациентов изменений в анализе крови нет.
Главный биохимический признак болезни – появление в крови и моче большого количества фермента, необходимого для расщепления крахмала. Это фермент амилаза; при исследовании мочи его называют диастазой. Кроме этого, нарастает концентрация и других панкреатических ферментов: липазы, фосфолипазы А2, трипсина, эластазы.
Дополнительные биохимические признаки панкреатита:
- увеличение содержания билирубина и трансаминаз;
- нарастание уровня фибриногена – признак усиления свертываемости крови;
- повышение концентрации глюкозы и мочевины.
Обнаружение ферментов в крови наблюдается при остром течении болезни и обострении хронической формы патологии. У многих больных анализы остаются в норме. Поэтому основная роль в диагностике заболевания, особенно его хронических форм, принадлежит инструментальным исследованиям.
Дополнительное значение для выявления внешнесекреторной недостаточности, то есть нехватки пищеварительных ферментов, имеет копрограмма – исследование кала. В фекалиях обнаруживаются мышечные волокна, нейтральные жиры, крахмальные зерна.
Инструментальные методы
Для диагностики острого панкреатита преимущество имеет компьютерная или магнитно-резонансная томография. Они дают возможность обнаружить разрушение железистых клеток, отек тканей. Подтверждают диагноз путем лапароскопии.
Методы диагностики хронического воспаления поджелудочной железы:
- рентгенография: выявляются мелкие скопления кальция в панкреатических протоках;
- УЗИ: у 70% больных определяется повышение плотности ткани, неровные очертания, изменение размеров, деформированные протоки;
- компьютерная томография: полезна при псевдоопухолевой и кистозной формах болезни и для диагностики злокачественной опухоли;
- МРТ: помогает в диагностике фиброза железы, то есть диффузного разрастания в ней соединительной ткани;
- магнитно-резонансная холангиопанкреатография: неинвазивный метод без лучевой нагрузки, позволяющий создать подробное изображение общего желчного и панкреатических протоков, полезен для обнаружения конкрементов, пороков развития;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – исследование, включающее наполнение протоков железы контрастом через введенный в 12-перстную кишку эндоскоп и тонкий катетер; показано лишь в тяжелых случаях заболевания и подозрении на рак;
- эндоскопическая ультрасонография – современный метод УЗИ в комплексе с эндоскопией, информативен для диагностики мелких конкрементов и опухолей;
- ЭФГДС – эндоскопическое исследование пищевода, желудка и 12-перстной кишки для выявления сопутствующих заболеваний – рефлюкс-эзофагита, язвенной болезни, дуоденита;
- ангиография – введение контраста для изучения сосудистой сети органа, обычно проводится при одновременном увеличении селезенки для исключения портальной гипертензии.
Лечение панкреатита
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
- средства, снижающие выработку желудком соляной кислоты (ингибиторы протонной помпы)
- ферментные препараты
- спазмолитики
- при наличии боли – анальгетики, НПВС; если боль чрезвычайно сильная и не устраняется этими препаратами, назначаются наркотические анальгетики.
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Прочие лекарства при панкреатите
В зависимости от формы и фазы заболевания в каждом индивидуальном случае на основании симптомов и результатов анализов врач назначает дополнительные препараты.
Антибиотики
Для борьбы с воспалением и гноем, а также для предотвращения серьезных последствий в виде некроза, сепсиса и абсцесса, необходимы антибиотики и противомикробные средства. Длительность курса обычно не превышает 7–14 дней. Обычно применяют карбапенемы, цефалоспорины, фторхинолоны, метронидазол. В стационаре такие препараты вводят парентерально (внутримышечно или внутривенно).
Витамины
Недостаточность пищеварения, как правило, сопровождается нехваткой витаминов. Перед тем, как назначить витаминные препараты, врачи обязательно направляют на анализ, чтобы выяснить, каких именно витаминов не хватает. Как правило, прописывают жирорастворимые витамины А, D, Е и К, так как именно они отвечают за метаболизм белков, жиров и углеводов. Они также помогают ферментам в их работе и защищают от рака поджелудочной железы.
Противовоспалительные препараты при панкреатите
Помимо антибиотиков, врачи прописывают нестероидные противовоспалительные средства и анальгетики. В частности, ненаркотические анальгетики (диклофенак, пироксикам, мелоксикам, метамизол натрия и др.). Они снимают воспаление и боль.
Можно ли желчегонные?
Желчнокаменная болезнь — одна из основных причин возникновения панкреатита. Поэтому желчегонные вещества, позволяющие предотвратить застой желчи и уменьшить нагрузку на поджелудочную, находятся в списке лекарств для борьбы с этой болезнью. Нужно иметь в виду, что при остром панкреатите и обострении хронической формы желчегонные препараты противопоказаны. Их принимают только в период ремиссии.
Препараты железа
Применение препаратов железа при лечении панкреатита не является распространенной практикой. В ряде случаев прием ферментных препаратов может приводить к ухудшению всасывания железа и, следовательно, его недостатку в организме. По другим данным, потребление препаратов железа пациентами после перенесенного острого панкреатита влияло на углеводный обмен.
Препараты для восстановления микрофлоры кишечника
В дополнение к базовому комплексу лечения прописывают бифидо- и лактобактерии. Они призваны восстановить микрофлору особенно после приема антибиотиков. Такие препараты являются профилактикой дисбактериоза, при котором нарушается микробный состав кишечника.
Какие капают капли
В виде капельниц назначают инфузионные растворы. Такая терапия направлена на поддержание водно-электролитного состава. Сюда входят коллоидные и кристалловидные растворы. Они восполняют потери энергии, белка и плазмы.
Плазмаферез
Для очищения организма от токсинов используют плазмаферез. При этой процедуре кровь — забирается, плазма пациента, которая и содержит токсины, — отфильтровывается, а обратно возвращается донорская плазма.
Прогноз
Хронический панкреатит представляет собой серьезное заболевание. Однако, при следовании рекомендациям врача-куратора по профилактике обострений (соблюдение диетических рекомендация, профилактические курс лечения и пр.) хронический панкреатит протекает «спокойно», без частых обострений и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Классификация и виды
Создано множество классификаций панкреатита по разным признакам.
В соответствии с международной классификацией болезней выделяют:
- острый панкреатит (код МКБ-10 К85);
- хронический панкреатит алкогольного происхождения (код МКБ-10 К86.0);
- другие хронические панкреатиты (код МКБ-10 К86.1).
Варианты острого панкреатита:
- отечный с быстро развившимся нарушением функции железы;
- некротический (панкреонекроз) – более тяжелая форма, сопровождающаяся распадом тканей органа под влиянием собственных ферментов.
Виды хронического воспалительного процесса поджелудочной железы:
| Разновидность | Причина | Особенности |
| Обызвествляющий (кальцифицирующий) | Употребление алкоголя | Хроническое повреждение мельчайших панкреатических протоков вызывает образование в них пробок, постепенно обызвествляющихся |
| Обструктивный | Желчнокаменная болезнь, опухоль, рубцовая деформация | Возникает при сдавлении крупных протоков; клетки повреждаются вторично вследствие повышения внутрипротокового давления |
| Паренхиматозно-фиброзный | Аутоиммунный процесс, рецидивирующее воспаление | Встречается редко, сопровождается распространенным поражением железистых клеток |
Хронический панкреатит может протекать бессимптомно, но чаще наблюдается чередование ремиссий и обострений. Во время ремиссии пациент не предъявляет жалоб. Обострение хронического воспалительного процесса сопровождается возникновением симптомов болезни.
Профилактика и рекомендации
Профилактика основана на устранении факторов риска, провоцирующих болезнь:
- своевременное лечение заболеваний, провоцирующих возникновения панкреатита
- устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма)
- обеспечение рационального питания и режима дня.
Питание при хроническом панкреатите
При панкреатите все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
- все виды алкоголя, сладкие (виноградный сок) и газированные напитки, какао, кофе
- жареные блюда
- мясные, рыбные, грибные бульоны
- свинина, баранина, гусь, утка
- копчености, консервы, колбасные изделия
- соленья, маринады, пряности, грибы
- белокочанная капуста, щавель, шпинат, салат, редис, репа, лук, брюква, бобовые, сырые непротертые овощи и фрукты, клюква
- сдобные мучные, черный хлеб
- кондитерские изделия, шоколад, мороженое, варенье, кремы
- сало, кулинарные жиры
- холодные блюда и напитки
Продумать основы питания при хроническом панкреатите, составить диету и учесть пожелания и привычки пациента поможет квалифицированный врач диетолог.
Особенности приема лекарств при панкреатите
При панкреатите строго противопоказано любое самолечение, даже прием обезболивающих препаратов. Врач определяет способ лечения, подбирает лекарства и их дозировку строго индивидуально для каждого пациента. Длительность лечения зависит от формы заболевания, его тяжести, а также от реакции организма пациента на тот или иной препарат. Важно не забывать о лекарстве: принимать медикаменты регулярно и в строго отведенное для них время.
Фото: pressfoto / freepik.com
Часто задаваемые вопросы
При хроническом панкреатите поджелудочная железа отмирает?
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции. «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Отчего развивается панкреатит, если я не пью?
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Можно ли вылечить панкреатит?
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Может ли панкреатит привести к развитию сахарного диабета?
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.
Важно ли соблюдать диету при панкреатите?
Соблюдение диеты является основополагающим фактором для достижения ремиссии.
Патогенез заболевания
Воспалительные явления в ПЖ постепенно приводят к дегенеративным изменениям ее структуры, склерозу тканей и облитерации протоковой системы. Этот процесс обычно протекает волнообразно. Обострение сменяется ремиссией, вместо железистой ткани, которая вырабатывает ферменты, появляется соединительная. Постепенно ферментов становится недостаточно, в первую очередь снижается, экзокринная функция ПЖ (выработка ферментов пищеварения), а затем эндокринная функция (снижение выработки инсулина).
Симптомы панкреатической ферментативной недостаточности появляются при поражении нормальной ткани ПЖ на 90%.
Триада симптомов хронического панкреатита
- кальцификация поджелудочной железы;
- сахарный диабет;
- стеаторея характерны для далеко зашедшей стадии заболевания. Стеаторея появляется, когда продукция липазы поджелудочной железой падает ниже 16% ее нормального уровня.
Нарушение обработки и всасывания пищевых веществ при хроническом панкреатите приводит к плохому усвоению белков, жиров и витаминов. В результате могут развиться истощение, астения, нарушения метаболизма костной ткани, свертывающей системы крови.
Истории лечения
История №1
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула. Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило. При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре. После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
История №2
Пациент Б., 56 лет, обратился в Клинику ЭКСПЕРТ с жалобами на периодический интенсивный болевой синдром опоясывающего характера без видимых причин, сопровождающийся тошнотой и поносом. На предыдущем этапе обследования были выявлены диффузные изменения структуры поджелудочной железы, что было расценено как хронический панкреатит. Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу. Назначенное лечение ферментными препаратами существенного эффекта не оказывало. При попытке выяснить причину развития панкреатита врач гастроэнтеролог Клиники ЭКСПЕРТ исключил ряд заболеваний, способных привести к развитию хронического панкреатита (ЖКБ, язвенную болезнь, нарушение обмена железа и пр.) и обратил внимание на иммунологический сдвиг в лабораторных анализах. Это послужило основанием проведения углубленного иммунологического обследования, позволившего установить, что причиной поражения поджелудочной железы был сбой в работе иммунной системы – аутоиммунный панкреатит. Было назначено патогенетическое лечение, влияющее на механизм развития заболевания – глюкокортикостероиды по схеме, на фоне которого при контрольном обследовании признаки иммунного воспаления были устранены. В настоящее время пациент получает длительную поддерживающую терапию под наблюдением врача-куратора, жалоб не предъявляет. При контрольном УЗИ органов брюшной полости признаки отека поджелудочной железы не определялись.
Симптомы
Ведущий симптом панкреатита – боль в верхнем отделе живота разной интенсивности. Она может возникнуть внезапно или развивается постепенно. Нередко этот признак появляется через некоторое время после приема пищи или спиртных напитков.
Признаки острого воспаления железы:
- внезапная боль в верхнем отделе живота с иррадиацией в поясницу, межлопаточную область;
- сильная тошнота и упорная рвота;
- усиление болевого синдрома после еды;
- чувствительность брюшной стенки при прикосновении;
- лихорадка, озноб, плохое самочувствие, слабость.
Симптомы хронической формы панкреатита:
- непостоянные боли в верхней части живота, усиливающиеся через 2 – 6 часов после приема пищи; после употребления спиртных напитков приступ панкреатита может развиться через 2 – 3 дня;
- постепенное снижение веса, сначала вызванное уменьшением употребления пищи из-за страха болей, а затем связанное с ухудшением усвоения питательных веществ;
- маслянистый стул с неприятным запахом, связанный с выделением непереваренных белков и жиров.
При разрушении 80% железистых клеток развивается вторичный сахарный диабет.
Профилактика
Главный способ профилактики панкреатита у взрослых – ограничение употребления спиртных напитков. Для предотвращения болезни у детей рекомендуется правильное питание с ограничением раздражающих продуктов, фаст-фуда, а также предупреждение травматизма.
Вторичная профилактика, то есть предупреждение рецидивов, обострений и осложнений, включает:
- отказ от употребления спиртных напитков;
- лечение холецистита, желчнокаменной болезни;
- постоянный прием ферментных препаратов и соблюдение диеты.
При соблюдении таких условий панкреатит не приводит к тяжелым последствиям, его прогноз для жизни благоприятный.
Важно: перед применением ознакомьтесь с инструкцией или проконсультируйтесь с лечащим врачом.
Токсический (лекарственный) панкреатит
Панкреатит, вызванный лекарственными препаратами, встречается менее чем в 5% случаев. Прогноз для этого панкреатита в целом хороший, а смертность низкая. Патогенетический механизм лекарственного панкреатита включает:
- иммунологические реакции (6-меркаптопурин, аминосалицилаты, сульфаниламиды);
- прямые токсические эффекты (диуретики, сульфаниламиды);
- накопление токсических метаболитов (вальпроевая кислота, диданозин, пентамидин, тетрациклин), ишемия (диуретики, эстрогены);
- повышенная вязкость панкреатического сока (диуретики и стероиды).
Продемонстрировать взаимодействие между панкреатитом и лекарством обычно сложно. Панкреатит может развиться в течение нескольких недель после начала лечения. Возможны сыпь и эозинофилия. Между тем, у пациентов, принимающих вальпроевую кислоту, пентамидин или диданозин панкреатит развивается только через много месяцев из-за хронического накопления метаболита препарата.
При возобновлении лечения пациенты должны находиться под тщательным наблюдением. Если симптомы повторяются, прием препарата следует прекратить.
Что еще важно знать о ферментных препаратах?
Минимальной стартовой дозировкой считается Креон® 25000 ЕД, что зафиксировано в российских рекомендациях по лечению хронического панкреатита и экзокринной недостаточности поджелудочной железы2,5. Цифра обозначает количество фермента липазы, которая помогает переваривать жиры. При необходимости врач может увеличить дозировку, в европейской практике необходимая доза на разовый прием может доходить до 80000 ЕД8. Для сравнения: поджелудочная железа здорового человека вырабатывает до 720 000 таких единиц во время каждого приема пищи9.
К терапии стоит относиться серьезно, поскольку качественное «питание» организма – залог его функционирования. Сколько человек может прожить без энергии, получаемой из пищи? При хроническом панкреатите организм необходимо снабжать ферментами при каждом приеме пищи, даже при перекусе. Таким образом, в соответствии с инструкцией препарата Креон® на основой прием пищи необходима полная доза (например, 25000 ЕД), и половина на перекус. Капсулы Креон® удобны для применения: их можно открывать и добавлять минимикросферы к пище, тем самым подбирая нужную дозу10. Подробнее о правилах приема можно узнать здесь.
Лечение
Воспаление поджелудочной железы может быть вызвано разными причинами, иметь разные симптомы и лечение. Чтобы узнать, как лечить панкреатит в каждом случае, необходимо обследование у гастроэнтеролога.
Диета
Всем пациентам с панкреатитом показано лечебное питание.
Во время обострения рекомендуется отказ от пищи на 1 – 2 дня, затем постепенно вводится несладкий чай, сухарики, жидкие каши на воде, суп-пюре, омлет.
В течение ремиссии полезно ограничить в питании содержание жиров и углеводов. Предпочтение отдают запеченным или паровым блюдам. Есть необходимо 6 раз в день теплую пищу.
Полезные продукты:
- нежирное мясо, птица, рыба;
- овсяная каша;
- омлет;
- соевые продукты;
- картофель.
Какие продукты при панкреатите следует исключить:
- вызывающие вздутие живота (черный хлеб, бобовые, виноград);
- содержащие грубую клетчатку (сырые овощи и фрукты, цельнозерновые каши);
- стимулирующие выработку пищеварительных ферментов (наваристые супы, жареные блюда, специи, пряности, копченые, соленые продукты).
Лечение острого панкреатита
При остром панкреатите требуется госпитализация. Лечение нередко проводится в отделении реанимации. Проводится интенсивная инфузионная терапия (внутривенное введение растворов для снятия интоксикации) и обезболивание. Длительность приступа составляет несколько дней.
При некротической форме проводится хирургическая операция, направленная на удаление отмерших тканей. Если приступ вызван желчнокаменной болезнью, хирурги удаляют желчный пузырь. В результате воспаление поджелудочной железы стихает.
Лечение хронического панкреатита
В терапии используются препараты, замещающие ферментативную функцию железы. Микразим – современное лекарственное средство, содержащее панкреатин. Это вещество замещает недостающие ферменты – липазу, амилазу, протеазу. Защита микрочастиц лекарства от действия кислой среды желудка позволяет препарату быстро проникать в 12-перстную кишку. Ферментную терапию проводят длительно, что позволяет организму нормально усваивать питательные вещества. Одновременно пациент должен соблюдать диету и прекратить употребление алкоголя.
При развитии обострения панкреатита назначаются средства, угнетающие функцию поджелудочной железы.
Если заболевание связано с нарушением проходимости выводных протоков железы, для его устранения может потребоваться хирургическое вмешательство. Показания к операции при хроническом панкреатите:
- постоянные, ничем не облегчающиеся боли;
- псевдокиста или закупорка общего желчного протока, не поддающиеся эндоскопическому лечению;
- подозрение на рак железы;
- постоянная рвота, стойкое снижение веса.