| Внутриутробная инфекция (ВУИ) — заражение инфекцией плода, который еще находится в утробе матери на любом месяце гестации. Это повышает риск неправильного развития малыша, смертности и инвалидизации. Сегодня даже у тех мам, что стараются до зачатия и во время беременности вести здоровый образ жизни, могут родиться дети с отклонениями физического и умственного развития. Это подтверждает статистика. |
- Факты о ВУИ
- Как заражается эмбрион?
- Возбудители ВУИ
- Последствия внутриутробной инфекции
- Группы риска по внутриутробному заражению
- Симптомы и последствия
- TORCH-инфекции
- Диагностика внутриутробной инфекции
При беременности у женщины происходит природное снижение иммунитета абсолютно во всех случаях. Это норма, необходимый процесс для вынашивания ребенка, профилактика отторжения плода как чужеродного в принципе организма. Потому инфекции, которые до момента зачатия дремали, становятся активными. Это опасно для плода, особенно в первые 3 месяца после зачатия.
Факты о ВУИ
В менее чем 10 беременностях из 100 инфекция передается будущему малышу от его мамы. И примерно 0,5% новорожденных появляются на свет с соответствующими симптомами. Но, если в организме матери присутствует та или иная инфекция, это еще не полная гарантия того, что она будет и у ребенка.
Часть инфекционных болезней, которые угрожают развитию эмбриона, для матери проходят безсимптомно, не нанося особого вреда ее организму. В основном плод заражается той же инфекцией, что и мать, если она заразилась этой болезнью впервые.
Если у беременной вовремя обнаружить и пролечить болезнь, то риск для будущего малыша минимальный.
Как заражается эмбрион?
ВУИ развивается тремя путями:
- гематогенным или трансплацентарным, как например, вирусы, листериоз, токсоплазмоз, сифилис (заражение в первом триместре приводит к уродствам малыша и порокам развития; при заражении эмбриона в последние 3 месяца гестации новорожденный появляется на свет с симптоматикой острой формы заболевания)
- восходящим (так могут передаваться герпетическая инфекция, хламидиоз, микоплазмоз; ребенок заражается через половые пути женщины, в основном это происходит при родах. Если инфекция попала в околоплодные воды, у ребенка будет поражен ЖКТ, дыхательный пути, кожа)
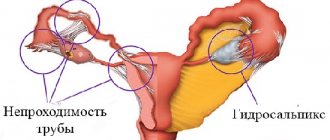
- нисходящим (инфекция попадает к эмбриону через маточные трубы, что бывает, если у матери развивается оофорит, аднексит)
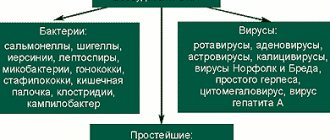
Возбудители ВУИ
Большая часть бактерий и вирусов может передаваться еще нерожденному ребенку, что вызывает серьезные последствия. Те вирусы, которые провоцируют острые респираторные вирусные заболевания, к плоду не попадают. Они могут быть опасны для малыша, только если беременная женщина имеет высокую температуру.
Краснухой мать может заразиться воздушно-капельным путем. Не обязательно при этом находиться вплотную к больному человеку, заражение вероятно и на расстоянии. При этом последствием для плода станет фетальный синдром краснухи.
Цитомегаловирус передается через биологические жидкости. В основном это слюна, но может быть сперма и моча, а также кровь. У ребенка инфекция может проявиться соответствующей симптоматикой после рождения, а может протекать в латентной форме.
Вирус простого герпеса 2 передается в основном при незащищенном половом акте. Если такое случилось у беременной, то ее ребенок родится с врожденной формой герпеса. Парвовирус В19, как и краснуха, передается воздушно-капельным путем беременной женщине. В итоге у плода возникает водянка и анемия.
Ветряная оспа передается не только по воздуху, но и бытовым путем. Ребенок получает при внутриутробном инфицировании пороки развития (если заражение произошло в первом триместре). Если заражение случилось перед родами, то будет врожденная форма данного заболевания, и это очень опасное состояние.
Листериоз (это бактериальная инфекция) может развиться у беременной, если она кушает зараженные сыры, мясо или овощи. У ребенка развивается в итоге пнемония и/или сепсис. Сифилис беременным передается половым путем, если партнер был заражен. У ребенка после рождения развивается эта болезнь со всеми вытекающими последствиями. Туберкулез, что также является бактериальной инфекцией, передается по воздуху. Эмбрион может умереть в утробе матери, родиться раньше срока, с врожденной формой туберкулеза.
Профилактика ВУИ
Очень важно для женщины, планирующей беременность предпринять все возможные меры для исключения возможности врождённых инфекций у новорождённого. Прежде всего нужно встать на учёт у гинеколога в срок до 12 недель. Необходимо прислушаться к рекомендациям специалистов и провести полное обследование состояния здоровья будущей матери, включая сдачу следующих анализов:
- мазок на флору;
- ПЦР-исследование на наличие хламидий, микоплазмы, уреаплазмы, вирус простого герпеса, цитомегаловируса;
- серологическое исследование крови на токсоплазмоз, краснуху, ВИЧ, гепатиты и другие инфекции.
Нужно также провести лечение имеющихся хронических очагов инфекции (кариес, тонзиллит, мочеполовые инфекционные заболевания) и не забывать о плановой вакцинации – прививках от кори, краснухи, гриппа.
Помимо этого, чтобы исключить заражения инфекциями, передающимися половым путём, желательно обследоваться и половому партнёру, ну и конечно же не допускать случайных сексуальных связей.
«Желаю вам родить живого, здорового, ребёнка. Чтобы он дальше по жизни только радовал вас своими успехами сначала в учёбе, а потом и дальше по работе. А для этого мы должны быть, во-первых, готовы и, во-вторых, мы должны полностью обследоваться. Т. е. женщина, решившая стать матерью, априори должна быть здорова.»
Улуханова Лала Уджаговна, доктор медицинских наук, профессор, врач-педиатр, гастроэнтеролог, инфекционист, нефролог, пульмонолог в Махачкале, специалист высшей квалификационной категории.
Последствия внутриутробной инфекции
Врожденное заражение может быть острым или хроническим. Последствия острого инфицирования:
- шок
- пневмония
- тяжелый сепсис
Симптомы острой внутриутробной инфекции у новорожденных:
- уменьшающаяся с каждым днем активность
- длительный сон
- плохое питание
Но в большинстве случаев симптоматики нет. Отдаленные последствия ВУИ:
- задержка двигательного развития
- психические проблемы
- нарушения зрения
- частичная или полная глухота
Если инфекция проникла через матку, последствиями могут быть:
- мертворождение
- антенатальная гибель эмбриона
- замершая беременность
- выкидыш
Если плод выжил, у него будут такие проявления ВУИ:
- Лихорадка
- Кожные высыпания
- Водянка плода
- Анемия
- Желтуха и увеличенная печень
- Пневмонии
- Миокардит
- Хориоретинит, катаракта
- Микро- и гидроцефалия
Внутриутробное инфицирование опасно вне зависимости от срока гестации. Но некоторые возбудители болезней опаснее всего в первые 3 месяца. Яркий пример — вирус краснухи. Очень серьезные последствия будут при заражении на самой последней недели беременности матери ветряной оспой. Последствия могут быть самыми разными. О них можно узнать у своего врача по результата УЗИ, анализов, сроку беременности и обнаруженному возбудителю болезни. Это значит, что каждый случай индивидуален в плане протекания болезни и в плане последствий.
Группы риска по внутриутробному заражению
Осторожными нужно быть женщинам, которые:
- проживают в семье с детьми, которые ходят в детсад, школу, другие учреждения
- работают в сфере медицины, контактируя с носителями болезней или больными людьми
- работают в дошкольных и школьных детских учреждениях
- имеют 2 и больше медицинских аборта
- больны воспалительными патологиями, протекающими в хронической форме
- имеют несвоевременное излитие околоплодных вод
- имеют в анамнезе пороки развития эмбриона и антенатальную гибель плода
- когда-то родили зараженного ребенка (одного или больше)
Симптомы и последствия
Ниже перечислены признаки, которые указывают на инфекцию у беременной:
- кашель, одышка
- сыпь
- лимфоузлы болезненны и увеличены
- высокая температура
- болезненность и припухлость суставов
- насморк, слезотечение, конъюнктивит
- боль в груди
Но эти симптомы в некоторых случаях указывают на аллергическую реакцию. Если это так, то нет риска внутриутробной инфекции малыша. В любом случае, при появлении одного и больше из выше перечисленных признаков нужно идти на очную консультацию к врачу.
ЦМВ (цитомегаловирус)
ЦМВ (цитомегаловирус) относится к группе герпесовирусов. Им заражаются при половых контактах, при тесных бытовых контактах, а также через кровь (если была сделана операция грязными инструментами или переливание от больного донора). Если имело место первичное заражение беременной, то вирус попадает в плаценту, а оттуда к малышу. У ребенка может не быть последствий, что и бывает в большинстве случаев. Но 10 из 100 детей, у которых были больные матери, рождаются с симптоматикой ВУИ.
Последствиями внутриутробного заражения ЦВМ могут стать выкидыши и мертворождения, а также:
- нейросенсорная тугоухость
- недовес при рождении
- гидроцефалия
- микроцефалия
- пневмония
- гепатоспленомегалия
- задержка психомоторного развития
- слепота различных степеней
Если имело место тяжелое сочетанное поражение, 1/3 новорожденных умирают в первые 2-3 месяца после родов. Также очень вероятны такие отдаленные последствия как умственная отсталость, слепота и глухота. Если заражение легкое, то последствия мене серьезные. На сегодня нет лекарства, которое бы помогло при проявлениях цитомегаловируса у недавно рожденных детей. При заражении беременной ЦВМ беременность не прерывают, потому что у ребенка может и не быть симптомов. Врачи прописывают для беременной лечение, чтобы минимизировать развитие осложнений.
ВПГ (вирус простого герпеса)
Врожденная герпетическая инфекция развивается, если у беременной был ВПГ, особенно 2 тип (который передается половым путем). Симптомы появляются в первый месяц после рождения. В основном ВУИ происходит при первичном инфицировании беременной. Ребенок подхватывает инфекцию в большинстве случаев при родах, когда проходит через родовые пути. Но возможность передачи возбудителя болезни через плаценту также нужно учитывать.
Последствия герпеса для ребенка:
- вялость, плохой аппетит
- выкидыш, мертворождение
- характерные высыпания на коже
- лихорадка
- нарушение свертываемости крови
- желтуха
- поражение мозга
- поражение глаз
- пневмония
Тяжелый врожденный герпес чреват инвалидизацией ребенка:
- вегетативное состояние
- олигофрения
- ДЦП
Краснуха
Краснуха очень опасна для эмбриона! Она вызывает различные уродства. Самый высокий риск приходится на беременность до 16-й недели. Последствия ВУИ возбудителем данной болезни:
- микроцефалия
- маловесность при рождении
- выкидыш, мертворождение
- пороки сердца
- глухота (в половине случаев ВУИ)
- катаракта
- поражение кожи
- пневмония
- гепатоспленомегалия
- менингит и энцефалит
Парвовирус В19
Это возбудитель инфекционной эпитемы. У взрослых в основном он незамеченный, потому что протекает латентно. Если беременная заражена им, то она может родить мертвого ребенка, есть риск выкидыша или внутриутробного заражения эмбриона. Дети умирают в 2,5-10 случаях из 100. Особенно опасно заразиться им на 13-28-й неделе гестации.
Последствия для ребенка при ВУИ:
- отеки
- анемия
- поражение мозга
- перитонит
- гепатит
- миокардит
Ветряная оспа
Если больная заразилась ветрянкой, это очень опасно для плода. Если беременная заразилась, а ей в скором времени срок рожать, то есть риск, что ее ребенок умрет. Плод заражается в 25 случаях из 100, но симптомы проявляются не всегда.
Врожденная ветрянка у малышей имеет такие признаки:
- повреждение мозга
- атрофия зрительного нерва, недоразвитие глаз
- недоразвитие конечностей
- сыпь, рубцы зигзагообразной формы
- пневмония
Новорожденных при ВУИ ветрянкой не лечат, потому что симптоматика не прогрессирует. Если мать заразилась за 5 суток до дня родов и позже, врачи могут советовать ввести новорожденному иммуноглобулин, потому что ему не передались антитела от матери.
Гепатит В
Вирус гепатита В передается в основном при незащищенных половых контактах с больным человеком. Он попадает к плоду через плаценту («детское место»). Для беременной очень опасно заразиться с 4-го по 9-й месяц гестации. Последствия ВУИ:
- гепатит В с последующим выздоровлением
- рак печени
- носительство и хроническая форма гепатита типа В
- острая форма гепатита (развивается печеночная недостаточность, ребенок умирает)
- задержка психомоторного развития
- нехватка кислорода
- маловесность
- выкидыш, мертворождение
ВИЧ-инфекция
Вирус иммунодефицита человека (ВИЧ) поражает особые иммунные лимфоциты. Заражение происходит в основном половым путем. Ребенок заражается, прибывая в утробе матери, или проходя при рождении через инфицированные половые пути роженицы. Если не лечить ребенка с врожденной формой ВИЧ, он не выживет даже двух лет, потому что вирус быстро прогрессирует в слабом организме. Смерть происходит от инфекций, которые у здоровых детей не могут привести к летальному исходу.
Чтобы обнаружить ВИЧ у новорожденного, в основном применяется ПЦР. В первые 3-6 месяцев после рождения нет смысла делать анализ на антитела. Важно обнаруживаться ВИЧ у тех, кто ждет ребенка. Им весь срок дают антиретровирусные лекарства, то есть в основном с 4-й недели гестации дается зидовудин. Они не должны кормить грудью своег7о новорожденного. Это в разы повышает шансы здоровья малыша.
Листериоз
Эта болезнь вызывается бактерией листерией. Она может проникать к эмбриону через плаценту, чего не могут многие бактерии. Пути заражения описаны выше. У беременной проявлений болезни может и не быть. В части случаев присутствуют:
- высокая температура
- понос
- рвота
- симптомы, похожие на таковые при гриппе
Последствия заражения плода:
- множественные гнойные очаги, сыпь
- сепсис
- менингит
- лихорадка
- отказ от еды
- мертворождение, спонтанный аборт
Если симптоматика проявилась в первые 7 дней после родов, то дети умирают в 60 случаях из 100. Потому, если у беременной точный диагноз листериоза, ей на 2 недели приписывают ампициллин. ВУИ также лечится, если ребенок действительно заразился от матери.
Сифилис
Первичный сифилис у беременных, который не лечили, передается почти в 100 случаях из 100. Из 10 детей погибают при этом 6, у других обнаруживается врожденная форма болезни. У больной беременной сначала образуется первичная язва, а потом болезнь переходит в латентную форму, время от времени обостряясь.
Заражение эмбриона происходит, даже если у матери болезнь протекает в скрытой форме, с 4-й недели гестации. Последствия ВУИ такие:
- глухота задержка психического развития
- поражение глаз, ушей, рук, ног, зубов
- трещины на коже
- высыпания на кожных покровах
- анемия, желтуха у малыша
- преждевременные роды или рождение мертвого плода
Токсоплазмоз
Передается человеку в основном от кошек, но может передаваться и от других животных. Заразиться беременная может, когда убирает за питомцем или кушает недостаточно термически обработанное мясо, грязные овощи. К моменту беременности большинство женщин уже болели этой болезнью, потому ребенку она не передастся.
При первичном заражении в период беременности в 50 случаях из 100 возбудитель преодолевает плацентарный барьер, заражая эмбрион. Последствия ВУИ для младенца:
- гидро-, микроцефалия
- поражение глаз
- желтуха, увеличение печени и селезенки
- энцефалит, менингит, судороги
- мертворождение, выкидыш
- задержка психомоторного развития
Внутриутробное инфицирование– это антенатальное и/или интранатальное инфицирование плода без развития инфекционного процесса. Врожденная инфекция – инфекционное заболевание, которое выявляется либо пренатально, либо вскоре после рождения, но возникает она после антенатального и/или интранатального инфицирования плода. Внутриутробная инфекция (ВИ) – заболевание, при котором и инфицирование и манифестация клинических проявлений происходят внутриутробно. ВИ являются одной из ведущих причин младенческой смерти в раннем неонатальном периоде и одновременно рассматриваются как важный фактор инвалидизации с детства. Факторы риска (маркеры) внутриутробного инфицирования плода:
- отягощенный акушерско-гинекологический анамнез
- патологическое течение текущей (предыдущей) беременности
- заболевания мочеполовой системы
- любые инфекционные заболевания органов и систем
- иммунодефицитные состояния
- повторные гемотрансфузии (насыщенный гемотрансфузионный анамнез)
- состояние после трансплантации (пожизненная имуносупрсссия с активацией эндо- и экзоинфекций)
Инфицирование в первые 2 недели приводит к развитию бластопатий. Исходы: гибель зародыша, формирование системной органной патологии, которая при рождении напоминает врожденную генетическую патологию.
Инфицирование в сроки 2-12 недель сопровождается тератогенным или эмбриотоксическим эффектом (чаще всего агентами выступают вирусы приводя к тяжелейшим эмбриопатиям или беременность заканчивается выкидышем). При сборе анамнеза важно учитывать наличие выкидышей в анамнезе.
Инфицирование в срок от 12 недель до 6 месяцев приводит к формированию ранних фетопатий (различные мезенхимозы).Источник инфицирования – беременная мать.
Основные пути передачи: трансплацентарный, восходящий, контактный.
Этиология: вирусы, бактерии, паразиты, грибки, чаще – микст-инфекция.
Особое положение в этой группе занимают инфекцииTORCH-комплекса. В 1971 году ВОЗ выделил TORCH – комплекс, группу вирусных и бактериальных инфекций, вызывающих стойкие структурные изменения:
Т– Toxoplasmosis, токсоплазмоз;О – Others (другие инфекции, из которых считаются абсолютно доказанными: хламидиоз, сифилис, гепатиты А и В, гонококковая инфекция, листериоз. К вероятным в этой группе относятся корь, эпидемический паротит. Гипотетические инфекции – грипп А, лимфоцитарные хориоменингиты, вирус папилломы человека); R– Rubella, краснуха;С– Citomegalia, цитомегаловирусная инфекция;Н– Herpes Symplex, герпетическая инфекция.
Последствия внутриутробного инфицирования (инфекциями группы TORCH)
- Токсоплазма – самопроизвольный выкидыш, внутриутробная гибель плода или рождение ребенка с врожденным токсоплазмозом.
- Краснуха – врожденные пороки плода (эмбриопатия, фетопатия), спонтанный аборт, мертворождение и др.
- Цитомегаловирусная инфекция – у большинства новорожденных с врожденной цитомегаловирусной инфекцией никогда не развиваются симптомы ЦМВ, у некоторых отмечаются так называемые временные проявления, которые со временем бесследно исчезают, а у незначительного количества признаки врожденной ЦМВ выражены и остаются на всю жизнь (потеря слуха и/или зрения, умственная отсталость, нарушение координации, смерть).
- Генитальный герпес – развитие ранних и поздних фетопатий, офтальмии и пневмонии у новорожденных.
Основной метод лабораторной диагностики – серологическое определение специфических иммуноглобулинов: IgM и IgG.
Диагностику внутриутробной инфекции мы рекомендуем проводить в 3 этапа:
- Диагностика во внутриутробном периоде;
- Диагностика в момент рождения ребенка;
- Диагностика при проявлении клинических признаков.
Методы диагностики во внутриутробном периоде:
- Прямые методы направлены на выделение возбудителя из аспирата хориона при хорионбиопсии, околоплодных вод при амниоцентезе, крови плода при пункции пуповины.
- Косвенные методы основаны на изучении состояния матери: выявление возбудителя инфекции у матери.
Материал для исследования:
- Слюна, отделяемое из носа и зева, кровь, моча, отделяемое из шейки матки, маточного зева.
Определение иммунологического статуса матери.
- На первом этапе, т.е. через несколько дней после инфицирования, образуются lgM-антитела. Их уровень повышается достаточно быстро, значительно опережая динамику иммуноглобулинов класса G (IgG-антител). Последние достигают максимального титра только к 5-8 неделе после инфицирования. К этому времени продукция lgM-антител снижается или прекращается совсем. После выздоровления или стабилизации процесса в крови в небольших количествах продолжают циркулировать только lgG-антитела. При реинфекции или обострении процесса титр IgG-антител вновь повышается (в несколько раз). Эти закономерности важно учитывать при подозрении на острую TORCH-инфекцию у женщин с малыми сроками беременности. В таких случаях необходимо обязательное исследование на IgM-антитела, так как в начале заболевания, т.е. в самый опасный для плода период, IgG-антитела могут определяться в очень низком титре или не выявляться вовсе. Обследование на TORCH-инфекции обычно входит в комплексное обследование при беременности. Рекомендуем проводить исследование крови и отделяемого цервикального канала.
Принципы интерпретации результатов исследований TORCH-инфекций Обнаружение иммуноглобулинов IgG свидетельствует о незначительной вероятности внутриутробного инфицирования возбудителями группы TORCH, и наоборот, их отсутствие – о высоком риске инфицирования. При наличии показаний важно также устанавливать сроки инфицирования. Для определения давности инфицирования рекомендуем проводить специальный тест на авидность антител IgG. Определение авидности антител к возбудителю позволяет выделить первичную инфекцию, дифференцировать ее от периода реактивации или вторичного проникновения антигена в организм. Авидностью называют прочность связывания антитела и антигена. В процессе развития иммунного ответа IgG-антитела постепенно увеличивают прочность связывания с инфекционным агентом, но в начале, связь достаточно слабая. Такие IgG называют низкоавидными. Через несколько недель антитело способно связывать свою мишень гораздо сильнее. Такие антитела называются высокоавидными. Таким образом, появление низкоавидных антител указывает, на недавнее инфицирование. Результаты определения выражаются в виде индекса авидности, выраженного в процентах:
- <50% — низкоавидные
- 51-69% — переходные
- >70% — высокоавидные защитные антитела
В случае выявления низкоавидных антител во время беременности для принятия решения назначаются подтверждающие методы исследования. Наиболее надежным является иммуноблот – высокоспецифичный и высокочувствительный метод, достоинствами которого являются:
- Чувствительность – 97 %;
- Специфичность – 99 %;
- Высокая разрешающая способность между отрицательным и положительным результатами;
- Более точное выявление срока заражения.
В процессе иммунного ответа на разных этапах организм вырабатывает антитела к разным белкам инфекционного агента, которые и определяются иммуноблоттингом. Например, при инфицировании токсоплазмами происходит вначале появление антител IgG к ROP1, затем к белку MAG1, а позднее к белку SAG1. Определяя антитела к каждому из этих белков, можно получить важную информацию, о сроках активации гуморального ответа с точностью до 2-3 недель. Таким образом, обследование рекомендуем проводить в два этапа: сначала выделяется группа риска (серологическое исследование на наличие антител IgG и IgM). Далее пациенткам, в сыворотке крови которых обнаружены IgM, рекомендуем проводить определение авидности и/или исследование методом иммуноблот.
Интерпретация результатов определения антител
| IgG | IgM | Интерпретация |
| Да | Нет | Если анализ сдан на самых ранних сроках беременности, встреча организма с данным возбудителем уже состоялась и серьезной опасности данный возбудитель для будущего ребенка не представляет. Если анализ сдан не на самых ранних сроках, наличие IgG может быть связано с недавней инфекцией, уже во время беременности. В таком случае рекомендуется проведение подтверждающих методов обследования (авидность IgG). |
| Нет | Нет | Встреча с данной инфекцией во время беременности может представлять угрозу для будущего ребенка. Анализ следует повторять раз в месяц. |
| Да | Да | Наличие IgG и IgM может быть связано с недавней инфекцией, уже во время беременности. Но также не исключает и инфекцию до беременности. В таком случае рекомендуется проведение дополнительных методов обследования (авидность, иммуноблот). |
| Нет | Да | Наличие IgM может быть связано с недавней инфекцией, уже во время беременности. Но также не исключает и реактивацию инфекции, не опасную при беременности. В таком случае рекомендуется проведение дополнительных методов обследования (иммуноблот). |
Постнатальная диагностика
Прямое определение
- Выделение возбудителя в аспирате, крови, меконии, моче, цереброспинальной жидкости новорожденного.
- Главный принцип диагностики – идентификация микроба в разных материалах.
Серодиагностика
- Инфекции группы TORCH при их внутриутробной передаче стимулируют ранний синтез у плода иммуноглобулинов класса М (IgM-антител), что может быть использовано для диагностики уже в первые дни жизни. При обследовании новорожденных наличие в их крови IgM-антител – это явный признак внутриутробной инфекции, т.к. антитела этого класса не проникают через гематоплацентарный барьер.
Дополнительные и подтверждающие исследования: авидность антител IgG.
Вирусные гепатиты В ранние сроки беременности могут возникнуть различные фетопатии, а во II и III триместрах – мертворождения. Значительна частота рождения недоношенных детей, которая является причиной высокой перинатальной смертности (10-15%). Кроме того, следует учитывать, что у беременных вирусные гепатиты протекают тяжелее, чем у не беременных (тяжесть течения вирусного гепатита обычно нарастает с увеличением срока беременности).
Основные методы лабораторной диагностики вирусных гепатитов:
- Cерологическое исследование маркеров – специфических антител и антигенов гепатитов в сыворотке крови.
- ПЦР –анализ антигенов возбудителей гепатитов.
Инфекции передаваемые половым путём
- Гонококковая инфекция – в 10-15% преждевременное прерывание беременности и низкий вес плода и в 30-50% офтальмии новорожденных.
- Сифилис – в 30% самопроизвольный аборт и внутриутробная гибель плода, в 30-40% — поздняя фетопатия (врожденный сифилис).
- Хламидийная инфекция – преждевременные роды, разрыв мембран плодного пузыря, послеродовый эндометрит, офтальмии и пневмонии новорожденных.
- Трихомонадная инфекция – в 20-25% случаев, преждевременные роды.
- Микоплазмо- и уреаплазменная инфекция – хорионамнионит, преждевременные роды, низкий вес плода, послеродовый эндометрит, поражения легких (острая пневмония, бронхолегочная дисплазия), системные поражения, сепсис, менингит.
- Аногенитальные бородавки – ларингеальный папилломатоз новорожденных.
Основной метод лабораторной диагностики ИППП – полимеразная цепная реакция.
TORCH-инфекции
Торч-инфекциями называются такие:
- цитомегаловирус
- краснуха
- токсоплазмоз
- герпес
- туберкулез
- сифилис и пр.
Они опасны при заражении беременной. Некоторые протекают в скрытой или стертой форме, потому их нужно выявлять анализами. Потому на этапе планирования зачатия пара сдает анализы на TORCH-инфекции. Если в организме будущей мамы не обнаруживаются антитела к возбудителю краснухи, ей делают прививку. Также во время беременности лучше не контактировать с кошками, чтобы не заразиться токскоплазмозом.
Здоровье плода
Сегодня получить исчерпывающую информацию о пороках развития плода и внутриутробных инфекциях может каждая будущая мама. Интернет, журналы и книги подробно описывают причины и следствия таких заболеваний. Лабораторная диагностика, в свою очередь предлагает целый ряд обследований «на любой случай». Но нужно ли сдавать их все? На каком сроке они наиболее информативны? И как разобраться в изобилии тестов на «здоровье плода»?
Внутриутробные инфекции
Внутриутробные инфекции (ВУИ) занимают ведущее место среди причин появления пороков развития. А самыми распространенными возбудителями опасных инфекций признаны представители группы «TORCH»:
- T — toxoplasmosis – токсоплазмоз;
- Оther – другие инфекции (вирусные гепатиты, хламидиоз, уреаплазмоз, микоплазмоз и прочие инфекции, провоцирующие неблагоприятные исходы беременности);
- R – rubella – краснуха;
- C – cytomegalovirus – цитомегаловирусная инфекция;
- H – herpes – герпес I и II типа.
Опасность TORCH-инфекций обусловлена их повсеместным распространением, высокой контагиозностью (заразностью) и часто скрытым течением (кроме краснухи). Инфицирование (первая встреча с инфекцией) на сроке:
- до 12-16 недель может закончиться самопроизвольным выкидышем;
- с 16 до 28 недель – формированием тяжелых пороков развития;
- более 28 недели – развитием инфекции и воспалительных процессов у плода
Будущая мама может и не подозревать об инфицировании, в то время как для плода – это серьезная угроза.
Оценить риски инфекций можно как на этапе подготовки к беременности, так и уже «в положении». Кровь на антитела к возбудителям TORCH-инфекций – простой диагностический тест, позволяющий выявить и текущий, и перенесенный инфекционный процесс.
Антитела IgM появляются в крови примерно через 2 недели от инфицирования и «говорят» о высоком риске осложнений для плода.
Антитела IgG – маркер перенесенного инфекционного процесса, наличия иммунитета к возбудителю или его носительства. А его выявление требует уточнения «давности» инфицирования.
Анализ крови на авидность антител IgG позволяет рассчитать «как давно» антитела появились в крови. Чем выше процент авидности, тем «старее» инфицирование, а значит безопаснее для плода.
Каждый из указанных показателей можно сдать по отдельности, а также в составе комплексов:
«TORCH-комплекс скрининг»
Включает в себя определение только IgG к представленным возбудителям (токсоплазме, вирусам герпеса, краснухи, цитомегаловирусу), применяется в период подготовки к беременности для обоих партнеров.
«TORCH-комплекс базовый»
Подходит для обследования беременных и включает в себя определение IgG и IgM к возбудителям TORCH-инфекций (токсоплазмоза, краснухи, герпеса и ЦМВ — цитомегаловируса).
«TORCH-комплекс с авидностью»
Позволяет определить наличие острых или перенесенных TORCH-инфекций у беременной, а также давность инфицирования и риск для плода.
«TORCH-комплекс расширенный»
Включает в себя определение IgG и IgM ко всем вышеуказанным инфекциям, включая хламидии, что позволяет получать максимально полную информацию.
Генетическая патология плода
Еще совсем недавно возможности выявления генетических «поломок» у плода ограничивались рамками пренатального скрининга или анализом биоматериала плода, полученного инвазивными методами (кровь из пуповины, околоплодные плоды и другие).
В то же время хромосомные аномалии и микроделеционные синдромы угрожают грубыми пороками развития, ассоциированными с гибелью или глубокой отсталостью ребенка.
В большинстве своем патологии количества хромосом (моно-, ди-, трисомии) имеют связь с возрастом матери. Тогда как микроделеционные синдромы никак не привязаны к возрасту. Частота распространения обоих вариантов «поломок» в среднем составляет 1 на 1000 новорожденных, что обуславливает одинаковые риски для беременных как до, так и после 30 лет.
Сегодня исключить до 18 синдромов единовременно можно с помощью всего одного исследования – НИПС (Геномед).
Неинвазивные пренатальные тест основаны на анализе ДНК плода по крови матери и обладают высокой точностью (99,8%).
В отличие от программы пренатального скрининга PRISCA («двойной» и «тройной» тесты), заключение по НИПТ строится на количестве и качестве хромосом малыша, а не на косвенных признаках патологии (размеры плода и уровень гормонов). Такой результат позволяет делать максимально точный прогноз риска генетического отклонения
Среди хромосомных нарушений, диагностируемых с помощью НИПТ Panorama, базовая панель (Natera):
- синдром Дауна (трисомия по 21 хромосоме),
- синдром Эдвардса (трисомия по 18 хромосоме),
- синдром Патау (трисомия по 13 хромосоме),
- отсутствие одной хромосомы (моносомия по Х хромосоме = синдром Шерешевского-Тернера),
- «лишняя» Х хромосома у плода мужского пола (синдром Клайнфельтера),
- триплоидии.
Микроделеционные синдромы можно дополнительно увидеть с помощью теста НИПТ Panorama, расширенная панель (Natera) (скрининг хромосом: 13, 18, 21, X, Y, триплоидии и микроделеционные синдромы:
- синдром Прадера-Вилли,
- синдром Ангельмана,
- синдром Кри-дю-ша («кошачьего крика»),
- синдром 1р36,
- синдром 222.
Кроме того, некоторые тесты линейки НИПТ, например, тест НИПС (Геномед) позволяет помимо основной хромосомной патологии выявить носительство наиболее частых мутаций у матери, приводящих к генетическим заболеваниям плода:
- Муковисцидоз (аутосомно- рецессивный тип наследования, поиск мутации гена CFTR)
- Нейрональный цероидный липофусциноз (аутосомно- рецессивный тип наследования, поиск мутации гена TPP1)
- Фенилкетонурия (аутосомно- рецессивный тип наследования, поиск мутации гена PAH)
- Галактоземия (аутосомно- рецессивный тип наследования, поиск мутации гена GALT)
- Тугоухость (различные типы наследования, поиск мутации генов SLC26A4, GJB2)
Исследование не требует особой подготовки, нужно просто сдать кровь на сроке полных 10 недель беременности.
Есть некоторые ограничения для использования теста:
- сроке беременности менее 10 недель,
- количество плодов более 2-х,
- имеются признаки замершей беременности,
- производилась трансплантация органов, тканей и стволовых клеток,
- имеются онкологические заболевания,
- производилось переливание цельной крови в течение 6 месяцев до сдачи анализа.
Анализы можно провести как «на родине» теста – в лаборатории «Natera» (США), так и по лицензии компании на трансфер технологии в России (партнер — лаборатория «Геномед»). Необходимость в транспортировке за рубеж или отсутствие таковой, а также курс доллара обуславливает ценовую политику исследований. В остальном – качество анализов, проведенных в РФ находится под контролем «родительской» компании.
Таким образом, линейка исследований НИПТ (неинвазивные пренатальные тесты) — это максимально точные, безопасные и быстрые способы исключения тяжелых генетических аномалий уже на самых ранних сроках беременности.
Диагностика внутриутробной инфекции
Беременным делают анализ крови, который позволяет обнаружить гепатиты В и С, а также сифилис. Регулярно делают мазки из влагалища на микрофлору. Используется метод ПЦР, который позволяет обнаружить циркулирующие в крови вирусы при наличии таковых.
УЗИ безопасна для беременных. Она не показывает наличие инфекции, но дает возможность обнаружить пороки, вызванные инфекцией, и задержку внутриутробного развития плода. Также УЗИ является методом контроля при выполнении кордоцентеза. ВУИ подозревают, если на УЗИ обнаруживаются такие признаки:
- сформировавшиеся пороки развития
- много- или маловодие
- отек плаценты, амниотические тяжи
- синдром задержки внутриутробного развития
- увеличение живота и расширение чашечно-лоханочной системы почек
- увеличение сердца, печени и селезенки
- множественные отложения кальция в мозге, печени, кишечнике
- увеличение желудочков мозга
Сероиммунологический метод диагностики базируется на определении иммуноглобулинов. Он рекомендован женщинам из групп риска, которые перечислены выше. Иногда необходимы такие методы как кордоцентез и амниоцентез. При первом методе берется кровь из пуповины, чтобы выявить имеющуюся там инфекцию. Амниоцентез означает исследование околоплодных вод.
У новорожденного, если у врача имеется подозрение на ВУИ, берут анализы биологических жидкостей, например, слюны или крови.
Что покажет УЗИ плода?
Ультразвуковое исследование (УЗИ) плода в период его вынашивания помогает специалисту своевременно обнаружить наличие различных патологий в развитии будущего ребёнка. Это, к примеру, маловодие или многоводие, большой живот, увеличенные какие-то внутренние органы, например, печень, селезёнка. В ходе ультразвуковой диагностики также могут быть обнаружены отложения кальцинатов в кишечнике, в печени, в головном мозге. В нашем медицинском лечебно-диагностическом в Махачкале опытные специалисты ультразвуковой диагностики проведут качественное исследование, которое позволит подтвердить или исключить патологию с высокой достоверностью.
Обнаруженные в ходе исследования ультразвуковые маркеры внутриутробной инфекции являются реальным подспорьем в оценке состояния плода и прогнозирования дальнейшей тактики ведения беременности. Если возможно, то врачи примут на ранних этапах меры для устранения обнаруженных отклонений. Если же это состояние, которое не совместимо с жизнью, то принимается решение о том, что лучше прервать беременность.