Этиология
Гипертермия является полиэтиологичным вторичным состоянием. Процесс перестройки работы центра теплорегуляции начинается с появления в организме пирогенных веществ. Они подразделяются на инфекционные или экзогенные и неинфекционные, называемые эндогенными.
Таким образом, причины для развития гектической лихорадки можно разделить на две большие группы.
- Инфекционные, в виде воспалительных заболеваний. Например, грипп, туберкулез, сепсис крови или внутренних органов.
- Неинфекционные. К ним относят некроз тканей, аллергию и онкологию, гемотрансфузии, внутренние кровоизлияния.
Симптомы
Пациент постоянно испытывает жажду
Симптомы гектической лихорадки можно разделить на общие и частные. Что происходит при общих:
- растет температура тела;
- повышается частота сердечных сокращений и дыхание;
- артериальное давление падает ниже нормы;
- больной отмечает приступы мигрени и чувство ломоты в мышцах и суставах;
- слизистая рта пересыхает, пациент чувствует постоянную жажду;
- значительно снижается суточный диурез;
- полностью пропадает аппетит.
Частные симптомы зависят от темпов повышения температуры. Постепенный подъем характеризуется:
- покраснением кожных покровов;
- умеренным ознобом;
- чувством жары и духоты;
- повышенным потоотделением.
Стремительный рост температуры, в сою очередь, сопровождают такие симптомы, как:
- бледная кожа;
- сильные и кратковременные приступы озноба;
- чувство холода;
- посинение ногтевых пластин.
Причины
ЛНГ может быть обусловлена инфекционными болезнями, развитием воспалительного или злокачественного процесса, системными заболеваниями соединительной ткани.
Наиболее распространенные причины:
- инфекционные заболевания — малярия, туберкулез, аспергиллез, герпес, боррелиоз, клещевой энцефалит, абдоминально-тазовые абсцессы, абсцесс предстательной железы, холецистит, стоматологические инфекции, эндокардит, остеомиелит, синусит, цитомегаловирус, вирус Эпштейна — Барр, ВИЧ, мочеполовые инфекции, оппортунистические инфекции;
- аутоиммунные заболевания — воспалительные заболевания кишечника, ревматоидный артрит, болезнь Стилла взрослых, ревматическая полимиалгия, синдром Рейтера, васкулит, системная красная волчанка, ревматическая лихорадка;
- злокачественные опухоли — почечно-клеточный рак, гепатома, рак толстой кишки, рак поджелудочной железы, саркомы, лимфомы, хронический лейкоз, метастатический рак.
К другим причинам относятся:
- лекарственно-индуцированная лихорадка (реакция гиперчувствительности на определенные лекарства);
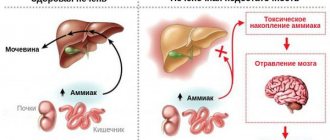
- гепатиты (гранулематозный, волчаночный, алкогольный);
- осложнения цирроза печени;
- тромбоз глубоких вен;
- подагра;
- болезнь Бехчета;
- синдром Фелти;
- саркоидоз;
- тиреоидит, болезнь Крона, семейная периодическая лихорадка, циклическая нейтропения (редко).
Типы лихорадки и их особенности
В официальной медицине помимо причин для возникновения лихорадки, выделяют еще несколько критериев, позволяющих классифицировать этот патологический процесс.
- При общей протяженности до 2 недель реакцию организма называют острой. До полутора месяцев подострой. Свыше – хронической.
- По уровню температуры, в пределах которого может происходить ее повышение или понижение. От 41°С и больше называют чрезмерной лихорадкой. В районе 39-40,9°С высокой. Не более 38-38,9°С фебрильной. И от 37 до 37,9°С субфебрильной.
- По тому, какие перепады температуры наблюдаются в течение суток. Выделяют постоянную, перемежающуюся, послабляющую, волнообразную, возвратную, извращенную, неправильную или изнуряющую. Последний тип, который по-другому называют гектической лихорадкой, является наиболее тяжелым и опасным для пациента. Она характеризуется резкими скачками температуры на 3°С и более.
Диагностика
Для назначения корректного курса лечения следует точно диагностировать гектическую лихорадку и ее генез, поскольку симптомы могут быть схожи с солнечными, тепловыми ударами и другими лихорадоподобными состояниями. Кроме того, пациенты нередко пытаются ее симулировать.
В первую очередь берут образцы крови и мочи для общего анализа. Также делают снимки грудной клетки больного с помощью рентген аппарата и проводят ЭКГ. Если данных после этих методов исследования недостаточно, то прибегают к более сложным. Например, компьютерной томографии или биопсии некоторых тканей и жидкостей организма.
Стадии лихорадки
В развитии гектической лихорадки можно наблюдать 3 стадии:
- непрекращающееся повышение температуры;
- остановка и продолжительное закрепление на высоких значениях;
- снижение уровня температуры.
На первой стадии центр теплорегуляции организма начинает функционировать схоже с ситуациями, когда температура вокруг низкая. Клеточные окислительные процессы повышают теплообразование. Мышечный тонус усиливается и переходит в термогенез. Кожные покровы становятся сухими и бледными, верхние и нижние конечности начинают холодеть. Нарастает озноб и желание согреться.
Рост температуры чаще происходит из-за уменьшения теплоотдачи тела на этой стадии. Но также возможен и ее рост вместе с теплообразованием, но не одновременно.
Вторая стадия устанавливается, когда между образованием тепла в организме и его отдачей достигается равновесие, но на смещенном по сравнению с нормой температурном уровне. Подкожные сосуды расширяются, придавая ей красный оттенок и жар. Дыхание больного становится частым. Термогенез и приступы озноба проходят. Отмечают рост температуры к вечеру и незначительное ее снижение утром.
На последней стадии фиксируется снижение уровня пирогенных веществ в организме. Они уже не воздействуют на работу центра теплорегуляции, и организм стремится увеличить отдачу тепла и уменьшить его образование за счет обильного потоотделения.
В таких условиях температура может снижаться критически быстрыми темпами или литически. Первый вариант сопровождается нарушениями водно-солевого баланса, гипотонией, обезвоживанием и, в тяжелых случаях, коллапсом. Литическое падение температуры идет постепенно и не представляет опасности для человека.
Лихорадка у ребенка: как сбивать температуру
Почему температура повышается во время болезни?
В организме есть своя система «климат-контроля», отвечающая за постоянство температуры тела. При воспалении вырабатываются вещества, которые меняют настройки центра терморегуляции, и температура начинает поддерживаться на более высоком уровне. Это имеет определенный смысл: в условиях повышенной температуры бактерии и вирусы чувствуют себя менее комфортно, а иммунная система, наоборот, начинает работать активнее. Это и есть лихорадка — с ее помощью организм борется с инфекцией. Лихорадку стоит отличать от теплового удара — в нем нет никакого защитного смысла, а температура растет из-за того, что организм просто не успевает остывать (обычно из-за жары, физического перенапряжения и отсутствия воды).
Какая температура считается нормальной?
Температура тела очень изменчива и зависит от возраста (чем младше ребенок, тем выше его температура), времени суток (обычно выше к вечеру), физической активности, а также от способа измерения — таким образом, привычные всем 36,6 °С весьма условны и единой нормы просто не существует.
Как измерять температуру?
Мы привыкли измерять температуру под мышкой, во многих странах приняты измерения во рту или в прямой кишке (эти показатели оказываются выше). Электронные градусники предпочтительнее ртутных — но надо учитывать, что для получения точного результата после звукового сигнала нужно оставить термометр еще на нескольких минут. Так делают далеко не все, и поэтому показатели электронного градусника порой незаслуженно считаются заниженными. Существуют также ушные и бесконтактные инфракрасные термометры, но их показатели не отличаются высокой точностью.
Когда температуру надо сбивать?
Сама по себе высокая температура вплоть до 41 °С не опасна для жизни. Температуру нужно сбивать в том случае, если ребенку плохо, и цифры на градуснике имеют при этом второстепенное значение. Если у ребенка есть хронические заболевания, то стоит заранее обсудить этот вопрос с лечащим врачом, а если высокая температура появилась у младенца младше трех месяцев, это повод для вызова скорой. Во всех остальных случаях стоит ориентироваться на самочувствие ребенка: если он вялый, жалуется на головную боль и общее недомогание уже при 37,9 °С, вы вправе дать жаропонижающий препарат. А если ребенок едва может усидеть на месте с градусником, не стоит бегать за ним с лекарством, даже если на термометре почти 39 °С.
Многие думают, что чем выше температура у ребенка, тем опаснее и тяжелее инфекция, с которой он столкнулся, однако это не совсем так. Иммунитет еще не сформировался окончательно и атакует любые инфекции со всей мощью. Именно поэтому у ребенка может значительно подняться температура при банальной ОРВИ, в то время как у взрослых этого обычно не происходит.
Как правильно сбивать температуру?
В первую очередь необходимо следить за тем, чтобы ребенок много пил и не перегревался дополнительно — для этого нужно снять с него лишнюю одежду, одеяла и приоткрыть форточку, чтобы в комнате не было душно. Можно протереть теплой (не холодной) водой — охлаждающий эффект при этом достигается за счет испарения воды с поверхности кожи. И наконец, при плохом самочувствии можно дать жаропонижающий препарат — он вернет центр терморегуляции к поддержанию исходного, нормального температурного режима. Максимально эффективный метод — дать жаропонижающее, а спустя полчаса протереть ребенка водой.
Детям с лихорадкой разрешены только два препарата: ибупрофен и парацетамол (ацетаминофен). Они доступны в виде свечей и сиропов под разными торговыми названиями.
Дозу рассчитывают по весу, а не по возрасту ребенка.
Ибупрофен: разовая доза — 10 мг на 1 кг веса ребенка. Можно давать каждые 6 часов не более 4 раз в сутки.
Парацетамол: разовая доза — 10–15 мг на 1 кг веса ребенка. Можно давать каждые 4–6 часов, но не более 4 раз в сутки.
Препараты начинают действовать через 30–60 минут после приема и снижают температуру примерно на 1–2 °С (а не до 36,6 °С), улучшая при этом самочувствие. Если после приема одного из них прошло более 3 часов, а эффекта нет, можно поменять препарат и начать использовать другой, но не чередовать их между собой каждый раз.
Когда вызывать скорую?
Сама по себе лихорадка не повод для паники. За скорой медицинской помощью лучше обратиться при наличии так называемых красных флагов:
- нарушение сознания, судороги;
- обезвоживание (отсутствие мочеиспусканий, слез при плаче, сухость слизистых);
- нарушение дыхания (резкое учащение, затруднение дыхания, появление нехарактерных звуков);
- появление сыпи, не бледнеющей при нажатии (если плотно прижать к месту высыпаний стеклянный стакан, сыпь остается яркой);
- сильная головная боль даже после приема жаропонижающих;
- непрекращающаяся рвота;
- сохранение плохого самочувствия и лихорадки более 40 °С после приема жаропонижающих;
- острая боль в животе;
- возраст до 3 месяцев.
Все остальные ситуации, скорее всего, не требуют экстренной помощи. Так, при появлении боли в ухе можно дать ребенку обезболивающее (тот же самый ибупрофен) и спокойно дождаться педиатра. Но если вам кажется, что с ребенком что-то не так и он ведет себя необычно, вам стоит показать ребенка врачу в самое ближайшее время.
Чего делать не надо?
Категорически не разрешается использовать в качестве жаропонижающего у детей аспирин из-за риска смертельного осложнения — синдрома Рея. Кроме того нельзя:
- давать в качестве жаропонижающего анальгин и растворимые комбинированные препараты «против простуды» (вроде терафлю);
- растирать спиртом и уксусом из-за риска отравления (проницаемость детской кожи выше, чем у взрослых);
- укутывать ребенка и ждать, чтобы он пропотел;
- использовать горчичники из-за риска получить ожоги;
- пить антибиотики на третий день лихорадки. Есть много вирусных инфекций, при которых температура держится дольше 5 дней. Если лихорадка сохраняется, нужен осмотр педиатра, а не прием антибиотиков.
Не измеряйте ребенку температуру просто так, на всякий случай, если он здоров. Если с ребенком что-то не в порядке, вы заметите это без градусника. Поверьте — увидеть, что температура у здорового ребенка выше 37 °С, очень легко. Справиться со своей тревожностью и убедиться в том, что для него эта температура нормальная, куда сложнее.
Ну и наконец, не надо паниковать. Лихорадка — дело житейское. Заболевшему ребенку нужна спокойная мама, которая напоит, если будет нужно, даст лекарство, оботрет влажным полотенцем и просто будет рядом.
Лечение
Лечение при гектической лихорадке должно выполнять две цели. Поддерживать работу систем внутренних органов, в первую очередь дыхательной, сердечной и выделительной. А также бороться с гипертермией. Для этого можно использовать не только лекарственные препараты, но и физическое воздействие на организм.
Больного освобождают от одежды и укладывают в постель, слегка приподняв ему голову. На голову и запястья накладывают холодные компрессы из смоченных бинтов либо пузыри со льдом. Тело обтирают раствором уксуса в концентрации 3%, спиртом или просто прохладной водой. Дополнительно можно использовать вентилятор или кондиционер для обдува.
В условиях стационара пациенту проводят зондовое промывание желудка и водные клизмы. Все инфузионные растворы для внутривенного использования также охлаждают. На этом этапе важно следить, чтобы температура тела доходила максимум до 37,5°С, поскольку под воздействием вышеперечисленных мер организм сам продолжит ее снижение.
Из медикаментов назначают жаропонижающие и противоаллергические в форме внутримышечных инъекций. Это может быть бруфен и его аналоги, ацетилсалициловая кислота и растворы анальгина с димедролом или супрастином. При повышенной возбудимости прописывают аминазин или литические смеси.
В случае нарушения дыхания или остановки сердца проводят реанимационные мероприятия. Если есть угроза отека мозга, то применяют сульфат магния. При гипотонии используют преднизолон, а для борьбы с судорогами седуксен.