Несахарный диабет
, иначе именуемый как мочеизнурение — патологический процесс, характеризующийся нарушением обратного всасывания жидкости в почках, вследствие чего моча не подвергается достаточному концентрированию, поэтому выделяется в очень больших количествах в разведенном виде. На этом фоне у больных развивается постоянное чувство жажды, свидетельствующее о значительных потерях жидкости организмом. Если потеря жидкости организмом не компенсируется в достаточной степени извне, то развивается обезвоживание.
Несахарный диабет развивается в результате наличия дефекта в выработке вазопрессина — антидиуретического гормона, вырабатываемого гипоталамусом, либо при понижении чувствительности ткани почек к его воздействию. Несахарный диабет относят к группе редких эндокринных патологий, которая в 20% случаев развивается в качестве осложнения после оперативного вмешательства на головном мозге. По данным медицинской статистики, развитие заболевания не связано с полом и возрастом пациентов, но чаще регистрируется у людей 20-40 лет.
Классификация несахарного диабета
В зависимости от того, на каком уровне происходят нарушения, различают два типа несахарного диабета:
1. Центральный, или гипоталамический несахарный диабет
– возникает в результате нарушения образования или выделения антидиуретического гормона. Он в свою очередь подразделяется на
идиопатический несахарный диабет
, в основе которого лежит наследственная патология, характеризующаяся низкой выработкой антидиуретического гормона, и
симптоматический несахарный диабет
, который может возникнуть на фоне других заболеваний, например, при травмах и опухолевых процессах головного мозга, инфекционном воспалении мозговых оболочек и т.п.
2. Нефрогенный, или почечный несахарный диабет
– возникает вследствие нарушения чувствительности почечных тканей к воздействию вазопрессина. Встречается этот тип несахарного диабета гораздо реже. При этом отмечается либо неполноценность структуры нефронов, либо вазопрессинрезистентность рецепторов почечной ткани. Данный тип несахарного диабета может носить врожденный характер, а может возникать при медикаментозном повреждении клеток почек.
Ряд авторов выделяет также гестагенный несахарный диабет беременных
, развитие которого связано с повышенной активностью особого фермента плаценты, который разрушает вазопрессин. У детей раннего возраста может развиться
функциональный несахарный диабет
, связанный с незрелостью механизма концентрации мочи в почках. Кроме того, на фоне применения лекарственных препаратов из группы диуретиков, не исключается развитие
ятрогенного несахарного диабета
.
Эндокринологи выделяют также первичную полидипсию
как одну из форм несахарного диабета, которая проявляется в виде патологического чувства жажды (при повреждениях или опухолевых процессах центра жажды в гипоталамусе) или компульсивного желания пить (при неврозах, психозах и шизофрении). При этом за счет увеличения потребления жидкости подавляется физиологическая выработка вазопрессина и развивается клиническая картина несахарного диабета.
Исходя из клинической картины, несахарный диабет классифицируют также по степени тяжести без коррекции лекарственными препаратами:
— легкая степень
заболевания характеризуется суточным выделением мочи в пределах 6-8 л;
— при средней степени
патологии количество выделенной за сутки мочи составляет 8-14 л;
— для тяжелой степени
характерен суточный объем выделенной мочи более 14 л.
В период, когда заболевание подвергается коррекции лекарственными препаратами, в его течении выделяют три стадии:
1. стадия компенсации
, для которой характерно отсутствие симптомов жажды и увеличения объема выделяемой мочи;
2. субкомпенсаторная стадия
– с периодическим возникновением чувства жажды и наличием полиурии.
3. стадия декомпенсации
, которая характеризуется постоянным чувством жажды и полиурией даже на фоне лечения.
Наши врачи
Колодко Инна Михайловна
Врач — эндокринолог, врач высшей категории
Стаж 26 лет
Записаться на прием
Словеснова Татьяна Алексеевна
Врач-эндокринолог, кандидат медицинских наук, врач высшей категории
Стаж 48 лет
Записаться на прием
Михайлова Елена Владимировна
Врач-эндокринолог, диабетолог, кандидат медицинских наук
Стаж 46 лет
Записаться на прием
Несахарный диабет – причины и механизм развития
Несахарный диабет центрального типа
может развиваться в результате врожденных генетических дефектов и патологий головного мозга. Приобретенный несахарный диабет центрального типа развивается при опухолевых процессах в головном мозге, а также метастазах, возникших в результате опухолевого поражения других органов, после перенесенных травм и инфекционных заболеваний, поражающих головной мозг. Кроме того, заболевание может развиться при ишемии и гипоксии мозговых тканей в результате сосудистых нарушений.
Идиопатический несахарный диабет
возникает при спонтанном появлении антител к клеткам, вырабатывающим антидиуретический гормон, тогда как органическое поражение гипоталамуса не обнаруживается.
Нефрогенный несахарный диабет
также может быть врожденным и приобретенным. Врожденные формы этого типа несахарного диабета развиваются при синдроме Вольфрама и генетических дефектах рецепторов, реагирующих на вазопрессин. Приобретенные формы несахарного диабета почечного типа могут развиться при хронической почечной недостаточности, амилоидозе почек, нарушениях обменных процессов кальция и калия в организме, отравлении препаратами, содержащими литий.
Симптомы несахарного диабета
Два самых показательных симптома несахарного диабета — полиурия
(выделение мочи, превышающее суточную норму) и
полидипсия
(употребление жидкости в больших количествах). Объем выделенной за сутки мочи у больных несахарным диабетом может варьировать в диапазоне 4-30 л, в зависимости от степени тяжести заболевания. При этом моча практически бесцветна, имеет низкую плотность и практически не содержит в себе соли и другие компоненты. Из-за непреодолимого чувства жажды больные, страдающие несахарным диабетом, потребляют очень много жидкости. Количество потребляемой больными жидкости может составлять от 3 до 18 л в сутки. И один, и второй признаки влекут за собой нарушение сна, неврозы, повышение утомляемости, эмоциональный дисбаланс.
Несахарный диабет у детей
проявляется чаще всего ночным недержанием мочи, к которому впоследствии присоединяется задержка роста и полового созревания. С течением времени происходят структурные изменения органов мочевыделительной системы, проявляющиеся в виде расширения почечных лоханок, мочеточников и мочевого пузыря. Из-за потребления значительных объемов жидкости страдает и желудок, так как его стенки, а также окружающие ткани подвергаются перерастяжению, что приводит к опущению желудка, нарушению функции желчевыводящих путей и синдрому хронической раздраженной кишки.
При осмотре пациентов с несахарным диабетом выявляется чрезмерная сухость кожных покровов и слизистых оболочек. Больные предъявляют жалобы на плохой аппетит, резкое снижение веса, головные боли, рвоту, гипотензию. Одним из симптомов несахарного диабета у женщин является нарушение менструального цикла. Несахарный диабет у мужчин характеризуется снижением половой функции.
Опасность несахарного диабета заключается в возможности развития обезвоживания, в результате которого могут развиться стойкие неврологические нарушения. Возникает подобное осложнение в том случае, если жидкость. потерянная с мочой не восполняется должным образом извне.
Лечение ЦНД
Всем пациентам с диагностированным ЦНД назначается десмопрессин – синтетический аналог вазопрессина [9]. Препарат лишен сосудосуживающей активности и обладает более выраженным и продолжительным антидиуретическим эффектом [16]. В настоящее время в России используется 2 формы десмопрессина: таблетированная форма (Минирин) и интраназальный спрей (Пресайнекс). При ЦНД средние терапевтические дозы таблетированного десмопрессина варьируются от 0,1 мг до 1,6 мг/сут, кратность приема – 2–3 раза в день. При интраназальном введении препарата доза составляет от 10 до 40 мкг в сутки, что обусловлено индивидуальной чувствительностью к препарату; кратность приема – 2 раза в день [7, 13].
При приеме таблетированной формы антидиуретический эффект наблюдается через 1–2 часа. Интраназальное введение обеспечивает более быстрое начало действия через 15–30 минут, т. к. введение препарата не связано с приемом пищи, что обеспечивает большую биодоступность. При простудных или аллергических заболеваниях возможно введение препарата сублингвально в дозах, в 1,5–2,0 раза превышающих дозы для интраназального введения [15].
На основании каких критериев ставится диагноз «несахарный диабет»?
Постановка диагноза при типичном течении несахарного диабета достаточно проста. Опирается она на неутолимую жажду и увеличенный объем суточной мочи, превышающий 3 л за сутки в анамнезе. При лабораторном исследовании важными критериями служит гиперосмолярность плазмы крови и увеличенный уровень содержания натрия и кальция при сниженном уровне содержания калия. При исследовании мочи также выявляется её гиперосмолярность и низкая плотность.
Первый этап диагностики несахарного диабета направлен на подтверждение самого факта наличия полиурии (увеличенного количества мочи) с низкой ее плотностью. Обычно при несахарном диабете выделение мочи превышает 40 мл на один килограмма массы тела при относительной плотности мочи менее 1005 г/л. Если подобное выделение мочи установлено, проводят второй этап диагностики, заключающийся в выполнении пробы с сухоедением. Проба с сухоедением в классическом варианте по Робертсону предполагает отказ от приема жидкости (полный) и (желательно) отказ от пищи в первые 8 часов пробы. До начала ограничения жидкости и пищи пациенту определяют осмоляльность крови и мочи, уровень натрия в крови, объем выделяемой мочи, массу тела и уровень артериального давления. После прекращения подачи пищи и воды пациенту этот набор исследований необходимо повторять каждые 1-2 часа, в зависимости от того, как себя чувствует пациент. Пробу завершают, если в ее ходе пациент потерял более 3-5% от своего веса, ухудшении состояния пациента, повышении уровня натрия и осмоляльности крови, а также при получении мочи с осмоляльностью более 300 мОсм/л. У пациентов, имеющих стабильное состояние, подобную пробу можно проводить амбулаторно, при этом пациент должен не пить в течение того времени, которое он может выдержать по своему самочувствию. Если в ходе ограничения приема жидкости будет получена проба мочи, имеющая осмоляльность 650 мОсм/л, диагноз несахарного диабета может быть исключен.
Проведение пробы с сухоедением у пациентов, страдающих несахарным диабетом, не приводит к значимому повышению осмоляльности мочи и концентрации веществ в ней. В ходе пробы у пациентов с несахарным диабетом из-за развивающегося вследствие потери жидкости обезвоживания появляются тошнота и рвота, судороги, возбуждение, боль в голове. Может повышаться температура.
При подтверждении диагноза несахарного диабета проводят десмопрессиновый тест – введение деспопрессина у пациентов с центральным несахарным диабетом вызывает снижение количества мочи, а у пациентов с почечным несахарным диабетом объем мочи не уменьшается.
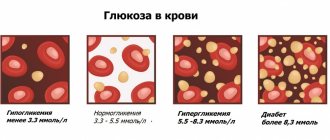
Для дифференциальной диагностики с сахарным диабетом определяется уровень глюкозы в крови, взятой натощак. Для уточнения причины развития несахарного диабета проводится рентген, обследование офтальмолога и психоневролога. При подозрении на объемные образования головного мозга проводят магнитно-резонансную томографию. Почечная форма несахарного диабета диагностируется на ультразвуковом исследовании и компьютерной томографии почек. Если возникают сомнения, прибегают к консультации нефролога и проводят биопсию почек.
Диагностика заболевания
Диагностика начинается с исследования свойств мочи: суточного количества, относительной плотности и осмолярности, по которой судят о концентрационной функции почек. Другие необходимые исследования, без которых невозможна полная диагностика:
- уровень калия и кальция крови;
- глюкоза крови натощак;
- АДГ крови;
- УЗИ и почек;
- биопсия почек (по показаниям);
- осмотр глазного дна;
- МРТ головного мозга.
Лечащий врач может назначить другие исследования, если подозревается недостаточность какого-либо органа. У детей желательно проводить психоневрологическое обследование, поскольку у них врожденные нарушения часто сочетаются с патологией этой сферы.
Для уточнения диагноза может быть назначено сухоядение на 10 или 12 часов. Если человек болен, то за это время вес тела может уменьшиться на 5% за счет потери жидкости.
Как лечить несахарный диабет?
После постановки диагноза и установления формы несахарного диабета лечение начинают с устранения причины, которая его вызвала, т.е. удаляют опухоли, устраняют последствия черепно-мозговых травм, проводят лечение основных заболеваний и т.п.
Для замещения антидиуретического гормона при всех формах несахарного диабета
назначают его синтетический аналог — десмопрессин, который применяется внутрь путем закапывания в нос.
Центральный несахарный диабет
предполагает применение хлорпропамида, карбамазепина и других препаратов, которые стимулируют выработку вазопрессина.
Неотъемлемой частью терапии являются мероприятия, нормализующие водно-солевой баланс, которые включают в себя инфузионное введение больших объемов солевых растворов. Для уменьшения выведения мочи назначают гипотиазид.
Диета при несахарном диабете
предполагает уменьшение нагрузки на почки, поэтому включает в себя продукты, содержащие минимум белка и достаточное количество жиров и углеводов. Больным несахарным диабетом рекомендуется частое дробное питание, включающее всебя много овощей и фруктов. Для утоления жажды вместо воды предпочтительней использовать соки, компоты, морсы.
Идиопатическая форма несахарного диабета
не представляет опасности для жизни, но случаи полного выздоровления крайне редки.
Гестационный и ятрогенный несахарный диабет
имеют более транзиторный характер, и чаще всего завершаются полным излечением. Грамотное использование заместительной терапии позволяет больным сохранить трудоспособность. Одна из самых неблагоприятных в прогностическом плане форм несахарного диабета —
почечный несахарный диабет у детей
.
Опыт ведения пациентов с ЦНД
В Эндокринологическом диспансере Департамента здравоохранения города Москвы под наблюдением находятся больные ЦНД. С таблетированной формы десмопрессина на интраназальный спрей были переведены 67 больных: 42 женщины и 26 мужчин в возрасте от 20 до 82 лет.
При переводе учитывалось, что прием 0,2 мг таблетированной формы десмопрессина эквивалентен 10 мкг десмопрессина, вводимого интраназально.
У подавляющего большинства пациентов доза перорального десмопрессина составляла от 0,2 до 0,6 мг/сут (рис. 1). При переводе на интраназальный спрей средние терапевтические дозы десмопрессина варьировались от 10 до 30 мкг/сут. У пациентов, получавших таблетированный десмопрессин в дозе от 1,0 до 1,8 г в сутки, кратность приема составила 8 раз, при переводе на интраназальную форму препарата компенсация заболевания была достигнута на дозе от 60 до 80 мкг/сут с кратностью приема 2 раза в день. Диапазон дозировок интраназального десмопрессина представлен на рис. 2. На фоне приема интраназальной формы препарата выраженных побочных эффектов не отмечено.