Многие потребители скажут, что пробиотики и комплексы полезных бактерий стоят достаточно дорого. Врачи же их прописывают чуть ли не при каждой болезни. Препараты нужны для восстановления микрофлоры после приема антибиотиков, при снижении иммунитета, во время грибковых заболеваний и так далее. Пациенты стараются найти недорогие заменители назначенным средствам. Сегодняшняя статья расскажет вам о том, есть ли дешевый аналог «Вагилака». Вы узнаете о способе использования этого препарата и ознакомитесь с некоторыми заменителями.
«Вагилак» (капсулы): официальная инструкция
Выпускается этот медикамент в капсулах для перорального использования. В состав входит несколько разновидностей лактобактерий. В них насчитывается более триллиона микроорганизмов. Дополнительными компонентами выступают крахмал, декстроза, магния стеарат, целлюлоза микрокристалическая.
Имеет препарат «Вагилак» аналоги. Цена, инструкция по применению таких средств будет представлена вашему вниманию далее. Оригинальный пробиотик стоит около 900 рублей. За эту сумму вы получите 15 капсул в упаковке. Используются они для восстановления вагинальной микрофлоры после ее нарушения. Также применяется медикамент и в профилактических целях. Инструкция сообщает, что препарат является безрецептурным. Это значит, что его можно приобрести без назначения доктора в любой аптеке. Также аннотация говорит, что средство «Вагилак» относится к биологически активным добавкам, оно не стало лекарством. Несмотря на то что капсулы содержат полезные бактерии, хранить медикамент можно при комнатной температуре не выше 25 градусов.
Бактериальный вагиноз — широко распространенная вагинальная инфекция, которая встречается у 20% женщин репродуктивного возраста [1]. Несмотря на то что бактериальный вагиноз встречается в основном в легкой форме, а в некоторых случаях протекает без симптомов, он может привести к эндометриту и другим воспалительным заболеваниям органов малого таза [2, 3]. При наличии бактериального вагиноза могут возникнуть такие осложнения беременности, как самопроизвольный аборт, хориоамнионит, преждевременное излитие околоплодных вод, преждевременные роды и послеродовый эндометрит [4, 5]. У женщин в программе ЭКО бактериальный вагиноз снижает частоту имплантации, а также может вызвать интранатальную гибель плода [6, 7]. Основной патологический процесс, характерный для данного заболевания, — это чрезмерный рост таких анаэробных микроорганизмов, как Gardnerella vaginalis, Mycoplasma hominis
и
Mobyluncus
. Это приводит к повышению pH во влагалище и появлению выделений с неприятным запахом. Нормальная микрофлора влагалища состоит в основном из лактобактерий, которые препятствуют распространению вышеуказанных патогенов. Лактобактерии вырабатывают молочную кислоту, которая закисляет содержимое влагалища [8], а также перекись водорода, которая оказывает токсическое воздействие на другие микроорганизмы [9, 10].
При лечении бактериального вагиноза чаще всего используют метронидазол, который не влияет на лактобактерии, но оказывает негативное воздействие на анаэробные микроорганизмы. Также широко применяется клиндамицин [11, 12]. Несмотря на то что эти препараты считаются безопасными, при их приеме могут возникать нежелательные побочные явления. При использовании метронидазола могут появиться желудочно-кишечные расстройства, такие как тошнота и рвота, реже возникает металлический привкус во рту, парестезии и лейкопения [13]. Среди наиболее распространенных нежелательных явлений при приеме клиндамицина следует выделить сыпь и желудочно-кишечные нарушения, такие как анорексия, боли в животе, тошнота, рвота и диарея. Последняя также может быть симптомом псевдомембранозного энтероколита. Среди менее распространенных нежелательных явлений следует выделить нейтропению, лейкопению, желтуху и паралич скелетных мышц [14]. Оба препарата можно принимать перорально, а также вагинально. У 10-15% женщин первоначальная противомикробная терапия не эффективна. Среди пациенток, которые хорошо реагируют на лечение, у 69% в течение 1 года развиваются рецидивы бактериального вагиноза, что приводит к необходимости повторного приема антибиотиков [15].
Высокая частота рецидивов, несмотря на проведение противомикробной терапии, привела к поиску альтернативных методов лечения, которые можно было бы назначать совместно с уже применяющимися препаратами или в виде монотерапии. Преобладание лактобактерий в нормальной влагалищной микрофлоре и их отсутствие при бактериальном вагинозе послужило стимулом к использованию различных видов лактобактерий как перорально, так и вагинально с целью восстановления микрофлоры влагалища [16]. Эти препараты также известны как пробиотики и представляют собой живые микроорганизмы, которые в случае их применения в правильной дозировке могут улучшить состояние влагалища [17]. Также известно, что некоторые штаммы лактобактерий могут распространяться во влагалище после перорального или вагинального введения [18]. Кроме того, лактобактерии можно использовать длительное время без риска развития опасных нежелательных явлений, что делает их привлекательной альтернативой противомикробной терапии, особенно с учетом риска возникновения рецидивов [19, 20].
Цель настоящего исследования — оценка эффективности перорального пробиотика Вагилак (, Риека, Хорватия) в сравнении с плацебо у женщин с бактериальным вагинозом, не страдающих какими-либо другими заболеваниями. Наша гипотеза заключалась в том, что процент восстановления нормальной влагалищной микрофлоры должен быть значительно выше у женщин, принимавших пробиотики, по сравнению с теми, кто принимал плацебо.
Материал и методы
Исследование планировалось как рандомизированное двойное слепое многоцентровое плацебо-контролируемое. Протокол исследования был одобрен Комитетом по этике Медицинской школы Университета Загреба. Набор участниц исследования проводился 55 специалистами первичного звена акушерско-гинекологической помощи в центральной и северо-западной Хорватии. В исследование были включены женщины в возрасте старше 18 лет, у которых была диагностирована вагинальная инфекция (бактериальный вагиноз, кандидоз, трихомониаз или их сочетание). Среди критериев исключения следует выделить беременность, кормление грудью, менструацию и нежелание женщины давать информированное согласие на участие в исследовании.
Первоначальный (исходный) диагноз бактериального вагиноза ставился с учетом критериев Амселя или индекса Ньюджента. В обычной клинической практике в Хорватии бактериальный вагиноз чаще всего диагностируется на основе критериев Амселя [21], к которым относятся наличие плотных сероватых выделений из влагалища, уровень pH >4,5, появление особого запаха после добавления к выделениям гидроксида калия и наличие так называемых «ключевых клеток» во влажном препарате соляного раствора. Для подтверждения диагноза бактериального вагиноза должны присутствовать, по крайней мере, три из этих четырех критериев.
Однако некоторые специалисты чаще используют метод, основанный на индексе Ньюджента [22]. В таких случаях вагинальные мазки окрашиваются по Граму и оцениваются с использованием 10-балльной шкалы с подсчетом общего количества Lactobacilli, таких как G. vaginalis
и
Mobiluncus
, имеющихся в поле зрения во время микроскопического обследования. Исходный диагноз кандидозного вульвовагинита и трихомониаза ставился с использованием обычных диагностических тестов. Если один из вышеупомянутых диагнозов ставился во время первоначального скринингового обследования, то брались дополнительные мазки с целью подтверждения диагноза в центральной лаборатории.
После получения информированного согласия все пациентки, включенные в исследование, были разделены на две группы, одна из которых принимала плацебо, а другая — пробиотик. Процесс рандомизации осуществлялся посредством компьютерного перечня рандомизации, с помощью которого каждая участница исследования была включена либо в группу А, либо в группу Б. Перечни рандомизации создавались с использованием программного обеспечения и методологии, описанных M. Saghaei [23]. Затем участницы исследования принимали необходимый препарат — по 2 капсулы Вагилака (каждая содержала >109 КОЕ Lactobacillus rhamnosus
GR-1 и
L. reuteri
RC-14) или по 2 идентичные капсулы плацебо в день в течение 6 нед.
Через 6 и 12 нед после начала исследования все участницы исследования прошли два дополнительных гинекологических осмотра. У пациенток с бактериальным вагинозом вагинальные мазки оценивались с использованием процедуры, которая применялась в ходе первоначального отбора участников исследования. При наличии кандидозного вульвовагинита оценка проводилась с помощью вагинального показателя pH и анализа влажного препарата с 10% КОН. Все пациентки с трихомониазом перорально принимали однократно по 2 г метронидазола. Кроме того, у всех участниц исследования проводилось изучение вагинальных мазков клиническим цитологом, а также оценивался процесс культивирования Lactobacillus
на агаровых планшетах.
Культивирование Lactobacillus
осуществлялось с помощью метода [24]. После обработки отдельных клеток в стерильном фосфатно-солевом буфере (ФСБ) растворы помещали на агаровые планшеты с тетрациклином (50 мкг/мл) или без него. После инкубации планшеты анализировали визуально, окрашивали по Граму, а также исследовали на наличие каталазной реакции. После этой процедуры бледно-желтые, устойчивые к тетрациклину грамположительные колонии бактерий без каталазной реакции были отнесены к
Lactobacillus
spp.
Первоначальным исходом исследования считался уровень восстановления нормальной вагинальной микрофлоры по истечении 6-недельного периода последующего наблюдения. Более того, мы наблюдали за частотой рецидивов бактериального вагиноза по прошествии 6 нед, в течение которых участницы исследования не принимали исследуемый препарат. Размер выборки рассчитывался так, чтобы могла быть достигнута существенная статистическая значимость (β
≥0,90) с относительно низкой вероятностью ошибок типа-1 (
α
<0,05). Использовали программное обеспечение NCSS PASS [25] с нулевой гипотезой достижения 40% показателя излечения в группе, принимавшей плацебо, по сравнению с 65% показателем излечения в группе, принимавшей пробиотики. Нулевая гипотеза была основана на предыдущем опыте применения пробиотического препарата. Такое предположение привело к размеру выборки, равной 120 участницам в каждой группе. Однако в конечном счете в исследование были включены 544 женщины.
Все виды статистического анализа осуществлялись с использованием программного обеспечения Statistica (версия 9, , Талса, Оклахома, США). Для категорийных данных рассчитывались процентные показатели и пропорции, а для непрерывных данных — медианы и диапазоны. Различия в непрерывных переменных анализировались с помощью критерия Стьюдента (при нормальном распределении) или U-критерия Манна-Уитни (с ненормальным распределением). Нормальность распределения проверялась с помощью критерия Шапиро-Уилка. Для категориальных переменных различия анализировались с помощью критерия &khgr;2. Все полученные значения p
являются двусторонними. Значение
p
<0,05 указывало на статистическую значимость.
Результаты
В течение 12 мес (март 2008 г. — март 2009 г.) в исследование были включены 544 женщины. Подробная информация о включении в исследование представлена на рисунке
.
Рисунок 1. Структурная схема включения в исследование. Участницы исследования случайным образом были разделены на две группы: группу плацебо (n
=149; 27,39%) и группу пробиотика (
n
=395; 72,61%). После набора минимально необходимого количества пациенток в группе плацебо, самым эффективным способом достижения статистической значимости без отказа от лечения пациенток с бактериальным вагинозом, стало увеличение количества субъектов в группе, принимавшей пробиотики. При первоначальном визите пациентки в двух группах имели сходные демографические параметры: возраст, количество детей, количество половых партнеров, возраст первого сексуального контакта, вредные привычки (курение и употребление алкоголя), семейное положение и используемый метод контрацепции
(табл. 1)
.
Кроме того, результаты цитологических мазков были сходными у пациенток обеих групп (
p
=0,149)
(табл. 2)
.
Средняя продолжительность периода последующего наблюдения составила 44,16 дня, т.е. примерно 6 нед и 2 дня, и была одинаковой у пациенток обеих групп (p
=0,733). В течение периода последующего наблюдения участницы исследования принимали либо плацебо в капсулах, либо пробиотик в капсулах 2 раза в день, о чем было сказано выше. Приверженность пациенток к лечению была схожей в обеих группах (97,64% в группе плацебо и 91,67% в группе пробиотика;
p
=0,128).
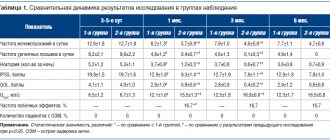
По прошествии вышеупомянутого периода последующего наблюдения восстановление нормальной влагалищной микрофлоры наблюдалось у 40 (26,85%) участниц исследования в группе плацебо и у 243 (61,52%) — в группе пробиотика. Различия между группами статистически значимы (p
<0,001). В этот период количество нуждающихся в лечении (КНЛ) составило 2,9 при относительном снижении риска (ОСР) 47,4%.
По прошествии 6 нед наблюдения нормальное состояние влагалищной микрофлоры сохранялось более чем у половины (51,14%) женщин в группе пробиотика и только у ⅕ (20,81%) пациенток в группе плацебо (p
<0,001). В этот более поздний период показатель КНЛ составил 3,3, в то время как показатель ОСР — 38,3%. Подробная информация о результатах цитологических мазков приведена в
табл. 3
.
Все участницы исследования с отрицательными результатами на втором визите (через 12 нед) в дальнейшем прошли необходимое лечение, после того как их участие в исследовании было завершено.
Дополнительное культивирование на агаровых планшетах осуществлялось с целью восстановления и идентификации лактобактерий в вагинальных мазках. Повышенная концентрация (>105 КОЕ/мл) лактобактерий наблюдалась у 81,5% пациенток, принимавших пробиотик, по сравнению с 28,9% женщин, принимавших плацебо. Таким образом, восстановление нормальной (сбалансированной) влагалищной микрофлоры сопровождалось наличием большого количества (p
<0,001) лактобактерий в вагинальных мазках в ходе двух последних визитов.
Ни один из демографических показателей, приведенных в табл. 1
, не оказал существенного влияния на результаты — количество пациенток с восстановленной нормальной влагалищной микрофлорой через 6 и 12 нед после измерения первоначальных показателей. Однако пограничная значимость (
p
=0,082) была выявлена при сравнении числа рожденных детей. У женщин, родивших 3 детей или более, реже наблюдалось восстановление нормальной вагинальной микрофлоры по сравнению с женщинами, родившими 2 детей, 1 ребенка или нерожавшими. Такие результаты, очевидно, не связаны с более старшим возрастом женщин, родивших больше детей (40,1 года для женщин с 3 детьми или более против 29,9 года для женщин с 2 детьми или менее), так как возраст не оказывает влияния на результаты, о чем говорилось выше. Одним из объяснений может быть тот факт, что возникновение и рецидивы бактериального вагиноза (и других инфекций женских половых путей) более характерны для женщин, родивших больше детей, что уже было доказано другими исследователями [26]. Однако необходимо проведение более крупномасштабного исследования с более длительным периодом последующего наблюдения, чтобы подтвердить или отвергнуть данную гипотезу.
Обсуждение
Бактериальный вагиноз — состояние, связанное с низким содержанием Lactobacillus
spp. во влагалище [27]. Несмотря на то что источник вагиноза (повторной инфекции или рецидива) не был до конца определен, считается, что лактобактерии посредством выработки молочной кислоты замедляют рост других микроорганизмов, что приводит к угнетению их чрезмерного роста [20, 28]. Тот же механизм отвечает за поддержание низких показателей pH. Наиболее часто используемые в процессе лечения штаммы лактобактерий — сочетание
L. rhamnosus
GR-1 и
Lactobacillus fermentum
RC-14, которые в ходе исследований
in vitro
продемонстрировали возможность адгезии к клеткам вагинального эпителия [29]. Из-за этого они могут распространяться во влагалище после перорального приема препаратов [13].
Исследования, посвященные изучению эффективности пробиотиков в лечении бактериального вагиноза, проводятся достаточно редко. K. Anukam и соавт. [24] провели рандомизированное контролируемое двойное слепое исследование, которое подтвердило положительные результаты совместного применения метронидазола и перорального пробиотика по сравнению с плацебо при лечении бактериального вагиноза. По прошествии 30-дневного периода у 88% пациенток, принимавших пробиотики, не наблюдалось признаков бактериального вагиноза по сравнению с 40% в группе плацебо (p
<0,001). Те же авторы провели еще одно рандомизированное клиническое исследование, посвященное сравнительной эффективности интравагинальных пробиотиков, применяемых совместно с метронидазолом в виде геля, для лечения бактериального вагиноза [30]. В процессе этого исследования были получены сходные результаты. Аналогичные результаты были опубликованы R. Martinez и соавт. [31] (совместное применение тинидазола и пробиотиков по сравнению с тинидазолом и плацебо) и W. Ya и соавт. [28], которые недавно провели рандомизированное двойное слепое плацебо-контролируемое исследование, посвященное изучению эффективности интравагинального пробиотика для профилактики рецидивов бактериального вагиноза.
Несмотря на ряд недостатков, касающихся количества участниц, критериев включения или методов, использовавшихся в ходе последующего наблюдения, вышеупомянутые исследования являются существенным доказательством эффективности применения Lactobacilli
в лечении бактериального вагиноза. Учитывая этот факт, мы запланировали включить в наше исследование достаточно большое количество пациенток. Кроме того, мы тщательно разработали процедуру диагностики как на первоначальном этапе, так и при последующих наблюдениях, а также пристально следили за соблюдением пациентками режима лечения. Используя такой дизайн исследования, мы смогли изучить состояние достаточно большого количества пациенток в течение конкретного периода и избежать ошибок, характерных для одноцентровых исследований [32]. Наконец, набирая участниц исследования из широких слоев населения и проверяя эффективность лечения в различных клинических ситуациях, мы представили экспериментальную ситуацию, более характерную в будущем. Основным ограничением исследования стал относительно короткий период последующего наблюдения продолжительностью 6-12 нед, но таким образом мы избежали потери контактов с участницами исследования. Кроме того, ДНК-пробы на
Lactobacillus
GR-1 и RC-14 смогли бы облегчить идентификацию штаммов в вагинальных мазках, сделанных в период последующего наблюдения, но осуществить это в период проведения исследования не представлялось возможным.
Полученные нами результаты подтверждают эффективность перорального пробиотика, что было продемонстрировано ранее. Эти результаты также демонстрируют связь между количеством женщин с увеличением количества Lactobacillus
spp. после лечения и количеством пациенток с восстановлением сбалансированной влагалищной микрофлоры, что являлось основным исходом исследования. На наш взгляд, наиболее важным результатом пробиотической терапии в целом (как при интравагинальном, так и при пероральном применении) является возможность уменьшения концентрации или полного отказа от метронидазола при лечении бактериального вагиноза. Уже была доказана большая эффективность интравагинального пробиотика по сравнению с метронидазолом при лечении данного заболевания [33], наши результаты подтверждают аналогичную эффективность перорального пробиотика Вагилак. По нашему мнению, пероральные пробиотики являются альтернативным методом лечения распространенных гинекологических заболеваний, лишенным нежелательных явлений, что позволяет сочетать их как с метронидазолом, так и с пробиотиками в вагинальных капсулах. Мы согласны с W. Ya и соавт. [28], которые считают, что потенциальная эффективность пробиотиков по сравнению с антибиотиками должна быть подтверждена в дальнейших рандомизированных клинических исследованиях.
Заключение
Пероральные пробиотики, такие как Вагилак, являются альтернативным методом лечения бактериального вагиноза с высокой эффективностью и безопасностью, что позволяет сочетать его как с метронидазолом, так и с интравагинальными пробиотиками.
Дешевый аналог «Вагилака»
Как вы уже смогли узнать, препарат стоит достаточно дорого. Поэтому часто женщины стараются заменить его дешевыми средствами. Врачи настоятельно не рекомендуют так поступать, ведь медикамент назначается с учетом всех особенностей организма пациентки. Но попробуем узнать, какой есть дешевый аналог «Вагилака».
- Капсулы «Экофемин Флороваг». Выпускается по 20 капсул. Стоит такой препарат около 800 рублей. Это несколько дешевле, чем «Вагилак». К тому же вы приобретаете большее количество капсул. В состав медикамента входят лактобактерии, молочнокислые организмы и дополнительные вещества.
- Вагинальные таблетки «Лактожиналь». Этот препарат обойдется вам около 700 рублей за 14 штук. Средство, в отличие от оригинального, вводится во влагалище. В составе присутствуют лактобактерии разных видов, анаэробные неспорообразующие микроорганизмы.
- Средство «Вагинорм». Выпускается в виде вагинальных таблеток по 6 штук. Стоит препарат примерно 600 рублей. Активным веществом является аскорбиновая кислота, снижающая рН влагалища.
- Капсулы «Лактонорм». Основным компонентом данного средства являются ацидофильные живые лактобактерии. Стоит препарат около 500 рублей. В упаковке вы обнаружите 14 вагинальных капсул.
- Препарат «Ацилакт». Стоят вагинальные суппозитории около 150 рублей за 10 штук. В состав входят ацидофильные лактобактерии.
- Суппозитории «Бифидумбактерин». Стоимость данного медикамента составляет около 100 рублей за 10 штук. Действующим веществом являются бифидобактерии. Препарат можно использовать ректально или вагинально.
Вагилак
Выпускается в форме:
- Вагинальных свечей с основными действующими веществами – Lactobacillus rhamnosus и Lactobacillus reuteri.
- Таблеток для перорального употребления с теми же основными действующими веществами.
- Жидкого мыла для интимной гигиены на основе молочной кислоты с экстрактами лекарственной календулы и аптечной ромашки.
- Геля увлажняющего для интимной гигиены на основе молочной кислоты.
Оздоровительные свойства и эффекты каждой формы препарата отличительны:
- Вагинальные капсулы помогают нормализации микрофлоры влагалища
, мешают появлению повторений бактериального кандидоза, ликвидируют патогенные микробы. - Таблетки для перорального применения возрождают микрофлору влагалища, активизируют защитные и регенеративные процессы слизистой, поддерживают безупречный уровень рH.
- Мыло поддерживает традиционный рH половых органов
, оказует противовоспалительное влияние, ликвидирует чуства неудобства и сухости в интимной территории. - Гель увлажняет слизистую оболочку влагалища, ликвидирует жжение, убыстряет процесс регенерации, и также поддерживает необходимы уровень рH в интимной территории, хранит баланс микрофлоры.
Свечки и таблетки Вагилак показаны при следующих патологиях:
- Дисбактериоз влагалища.
- Хронические и острые воспаления женских половых органов.
- Вместе с антибактериальными препаратами и при лечении заболеваний, передающихся половым путем (хламидиоз и др.).
- Подготовка влагалища перед родами, гинекологическими процедурами или хирургическим вмешательством.
- На фоне использования контрацептивов, например, спермицидов, внутриматочной спирали или КОК.
- Гормональные или возрастные кольпиты.
Гель Вагилак показан:
- При комплексной терапии дисбактериоза влагалища (например, вместе с капсулами использовать и гель или мыло).
- В качестве добавочного средства при воспалительных болезнях женских половых органов
. - При сухости влагалища различной этиологии.
- На фоне приема оральных контрацептивов.
- После приема противогрибковых и антибактериальных средств чтобы улучшить микрофлоры.
- Для ежедневной интимной гигиены.
- В качестве профилактического средства с целью предостережения любых травм при выполнении сложных гинекологических вмешательств.
Мыло применяется для проведения ежедневной гигиены половых органов
женщин и девочек (с 10 лет). Его рекомендуется использовать во время месячных, после абортов, родов, обследований и действий через влагалище и так дальше.
Вагилак можно применить при беременности и во время лактации.
Побочные действия
: редко гиперемия слизистой влагалища.
Противопоказания: острые воспаления и/или эрозивные очаги слизистой влагалища, непереносимость составляющих средства.
Также по теме: Причины, симптомы и лечение кольпита
Способ применения
Дешевый аналог «Вагилака», как и оригинальное лекарство, назначается при нарушениях микрофлоры влагалища. Показаниями к применению будут следующие ситуации:
- дисбиоз, бактериальный вагиноз;
- долгое применение антибиотиков и лечение химиопрепаратами;
- воспалительные и инфекционные заболевания половой сферы;
- снижение иммунитета и обострение хронических заболеваний (папилломавирусной инфекции, герпеса);
- использование спермицидов и установка внутриматочных спиралей;
- подготовка к разным гинекологическим манипуляциям (роды, выскабливание, гистероскопия).
В зависимости от вида препарата подбирается индивидуальный способ его применения. Пероральные медикаменты используются от 1 до 2 раз в сутки. Свечи вводятся обычно перед сном, но иногда требуется дополнительное утреннее использование. Курс составляет от 7 дней до нескольких месяцев.
Противопоказания и непредвиденные ситуации
Чтобы не возникало негативных последствий и побочных реакций, не следует самостоятельно искать дешевый аналог «Вагилака». При необходимости посоветуйтесь сначала с доктором. Все медикаменты, описанные выше, запрещено использовать при гиперчувствительности. Некоторые вагинальные суппозитории не применяются при молочнице в стадии обострения. В зависимости от состава медикамента он может быть запрещенным к приему во время беременности и лактации.
Побочные реакции большинство источников не описывает. Но все же пациенты сообщают о них. Вагинальные суппозитории нередко вызывают жжение и зуд. Отзывы женщин рассказывают, что эти неприятные симптомы проходят самостоятельно через несколько дней использования. Также некоторые сложившиеся мнения говорят, что пероральные пробиотики вызывают чувство дискомфорта в животе, повышают газообразование и провоцируют тошноту.