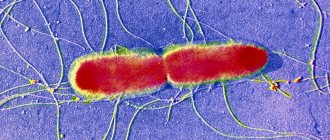
Гриб аспергилл (Aspergillus) принадлежит к роду высших плесневых аэробных грибов. Сегодня насчитывается около 200 видов этих грибов. Они широко распространены на всех континентах, во всех странах мира.
Грибы рода Аспергиллус вызывают у человека тяжелые заболевания (микозы), но в то же время многие из них имеют весьма существенное практическое значение и успешно применяются в промышленности из-за способности продуцировать целый ряд веществ и ферментов. Аспергиллы тщательно вот уже несколько столетий изучаются физиологами, биохимиками и генетиками.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
Эпидемиология аспергиллеза
Аспергиллы широко распространены в природе. Саудовская Аравия и Судан считаются регионами с самым высоким содержанием спор в окружающей среде. Заражение грибами происходит через вдыхание их спор, иногда возбудители попадают в организм человека с пищей, иногда через поврежденные кожные покровы. Аспергиллы являются аэробами. Для процессов синтеза энергии они нуждаются в доступе свободного молекулярного кислорода. Грибы рода Аспергиллус сапрофиты. Они используют для обеспечения своей жизнедеятельности исключительно органические вещества. Хорошо развиваются во влажных средах (болотистая местность и верхняя часть перегноя) и в закрытых помещениях.
- Обычно Аспергиллус растут как плесень на поверхности многих субстратов: внутри и на поверхности гниющих деревьев, верхних ярусах навоза, растений (трава, сено), на поверхности гниющих овощей, различных кормах, винограде, арахисе, варенье, орехах, черном молотом перце, чае в пакетах. Особенно их много на продуктах, содержащих крахмалистые вещества (картофель, зерно, мука, хлеб). Некоторые виды Аспергилл образуют афлатоксин, вызывающий тяжелое отравление.
- Грибы могут расти на обедненных питательными веществами средах. Так А. niger (аспергилл черный) хорошо растет на стенах влажных помещений.
- Грибы обнаруживаются в пыли помещений, где обрабатывают шкуры и шерсть, коноплю и пеньку. Они поражают коробочки и волокно хлопка и кожу.
- Источниками грибов являются душевые и вентиляционные системы, кондиционеры, увлажнители воздуха, книги, обувь, подушки, почва комнатных растений, строительный материал, предметы текстиля.
- Источником аспергилл могут стать птицы и сельскохозяйственные животные. Болеют аспергиллезом коровы, собаки, кошки, овцы, лошади, кролики, пчелы, голуби, куры, гуси и индюки.
Аспергиллез чаще всего встречается у мукомолов, лиц, ухаживающих за голубями, работников сельского хозяйства, ткацких и бумагопрядильных предприятий. Подвержены заболеванию лица с ослабленным иммунитетом, больные сахарным диабетом и перенесшие трансплантацию, а также лица с IgE-опосредованной атопией (гиперчувствительность I типа) к спорам грибов.
Морфология аспергилл
Таксономия
Гриб аспергилл принадлежит к роду высших плесневых грибов Aspergillus, классу Ascomycetes, семейству Aspergillaceae. К роду Aspergillus относится несколько сотен видов, различающихся по строению конидий.
История
Гриб аспергилл впервые каталогизирован итальянским биологом и священником Пьером Антонио Микели в 1729 году. Название Aspergillum род этих грибов получил из-за их сходства с формой кропила для святой воды — аспергилл. Грибы изучаются постоянно физиологами, биохимиками и генетиками, так как не только причиняют вред человеку и животным, но и имеют весьма существенное практическое значение. Они успешно применяются в промышленности из-за способности продуцировать целый ряд полезных для человека веществ и ферментов.
Строение аспергилл
- Вегетативное тело гриба аспергиллус (грибница) представлено мицелием. Он сильный, очень ветвистый, крепко закреплен на субстрате, шириной 4 — 6 мкм. В некоторых случаях развивается обильный воздушный мицелий (склероций). Иногда он бесцветный, иногда ярко окрашен.
- Мицелий состоит из разветвленных гиф с перегородками. Гифы (паутина) имеют размер от 7 до 10 мкм. Их основная функция заключается в поглощении питательных веществ.
- От опорных клеток мицелия вверх отходят конидиеносцы. У разных видов грибов они имеют разные размеры, могут иметь перегородки, иногда ветвятся. У большинства грибов рода Аспергилл конидиеносцы бесцветны. У А.nidulans и A.ochraceus они имеют коричневую или желтоватую окраску, гладкие или шиповатые.
- На верхушке конидиеносец вздувается пузырь, имеющий округлую или вытянутую форму.
- Радиально от пузыря размещаются стеригмы и флажковые клетки (фиалиды). Из их узкого горлышка выходят одна за другой одноклеточные конидии (экзоспоры), располагающиеся цепочкой. Каждый из вида Аспергилл имеет присущее только ему строение конидий, на основании чего основана межвидовая дифференцировка грибов. Окрашивание конидий происходит постепенно, начиная от фиалид. Зрелые конидии окрашены более интенсивно. Конидии в своей массе придают колониям плесени определенную окраску — черную, зеленую, желтую или сероватую. Под микроскопом можно увидеть, что верхушка конидиеносцев с конидиями похожа на лейку, из отверстий которой льются струйки воды. Отсюда второе русское название гриба — «леечный» гриб или «косматая голова».
- Споры Аспергиллус имеют размер от 2 до 3,5 мкм. Именно они проникают в организм человека через дыхательные пути, с пищей или поражают поврежденные кожные покровы. Прорастание спор происходит при температуре 35 °С.
Рис. 5. Схема строения Аспергилл. 1 — конидии (экзоспоры). 2 — стеригмы. 3 — пузырь (вздутие конидиеносца).
Рис. 6. Под микроскопом отчетливо видны нити мицелия и органы плодоношения — конидиеносцы, характерное их вздутие (пузырь) и конидии (споры).
Размножение
По мере созревания конидии отваливаются и переносятся в новые места, где при условии наличия благоприятных условий прорастают и образуют мицелий. Этот путь размножения называется бесполым и присущ большинству видов Аспергилл. Некоторые виды грибов этого вида (A.fumigatus, A.flavus, A.lentulus и A.terreus) развиваются половым путем (спороношение). В колониях таких грибов видны шарики маленьких размеров (аксоспоры), видимые невооруженным глазом, часто желтого цвета. Это клейстотеции (плодовые тела).
Рис. 7. Плодовые тела (фото слева). Высвобождение аксоспор (фото справа).
Культивирование
Аспергиллы хорошо растут на разных питательных средах. На среде Сабуро (агар Сабуро) образуют пушистые колонии, плоские, вначале белого цвета, а далее разные виды аспергиллус приобретают свою специфическую окраску, что связано со спороношением и метаболитами гриба.
Рис. 8. Колонии A.niger (аспергилл черный) имеют коричневую, шоколадную или черную окраску.
Рис. 9. Органы плодоношения A.niger (аспергилл черный).
Рис. 10. Колонии A.fumigatus округлые, шерстистые, мицелий белый воздушный. Конидии придают колониям нежно-голубоватую окраску.
Рис. 11. А.fumigatus. Цепочки конидий на конидиеносце образуют плотную колонку.
Рис. 12. А.flavus-oryzae. Колонии имеют желтовато-зеленую окраску. Конидиеносцы на вздутии у некоторых видов несут только филиады или профилиады.
Устойчивость аспергилл
Представители рода Аспергилл растут везде, где присутствует высокая осмотическая концентрация сахара, соли и др. Формалин и карболовая кислоты используются в качестве дезинфицирующих средств.
Места обитания, условия распространения, применение в производстве
Представители грибов этого рода обитают в основном в почве, на растениях, на гниющих остатках овощей, в составе домашней пыли, строительных материалов, ткани, кожи, изделий из текстиля и на пищевых продуктах, таких как сыры и консервированное мясо.
В воздухе споры грибов этого рода присутствуют практически постоянно: ежедневно каждый из нас вдыхает около нескольких сотен спор, которые не вызывают каких-либо заболеваний у человека с нормальной иммунной системой. И ногда грибы рода Aspergillus могут встречаться в ротоглотке здорового человека.
Как уже было описано выше, споры грибов могут присутствовать в воздухе помещений, в том числе, они могут быть в воздухе больниц, что может стать фактором риска внутрибольничного заражения стационарного пациента с ослабленной иммунной системой.
Ряд представителей грибов применяются в промышленности для получения органических кислот, антибиотиков, витаминов, ферментов, для промышленного изготовления некоторых пищевых продуктов.
Чем опасен аспергилл
Аспергилл вызывает у человека, птиц и животных заболевание (микоз) аспергиллез. Основными видами патогенных для человека являются A.fumigatus и A.niger, другие виды — А.flavus, A.nidulans, A.terreus и А.clavatus встречаются реже. Эти виды Аспергилл растут при нормальной температуре тела, чего не отмечается у всех других видов.
Aspergillus niger (аспергилл черный)
Аспергилл черный известен так же как черная плесень. Основное место обитания грибов этого вида являются сырые места — почва, книги, увлажнители воздуха, кондиционеры, плиточные швы, стиральные машины и др. Грибы вызывают заболевания хлопчатника, проростков арахиса и сорго в Судане и Индии. Заплесневелые корма, содержащие аспергилл черный, являются токсичными для животных.
Черный аспергилл чаще всего поражает дыхательные пути, реже — сердце и центральную нервную систему, он является причиной отомикоза, аспергиллем (заселение колоний грибов в полости легких) и мицетом (заселение грибов в пазухи носа).
Aspergillus fumigatus
Грибы растут в почве, навозе, компосте, фураже, поражают зерновые, шерсть и хлопок. Аспергиллус фумигатус является причиной тяжелых микозов человека и животных. Грибы поражают многие внутренние органы, в том числе дыхательный аппарат, вызывая развитие бронхолегочного аллергического аспергиллеза. Аспергиллус фумигатус образует токсин.
Aspergillus flavus
Грибы вида Аспергиллус флавус поражают растения, насекомых, животных и человека. От них страдают проростки хлопчатника. Грибы этого вида вызывают паралич пчел и заболевания шелковичных червей. У человека Аспергиллус флавус часто поражают легкие и различные внутренние органы, являются причиной отомикозов. Грибы выделяют афлатоксин, который скапливается в земляных орехах, семенах льна и хлопка, рыбе и ливере, при употреблении которых у человека и животных развивается тяжелое отравление. Исследователями был установлен факт его (токсина) канцерогенного действия.
Рис. 13. На фото слева отомикоз (поражение слухового прохода), справа — грибковое поражение кожи стопы.
Описание внешнего вида
Внешне при микроскопическом исследовании грибы рода Aspergillus представляют собой грибы, состоящие из однотипного мицелия, шириной 4 – 6 микрометров, на котором иногда присутствуют “головки” с конидиями.
Специфической бактериологической питательной средой для выращивания колоний грибов этого рода является так называемая среда Сабуро. На ней грибы образуют плоские колонии, сначала белые, слегка пушистые, которые впоследствии принимают синеватую, желтоватую, коричневую и другую окраску в зависимости от вида. Поверхность их становится мучнистой.
Клиническое значение
Особенностью данного рода грибов является способность вызывать не только аллергические заболевания, но и инфекционные поражения.
По частоте развития специфических инфекционных заболеваний грибы рода Aspergillus занимают второе место после дрожжеподобных грибов рода Candida.
Предрасполагающими факторами к развитию аспергиллезных инфекций являются иммунодефициты, в том числе вторичные иммунодефициты на фоне приема высоких доз системных глюкокортикостероидов, для которых исследованы клеточные и молекулярные механизмы возникновения повышенной уязвимости органов и тканей к спорам гриба, а также хронические легочные заболевания.
Аспергиллы могут поражать любые органы и ткани.
К клиническим проявлениям можно отнести следующие формы:
- бронхолегочный аспергиллез и его разновидности: инфекционно-аллергический бронхолегочный аспергиллез, гнойный бронхит, хроническая аспергиллема, инвазивный легочный аспергиллез, хронический некротизирующий легочный аспергиллез;
- генерализованный (септический) аспергиллез, возникающий у иммунокомпрометированных людей (например при ВИЧ-инфекции) и имеющий высокую частоту летальных исходов;
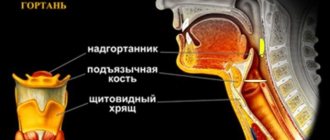
- аспергиллез ЛОР-органов: наружный и средний отиты, риносинусит, аспергиллез гортани;
- аспергиллез глаза;
- аспергиллез кожи в виде в виде эритематозных чешуек и папул, в более тяжелых случаях – некротических поражений подкожной жировой клетчатки;
- аспергиллез костей;
- прочие формы аспергиллеза (поражение слизистых рта, гениталий, микотоксикозы).
Наиболее часто встречающиеся поражения органов дыхания возникают на фоне хронических заболеваний легких:
- бронхиальная астма, муковисцидоз — для аллергического бронхолегочного аспергиллеза;
- предсуществующие полости в легких (туберкулезные каверны, полости у больных с саркоидозом или другими заболеваниями, споровождающимися образованием полостей) – для аспергиллемы;
- хроническая обструктивная болезнь легких на фоне ее лечения глюкокортикостероидами – для некротизирующего легочного аспергиллеза.
Факторами риска возникновения инвазивного легочного аспергиллеза, помимо перечисленных выше, являются вторичные иммунодефицитные состояния, на фоне онкологической патологии, лечения иммунодепрессантами, ВИЧ-инфекции, декомпенсированного сахарного диабета, массивного лечения антибиотиками и других факторов.
Однако у людей с нормальной иммунной системой также могут возникать инфекции органов дыхания, вызванные грибами рода Aspergillus, на фоне повышенной экспозиции спор гриба.
При массивном вдыхании спор этих грибов у здоровых людей может возникнуть острая пневмония, которая обычно разрешается самостоятельно
Профессиональными факторами риска возникновения хронических заболеваний, вызванных спорами грибов рода Aspergillus, является работа в сфере сельского хозяйства, на ткацких фабриках и бумагопрядильных предприятиях.
Широко распространены аллергические заболевания, связанные с сенсибилизацией к аллергенам плесневых грибов. Это прежде всего типичные атопические заболевания с грибковой сенсибилизацией: круглогодичный аллергический ринит и бронхиальная астма.
Гораздо реже может иметь место экзогенный аллергический альвеолит (см. подробнее в соответствующем разделе статьи «Гриб Alternaria alternata: описание и клиническое значение»).
Для грибов рода Aspergillus это заболевание имеет название «легкое работающих с солодом» в связи с высокой частотой профессионально обусловленных случаев заболеваний у данных работников.
Также некоторые представители грибов этого рода могут выделять ядовитые вещества – афлатоксин, охратоксин и стеригматоцистин, которые при хронической экспозиции вызывают проявления микотоксикозов – токсический гепатит, заболевания почек и даже злокачественные опухоли. Однако основной особенностью грибов рода Aspergillus, отличающих их от представителей других родов плесневых грибов, является способность вызывать специфические инфекционные заболевания.
Микозы легких
Микозы легких относительно редки и возникают преимущественно у пациентов с резко сниженными защитными реакциями организма (СПИД, раковая кахексия, длительное лечение антибиотиками широкого спектра действия, глюкокортикоидами и иммуносупрессивной терапии). Возбудители микозов лёгких — микроскопические грибы (микромицеты). Проявления заболевания и характер его течения в значительной степени отличается от бактериальных и вирусных инфекций. Идентификация возбудителей грибковых пневмоний является основой успешного лечения.
Аспергиллёз
Инвазивный аспергиллёз (пневмония). Основными возбудителями инвазивного аспергиллёза являются: A. fumigatus (60-90%), A.flavus (10-30%) и A. niger (2-15%). Частота составляет 12-34 случая на 1 млн. населения в год. Инфицирование происходит в результате вдыхания конидий Aspergillus. От человека к человеку аспергиллёз не передаются. Наиболее часто развивается у больных острым лейкозом во время цитостатической терапии, у пациентов, длительно получающих глюкокортикоиды и иммуносупрессоры. Клинические проявления Продолжительность инкубационного периода не определена. Наиболее частыми признаками заболевания являются — неэффективность антибиотиков широкого спектра, повышение температуры тела более 38°С длительностью более 96 ч, непродуктивный кашель, боли в грудной клетке, кровохарканье и одышка. В 30% случаев повышения температуры может не отмечаться. Иногда клиника аспергиллеза напоминает признаки тромбоза ветвей лёгочной артерии: внезапно возникшие боли в груди и выраженная одышка. Нередко единственным проявлением заболевания служат изменения на рентгенограмме или КТ лёгких.
Диагностика
Основной метод выявления:
- очагов поражения — мультиспиральная компьютерная томография (МСКТ);
- микробиологического подтверждения диагноза — микроскопия и посев респираторных субстратов;
- серологической диагностики — определение антигена Aspergillus (галактоманнана) в сыворотке крови.
Методы диагностики:
- рентгенография лёгких и придаточных пазух носа;
- КТ грудной клетки (МСКТ);
- при наличии неврологической симптоматики — МСКТ или МРТ головного мозга;
- определение антигена Aspergillus в сыворотке крови;
- бронхоскопия, бронхоальвеолярный лаваж (БАЛ), биопсия очагов поражения;
- микроскопия и посев смывов БАЛа, мокроты, отделяемого из носа, биопсийного материала.
Лечение включает антифунгальную (антигрибковую) терапию, устранение факторов риска и хирургическое удаление поражённых тканей. Прогноз. Без лечения инвазивный аспергиллёз практически всегда заканчивается летальным исходом (в течение 1-4 нед.). При проведении лечения летальность составляет 30-50% и зависит от основного заболевания (острый лейкоз и др.), а также от распространённости аспергиллеза или локализации заболевания (диссеминация, поражение ЦНС)
Хронический некротизирующий аспергиллёз лёгких — относительно редкое заболевание, составляющее примерно 5% всех случаев аспергиллёза лёгких. Возбудитель — A. fumigatus, реже — A. flavus, A. terreus и др. Факторы риска — СПИД, сахарный диабет, алкоголизм, длительное лечение стероидами. Симптомы характерны, но не специфичны. Обычно развивается хронический продуктивный (с мокротой) кашель, нередко с умеренным кровохарканьем. Субфебрилитет. Общая слабость и снижение массы тела. Болезнь протекает «хронически» с периодическими обострениями и прогрессирующим нарушением функций лёгких вследствие развития фиброза. Осложнения: поражение плевры, рёбер, позвонков, лёгочное кровотечение, инвазивный аспергиллез лёгких (пневмония) с гематогенной диссеминацией, поражением головного мозга и внутренних органов. Диагностика – см. инвазивный аспергиллез. Лечение. Длительное применение противогрибковых препаратов. Показанием к хирургическому лечению служит высокий риск лёгочного кровотечения.
Аспергиллома (неинвазивный аспергиллез), или «грибной шар», представляет собой мицелий (грибницу) грибка Aspergillus, разрастающегося в полостях лёгких, образованных в результате туберкулёза, опухоли и других заболеваний. Аспергиллома может возникать в придаточных пазухах носа. Возбудитель — Aspergillus fumigatus, реже A.flavus. Туберкулёз является причиной образования полости при аспергилломе в 40-70% случаев; деструктивная пневмония — в 10-20%; буллёзная эмфизема — в 10-20%; бронхоэктазы — в 5-10%; опухоли — в 3-7% случаев. Вероятность развития аспергилломы в каверне размером 2 см составляет 15-20%. Обычно возникает в возрасте от 40 до 70 лет, чаще у мужчин. Изначально протекает бессимптомно, но по мере прогрессирования начинает беспокоить кашель, возникают кровохарканье, субфебрилитет. При вторичном бактериальном инфицировании поражённой грибами полости могут развиваться признаки острого воспаления. В большинстве случаев аспергиллома возникает в верхней доле правого лёгкого (50-75%), реже — в верхней доле левого лёгкого (20-30%). Приблизительно у 10% больных признаки аспергилломы проходят спонтанно, без лечения. У боль¬шинства больных в течение заболевания возникает эпизод кровохарканья, у 20% — лёгочное кровотечение. Осложнениями аспергилломы являются лёгочное кровотечение и инвазивный рост Aspergillus с развитием хронического некротизирующего аспергиллёза лёгких или специфического плеврита. Диагностика – см. инвазивный аспергиллез. Лечение проводят при развитии или высоком риске осложнений (повторное кровохарканье, лёгочное кровотечение и др.), при бессимптом¬ной аспергилломе показано наблюдение. Основным методом лечения является хирургическое удаление поражённого участка лёгкого.
Аллергический бронхолёгочный аспергиллёз характеризуется развитием реакции гиперчувствительности I типа при поражении дыхательных путей Aspergillus. Частота у больных бронхиальной астмой составляет 1-5%, у больных муковисцидозом — 5-14%. Возбудители — Aspergillus fumigatus, A. clavatus, реже — другие Aspergillus. Возникновению способствуют врождённая предрасположенность. Инвазивного поражения тканей лёгких не наблюдается. Заболевание обычно протекает хронически с периодическими обострениями бронхообструктивного синдрома и/или возникновением эозинофильных инфиль¬тратов. Основными признаками обострения являются приступы удушья, повы¬шение температуры тела, боли в грудной клетке и кашель с мокротой, содержа¬щей коричневые включения и слизистые пробки. При длительном течении формиру¬ются бронхоэктазы и фиброз лёгких, приводящие к дыхательной недостаточности.
- Инвазивный кандидоз
- Криптококкоз легких
- Зигомикоз лёгких
- Гиалогифомикозы
Инвазивный кандидоз лёгких (кандидозная пневмония) встречается относительно редко и составляет приблизительно 5-15% всех случаев инвазивного кандидоза. Он может быть первичным или вторичным, возникшим в результате гематогенной диссеминации Candida из другого очага. Развивается преимущественно у больных на фоне тяжелой патологии (хирургическое лечение желудочно-кишечного тракта, инфицированный панкреонекроз, длительное парентеральное питание, применение иммуносупрессоров, искусственная вентиляция лёгких, гемодиализ, повторные гемотрансфузии, сахарный диабет). Основными возбудителями кандидозной пневмонии являются С. albicans, С. tropicalis, С. parapsilosis, С. glabrata и др. Многие Candida являются обитателями организма человека и выявляются при посевах со слизистой оболочки полости рта и желудочно-кишечного тракта у 30-50% здоровых людей. Клинические признаки (повышение температуры тела, непродуктивный кашель, одышка и боль в груди) неспецифичны и не позволяют отличить кандидозную пневмонию от бактериальной или другого микоза легких. Основа диагностики — выявление Candida при гистологическом исследовании и/или посеве биоптата лёгкого. Лечение. Важным условием успешного лечения является идентификация возбу¬дителя. Вид Candida чётко коррелирует с чувствительностью к антимикотикам.
Частота криптококкоза в последние годы значительно увеличилась в связи с пандемией ВИЧ-инфекции. В подавляющем большинстве случаев возбудителем криптококкоза является Cryptococcus neoformans — распространен повсеместно (в почве, на растениях, в испражнениях птиц). Основные факторы риска — нарушения клеточного иммунитета, обусловленные СПИДом, лимфомой, хроническим лимфолейкозом, Т-клеточным лейкозом, а также длительным применением глюкокортикоидов и иммуносупрессоров. Риск развития криптококкоза определяется степенью выраженности иммунодефицита. Например, частота криптококкоза у больных СПИДом составляет до 30%. У иммунокомпетентных пациентов криптококкоз развивается редко. У женщин он возникает реже, чем у мужчин, у детей — реже, чем у взрослых. Заражение происходит ингаляционным путём. У больных СПИДом наиболее часто поражаются ЦНС, лёгкие, кожа, развиваются диссеминированные варианты инфекции с вовлечением костей, почек, надпочечников и т.д. Основными признаками являются лихорадка (81%), кашель (63%), одышка (50%), снижение массы тела (47%), редко — боли в грудной клетке и кровохарканье. Диагностика: см. инвазивный аспергиллез. При любой локализации криптококковой инфекции необходимо проведение люмбальной пункции (определение внутримозгового давления, микроскопия спинномозговой жидкости и посев на флору). Лечение. Выбор и продолжительность применения антимикотиков определяются состоянием больного и локализацией процесса
Возбудители — относящиеся к классу Zygomycetes низшие грибы. Зигомицеты распространены повсеместно, обита¬ют в почве, часто встречаются на пищевых продуктах и в гниющих растительных отходах. Возбудитель попадает в лёгкие при вдыхании спор. Факторы риска аналогичны как и при прочих микозах. Зигомикоз характеризуется чрезвычайно агрессивным течением с очень быстрым разрушением всех тканевых барьеров, поражением кровеносных сосудов, гематогенной диссеминацией с последующим развитием тромбозов, инфарктов и некрозов тканей. При зигомикозе возможно поражение любых органов, но наиболее часто поражаются придаточные пазухи носа (35-50% всех случаев), лёгкие (20-30%), кожа и подкожная клетчатка (10%), а также желудочно-кишечный тракт (5-10%). Зигомикоз лёгких обычно проявляется повышением температуры тела более 38 °С, не снижающейся на фоне лечения антибиотиками широкого спектра действия, кашлем, болями в груди, обильным кровохарканьем или лёгочным кровотечением.
Гиалогифомикозы — группа заболеваний, вызываемых грибами Fusarium spp., Acremonium spp., Paecilomyces spp., Scedosporium spp., Scopulariopsis brevicaulis и Trichoderma longibrachiatum. Возбудители распространены повсеместно, часто встречаются в почве, на раз¬личных растениях.
Fusarium считают вторыми по частоте возбудителями инвазивных микозов лёгких после Aspergillus. Кроме пневмонии гиалогифомицеты у иммунокомпетентных пациентов вызывают локальные поражения, у иммуноскомпрометированных — фунгемию (грибок в крови) и диссеминированные инфекции, которые характеризуются очень высокой летальностью. Неблагоприятный прогноз связан как с выраженностью иммуносупрессии у больных, так и с низкой чувствительностью гиалогифомицетов к большинству применяемых антимикотиков.
Гиалогифомикозы лёгких наиболее часто развиваются у больных гемобластозами или реципиентов трансплантатов костного мозга, значительно реже — у больных с распространёнными глубокими ожогами. Инфицирование обычно происходит ингаляционным путём. Одним из возможных источников возбудителя являются поражённые ногти при онихомикозе. Возбудители могут поражать артерии с последующим развитием тромбозов, инфарктов и гематогенной диссеминацией. Заболевание обычно начинается как пневмония или синусит, при прогрессировании развивается гематогенная диссеминация с поражением кожи, внутренних органов, костей и головного мозга. Клиническая картина заболевания определяется локализацией процесса; общим признаком является рефрактерная к антибиотикам лихорадка. У 55-70% больных развивается характерное поражение кожи и подкожной клетчатки: болезненные эритематозные папулы или подкожные узелки с последующим образованием очага некроза в центре.
Диагностика: см. инвазивный аспергиллез.
Лечение. Возбудители гиалогифомикозов характеризуются низкой чувствительностью и даже резистентностью к антимикотикам
Причины аспергиллеза
Возбудителями аспергиллеза у человека могут выступать следующие виды плесневых грибков рода Aspergillus: A. flavus, A. Niger, A. Fumigatus, A. nidulans. A. terreus, A. clavatus. Аспергиллы являются аэробами и гетеротрофами; способны расти при температуре до 50°С, длительно сохраняться при высушивании и замораживании. В окружающей среде аспергиллы распространены повсеместно – в почве, воздухе, воде. Благоприятные условия для роста и размножения аспергилл имеются в вентиляционных и душевых системах, кондиционерах и увлажнителях воздуха, старых вещах и книгах, сырых стенах и потолках, длительно хранящихся пищевых продуктах, сельскохозяйственных и комнатных растениях и др.
Заражение аспергиллезом чаще всего происходит ингаляционным путем при вдыхании частиц пыли, содержащих мицелий гриба. Наибольшему риску возникновения заболевания подвержены сельскохозяйственные рабочие, работники бумагопрядильных и ткацких предприятий, мукомолы, а также заводчики голубей, поскольку голуби, чаще других птиц, болеют аспергиллезом. Возникновению грибковой инфекции способствует инфицирование при проведении инвазивных процедур: бронхоскопии, пункции околоносовых пазух, эндоскопической биопсии и др. Не исключен контактный путь передачи аспергиллеза через поврежденные кожные покровы и слизистые оболочки. Также возможно алиментарное инфицирование при употреблении контаминированных аспергиллами продуктов питания (например, куриного мяса).
Кроме экзогенного инфицирования аспергиллами, известны случаи аутозаражения (при активации грибков, обитающих на коже, слизистой зева и дыхательных путей) и трансплацентарного инфицирования. К факторам риска заболеваемости аспергиллезом относятся иммунодефициты любого генеза, хронические заболевания дыхательной системы (ХОБЛ, туберкулез, бронхоэктатическая болезнь, бронхиальная астма и др.), сахарный диабет, дисбактериоз, ожоговые травмы; прием антибиотиков, кортикостероидов и цитостатиков, проведение лучевой терапии. Нередки случаи развития микозов смешанной этиологии, вызываемых различными видами грибков – аспергиллами, кандида, актиномицетами.
Причины аспергиллёза
Возбудители болезни принадлежат к роду Aspergillus, а в патологии человека наибольшее значение имеют A. Flavus и A. Niger, но могут встречаться и другие виды, например, A. Nidulans или A. Fumigatus. Можно сказать, что морфологически такие виды грибов состоят из однотипного мицелия, имеющего ширину 4-6 мкм. Аспергиллы, как правило, обладают достаточно большой биохимической активностью, благодаря чему могут образовывать различные ферменты.
Возбудители аспергиллёза легких имеют широкое распространение в природе. Чаще всего их можно обнаружить в сене, муке, почве и зерне, а также в пыли. В организм возбудитель обычно попадает с пылью через воздух. Аэрогенным путём он попадает на слизистые оболочки, расположенные на верхних дыхательных путях. Вполне возможно инфицирование и через кожу, которая зачастую изменяется иным патологическим процессом.
Снижение иммунной защиты организма играет ведущую роль в развитии аспергиллёза. Данная болезнь может быть осложнена различными патологическими процессами кожи, внутренних органов и слизистых оболочек.
Классификация аспергиллеза
Таким образом, в зависимости от путей распространения грибковой инфекции различают эндогенный (аутоинфекцию), экзогенный (с воздушно-капельным и алиментарным путем передачи) и трансплацентарный аспергиллез (с вертикальным путем заражения).
По локализации патологического процесса выделяют следующие формы аспергиллеза: бронхолегочную (в т. ч. аспергиллез легких), ЛОР-органов, кожную, глазную, костную, септическую (генерализованную) и пр. На первичное поражение респираторного тракта и легких приходится около 90% всех случаев аспергиллеза; придаточных пазух носа – 5%. Вовлечение остальных органов диагностируются менее чем у 5% больных; диссеминация аспергиллеза развивается примерно в 30% случаев, преимущественно, у ослабленных лиц с отягощенным преморбидным фоном.
Симптомы
Наиболее изученной на сегодняшний день формой патологии является аспергиллез легких. Начальные стадии бронхолегочного аспергиллеза маскируются под клинику трахеобронхита или бронхита. Больных беспокоит кашель с мокротой сероватого цвета, кровохарканье, общая слабость, похудение. При распространении процесса на легкие развивается легочная форма микоза — аспергиллезная пневмония. В острой фазе отмечается лихорадка неправильного типа, ознобы, кашель с обильной слизисто-гнойной мокротой, одышка, боли в грудной клетке. При дыхании изо рта может ощущаться запах плесени. С помощью микроскопического исследования мокроты обнаруживаются колонии мицелия и споры аспергилл.
У больных с сопутствующими заболеваниями дыхательной системы (легочным фиброзом, эмфиземой, кистами, абсцессом легкого, саркоидозом, туберкулезом, гипоплазией, гистоплазмозом) нередко формируется аспергиллома легких – инкапсулированный очаг, содержащий гифы гриба, фибрин, слизь и клеточные элементы. Гибель пациентов с аспергилломой может наступить в результате легочного кровотечения или асфиксии.
Аспергиллез ЛОР-органов может протекать в виде наружного или среднего отита, ринита, синусита, тонзиллита, фарингита. При аспергиллезном отите вначале возникает гиперемия, шелушение и зуд кожи наружного слухового прохода. С течением времени слуховой проход заполняется рыхлой сероватой массой, содержащей нити и споры гриба.
Возможно распространение аспергиллеза на барабанную перепонку, сопровождающееся резкими колющими болями в ухе. Описаны поражения верхнечелюстных и клиновидных пазух, решетчатой кости, переход грибковой инвазии на орбиты. Глазной аспергиллез может принимать форму конъюнктивита, язвенного блефарита, узелкового кератита, дакриоцистита, блефаромейбомита, панофтальмита. Нередки осложнения в виде глубоких язв роговицы, увеита, глаукомы, потери зрения.
Аспергиллез кожи характеризуется появлением эритемы, инфильтрации, коричневатых чешуек, умеренного зуда. В случае развития онихомикоза возникает деформация ногтевых пластин, изменение цвета на темно-желтый или коричневато-зеленоватый, крошение ногтей. Аспергиллез ЖКТ протекает под видом эрозивного гастрита или энтероколита: для него типичны запах плесени изо рта, тошнота, рвота, диарея.
Генерализованная форма аспергиллеза развивается при гематогенной диссеминации аспергилл из первичного очага в различные органы и ткани. При данной форме заболевания возникают аспергиллезный эндокардит, менингит, энцефалит; абсцессы головного мозга, почек, печени, миокарда; поражение костей, ЖКТ, ЛОР-органов; аспергиллезный сепсис. Летальность от септической формы аспергиллеза очень высока.
Симптомы аспергиллеза у человека
Поскольку первый удар на себя принимает респираторная система, то основные симптомы аспергиллеза у человека начинают проявляться именно со стороны органов дыхания. В трети случаев грибок проникает в организм с током крови и лимфы и разносится по всем органам. При таком типе аспергиллеза высокая летальность – около восьмидесяти процентов. Наиболее редкий – кожный аспергиллез.
Если грибок обосновался на поверхности и не проник в слизистую, как это бывает при трахеобронхите, аспергилломе, то больные отмечают у себя следующие симптомы: хронический кашель с отделением мокроты, иногда с кровью при натужном кашле. Чаще всего в таких случаях есть патологии со стороны легких.
В ответ на проникновение спор организм ткани человека вырабатывают определенные воспалительные реакции. Наиболее распространены два типа воспалений – серозно-десквамативное и фиброзно-гнойное. При серозно-десквамативном воспалении аспергилла вызывает отшелушивание эпителия, оболочек желудка, легких с выделением экссудата (плазмы с элементами крови). При втором типе – фиброзно-гнойном – аспергилла вызывает выделение экссудата с фибрином (свернувшимся белком крови) и гнойным компонентом. Наиболее тяжелая реакция на аспергиллез – образование гранулем в легких.
В ином случае аспергиллез дает острую картину – в легких образуется плотный инфильтрат, который распадается. С током крови происходит инфицирование и других органов. При начале острого аспергиллеза характерно явление нейтропении, которое выражается во внезапной слабости, носовом кровотечении, повышении температуры, резком ознобе, сильном выпотевании, тахикардии, резком понижении давления. В этом случае в крови обнаруживается снижение нейтрофилов, которые затрудняют организму давать воспалительный ответ на очаг аспергиллеза. Поэтому при нейтропении диагностировать аспергиллез часто не удается – все показатели казалось бы в норме. Однако по опыту врачи знают, что это может сигнализировать о начинающемся аспергиллезе, поэтому назначаются дополнительные исследования. Чаще всего аспергиллы поселяются на пазухах носа. При этом появляются красные очаги, после распада тканей они теряют свою окраску, а потом чернеют. Этот процесс очень стремителен – обычно перекидывается на глазницы, ткани лица, в сторону головного мозга. Типичные симптомы в этом состоянии – заложенность, боль в области носоглотки, носовых пазух, распухание слизистой оболочки. Пазухи наполнены гноем, но они не прорываются.
Часто аллергический аспергиллез присоединяется к бронхиальной астме. При этом пациенты отмечают астматические приступы, в крови увеличены эозинофилы, темные области на рентгеновском исследовании, наличие антител в сыворотке (галактоман). Для уточнения диагноза берется анализ мокроты. У более чем половины больных при посеве обнаруживают аспергиллу. В этом случае делают вторичный посев для уточнения диагноза (поскольку конидии могли и случайно попасть).
Диагностика аспергиллеза
В зависимости от формы микоза пациенты направляются на консультацию к специалисту соответствующего профиля: пульмонологу, отоларингологу, офтальмологу, микологу. В процессе диагностики аспергиллеза большое внимание уделяется анамнезу, в т. ч. профессиональному, наличию хронической легочной патологии и иммунодефицита. При подозрении на бронхолегочную форму аспергиллеза проводится рентгенография и КТ легких, бронхоскопия с забором мокроты, бронхоальвеолярный лаваж.
Основу диагностики аспергиллеза составляет комплекс лабораторных исследований, материалом для которых могут служить мокрота, промывные воды из бронхов, соскобы с гладкой кожи и ногтей, отделяемое из пазух носа и наружного слухового прохода, отпечатки с поверхности роговицы, кал и пр. Аспергиллы могут быть обнаружены с помощью микроскопии, культурального исследования, ПЦР, серологических реакций (ИФА, РСК, РИА). Возможно проведение кожно-аллергических проб с антигенами аспергилл.
Дифференциальная диагностика аспергиллеза легких проводится с воспалительными заболеваниями респираторного тракта вирусной или бактериальной этиологии, саркоидозом, кандидозом, туберкулезом легких, муковисцидозом, опухолями легких и др. Аспергиллез кожи и ногтей имеет сходство с эпидермофитией, рубромикозом, сифилисом, туберкулезом, актиномикозом.
Лечение аспергиллеза
В зависимости от тяжести состояния пациента и формы аспергиллеза лечение может осуществляться в амбулаторных условиях или в стационаре соответствующего профиля. Антифунгальная терапия проводится препаратами: амфотерицин В, вориконазол, итраконазол, флуцитозин, каспофунгин. Противогрибковые препараты могут назначаться внутрь, внутривенно, в виде ингаляций. При аспергиллезе кожи, ногтей и слизистых оболочек проводится местная обработка очагов противогрибковыми средствами, антисептиками, ферментами. Противогрибковая терапия продолжается от 4 до 8 недель, иногда — до 3-х месяцев и дольше.
При аспергилломе легких показана хирургическая тактика – экономная резекция легкого или лобэктомия. В процессе лечения любой формы аспергиллеза необходимо проведение стимулирующей и иммунокорригирующей терапии.
Прогноз и профилактика аспергиллеза
Наиболее благоприятное течение отмечается при аспергиллезе кожи и слизистых оболочек. Летальность от легочных форм микоза составляет 20-35%, а у лиц с иммунодефицитом – до 50%. Септическая форма аспергиллеза имеет неблагоприятный прогноз. К мерам, позволяющим предупредить заражение аспергиллезом, относятся мероприятия по улучшению санитарно-гигиенических условий: борьба с пылью на производстве, ношение работниками мельниц, зернохранилищ, овощехранилищ, ткацких предприятий индивидуальных средств защиты (респираторов), улучшение вентиляции цехов и складов, регулярное микологическое обследование лиц из групп риска.
Аспергиллез легких
Аспергиллез легких является очень серьезным диагнозом. Так как из-за развития заболевания, которое вызвали плесневые грибы-аспергиллы, в легких человека начинают формироваться аспергилломы, то есть опухолевидные образования, которые состоят из плотно сплетенных грибков. Еще встречаются и такие осложнения, как эндокардиты, аспергиллезные плевриты, отиты, менингоэнцефалиты и другие.
Однако в любой момент аспергиллома может вызвать грозное осложнение – это легочное кровотечение, которое может быть массивным и профузным. И в этом случае альтернатива хирургического лечения отсутствует. Лечение аспергиллеза консервативными методами возможно при поражениях грибком слизистых оболочек или кожи.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Читайте далее:
Грибы паразиты растений: представители, жизненный цикл развития
Патогенные споры грибов: обнаружение и уничтожение на ногтях
Аллергический бронхолегочный аспергиллез: симптомы и методы лечения
Грибы паразиты злаковых растений: представители, жизненный цикл
Грибы паразиты животных: представители, жизненный цикл развития
Грибы паразиты человека: представители, жизненный цикл развития
Список литературы
- Centers for Disease Controland Prevention. Brucellosis. Parasites. Ссылка
- Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. ()
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут — прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>
Остались вопросы? Задайте их в нашей Анонимной группе в ВК
Как избавиться от паразитов за неделю. Ответ тут!
Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день.
Перейти на сайт
Отзывы
Читатать онлайн
Симптомы, которые 100% указывают на паразитов! Пройти Тест.
Как Избавить свой организм от опасных для жизни паразитов, пока не поздно!
Читать далее
Сайт
Получить консультацию
Врач рассказывает, как быстро взрослым и детям избавиться от паразитов!
Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами.
Подробнее
Читать полностью
Комментарии
Поиск лекрств от паразитов
Этот сервис — небольшой помощник в поиске лекарств от паразитов. Чтобы начать им пользоваться, выберите вид паразита. Если вы не знаете, каким паразитом заражены – вам поможет этот определитель паразитов по симптомам.
Советуем почитать
Комар: описание, виды и характеристики, способы питания и размножения
26.03.202126.03.2021red
Как излечить болезнь Лайма
24.03.202122.03.2021ElenaKV
Комар-долгоножка. Описание, стадии развития. Чем питаются большие комары. Кусаются или нет. Вред от комаров долгоножек
24.03.202124.03.2021red
Чем питаются комары, кроме крови, самки и самцы, на болоте и в природе
23.03.202130.03.2021red