Типы гиперлипидемии
Классификация гиперлипидемий основывается на показателях ЛПНП, ЛПВП, триглицеридов. Измеряется концентрация липопротеидов:
Низкой плотности – ЛПНП, ЛПОНП, ТГ;
- Высокой плотности ЛПВП.
Именно холестерин, имеющий низкую плотность, считается «плохим». Он формирует бляшки и создает опасность развития сосудистой патологии. Врачу важно добиться снижения ЛПНП. При этом уровень общего холестерина может оставаться немного повышенным.
Всего выделяют 6 видов гиперлипедемии. Опасными считаются три из них: 2а, 2б и 3. Они опасны угрозой формирования плотных бляшек.
Распространенным считается 2 тип. Он подразделяется на 2а и 2б. При 2а наблюдается повышение ЛПН, общего холестерина. 2б – повышены все фракции.
*Примечание: 4 и 5 могут тоже быть атерогенными при низком ЛПВП и других нарушения метаболизма.
По каким показателям можно судить о нарушенном жировом обмене?
Механизмы возникновения дислипидемии часто остаются неизвестными. Лабораторным путем выявляются основные показатели, принимающие непосредственное участие в усвоении, производстве.
Липопротеины — комплексы белков в соединении с жирами, только так жировые молекулы могут растворяться в жидкости.
Состояние печеночных клеток непосредственно влияет на производство и обращение жировых компонентов
По плотности различают:
- высокую — разносят липопротеиновые соединения свободно, не оседая в стенках артерий, в печени перерабатываются в холестерин, поступают в желчный пузырь и протоки, затем в кишечник и участвуют в моторике, обеспечивают освобождение организма от шлаков;
- низкую — нужны для доставки холестерина в клетки на цели «строительства» и участия в синтезе витаминов, гормонов, по пути теряют холестерин в виде атеросклеротических отложений во внутренней стенке сосуда, в местах, где имеются повреждения, нанесенные вирусами;
- выделена фракция «очень низкой» плотности и ее предшественник «промежуточной плотности» — играют еще более негативную роль в повреждении сосудов.
Триглицериды дают организму энергию. Они не сами откладываются в составе атеросклеротической бляшки, но влияют на снижение активности высокоплотной фракции липопротеинов, поэтому рост триглицеридов способствует атеросклеротическому процессу.
Для более полноценного учета баланса влияния показателей жирового обмена на риск повреждения артерий принят подсчет коэффициента атерогенности путем определения соотношения «негативных» фракций к высокоплотным липопротеинам.
На дислипидемию в диагностике указывают повышенные показатели в анализе крови:
- общий холестерин — сверх 6,2 ммоль/л;
- низкоплотные липопротеины — 4,1 ммоль/л и выше;
- триглицериды — превышающие 2,3 ммоль/л.
При этом коэффициент атерогенности больше 3,0.
Какие симптомы у липидемии?
Это ненормальное накопление жира может начаться в период полового созревания, после беременности или даже во время менопаузы.
Пациенты замечают:
- Норма холестерина в крови — таблица по возрасту. Холестерин в крови — нормы у женщин, мужчин и детей
- Боль в мягких тканях во время отдыха, ходьбы или прикосновения.
- Внезапное накопления липидемического жира от талии до колен или лодыжек, кроме стоп.
- Жир накапливается в узелках или маленьких карманах, которые давят на суставы, пока становится нормально невозможно ходить.
- Кожа теряет свою эластичность.
- Возникают синяки и отеки.
Через несколько месяцев после этого первого этапа пациенты замечают такие симптомы:
- Постоянное ощущение холода.
- Усталость.
- Кожа приобретает резиновой текстуры.
- Хроническая боль и постепенное ухудшение мобильности.
В сочетании с непривлекательным внешним видом эти симптомы вызывают чувство ощущения, гнева и печали, пока не развивается депрессия.
Признаки нарушения липидного обмена
В большинстве случаев признаки дислипидемии отсутствуют, а выявляется она при обследовании крови при обращении больного по поводу повышенного давления, болей в сердце, головокружений и прочее. То есть, больной обследуется уже тогда, когда появляются первые проявления атеросклероза сосудов. При атеросклерозе сосудов ног появляются боли в ногах при ходьбе, а при атеросклерозе сосудов головного мозга — нарушение памяти, головные боли и головокружение.
При высоком уровне триглицеридов появляются жалобы, характерные для панкреатита — вздутие живота, кашицеобразный стул, тяжесть и боли в левом подреберье или опоясывающие боли. Связано это с тем, что токсические продукты, возникающие при гидролизе большого количества триглицеридов, воздействуют на поджелудочную железу. Избыток хиломикронов вызывает микротромбозы в любых органах. Триглицериды откладываются в клетках ретикулогистиоцитарной системы, поэтому увеличивается селезенка и печень. При УЗИ выявляется жировой гепатоз (жировая дистрофия печени), которая также является следствием нарушения обмена липидов и часто протекает без симптомов.
Характерные изменения кожи наблюдаются при наследственных гиперлипидемиях.
- Плоские ксантомы. Это желтоватые полосы в складках пальцев рук и ладони.
- Значительное повышение уровня триглицеридов приводит к появлению эруптивных ксантом. Это множественные узелковые или сферические образования желтого цвета, иногда с розовым венчиком. Эти элементы встречаются по всему телу, но чаще выявляются на спине, ягодицах, груди, в области локтей и коленей.
- Наиболее часто эта патология кожи встречается у лиц с декомпенсированным сахарным диабетом и выраженной триглицеридемией.
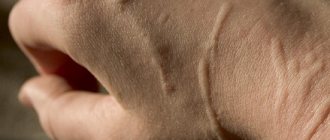
- Сухожильные ксантомы — это узелки желтоватого цвета, которые образуются в области сухожилий на кистях, в области локтевого сустава и ахиллова сухожилия. Сухожильные ксантомы являются признаком семейной гиперхолестеринемии.
- Ксантелазмы — это отложение холестерина под кожей век в виде плоских бляшек желтого цвета. Ксантелазмы возникают при билиарном циррозе при нормальном уровне липидов.
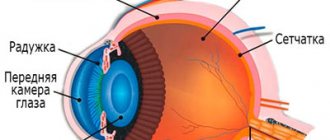
- Липоидная дуга роговицы выглядит белым ободком по краям роговицы. Появление ее в молодом возрасте свидетельствует о наследственной дислипидемии.
Эруптивные ксантомы
Ксантелазмы
При выраженной гипертриглицеридемии артерии и вены сетчатки глаз имеют кремово-белый цвет.
Липоидная дуга
Классификация
Классификация липидных нарушений, основанная на изменении профиля липопротеинов плазмы при их электрофоретическом разделении или ультрацентрифугировании, была разработана Дональдом Фредриксоном в 1965.[1] Классификация Фредриксона принята Всемирной организацией здравоохранения в качестве международной стандартной номенклатуры гиперлипидемий. Однако, она не учитывает уровень ЛПВП, который является важным фактором, снижающим риск атеросклероза, а также роль генов, вызывающих липидные нарушения. По этим причинам она иногда рассматривается устаревшей. Однако, система остаётся самой распространённой классификацией.
Классификация гиперлипидемий по Фредриксону
| Гиперлипопротеинемия | Синонимы | Этиология | Выявляемое нарушение | Лечение |
| Тип I | Первичная гиперлипопротеинемия , Наследственная гиперхиломикронемия | Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ – апоС2 | Повышенные хиломикроны | Диета |
| Тип IIa | Полигенная гиперхолестеринемия , Наследственная гиперхолестеринемия | Недостаточность ЛПНП-рецептора | Повышенные ЛПНП | Статины, Никотиновая кислота |
| Тип IIb | Комбинированная гиперлипидемия | Снижение ЛПНП-рецептора и повышенный апоВ | Повышенные ЛПНП, ЛПОНП и триглицериды | Статины, Никотиновая кислота, Гемфиброзил |
| Тип III | Наследственная дис-бета-липопротеинемия | Дефект апоЕ (гомозиготы апоЕ 2/2) | Повышенные ЛППП | Преимущественно: Гемфиброзил |
| Тип IV | Эндогенная гиперлипемия | Усиленное образование ЛПОНП и их замедленный распад | Повышенные ЛПОНП | Преимущественно: Никотиновая кислота |
| Тип V | Наследственная гипертриглицеридемия | Усиленное образование ЛПОНП и пониженная липопротеинлипаза | Повышенные ЛПОНП и хиломикроны | Никотиновая кислота, Гемфиброзил |
Гиперлипопротеинемия I типа
Редкий тип гиперлипидемии, который развивается при недостаточности ЛПЛ или дефекте в белке-активаторе ЛПЛ — апоС2. Проявляется в повышенном уровне хиломикрон, классе липопротеинов, переносящих липиды от кишечника в печень. Частота встречаемости в общей популяции — 0.1%.
Гиперлипопротеинемия II типа
Наиболее частая гиперлипидемия. Характеризуется повышением холестерина ЛПНП. Подразделяется на типы IIa и IIb в зависимости от отсутствия или наличия высоких триглицеридов.
Тип IIa
Эта гиперлипидемия может быть спорадической (в результате неправильного питания), полигенной или наследственной. Наследственная гиперлипопротеинемия IІа типа развивается в результате мутации гена ЛПНП-рецептора (0.2% популяции) или гена апоВ (0.2% популяции). Семейная или наследственная форма проявляется ксантомами и ранним развитием сердечно-сосудистых заболеваний.
Тип IIb
Этот подтип гиперлипидемии сопровождается повышенной концентрацией триглицеридов в крови в составе ЛПОНП. Высокий уровень ЛПОНП возникает из-за усиленного образования главного компонента ЛПОНП — триглицеридов, а также ацетил-коэнзима А и апоВ-100. Более редкой причиной этого нарушения может быть замедленный клиренс (удаление) ЛПНП. Чатота встречаемости этого типа в популяции — 10%. К этому подтипу относятся также наследственная комбинированная гиперлипопротеинемия и вторичная комбинированная гиперлипопротеинемия (как правило при метаболическом синдроме).
Лечение этой гиперлипидемии включает изменение питания как основной компонент терапии. Многим больным требуется назначение статинов для снижения риска сердечно-сосудистых заболеваний. В случае сильного подъёма триглицеридов часто назначаются фибраты. Комбинированное назначение статинов и фибратов высокоэффективно, но имеет побочные эффекты, такие как риск миопатии, и должно быть под постоянным контролем врача. Используются также другие лекарственные препараты (никотиновая кислота и др.) и растительные жиры (ω3-жирные кислоты). [2]
Гиперлипопротеинемия III типа
Эта форма гиперлипидемии проявляется увеличением хиломикрон и ЛППП, поэтому называется ещё дис-бета-липопротеинения. Наиболее частая причина — гомозиготность по одной из изоформ апоЕ — E2/E2, которая характеризуется нарушением связывания с ЛПНП-рецептором. Встречаемость в общей популяции — 0.02%.
- Гипертоническая болезнь 1 степени: причины, факторы риска, диагностика и особенности лечения
Гиперлипопротеинемия IV типа
Этот подтип гиперлипидемии характерен повышенной концентрацией триглицеридов, поэтому также называется гипертриглицеридемией. Частота встречаемости в общей популяции — 1%.
Гиперлипопротеинемия V типа
Этот тип гиперлипидемии во многом похож на I тип, но проявляется не только высокими хиломикронами, но и ЛПОНП.
Особенности лечения
Первым делом при дислипидемии назначают диету и дают другие рекомендации, не касающиеся приема лекарственных препаратов. Они заключаются в следующих правилах:
- минимизировать количество употребляемых жиров животного происхождения. Возможно, полностью отказаться от них;
- насытить рацион растительной клетчаткой;
- снизить вес, если есть избыточный;
- соблюдать физическую активность при условии умеренных нагрузок;
- сделать питание сбалансированным. Уменьшить объемы порций, увеличить частоту приемов пищи;
- отказаться от спиртного и табакокурения.
Конечно, без лекарственных препаратов не обойтись, особенно в тяжелых формах недуга, например, при астерогенной форме дислипидемии, когда в организме наблюдается триада обменных нарушений: повышение уровня LDL, снижение HDL, возрастание числа триглицеридов. В любом случае медикаментозное лечение будет проводиться в нескольких направлениях, пациенту могут назначать:
- статины – препараты, способствующие снижению уровня холестерина;
- ингибиторы адсорбции холестерина – средства, создающие препятствие для всасывания холестерина кишечником;
- ионно-обменные смолы. Такие медикаменты связывают желчные кислоты. Они выводят их наружу, вместе с содержащимся в них холестерином;
- фибраты – способствуют уменьшению числа триглицеридов;
- омега-3 полиненасыщенные кислоты – защищают сердце от ИМ, нужны для профилактики нарушений сердечных ритмов.
Важно! Если речь идет о тяжелых формах заболевания, таких как атерогенная дислипидемия, пациенту может быть назначено экстракорпоральное лечение. Оно заключается в изменении состава крови вне организма человека. Такая процедура позволяет предотвратить осложнения недуга.
Мы рассмотрели, что это такое дислипидемия и как лечить заболевание. Но, профилактика патологии является не менее важной темой. Она заключается в следующих мероприятиях:
- правильное и сбалансированное питание с минимальным количеством жиров животного происхождения;
- умеренная физическая активность, здоровый сон;
- исключение вредных привычек;
- контроль массы тела.
Соблюдения этих моментов достаточно для того, чтобы существенно снизить риск нарушения обмена и процесса выведения жиров из организма.
Прогноз
Прогноз при I типе нарушений липидного обмена относительно благоприятный, но имеется предрасположенность к панкреатиту. При II типе прогноз зависит от зависит от выраженности поражения сосудов. Если развивается ранний атеросклероз и не проводится лечение нарушений липидного обмена, возможны осложнения (ИБС, инсульт). Рациональное и своевременное лечение гиперлипидемий позволяет значительно снизить риск осложнений и улучшить прогноз. При первичной гиперлипидемии проводится пожизненная терапия.
Группа риска
Группу риска развития гиперлипидемии составляют люди:
- страдающие отклонениями со стороны эндокринной системы (сахарным диабетом или ожирением);
- у которых в анамнезе есть упоминание о ближайших родственники с развитием атеросклероза;
- злоупотребляющие алкогольной и табачной продукцией;
- не соблюдающие правильное питание (преобладание в рационе жирной и жареной пищи);
- в возрасте старше 50 лет;
- ведущие малоподвижный образ жизни.