Монурал при цистите – лекарство, довольно часто назначаемое докторами.
Ничего удивительного в этом, учитывая эффективность и относительную безопасность препарата, нет.
Доктора отмечают, что препарат зарекомендовал себя, как эффективный, не только в качестве единственного медикамента, но и в составе комплексной терапии.
Главное – знать показания к его использованию и помнить о правилах применения.
Каково применение Монурала при цистите, интересуются больные, и как правильно подобрать дозировку препарата.
Можно ли использовать лекарство в лечении детей и пожилых людей, и является ли оно антибиотиком?
Что представляет собой цистит
Прежде чем узнавать, как использовать порошок от цистита Монурал, необходимо понять, что это вообще за болезнь такая – цистит.
Ведь если не знать особенностей ее развития и того, какой орган она вообще поражает, понять действие препарата не удастся.
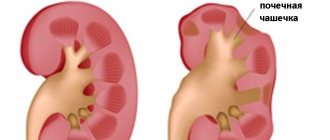
Под циститом в медицинской практике понимают воспалительные процессы, затрагивающие внутреннюю слизистую оболочку мочевого пузыря.
Воспалительный процесс может быть, как асептическим, то есть без участия патогенной микрофлоры, так и при участии патогенных микроорганизмов.
Поскольку мочевой пузырь не стерилен, цистит в основном является следствием неконтролируемого размножения различных патогенных или условно-патогенных микроорганизмов.
Заболевание сопровождается довольно яркими симптомами.
Пациент может жаловаться на боль в животе, а если конкретно, то в области проекции мочевого пузыря.
Нередко появляются проблемы с мочеиспусканием различного характера, появляется примесь гноя в моче.
Страдают от цистита в основном представительницы слабого пола, а также маленькие дети.
У мужчин воспалительный процесс в мочевом пузыре – редкость, что объясняется строением мочеполовой системы.
Однако представитель сильного пола от недуга также не застрахован.
Особенно если в его организме в течение длительного времени существует инфекция мочеполовой системы.
Классификация цистита
Существует несколько признаков, положенных в основу классификации болезни.
По способам проявления
По способам проявления существует два вида цистита:
- Острый
- Хронический
Цистит острого типа у мужчин может возникать:
- впервые;
- не чаще одного случая в год;
- с периодичностью 2 и более раз в 365 дней.
Для возникновения острого цистита складываются неблагоприятные факторы в виде бесконтрольного приема некоторых медицинских препаратов, термохимического воздействия на мужчину. Инфекция, попадающая в организм мужчин, также может вызвать определенные симптомы, характерные для цистита острой стадии.
Хроническую форму болезни можно подразделить на такие подвиды:
- Латентный (симптомы цистита у мужчин в этом случае сглажены). Периодичность возникновения заболевания – больше двух случаев в год, болезнь протекает стабильно или с редкими периодами обострений.
- Персистирующий. Процесс воспаления и развития цистита диагностируется дважды за год и чаще.
- Интерстициальный. Это самая тяжелая форма развития болезни. Цистит прогрессирует и может привести к серьезным осложнениям.
По этиологии возникновения
Врачи выделяют по данному признаку такие формы цистита у мужчин – первичный и вторичный. Первичный цистит никак не связан с другими патологиями мужчины. Это самостоятельное заболевание. Вторичная форма может быть следствием проблем в мочеполовой системе и других органах пациента. Мужчинам с аденомой простаты, с болезнями позвоночного столба, с аномалией развития мочевого пузыря, с попаданием инородных фрагментов следует быть готовыми к такого рода заболеванию.
По локализации воспаления
Шеечная, диффузная, тригонитная, очаговая форма цистита — такой диагноз ставится в зависимости от места расположения очага болезни. Для каждого типа болезни характерно наличие своих симптомов: при шеечном цистите не держится моча, пациент часто «бегает» в туалет; диффузная форма характеризуется обширностью распространения воспаления; при тригоните в моче появляются сгустки крови и гноя.
Свойства Монурала и действующее вещество препарата
Часто больные, столкнувшиеся с заболеванием, задаются вопросом о том, как действует Монурал при цистите, за счет чего обеспечивается его эффективность.
Все очень просто.
Основное действующее вещество лекарства – это фосфомицин.
Вещество обладает яркой антибактериальной активностью, по сути, относясь к классу антибиотиков.
Действие фосфомицина довольно прозрачно.
Вещество блокирует ряд превращений в организме.
Из-за чего бактериальные клетки оказываются не способны нормально усваивать питательные вещества.
Также препарат препятствует нормальному синтезу клеточных мембран микробных клеток.
Как итог, наступает их закономерная гибель.
Эффективность лекарства с фосфомицином доказана в отношение клебсиелл, гемофильной палочки, стафило- и энтерококков.
Также ряда других патологических и условно-патогенных микроорганизмов.
Бывает и так, что Монурал не помог при цистите.
Возникает закономерный вопрос о том, почему это произошло.
Дело в том, что как и любой антибиотик, лекарство способно действовать только на определенные микроорганизмы.
Если воспалительный процесс спровоцирован бактерией, которая устойчива к фосфомицину, то эффекта от терапии не будет.
Аналогично будут обстоять дела, если болезнь вызвана вирусом или грибком.
Фармакологическое действие
Монурал — это хороший антибиотик с широкой лечебной активностью. Считается производным фосфоновой кислоты и по структуре аналогичен с пируват фосфоэнолом. Обладает отличным бактерицидным свойством, препятствует дальнейшему развитию болезнетворных микроорганизмов. Эффективен в отношении грамотрицательных и грамположительных бактерий. В частности, помогает бороться со стрептококками, стафилококками, протеями, клебсиелами, энтеробактериями и другими патогенными возбудителями.
После приема внутрь мгновенно всасывается в пищеварительные органы и кровоток. Наивысшая концентрация лекарства отмечается через 2-2,5 часа.
Выведение происходит в большинстве случаев почками и незначительная часть метаболизизируется с желчью.
Показания к назначению Монурала
Многих пациентов беспокоит вопрос о том, каковы показания к использованию медикамента.
В первую очередь, конечно, средство назначается в том случае, если пациент мучается от симптомов цистита.
Причем, как отмечают доктора, лучше всего препарат проявил себя при острых инфекционных процессах бактериального происхождения.
Монурал при хроническом цистите, напротив, не зарекомендовал себя, как эффективное средство.
Поэтому практически не используется в практике, если воспаление стало постоянным.
Однако воспалительными процессами в мочевом пузыре, как отмечают врачи, дело не ограничивается.
Лекарство может дополнительно назначаться в следующих случаях:
- мочевыводящие пути вовлечены в острый инфекционный процесс
- развился уретрит (воспалительная реакция в станках уретры) в острой форме
- больной мучается от уретрального синдрома, что сопровождается проблемами с мочеиспусканием, из-за чего снижается качество жизни пациента
- сформировались инфекционные осложнения в области мочеполовой системы после хирургического вмешательства в организм
Препарат также нередко рекомендуется к использованию в том случае, если планируется хирургическое вмешательство на области половых органов.
Или какое-либо инвазивное исследование, при котором существует риск занести инфекцию.
В этом случае назначение выполняет профилактическую роль.
Доктор работает на опережение, стремясь предотвратить развитие патологии.
Режим дозирования Монурала при цистите и других патологиях
Инструкция по применению Монурала при цистите довольно проста.
Если инфекцию удалось поймать на ранней стадии развития, до ее прогрессирования, можно выпить один пакетик препарата единственный раз.
Этого хватит, чтобы остановить размножение патогенных микроорганизмов и добиться излечения.
Однако в некоторых случаях единичного использования средства оказывается недостаточно.
Если произошел рецидив, медикамент принимают по строго определенной схеме, ориентируясь на инструкцию.
Например:
- при рецидивирующей патологии стоит пить по 1 пакетику 1 раз в день в течение 2 дней (рекомендованный интервал между применениями – 24 часа, что позволяет добиться оптимальной концентрации лекарства в крови)
- при плановом хирургическом или инвазивном диагностическом вмешательстве первый пакетик пьется перед процедурой за 2,5-3 часа, а второй через сутки после вмешательства
Оптимальным временем для приема является вечер.
Лучше всего, если порошок будет питься на голодный желудок, через несколько часов после ужина.
Содержимое пакетика растворяют в холодной воде, а затем быстро выпивают залпом.
Важно помнить о том, что заранее препарат не изготавливается.
Необходимо каждый раз к каждому следующему приему готовить новое средство.
Иначе есть вероятность того, что раствор не будет работать или вызовет больше побочных реакций, чем должен.
Состав и форма выпуска
Препарат отпускается в форме однородных гранул для дальнейшего приготовления парентерального раствора. Порошок белого цвета с приятным фруктовым ароматом. Фасуется в многослойные пакетики и вторичную бумажную пачку с прилагаемой инструкцией по применению. В одной упаковке 1-2 пакета со средством различных объемов:
- Ламинированные пакетики, содержащие 3,7 г трометамол фосфомицина и 2 г фосфомицина.
- Ламинированные пакеты, включающие 5,6 г трометамол фосфомицина и 3 г фосфомицина в чистом виде.
Активными веществами лекарства выступают трометамол фосфомицина и фосфомицин в чистом виде.
Дополнительные компоненты: сахароза, ароматизаторы со вкусом апельсина и мандарина, сахарин.
Отпускается лекарственное средство только по рецепту врача.
Рекомендации по использованию Монурала для детей
Монурал детям при цистите назначается в педиатрической практике.
Причем используется препарат довольно часто, так как дети входят в группу риска по развитию инфекций в мочевом пузыре.
Правда, есть ограничение: если малышу меньше 5 полных лет, его не назначают.
Так как его действие на подобных крох изучено не до конца.
Для детей выпускается отдельная разновидность средства.
Помимо основного действующего вещества в состав добавляют сахарозу, ароматизаторы, чтобы ребенку было проще использовать медикамент.
Благодаря приятному вкусу заставить малыша выпить порошок совсем несложно.
Схеме использования у детей мало чем отличается от таковой у взрослых пациентов.
Так, например, при остром инфекционном процессе рекомендуется 1 пакетик на 1 день.
Курс составляет 24 часа.
Естественно, доктор может корректировать схему терапии по своему усмотрению, если посчитает это необходимым.
В большинстве случаев родители, лечившие своих детей Монуралом, остались довольны эффективностью.
При соблюдении врачебных рекомендаций удавалось добиться излечения от заболевания, устранения симптомов.
Рецидивы при правильной терапии скорее являются исключением, чем обычным делом, что также является положительным моментом.
Противопоказания к использованию Монурала
Монурал и аналоги при цистите, несмотря на частое применение, стоит использовать с большой осторожностью.
Препараты, как и любые другие антибактериальные средства, имеют ряд серьезных противопоказаний.
В первую очередь придется отказаться от использования этой группы лекарств в том случае, если есть проблемы с работой почек.
Работу почек оценивают по показателю, называемому уровнем клиренса креатинина.
И если этот показатель опускается ниже отметки в 10 мл\мин., средства оказываются под строжайшим запретом.
Связано это с тем, что медикаменты только ухудшат в этом случае и без того плохое состояние почечной системы.
С осторожностью подобные лекарства всегда назначаются при различных патологиях печени.
Несмотря на то, что большая часть выводится почками, часть все же проходит метаболизацию в этом основном для обезвреживания токсичных веществ органе.
При патологиях печени использование проводится с осторожностью, так как существует вероятность усугубить болезнь печени.
Еще одно серьезное противопоказание, которое всегда стоит учитывать.
Это наличие индивидуальной непереносимости либо основного компонента, либо дополнительных веществ, входящих в состав порошка.
Пациентам, у которых появляются признаки непереносимости после первого применения, пересматривают медикаментозную схему.
О непереносимости строго запрещено молчать, если она развилась.
О ней стоит сообщить доктору, причем незамедлительно!
Возможные побочные эффекты Монурала
Если доктор назначает медикамент, обычно он учитывает и вероятность того, что могут развиться побочные эффекты Монурала.
Спрогнозировать их формирование с вероятностью в 100% обычно практически не удается.
Однако всегда необходимо помнить о том, что риск их развития есть.
Если его не учесть, существует высокая вероятность столкнуться с серьезными проблемами в перспективе.
Среди побочных эффектов доктора называют:
- приступы тошноты и рвоты
- изжогу
- расстройства стула в виде диареи
- боли в области живота
- появление на кожных покровах красных высыпаний
- появление у пациентов жалоб на зуд, жжение кожного покрова
- другие варианты аллергических реакций и непереносимости
Если один или несколько побочных эффектов после применения лекарства развиваются, об этом обязательно сообщают лечащему врачу.
Доктор принимает решение о том, не стоит ли отменить медикамент, и не принесет ли он больше вреда, чем пользы.
Зачастую, если побочные реакции не сильно сказываются на жизни пациента, Монурал из схемы лечения не выводится.
Так как ожидаемая польза выше, чем ожидаемый вред в перспективе.
Однако если побочные эффекты сильно сказываются на качестве жизни – это повод отменить лекарство и запомнить, что у пациента существует непереносимость.
Монурал при цистите у мужчин
Лечение представителей сильного пола также может применяться в клинической практике.
При этом непосредственно от воспалительных процессов в мочевом пузыре лекарство применяется редко, так как цистит практически не встречается среди мужчин.
Ведь у них слишком длинный мочеиспускательный канал, чтобы инфекция могла легко попасть из него в область мочевого пузыря.
Однако исключать подобного развития событий, а также отказываться от применения медикамента при симптомах уретрита не стоит.
Используют Монурал по той же схеме, что и в случае с женщинами.
Большинству представителей сильного пола требуется выпить один пакетик медикамента, чтобы справиться с заболеванием.
Обусловлено это силой действующего вещества.
В исключительных случаях может потребоваться двойная дозировка.
Тогда прием повторяют с интервалом в 1 полные сутки, чтобы добиться выздоровления.
У представителей сильного пола, особенно если речь идет о неосложненном течении процесса, терапия переносится хорошо.
С осторожностью стоит назначать медикамент пожилым мужчинам.
Так как в этот период работоспособность почек и печени может быть снижена, что задержит действующее вещество медикамента в организме.
Симптомы мужского цистита
Для цистита у мужчин наиболее характерно:
- Учащенное (нередко с трудностями и болями) мочеиспускание.
- Изменение запаха мочи.
- Присутствие в моче гноя, кровянистых выделений.
- Жжение и зуд при мочеиспускании.
Специфические симптомы могут сопровождаться общими негативными признаками: слабостью, снижением способности к выполнению привычной работы, болезненными проявлениями в области паха, мошонки, мочевого пузыря, повышением температуры тела. Мужчина с циститом становится нервным, раздражительным, уязвимым для других болезней – наличие этих симптомов индивидуально. Интенсивность признаков заболевания растет вместе с запущенностью и прогрессированием цистита.
По каким анализам прописывают Монурал
Часто среди больных звучит вопрос о том, какие анализы нужны перед Монуралом.
Чтобы убедиться в том, что лекарственное средство будет работать полноценно, окажется эффективным в борьбе с воспалительными процессами.
Вопрос вполне закономерен, так как в современной медицине практически не практикуется назначение лекарств без предварительной сдачи ряда анализов.
Во-первых, стоит убедиться в том, что воспалительный процесс в мочевом пузыре спровоцирован именно бактериями.
Для этого сдается анализ мочи, благодаря которому оценивается активность бактериальных клеток, наличие в моче примеси крови или гноя, что также говорит о патологии.
Моче может высеиваться на питательные среды, чтобы понять, какая микрофлора превалирует.
Во-вторых, обязательно выполняется посев на чувствительность к антибиотикам.
Только после него стоит назначать Монурал в том случае, если у выявленных бактерий будет чувствительность к основному действующему веществу.
Если чувствительность к препарату отсутствует, назначение лечения именно с помощью Монурала просто нецелесообразно.
Решать вопрос о том, что делать, если Монурал не помог при цистите, может только лечащий врач!
Какой доктор может рекомендовать Монурал
Еще один актуальный среди пациентов вопрос звучит следующим образом: к какому врачу обратиться для назначения.
Не стоит удивляться этому интересу.
Ведь пациенты нередко, если дело доходит до болезней мочеполовой системы, стесняются своей проблемы.
Они даже не пытаются узнать, какой доктор может оказать помощь при тех или иных симптомах.
В первую очередь, конечно, Монурал является урологическим препаратом.
Именно урологи занимаются болезнью мочевыводящей системы как у мужчин, так и у женщин.
Поэтому нередко прибегают к назначению этого лекарственного средства.
Помимо уролога назначение женщине может сделать также гинеколог, хоть и происходит это довольно редко.
Объясняется подобное назначение тем, что мочеполовая систему у женщин тесно связана.
Гинеколог нередко является специалистам не только по органам репродуктивной системы, но и по органам мочеиспускания.
Если речь о маленьком ребенке, ему медикамент может назначаться лечащим врачом-педиатром.
Также малыша может осмотреть профильный врач, и тогда назначение терапии будет получено уже от него.
В редких случаях Монурал рекомендуется врачами иных профилей, включая дерматовенерологов.
Особые указания
Рекомендуется во время курса терапии не допускать одновременного приема пищи и препарата. Поскольку еда препятствует нормальному усвоению последнего. Поэтому пить раствор необходимо за 2 часа до или после пищи.
Следует с особой осторожностью прописывать фармакологическое средство больным с сахарным диабетом. Поскольку в одной пачке препарата содержится сахароза.
Не рекомендуется применять антибиотик лицам, страдающим тяжелыми формами недостаточности почек. При облегченных состояниях прием возможен, однако требуется обязательная коррекция терапевтической дозы.
Женщинам во время вынашивания ребенка и грудного вскармливания назначают лекарственное средство в крайних случаях, если польза для здоровья матери во многом превышает угрозу для плода.
Особенности применения Монурала в беременность
Беременность – это особый период в жизни каждый женщины.
Имеются в виду тут не только радость и счастье от ожидания прибавления в семье, но и закономерные проблемы со здоровьем, которых удается счастливо избежать редкой беременной.
Так, например, цистит у представительниц прекрасного пола в положении обостряется значительно чаще, чем у обычных женщин в среднем.
Связано это с тем, что увеличившаяся матка препятствует нормальному оттоку мочи из мочевого пузыря.
Это способствует обратному току урины, вызывающему обострение инфекционных процессов.
Естественно, лечить цистит необходимо, если он дал знать о себе в период вынашивания плода.
Монурал при беременности при цистите к применению разрешен.
Хоть основное действующее вещество и проникает через плаценту, однако в ряде исследований доктора доказали, что его действие на ребенка настолько незначительное, что им можно пренебречь.
Естественно, одно из главных условий – отсутствие у женщины индивидуальной непереносимости медикаментозного средства.
Если непереносимость есть, от Монурала придется отказаться, ища альтернативные лекарства.
Неотложная помощь при урологических заболеваниях
Острый простатит представляет собой неспецифическое острое воспаление предстательной железы.
Острый простатит развивается в результате попадания в предстательную железу патогенного инфекционного агента (E. сoli, другие Enterobacteria, Pseudomonas, Enterococcus и Staphylococcus).
Пути проникновения инфекции в простату:
- каналикулярный — через выводные протоки простаты (источник инфекции — задняя уретра);
- гематогенный — при застойных явлениях в железе от переохлаждения, запоров, длительного полового воздержания или излишества и т. д. (источник инфекции — гнойные очаги в других органах);
- лимфогенный.
Острый простатит подразделяют на катаральный, фолликулярный, паренхиматозный.
Заболевание начинается с учащенного (за ночь 5–7 раз), болезненного в конце, затрудненного мочеиспускания небольшими порциями, с продолжающимися позывами и болью в промежности, усиливающейся при дефекации. В отдельных случаях появляется терминальная гематурия, вызванная вовлечением в воспалительный процесс слизистой оболочки шейки и дна мочевого пузыря. Температура тела высокая.
Возможные осложнения острого простатита:
- острая задержка мочеиспускания;
- абсцесс предстательной железы;
- парапростатит;
- флебит парапростатического венозного сплетения.
Диагностика
При опросе выясняют:
- наличие хронического простатита;
- имело ли место переохлаждение (купание в холодной воде и т. п.).
При простатите возникает заброс мочи из задней уретры в простату в ответ на повышение внутриуретрального давления.
При пальцевом ректальном исследовании выявляют увеличенную, резко болезненную предстательную железу, иногда с признаками флюктуации в одной из долей. Это исследование выполняют весьма осторожно, оно требует от врача достаточного опыта.
Лабораторная диагностика. Анализ крови (лейкоцитоз, палочкоядерный сдвиг, увеличение СОЭ) дает основание судить о степени воспалительного процесса и гнойно-воспалительной интоксикации. При анализе мочи выявляются пиурия и бактериурия, при этом особенно важно исследовать первую порцию мочи.
Дифференцировать острый простатит следует от различных заболеваний, протекающих с лихорадкой, и в первую очередь от парапроктита. При дифференциальной диагностике основная роль принадлежит пальцевому ректальному исследованию.
Основные направления терапии
- Антибиотики широкого спектра действия:
- аминогликозиды — гентамицин (гентамицин, гентамицин-К, гентина) 80 мг 2 раза в день в/м, амикацин (селемицин, амикин, амикозит) 500 мг 2 раза в день в/м;
- цефалоспорины II, III поколений — цефотаксим (талцеф, цефтакс) 1,0 г 2 раза в день в/м, цефтазидим (кефадим, фортум) 1 г 2 раза в день в/м), цефтриаксон (медаксон, офрамакс, роцефин) 1–2 г 1 раз в день в/м и в/в, цефоперазон (медоцеф, цефобид) 1–2 г 2 раза в день в/м, цефуроксим (аксетин, зиннат, суперо) 750–1500 мг 3–4 раза в день в/м и в/в;
- парентеральные фторхинолоны (ципрофлоксацин — медоциприн, сифлокс, ципролет) 50 мл 0,2% р-ра 2 раза в день в/в), офлоксацин (джеофлокс, офлоксин) 200 мг в 5 % растворе глюкозы в/в, пефлоксацин (абактал, перти) 250 мл в 5 % растворе глюкозы;
- при легком течении процесса — фторхинолоны перорально: ципрофлоксацин 0,5 г 2 раза в день, офлоксацин 0,2 г 2 в день, ломефлоксацин (ломфлокс, максаквин, ксенаквин) 0,4 г 1 раз в день, пефлоксацин 400 мг 2 раза в день).Длительность антибактериальной терапии должна быть не менее 14 дней.
- Если в течение 1–2 сут нет положительной динамики, выполняют цистостомию для отведения мочи из мочевого пузыря (рис. 1).
Клиническая фармакология отдельных препаратов
Цефалоспорины III поколения (цефоперазон, цефотаксим, цефтазидим, цефтриаксон и др.) активны в отношении грамположительных и грамотрицательных бактерий. Препараты назначают по 1–2 г 2 раза в сутки парентерально.
Часто встречающиеся ошибки терапии:
- Установка уретрального катетера и другие манипуляции на уретре — при развитии острой задержки мочеиспускания необходима экстренная эпицистостомия.
- Сокращение продолжительности антибактериальной терапии — повышается вероятность рецидивирования заболевания и перехода его в хроническую форму.
Острый простатит, особенно у лиц пожилого и старческого возраста, а также при наличии выраженной гипертермии с ознобом, требует срочной госпитализации в урологический стационар.
Разбор клинических случаев
Больной Р., 19 лет. Жалобы на учащение и болезненность мочеиспусканий, боли в области промежности, повышение температуры до 38,5°С с ознобом. Анамнез: накануне купался в холодной проточной воде. Вечером того же дня отметил повышение температуры на фоне учащения и болезненности мочеиспусканий. При осмотре: живот мягкий, безболезненный. Симптом Пастернацкого отрицательный с обеих сторон. При пальцевом ректальном исследовании простата несколько увеличена в размере, резко болезненна, с участками уплотнения и размягчения. Диагноз: острый простатит. Больной госпитализирован в урологический стационар. Лечение: интенсивная антибактериальная терапия.
Больной З., 65 лет. Жалобы на резкие боли в области заднего прохода и в промежности, усиливающиеся при дефекации, учащение и болезненность мочеиспусканий, повышение температуры до 39°С с ознобом. Анамнез: жалобы появились 5 дней назад, прогрессивно нарастали. Периодически температура тела повышалась до 39,5°С с ознобом, затем снижалась, усиленное потоотделение. При осмотре: больной бледен, тяжело дышит, ЧСС 95 уд/мин. Ректально определяется увеличение простаты, которая выступает в просвет кишки, резко болезненна и асимметрична за счет правой доли, где определяется флюктуация. Диагноз: острый простатит; абсцесс предстательной железы. Больной госпитализирован в урологический стационар. Лечение: оперативное дренирование абсцесса простаты, антибактериальная и дезинтоксикационная терапия.
Острый эпидидимит — острое воспаление придатка яичка, которое может захватывать яичко (эпидидимоорхит).
Возбудителями острого эпидидимита являются Chlamydia trachomatis, N. gonorrhoeae (у больных моложе 35 лет) и E. сoli, P. aeruginosa (у больных более старшего возраста).
Пути проникновения инфекции:
- ретроградный (из уретры вследствие ее бужирования, катетеризации, эндоскопических манипуляций и т. п.);
- из предстательной железы;
- гематогенный.
Различают эпидидимиты специфические (гонорейные, хламидийные, трихомонозные, туберкулезные) и неспецифические.
Заболевание обычно начинается остро, реже развивается медленно. Появляется лихорадка, боль локализуется в области яичка, усиливаясь и иррадиируя по ходу семенного канатика, вследствие отека мошонка увеличивается в размере.
Возможные осложнения острого эпидидимита:
- нагноение с образованием абсцесса придатка яичка и флегмоны мошонки;
- нарастание явлений интоксикации с развитием бактериотоксического шока или уросепсиса;
- нарушения фертильности, особенно при двустороннем процессе.
Диагностика
При осмотре отмечаются отек и покраснение кожи мошонки. Пальпаторно придаток увеличен, уплотнен, резко болезнен. По мере прогрессирования воспалительного процесса, скопления экссудата в оболочках яичка само яичко и придаток образуют единый конгломерат.
Лабораторная диагностика. При общем анализе крови выявляются лейкоцитоз и палочкоядерный сдвиг с повышением СОЭ, у части больных — лейкоцитурия и бактериурия. До начала антибактериальной терапии следует получить мазок уретры и мочу из средней струи для микробиологического исследования.
Острый эпидидимит дифференцируют:
- с перекрутом семенного канатика, при котором яичко обычно располагается выше своего обычного положения и нередко повернуто поперечно, начало заболевания внезапное и не сопровождается повышением температуры;
- гидроцеле;
- травмой яичка;
- ущемленной грыжей.
Основные направления терапии
- На мошонку накладывают лед и суспензорий.
- Назначают свечи с диклофенаком.
- Антибиотикотерапия:
- молодым больным при легком течении эпидидимита — фторхинолоны (например, офлоксацин 200 мг 2 раза в день) или тетрациклины (например, доксициклин — медомицин, тетрадокс, юнидокс солютаб — 100 мг 2 раза в день) перорально;
- при тяжелом течении и больным старшего возраста — аминогликозиды (амикацин, гентамицин) фторхинолоны парентерально (см. острый простатит), затем фторхинолоны (например, ципрофлоксацин 500 мг 2 раза в день) перорально.
- При формировании абсцесса придатка яичка показано оперативное лечение.
Длительность курса антибактериальной терапии должна быть не менее 14 дней.
Часто встречающиеся ошибки терапии:
- Прекращение антибактериальной терапии после снижения температуры и выраженности болей.
- Продолжение антибактериальной терапии в качестве единственного метода лечения несмотря на отсутствие эффекта в течение более 3 дней без дополнительной диагностики.
Госпитализация в урологический стационар показана большинству больных с острым эпидидимитом средней степени тяжести и тяжелым, особенно при признаках хронического простатита. Амбулаторно лечат только молодых больных с легким эпидидимитом.
Разбор клинических случаев
Больной К., 25 лет. Жалобы на резкие боли в области яичка, повышение температуры до 38,5°С. Анамнез: ушиб мошонки неделю назад при езде на велосипеде. Около 5 дней назад обнаружил уплотнение в области мошонки, которое прогрессивно увеличивалось в размерах. За день до обращения температура повысилась до 38°С. Страдает очаговым туберкулезом легких, по поводу которого нерегулярно принимает лечение. При осмотре: правая половина мошонки увеличена в размере, умеренно гиперемирована. Пальпаторно определяется увеличение и уплотнение придатка правого яичка, исследование резко болезненно. Диагноз: острый правосторонний эпидидимит, возможно туберкулезной этиологии. Больной госпитализирован в урологический стационар. Лечение: антибактериальная терапия антибиотиками широкого спектра действия. При подтверждении туберкулезной этиологии процесса — перевод больного в профильное лечебное учреждение.
Больной Д., 82 года. Жалобы на боли в области правой половины мошонки, повышение температуры тела до 38°С, резкую общую слабость. Анамнез: 8 дней назад возникли боли в правой половине мошонки и ее увеличение. Боли прогрессивно нарастали, появилась слабость, за день до обращения температура 38°С. При осмотре: состояние больного тяжелое. Правая половина мошонки значительно увеличена в размерах, резко болезненна при пальпации. Пальпаторно определяется единый конгломерат с очагами размягчения, дифференцировать яичко и придаток невозможно. Диагноз: острый эпидидимоорхит; гнойное расплавление яичка и придатка яичка. Больной госпитализирован в урологический стационар.
Острая задержка мочи (ОЗМ) — скопление мочи в мочевом пузыре из-за невозможности самостоятельного мочеиспускания с болезненными позывами на мочеиспускание.
Причины ОЗМ могут быть разные.
- Механические:
- доброкачественная гиперплазия и рак предстательной железы;
- острый простатит;
- склероз шейки мочевого пузыря;
- инородное тело;
- камень и разрыв уретры;
- новообразование нижних мочевых путей;
- выпадение матки.
- Заболевания и повреждения центральной нервной системы (опухоль, травма и т. д.).
- Рефлекторные нарушения функции мочевого пузыря.
- Отравление психоактивными веществами (снотворными средствами, наркотическими анальгетиками).
В патогенезе ОЗМ участвуют механический и динамический механизмы.
У пожилых мужчин в ответ на постепенно нарастающую инфравезикальную обструкцию (механический фактор) изменяется нервная регуляция — тонус гладкомышечных клеток детрузора повышается и детрузор гипертрофируется. Гистоморфологическая структура стенки мочевого пузыря постепенно изменяется: мышечные элементы замещаются соединительной тканью, развивается трабекулярность. Объем мочевого пузыря увеличивается. Процесс переходит в стадию декомпенсации — развивается гипотония гладкомышечных клеток детрузора (динамический фактор). В такой ситуации любой провоцирующий фактор (переохлаждение, прием алкоголя, острой пищи, длительное сидячее положение, запор) вызывает венозный застой в малом тазу, вены шейки мочевого пузыря расширяются, возникает отек простаты, что, в свою очередь, приводит к деформации, сдавлению простатической части уретры (механический компонент). На фоне уже имеющихся патологических изменений детрузора развивается ОЗМ.
Нередко ОЗМ у пожилых людей возникает после инъекции атропина или его дериватов вследствие снижения тонуса детрузора, чаще при уже имеющемся урологическом заболевании (например, аденоме предстательной железы).
Рефлекторная ОЗМ чаще наблюдается после операций, особенно у детей, в связи с нарушением нервной регуляции детрузора и поперечно-полосатого сфинктера мочевого пузыря. Кроме того, она может возникнуть при травме промежности, таза и нижних конечностей, при сильных эмоциональных потрясениях, алкогольном опьянении, испуге, истерии.
Клиническая картина: больной беспокоен, испытывает сильные боли в надлобковой области, мучительные позывы к мочеиспусканию, ощущение распирания в низу живота.
У пожилых мужчин ОЗМ часто переходит в хроническую форму и вызывает:
- воспаление в мочевых путях (инфекционные агенты могут быть привнесены при катетеризации мочевого пузыря);
- хронические цистит и пиелонефрит;
- камнеобразование.
При гипотрофированной стенке мочевого пузыря развиваются пузырно-мочеточниково-лоханочные рефлюксы, приводящие к билатеральному уретрогидронефрозу и хронической почечной недостаточности.
Диагностика
При опросе выясняют:
- как пациент мочился до ОЗМ;
- какого цвета была моча;
- принимал ли он препараты, способствующие ОЗМ.
При осмотре у больных астенического телосложения определяют симптом «шара» в надлобковой области. Перкуторно — над мочевым пузырем тупой звук. Пальпация болезненная из-за сильного позыва к мочеиспусканию.
УЗИ позволяет определить объем мочи в мочевом пузыре и состояние верхних мочевых путей.
Лабораторная диагностика. Клинические анализы крови и мочи (полученной при катетеризации) при впервые возникшей ОЗМ, как правило, нормальные.
У больных с выраженным циститом, пиелонефритом в анализе крови определяются признаки воспаления, в моче — повышение лейкоцитов и свежие эритроциты.
При хронической почечной недостаточности в крови снижены показатели гемоглобина и количество эритроцитов, в сыворотке крови повышен уровень мочевины и креатинина.
Острую задержку мочи дифференцируют с анурией: при анурии нет позывов к мочеиспусканию, пальпация надлобковой области не болезненна.
При парадоксальной ишурии мочевой пузырь переполнен, больной не может самостоятельно мочиться, но при этом моча непроизвольно выделяется каплями. После выпускания мочи уретральным катетером ее подтекание прекращается до тех пор, пока мочевой пузырь снова не переполнится.
Основные направления терапии
- Срочное опорожнение мочевого пузыря путем введения эластичного катетера.
Противопоказания к катетеризации мочевого пузыря:- острый уретрит и эпидидимит (орхит);
острый простатит и/или абсцесс предстательной железы;
- травма уретры.
- Если ОЗМ продолжается более 2 сут, в мочевой пузырь устанавливают постоянный уретральный катетер.
- Назначают антибиотики с целью профилактики воспалительных заболеваний органов мошонки и препараты группы α-адреноблокаторов (табл.).
В этом случае необходимо прибегнуть к пункции мочевого пузыря, которую выполняют только в урологическом или хирургическом стационаре.
Препараты группы α-адреноблокаторов тамсулозин (омник), доксазозин (зоксон, кардура, магурол), теразозин (сетегис, хайтрин, корнам), альфузозин (дальфаз):
- расслабляют гладкомышечные элементы простаты (механический компонент ОЗМ);
- улучшают микроциркуляцию крови в стенке мочевого пузыря, восстанавливая сократительную способность детрузора (динамический компонент ОЗМ).
Побочные эффекты α-адреноблокаторов:
- блокирование α1-адренорецепторов, расположенных в строме, капсуле простаты, шейке мочевого пузыря, уретре;
- дилатация сосудов;
- уменьшение периферического сосудистого сопротивления;
- снижение АД.
Часто встречающиеся ошибки терапии:
- Самолечение, прием диуретиков.
- Неправильная, неумелая катетеризация и образование ложных ходов уретры. На догоспитальном этапе не следует использовать металлический катетер.
Срочная госпитализация в урологическое отделение показана в случаях:
- затрудненной первой катетеризации;
- уретроррагии, острого воспаления уретры, органов мошонки и предстательной железы, травмы уретры;
- невозможности проведения катетера (нельзя делать больше двух попыток);
- не увенчавшихся успехом повторных катетеризаций мочевого пузыря.
Разбор клинических случаев
Больной М., 77 лет. Жалобы на резкие боли в низу живота, невозможность самостоятельного мочеиспускания. Анамнез: накануне принимал алкоголь. Не мочился около 12 ч. В течение 5 лет отмечал ухудшение мочеиспускания: вялая струя мочи, необходимость натуживаться при мочеиспускании, ноктурия до 2 раз. У уролога не наблюдался. При осмотре: больной беспокоен, руками держится за низ живота. В надлобковой области определяется симптом «шара». Перкуторно — тупой звук. При пальцевом ректальном исследовании: простата увеличена в 1,5 раза, тугоэластической консистенции, срединная бороздка сглажена. Слизистая прямой кишки над простатой подвижна. Диагноз: доброкачественная гиперплазия простаты, ОЗМ. Лечение: катетеризация мочевого пузыря катетером Нелатона. Рекомендован прием α-блокаторов, противовоспалительная терапия, обследование и наблюдение урологом.
Больной Ю., 68 лет. Отсутствие мочеиспускания более суток при позывах к мочеиспусканию, болевые ощущения отсутствуют. Анамнез: три случая острой задержки мочеиспускания, которые разрешались после катетеризации. При последней катетеризации (6 мес назад) больной случайно самостоятельно удалил катетер с раздутым баллоном, после чего отмечал болезненное мочеиспускание с примесью крови в начале мочеиспускания. Страдает доброкачественной гиперплазией простаты около 7 лет. Принимал α-блокаторы, которые в последние полгода эффекта не приносили. При осмотре: мочевой пузырь на уровне пупка, перкуторно — на 10 см выше лона. Пальпация чувствительна, но не вызывает резкой боли. При пальцевом ректальном исследовании: простата увеличена в 2–2,5 раза, тугоэластической консистенции, срединная бороздка сглажена. Слизистая прямой кишки над предстательной железой подвижна. Диагноз: доброкачественная гиперплазия предстательной железы, посттравматическая стриктура уретры, ОЗМ. Больному показана госпитализация в урологический стационар для решения вопроса о тактике дальнейшего лечения (при невозможности проведения уретрального катетера — выполнение троакарной цистостомии).
Больная Т., 20 лет. Жалобы на невозможность самостоятельного мочеиспускания, болевые ощущения в низу живота. Анамнез: больная не мочится более 20 ч. Испытала эмоциональный стресс, ощущала сильный позыв на мочеиспускание, но не имела возможности посетить туалет, после чего не смогла мочиться. При осмотре: в надлобковой области определяется симптом «шара». Перкуторно мочевой пузырь на 8 см выше лона. Диагноз: ОЗМ нейрогенного характера. Лечение: катетеризация мочевого пузыря. Рекомендовано дообследование у уролога и невролога.
Анурия — отсутствие мочи в мочевом пузыре.
Факторы риска развития преренальной анурии:
- снижение сердечного выброса (кардиогенный шок — инфаркт сердца);
- системная вазодилатация (сепсис, нейрогенный шок);
- гиповолемия и резкое снижение объема циркулирующей крови: -кровопотеря; -плазмопотеря (при обширных ожогах); -дегидратация (при рвоте, диарее, форсированном диурезе); -возникновение «третьего пространства» (при секвестрации жидкости в брюшную полость — асцит, в подкожную клетчатку — отеки) и др.
Нарушение общей гемодинамики и циркуляции с резким обеднением почечного кровообращения приводит к почечной ишемии, при ее усугублении возникает ишемический некроз эпителия почечных извитых канальцев и преренальная анурия может перейти в ренальную.
Факторы риска развития ренальной анурии:
- острый канальцевый некроз, причинами которого чаще всего могут быть:
- ишемия почек (при длительном пережатии почечной артерии, при тромбозе и тромбоэмболии почечных сосудов — внутрисосудистый блок, гипоперфузия почек как результат затянувшейся артериальной гипотензии — преренальный фактор);
- нефротоксические факторы: -йодсодержащие рентгеноконтрастные вещества при ангиографии; -соли тяжелых металлов (свинца, ртути, меди, бария, мышьяка, золота); -антибиотики (аминогликозиды, амфотерицин В); -органические растворители (гликоли, дихлорэтан, четыреххлористый углерод); -урикурические кризы — внутрипочечная окклюзия канальцев кристаллами мочевой кислоты при подагре, химиотерапии по поводу миело- и лимфолейкозов, лечении сульфаниламидами и т. д.;
- острая и хроническая терминальная почечная недостаточность вследствие гломерулонефрита, злокачественной артериальной гипертензии, геморрагической лихорадки с почечным синдромом и др.
Постренальная анурия — острое нарушение оттока мочи из почек в мочевой пузырь, возникающее в результате окклюзии верхних мочевых путей с обеих сторон.
Причины постренальной анурии:
- мочекаменная болезнь, преимущественно в виде камней мочеточника;
- внешнее сдавление мочевых путей при ретроперитонеальном фиброзе;
- рак матки, яичников и др.;
- обтурация мочеточника единственной почки.
Выделяют четыре формы анурии:
- аренальная анурия (ренопривная) — при врожденной аплазии обеих почек, случайном или преднамеренном удалении обеих почек или единственной функционирующей;
- преренальная анурия (гемодинамическая) — обусловлена острым нарушением кровоснабжения почек;
- ренальная анурия (паренхиматозная) — вызвана поражением почечной паренхимы;
- постренальная анурия (обструктивная) — являющаяся следствием острого нарушения оттока мочи.
Ранние симптомы анурии всегда связаны с ее причиной.
При анурии отмечаются:
- нарушение водно-электролитного обмена, гиперкалиемия;
- нарушение кислотно-основного состояния;
- поражение центральной нервной системы (уремическая интоксикация), дыхание Куссмауля;
- нарастающая азотемия;
- уремический отек легких;
- острые бактериальные и небактериальные воспаления органов.
Возможные осложнения анурии:
- кардиоваскулярные нарушения (аритмии, отек легких, перикардит, гипертензия);
- метаболические нарушения (гиперурикемия, метаболический ацидоз, гиперфосфатемия, гипокальциемия, гиперкалиемия, гипонатриемия);
- неврологические нарушения (судороги, сомноленция, кома);
- гастроинтестинальные нарушения (тошнота, рвота);
- гематологические нарушения (нормоцитарная нормохромная анемия, расстройства в системе гемокоагуляции и сосудисто-тромбоцитарная недостаточность с развитием геморрагических высыпаний, экхимозов, желудочно-кишечных кровотечений);
- инфекционные осложнения (пневмония, инфекции мочевых путей, септицемия, раневые инфекции).
Диагностика
При опросе необходимо выяснить:
- имело ли место воздействие нефротоксических факторов;
- имеются ли у пациента заболевания, приводящие к анурии (мочекаменная болезнь, заболевание предстательной железы, гинекологические заболевания, заболевания сердца и т. д.);
- были ли эпизоды почечной колики.
При осмотре больного необходимо обратить внимание на:
- наличие свободной жидкости;
- наличие массивных отеков;
- тургор кожи;
- состояние слизистых оболочек;
- мышечный тонус;
- наличие или отсутствие неврологических симптомов;
- сознание больного.
Больному необходимо измерить АД (при уровне АД < 70 мм рт. ст. может развиться преренальная анурия).
При аускультации в случае уремического отека легких выявляются влажные разнокалиберные хрипы над всей поверхностью легких.
Рентгенологически анурия характеризуется множественными облаковидными инфильтратами в обоих легких, в других случаях отек воздухоносных путей легких локализуется в прикорневых зонах, образуя гомогенные затемнения типа бабочки, при этом периферические отделы легких свободны от отека.
ЭКГ позволяет выявить гиперкалиемию по высоким, узким, заостренным положительным зубцам Т, постепенному укорочению интервала QТ, с возможным замедлением атриовентрикулярной и внутрижелудочковой проводимости и склонности к синусовой брадикардии.
Лабораторная диагностика. Проводят биохимическое исследование крови и оценивают:
- уровень креатинина, мочевины;
- ионограмму;
- кислотно-основное состояние крови:
- уровень креатинина и натрия в суточной моче;
- осмолярность мочи и крови.
Ведущая роль в выявлении гиперкалиемии и контроле уровня калия принадлежит биохимическому мониторингу.
При необходимости (если сознание больного спутано, память затуманена, объяснений близких пациента достаточно) определяют наличие мочи в мочевом пузыре, установив уретральный катетер.
Анурию дифференцируют с острой задержкой мочи. Для этого:
- выполняют подробный сбор анамнеза;
- выполняют катетеризацию мочевого пузыря катетером с баллоном (№14-16,18 по Шарьеру);
- катетер оставляют в мочевых путях для наблюдения за возможным появлением мочи.
Катетеризацию выполняют деликатно, в стерильных перчатках, так как любая травма уретры при инфицировании может привести к резорбтивной лихорадке и уретриту.
Основные направления терапии
Терапия напрямую зависит от причины и клинических проявлений анурии.
В случае преренальной анурии, возникшей вследствие кардиогенного шока или коллапса, необходимо:
- поддерживать сердечную деятельность;
- стабилизировать или даже повысить АД;
- реополиглюкин, реоглюкин 400–1000 мл внутривенно капельно, альбумин 150–200 мл 10–20% р-ра внутривенно капельно, нативная или свежезамороженная плазма 400 мл, глюкоза 400–800 мл 5% р-ра внутривенно капельно.
В случае постренальной анурии необходимо:
- выяснить уровень обструкции мочевых путей;
- восстановить их проходимость, особенно у больных с сепсисом.
При ренальной анурии вследствие отравления необходимо:
- экстренно промыть желудок через зонд или дать больному выпить 2–3 л воды, затем вызвать у него рвоту, манипуляцию повторить несколько раз;
- если точно установлено ядовитое вещество — ввести антидоты;
- проводить дезинтоксикационную терапию;
- корректировать ацидоз и водно-электролитный баланс.
Алгоритм лечения представлен на рисунке 2.
Клиническая фармакология отдельных препаратов
Реополиглюкин уменьшает агрегацию форменных элементов крови, способствует перемещению жидкости из тканей в кровяное русло, увеличивает объем циркулирующей крови, обладает дезинтоксикационным действием, улучшает систему микроциркуляции, способствует восстановлению кровотока в мелких капиллярах. Необходимо вводить 400–1000 мл внутривенно капельно.
Допамин (допмин, допамин Солвей 50) повышает сократительную способность миокарда, увеличивает почечный кровоток и оказывает диуретический эффект (при скорости вливания 2–4 мкг/кг/мин). 200 мг допамина растворяют в 400 мл 5% р-ра глюкозы (1 мл р-ра содержит 500 мкг, а 1 капля — 25 мкг допамина), при массе тела больного до 70 кг вливание проводят со скоростью 3 мкг/кг/мин, более 70 кг — 10 мкг/кг/мин.
Маннитол повышает осмотическое давление в канальцах почек, снижает реабсорбцию воды, устраняет спазм афферентных артериол и таким образом увеличивает клубочковую фильтрацию. Препарат также повышает почечный кровоток, однако при уже развившейся почечной недостаточности и тубулярном некрозе неэффективен. Применяют 10–20% р-р маннитола внутривенно капельно или медленно струйно в дозе 1 г/кг. Маннитол растворяют в 5% р-ре глюкозы.
Часто встречающиеся ошибки терапии:
- Применение лазикса и осмотических диуретиков при постренальной анурии.
- Введение большого количества жидкости (более 600–800 мл) — опасно из-за высокого риска развития тяжелой внеклеточной гипергидратации.
При любой форме анурии показана экстренная госпитализация в урологическое отделение.
Разбор клинических случаев
Больной К., 68 лет. Жалобы на отсутствие мочи в течение 18 ч, озноб. Анамнез: доброкачественная гиперплазия простаты в течение 15 лет, принимает адреноблокаторы, однако периодически испытывает затруднения при мочеиспускании, а в последние сутки отметил невозможность самостоятельного мочеиспускания. При осмотре: признаков дегидратации не выявлено, по органам без патологии, per rectum железа значительно увеличена, плотноэластичной консистенции, срединная борозда сглажена. При физикальном —обследовании отклонений не выявлено, температура тела 38,9°С. Больной доставлен в урологическое отделение. Лечение: в полость мочевого пузыря установлен уретральный катетер, получено 680 мл мочи, после чего катетер был пережат. В последующие 3 ч получено 2000 мл мочи, в которой обнаружено большое количество грамотрицательных микроорганизмов, 15–20 лейкоцитов в поле зрения. Назначена антибактериальная и противовоспалительная терапия, что привело к улучшению состояния. В последующие 9 ч больной выделил еще около 2500 мл мочи, ему введено 1000 мл физраствора. В течение следующих 3 сут диурез снизился до нормы, креатинин сыворотки крови составил 14 мг/л.
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН РГМУ, Москва