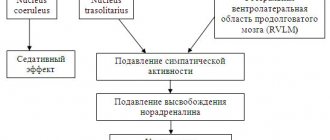
Тиазидные диуретики[править | править код]
Гидрохлортиазид
(дихлотиазид, гипотиазид, нефрикс); химическая структура 6-хлор-7-сульфамоил-3,4-дигидро-2Н-1,2,4-бензотиадиазин-1,1 -диоксид. Как и в состав диакарба, в препарат входит сульфонамидная группа.
Фармакокинетика
. Данный тиазидный диуретик хорошо всасывается в кишечнике. Уже через 10 мин появляется в крови. Максимальная концентрация после однократного приема — через 45—60 мин, длительность действия 4—6 ч. Период полувыведения 5,6—14,8 ч в зависимости от дозы. Выводится почками путем секреции в проксимальных канальцах подобно мочевой кислоте и как результат конкуренции тормозит ее выделение из организма.
Циклометиазид
(циклопентиазид, навидрекс); химическая структура 2-циклопентилметил-6-хлор-7-сульфамоил-3,4-дигидро-1,2,4-бензоти-адиазин-1,1-диоксид. Как видно из названия, циклометиазид по строению близок к гидрохлортиазиду, отличаясь лишь тем, что один из атомов водорода в положении С3 замещен метилциклопентильным радикалом.
Фармакокинетика
. Хорошо абсорбируется в пищевом канале. Мочегонный эффект этого тиазидного диуретика наступает через 2—4 ч, максимум через 3—6 ч и длится 10—12 ч. Выводится почками путем секреции в канальцах.
Фармакодинамика тиазидов
. Мочегонное действие тиазидных диуретиков осуществляется в отличие от диакарба за счет не только частичного связывания карбоангидразы, но и угнетения активности Na+,К-АТФазы, сукцинатдегидрогеназы, ферментов окисления неэстерифицированных жирных кислот. Нарушается обеспечение энергией натриевого насоса и уменьшается реабсорбция Na+, что способствует увеличению натрийуреза и диуреза. Одновременно повышается выделение калия, хлоридов, гидрогенкарбонатов, ионов магния, фосфатов. Тиазиды в обычных дозах существенно не нарушают кислотно-основное равновесие. При длительном введении препараты задерживают экскрецию ионов кальция.
Циклометиазид значительно активнее гидрохлортиазида, медленно выводится почками и поэтому длительнее действует.
Тиазидные диуретики обладают антигипертензивным эффектом. Механизм действия заключается в том, что они уменьшают объем крови. Содержание натрия и воды в стенке сосудов также уменьшается, что приводит к ее утончению и увеличению просвета сосудов. Уменьшается чувствительность адренорецепторов сосудов к катехоламинам, что также способствует расширению сосудов. При длительном введении тиазиды уменьшают выведение мочевой кислоты.
При несахарном диабете тиазидные дуиуретики проявляют парадоксальный эффект — значительно снижают диурез. Механизм такого действия точно не установлен, предполагают уменьшение жажды, увеличение фильтрационной способности почек, чувствительности рецепторов вазопрессина к вазопрессину при несахарном диабете.
Побочные эффекты:
тиазидные диуретики при длительном применении вызывают гипокалиемию, поэтому следует увеличивать прием калия; секретируясь почками, по принципу конкуренции, тиазиды уменьшают выделение других веществ, в частности мочевой кислоты. Поэтому прием тиазидов больными с подагрой приводит к обострению болезни. В больших дозах тиазиды способны вызывать гипохлоремический алкалоз. У людей пожилого возраста тиазиды провоцируют скрытый сахарный диабет, вызывая гипергликемию. Отмечают также гиперхолестеролемию, гипертриацил-глицеролемию.
Тиазидные диуретики в лечении артериальной гипертонии
Хлоротиазид – первый тиазидный диуретик, эффективный при приеме внутрь, был создан в 1956 г. В 1957 г. был синтезирован гидрохлоротиазид (ГХТ), который вытеснил хлортиазид из клинической практики благодаря более высокой эффективности. В 1959 г. появился тиазидоподобный диуретик хлорталидон, в 1974 г. – индапамид. Наиболее часто использующимися и, следовательно, наиболее изученными, представителями диуретиков в клинических исследованиях являются хлорталидон, ГХТ и индапамид (в том числе в форме индапамида–ретард). В нашей стране наиболее популярными диуретиками являются ГХТ и индапамид (индапамид–ретард). Однако несмотря на признание клинической ценности этого класса препаратов в последние годы их лидирующие позиции подвергались сомнению, и связано это было прежде всего с обсуждением их метаболических эффектов, с результатами исследования ACCOMPLISH [7] и новым мета–анализом антигипертензивных эффектов ГХТ [8]. Метаболические эффекты диуретиков: мифы и реальность В качестве аргументов против приоритетного применения ТД в качестве препаратов первого выбора используются отрицательные метаболические эффекты на углеводный, липидный и пуриновый обмены, электролитные нарушения. Наиболее значительные дебаты развернулись в последние годы вокруг «диабетогенного» действия ТД. Препарат считается существенным фактором в манифестации сахарного диабета (СД), если, во–первых, количество пациентов с развившимся СД на фоне использования этого препарата больше, чем при естественном течении АГ, и, во–вторых, развитие СД на фоне терапии сопровождается ухудшением клинических исходов. Имеющиеся данные позволяют обсуждать различия между основными классами лекарственных препаратов в отношении развития новых случаев СД. Однако значение существующих доказательств на сегодняшний день следует считать ограниченным, прежде всего ввиду того, что ни в одном из завершившихся крупных контролируемых исследований развитие нового СД не являлось первичной конечной точкой. Анализ 27 рандомизированных контролируемых исследований с включением 158709 пациентов (из них 33395 с СД), сравнивающих влияние «старого» и «нового» режимов антигипертензивной терапии на сердечно–сосудистые события и смертность у пациентов с АГ в зависимости от наличия СД, не выявил различий в снижении риска основных сердечно–сосудистых событий у пациентов с наличием или отсутствием СД на фоне терапии, основанной на иАПФ, АК, АРА II и ТД/БАБ. Более жесткий контроль АД сопровождался значительным снижением основных сердечно–сосудистых событий у пациентов с СД по сравнению с пациентами, не имеющими СД [9]. Следовательно, все современные классы антигипертензивных препаратов, включая ТД, могут быть использованы в лечении АГ. В когортном исследовании ARIC (Atherosclerotic Risk in Community cohort, n=13877) – одном из наиболее методически качественных наблюдений – при анализе подгруппы с АГ (3804 чел.) терапия ТД по сравнению с нелеченными больными не сопровождалась увеличением частоты СД (ОР 0,91, 95% ДИ 0,73–1,13), что существенно не отличалось от данных в отношении иАПФ (ОР 0,98, 95% ДИ 0,72–1,34) или АК (ОР 1,17, 95% ДИ 0,83–1,66) [10]. К достоверному увеличению новых случаев СД приводила лишь терапия ББ (ОР 1,28, 95% ДИ 1,04–1,57; p<0,05). В исследованиях EWPHE, STOP–Hypertension–2, INSIGHT, ALLHAT, LIFE, ASCOT–BPLA в группах, где назначался ТД, действительно отмечалась более высокая частота СД [11–16]. При этом EWPHE, STOP–Hypertension–2, INSIGHT и ALLHAT не выявили преимуществ других препаратов над ТД в отношении исходов [12,13,14,16]. В исследовании LIFE [15] были выявлены различия по первичной конечной точке, в ASCOT–BPLA [11] – по вторичным сердечно–сосудистым исходам, однако следует помнить, что в последних двух исследованиях ТД не были основными препаратами. Представляется важным отметить существенные методические различия при определении новых случаев СД. Например, в исследовании EWPHE оценка новых случаев СД основывалась на сообщениях врачей [12]. Итак, ни в одном из завершившихся исследований новые случаи СД не рассматривались, как первичная конечная точка. Противоречивость результатов в отношении новых случаев СД может быть следствием разного дизайна и продолжительности исследования, размеров выборок, групп сравнения, популяций пациентов, лабораторных методик, лекарственных препаратов и применяемых дозировок. Данные, полученные при сравнении двух режимов терапии, могут в равной мере отражать как положительный эффект одного препарата, так и отрицательный другого. Несмотря на потенциально отрицательное влияние ТД на метаболизм глюкозы, терапия этим классом препаратов приводит к снижению сердечно–сосудистой заболеваемости и смертности у пациентов с АГ. Любые возможные отрицательные метаболические эффекты терапии ТД компенсируются положительным влиянием на другие сердечно–сосудистые конечные точки и общую смертность. Лечение относительно высокими дозами ТД в течение первого года может сопровождаться повышением уровня общего ХС, ХС ЛПНП на 5–7% без существенного влияния на ХС ЛПВП, ни в одном из длительных исследований не выявлено повышения уровня сывороточного ХС на фоне терапии ТД по сравнению с плацебо [17]. Эффективность ТД в отношении частоты инсультов, ИБС, сердечно–сосудистых заболеваний не зависела от исходного уровня ХС в исследовании SHEP [18]. Неблагоприятные эффекты ТД в отношении липидного обмена являются дозозависимыми. На современном этапе ГХТ используется в низких дозах, безопасных с точки зрения влияния на липидный обмен, а индапамид–ретард обладает минимальным эффектом в отношении метаболизма глюкозы и липидов. Влияние длительной терапии ТД на уровни ХС минимально и, возможно, имеет ограниченное клиническое значение. Пациенты могут получать ТД независимо от исходного уровня липидов, особенно учитывая возможность терапии статинами. Риск развития электролитных нарушений (в первую очередь гипокалиемии) определяется исходным содержанием калия в организме, уровнем потребления соли во время лечения, дозами диуретиков. Для современной дозы ГХТ 12,5–25 мг/сут. влияния на уровень сывороточного калия минимальны. Для профилактики гипокалиемии, индуцированной диуретиками, рекомендуется использование минимальных доз диуретиков (ГХТ 12,5–25 мг/сут., индапамид–ретард 1,5 мг/сут.), уменьшение потребления натрия до 2,5 мг/сут., увеличение потребления калия, применение диуретиков в составе комбинированной терапии. Развитие гипокалиемии при назначении низких доз диуретиков является фактором, требующим исключения первичного гиперальдостеронизма [17]. Повышение в сыворотке крови уровня мочевой кислоты, связанное с усилением ее реабсорбции в проксимальных канальцах, является также дозозависимым эффектом терапии ТД [17]. К положительным метаболическим эффектам ТД, которые практически не обсуждаются, относится их способность повышать плотность кости. Лечение ГХТ сопровождается повышением резорбции кальция почечными канальцами, снижением активности общей и костно–специфичной щелочной фосфатазы, благоприятным влиянием на маркеры образования кости (N–телопептид и остеокальцин). В нескольких РКИ оценивалось, улучшает ли ГХТ плотность кости, изучались возможные механизмы, которые могли бы объяснить эти эффекты [19–22]. Так, например, в рандомизированном двойном слепом двухгодичном исследовании сравнивались ГХТ 50 мг/сут. против плацебо у 138 здоровых женщин в постменопаузе [19]. Обнаружены значимые эффекты в группе активной терапии на общую плотность костей голени и предплечья, отсутствие влияния на позвоночник, шейку бедренной кости. ТД оказались способны предотвращать переломы, что особенно важно у пожилых пациентов с остеопорозом (не является отдельным показанием, рассматривается как дополнительный положительный метаболический эффект). По данным когортного исследования с участием 7891 пациента старше 55 лет (средний возраст 68,9 лет), терапия ТД в течение года сопровождалась статистически значимым снижением риска переломов бедра (ОР 0,46, 95% ДИ 0,21–0,96) по сравнению с лицами, не получавшими лечения диуретиками. Однако через 4 мес после прекращения терапии ТД риск переломов соответствовал таковому до лечения [21]. Таким образом, неблагоприятные метаболические эффекты минимально выражены при использовании диуретиков в низких дозах и не приводят к нежелательным клиническим последствиям, а способность ТД влиять на плотность костной ткани и снижать риск развития остеопороза заслуживает внимания в ряде клинических ситуаций. Изменили ли результаты исследования ACCOMPLISH место диуретиков в лечении АГ? Основным результатом исследования ACCOMPLISH (Аvoiding Сardiovascular Events in Сombination therapy in Patients Living with Systolic Hypertension) [7] стало достоверное на 20% снижение относительного риска сердечно–сосудистой заболеваемости и смертности (первичной комбинированной конечной точки) в группе больных АГ высокого риска (n=11506), получавших беназеприл/амлодипин, по сравнению с получавшими беназеприл/гидрохлоротиазид, через 36 мес. наблюдения. На сегодняшний день эт единственное исследование, в котором сравнивались исходы при использовании двух фиксированных комбинаций антигипертензивных препаратов. Предвидя главный вопрос в связи с результатами ACCOMPLISH, должна ли комбинация иАПФ с антагонистом кальция вытеснить комбинацию иАПФ с тиазидным диуретиком, авторы подчеркнули, что «результаты исследования не должны вызывать сомнений в способности диуретиков снижать риск сердечно–сосудистых осложнений у больных АГ» [7]. В качестве объяснения полученных результатов обсуждались особенности группы наблюдения, особенности конечной точки, выбор диуретика, дозы амлодипина и гидрохлоротиазида. Группа наблюдения оказалась популяцией с показаниями для назначения антагониста кальция и относительными противопоказаниями для назначения тиазидного диуретика [3–5]: средний возраст пациентов составил 68 лет, 60% из них имели в анамнезе сахарный диабет, 50% – ожирение, 36% – коронарную реваскуляризацию, 23% – инфаркт миокарда, 11% – анамнез нестабильной стенокардии (не включались пациенты с бессимптомной систолической дисфункцией). Таким образом, популяция ACCOMPLISH была нерепрезентативной, и, следовательно, его результаты не могут быть экстраполированы на всех больных АГ. Кроме того, переносимость терапии комбинацией, включавшей ГХТ, была лучше, чем комбинацией с использованием амлодипина. В состав первичной комбинированной конечной точки не входила госпитализация в связи с сердечной недостаточностью (событие, по способности предотвращать которое антагонисты кальция заведомо уступают другим препаратам, включая тиазидные диуретики) [23,24], но включалась коронарная реваскуляризация (обычно является компонентом вторичной конечной точки). При этом на долю реваскуляризации пришлось более 40% событий, регистрировавшихся в качестве первичной конечной точки. Таким образом, ряд особенностей популяции наблюдения и первичной конечной точки во многом объясняют полученные различия. Другая обсуждавшаяся причина – выбор диуретика с предположением о том, что ГХТ менее эффективен, чем хлорталидон в отношении снижения риска развития сердечно–сосудистых осложнений. Гидрохлоротиазид и хлорталидон различаются по своим фармакокинетическим характеристикам. ГХТ начинает действовать через 2 ч после приема, пик его эффекта наступает через 4–6 ч. При однократном приеме продолжительность действия составляет около 12 ч. При длительном применении продолжительность антигипертензивного эффекта увеличивается и достигает 24 ч. Знание особенностей фармакокинетики ГХТ может уберечь от распространенной ошибки – преждевременной смены тактики терапии. В отличие от ГХТ пик действия хлорталидона наступает через 6 часов. При этом препарат обладает очень большим периодом полувыведения – около 42 часов. Это связано с тем, что хлорталидон накапливается в эритроцитах и медленно высвобождается из них в плазму, обеспечивая продолжительный терапевтический эффект. О том, что фармакокинетические характеристики ГХТ не отразились на контроле АД в исследовании ACCOMPLISH, свидетельствуют результаты подисследования с использованием СМАД, которые подтвердили сопоставимость контроля АД [25]. Мета–анализ, специально посвященный сравнению результатов исследований с использованием хлорталадиона или других ТД, в том числе ГХТ (5 исследований, в 2–х из которых использовался хлорталидон), не выявил существенных различий по влиянию хлорталидона и других ТД на клинические исходы [26]. Таким образом, в настоящее время не существует сильных доказательств в поддержку применения хлорталидона вместо ГХТ. Имеющиеся данные говорят о том, что один из этих двух препаратов следует применять для лечения АГ. Вопрос о преимуществах одного препарата над другим может быть решен только в исследовании с прямым их сравнением. Критику эффективности ГХТ содержал и мета–анализ исследований, в которых сравнивались антигипертензивные эффекты ГХТ с другими препаратами, с заключением, что ГХТ является «слабым препаратом», эффективность которого в современных дозах 12,5–25 мг/сут. «не была доказана ни в одном из рандомизированных контролируемых исследований», и что он «должен быть исключен из числа антигипертензивных препаратов первого выбора» [8]. Необходимо отметить, что в данный мета–анализ включались исследования, в которых ГХТ в суточных дозах 12,5 и 25 мг использовался в качестве монотерапии. Мета–анализу, как методическому подходу, свойственен ряд известных ограничений, и по своей доказательной силе он существенно уступает двойным слепым рандомизированным исследованиям. В двойном слепом рандомизированном исследовании эффективности применения индапамида–ретард, амлодипина или гидрохлоротиазида (Гипотиазида) у пожилых пациентов была показана схожая эффективность режимов терапии [27] (рис. 1). С точки зрения современных рекомендаций по АГ очевидна неактуальность рассмотрения монотерапии диуретиками в качестве стратегии преимущественного выбора. Единым позицией всех современных рекомендаций по АГ является акцент на комбинированную антигипертензивную терапию, и с этой точки зрения очень важным представляется факт, что ГХТ увеличивает эффективность всех без исключения классов антигипертензивных препаратов при использовании в комбинированном режиме. Кроме того, практически все представители классов иАПФ, АРА II и некоторые b–блокаторы имеют форму фиксированных комбинаций, содержащих именно ГХТ в дозе 12,5–25 мг. Более того, именно ГХТ входит в состав первой зарегистрированной фиксированной трехкомпонентной комбинации АРАII, АК и ТД. Все это ставит ГХТ на позиции самого широко применяемого ТД во всем мире. Эффективность ГХТ в качестве стартовой или дополнительной терапии в отношении исходов хорошо изучена в рандомизированных контролируемых исследованиях (табл. 1). Использование препарата в низких дозах сопровождалось улучшением исходов в ряде ранних и современных исследований в области АГ. Так, в плацебо–контролируемом исследовании EWPHE (European Working Party on High blood pressure in the Elderly trial) у пациентов старше 60 лет (средний возраст 72 года) в группе терапии ГХТ 25 мг/сут. и триамтереном 50 мг/сут. отмечалось достоверное уменьшение сердечно–сосудистой смертности, смертности от инфаркта миокарда, число несмертельных цереброваскулярных осложнений [12]. По данным сравнительного исследования MRC Substudy (Medical Research Council trial of treatment hypertension in older adults), в группе больных, получавших диуретики (амилорид 2,5 мг/сут. + ГХТ 25 мг/сут.), достоверно снизился риск развития инсультов, сердечных событий и всех сердечно–сосудистых осложнений по сравнению с группой плацебо. В группе атенолола 50 мг/сут. не выявлено достоверного уменьшения частоты вышеуказанных событий [28]. В исследовании ANBP–2 (Second Australian National Blood Pressure Study) у 6083 пожилых пациентов при равном значительном снижении АД были получены неоднозначные результаты о преимуществах иАПФ перед ГХТ. Ингибиторы АПФ были более эффективны в отношении предотвращения комбинации сердечно–сосудистых событий (ОР 0,89, 95% ДИ 0,79–1,00; p=0,05). При этом в группе иАПФ риск развития смертельного инсульта был почти в два раза выше по сравнению с группой диуретика (ОР 1,91, 95% ДИ 1,04–3,5, p=0,01) [29]. Анализ результатов исследования LIFE, в ходе которого из 9193 больных АГ с ЭКГ–ГЛЖ 70% получали ГХТ дополнительно к основной терапии лозартаном или атенололом в течение 4,8 лет наблюдения [30], был специально адресован вопросу, как прием ГХТ повлиял на исходы. Результаты анализа показали, что дополнительное назначение ГХТ 12,5–25 мг/сут. ассоциировалось с более низкой сердечно–сосудистой заболеваемостью, сердечно–сосудистой и общей смертностью независимо от снижения АД, регресса ГЛЖ и рандомизированной терапии. У больных, получавших диуретик, по сравнению с не получавшими, ОР комбинированной конечной точки составил 0,70 (0,62–0,80), сердечно–сосудистой смерти 0,58 (0,47–0,71), инфаркта миокарда 0,64 (0,51–0,79), инсульта 0,82 (0,68–0,99), смерти от любой причины 0,55 (0,47–0,64). Таким образом, данные рандомизированных контролируемых исследований убедительно демонстрируют способность ГХТ в дозировке 12,5–25 мг/сут. улучшать клинические исходы при АГ и ценность этого препарата в ее лечении. Заключение Тиазидные диуретики по–прежнему остаются краеугольным камнем современной антигипертензивной терапии и являются доступным эффективным классом антигипертензивных препаратов. Это один из классов антигипертензивных препаратов, который в полной мере сохранил свое значение в лечении АГ с момента своего создания. Неблагоприятные метаболические эффекты минимально выражены при использовании тиазидных диуретиков в низких дозах и не приводят к нежелательным клиническим последствиям. Гидрохлоротиазид – один из наиболее изученных диуретиков, входит в большинство фиксированных комбинаций антигипертензивных препаратов и в настоящее время остается одним из наиболее важных препаратов для снижения АД, достоверно уменьшая риск развития сердечно–сосудистых осложнений и снижая смертность от сердечно–сосудистых заболеваний.
Литература 1. Chobanian A.V., Bakris G.L., Black H.R. et al. Seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure. Hypertension. 2003;42:1206–1252. 2. 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension. J Hypertens 2003;21:1983–1992. 3. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC); Journal of Hypertension. 25(6):1105–1187, June 2007. 4. Диагностика и лечение артериальной гипертензии, Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов, приложение 2 к журналу «Кардиоваскулярная терапия и профилактика» 2008; 7(6) 5. Mancia G, Laurent S, Agabiti–Rosei E et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009, 27:2121–2158 6. Williams B., Poulter N.R., Brown M.J. et al. British Hypertension Society guidelines for hypertension management 2004 (BHS–IV): summary. BMJ 2004;328:634–64 7. Jamerson K, Weber MA, Bakris GL, et al. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high–risk patients. N Engl J Med 2008;359:2417–28 8. Messerli FH et al. Hydrochlorothiazide is inappropriate for first–line antihypertensive therapy. ESH Meeting; June 12–16, 2009; Milan, Italy. Abstract LB1.3. 9. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood pressure–lowering regimens on major cardiovascular events in individuals with and without diabetes mellitus: results of prospectively designed overviews of randomized trials. Arch Intern Med. 2005;165:1410–9. 10. Gress T.W., Nieto F.J., Shahar E. et al. Hypertension and antihypertensive therapy as risk factors for type 2 diabetes mellitus. N Engl J Med 2000;342:905–912 11. Dahlof B, Sever PS, Poulter NR, et al. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo–Scandinavian Cardiac Outcomes Trial–Blood Pressure Lowering Arm (ASCOT–BPLA): a multicentre randomised controlled trial. Lancet 2005;366:895–906. 12. Fletcher A., Amery A., Birkenhager W. et al. Risks and benefits in the trial of the European Working Party on High Blood Pressure in the Elderly. J Hipertens 1991;9:225–2230 13. Нansson L., Lindholm L.H., Ekbom T. et al. Randomized trial of old and new antihypertensive drugs in elderly patients: cardiovascular mortality and morbidity the Swedish Trial in Old Patients with Hypertension–2 study. Lancet 1999;354:1751–1756. 14. Mancia G., Broun M., Castaigne A. et al. Outcomes with nifedipine GITS or co–amilozide in hypertensive diabetics and nondiabetics in Intervention as a Goal in Hypertension (INSIGHT). Hypertension 2003;41:431–436. 15. Dahlof B., Devereux R.B., Kjeidsen S.E. et al. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomized trial against atenolol. Lancet. 2002;359:995–1003. 16. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in high–risk hipertensive patients randomized to angiotensin–converting enzyme inhibitor or calcium channel blockers diuretic: The Antihypertensive and Lipid–Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA 2002;288:2981–2997. 17. Michael E. Ernst, Pharm.D., and Marvin Moser, M.D. Use of Diuretics in Patients with Hypertension N Engl J Med 2009;361:2153–64. 18. Savage P.H., Pressel S.L., Curb D. et al. Influence of long–term, low–dose, diuretic–based anyhypertensive therapy on glucose, lipid, uric acid, and potassium levels in older men and women with isolated systolic hypertension. Arch Intern Med 1998;158:741–751. 19. Raid I.R., Ames R.W., Orr–Walker B.J. et al. Hydrochlorothiazide reduces loss of cortical bone in normal postmenopausal women: a randomized controlled trial. Am J Med. 2000;109:362–370. 20. LaCroix A.Z., Ott S.M., Ichikawa L. et al. Low–Dose Hydrochlorothiazide and Preservation of Bone Mineral Density in Older Adults: A Randomized, Double–Blind, Placebo–Controlled Trial. Ann Intern Med. 2000;133:516 – 526. 21. Schoofs M., Klift M., Hofman A. et al. Thiazide diuretics and the risk for hip fracture. Ann Intern Med. 2003;139:476–482. 22. Raid I.R., Ames R.W., Orr–Walker B.J. et al. Hydrochlorothiazide reduces loss of cortical bone in normal postmenopausal women: a randomized controlled trial. Am J Med. 2000;109:362–370. 23. Psaty BM, Lumley T, Furberg CD, et al. Health outcomes associated with various antihypertensive therapies used as first–line agents: a network meta–analysis. JAMA 2003;289:2534–44. 24. Costanzo P, Perrone–Filardi P, Petretta M et al. Calcium channel blockers and cardiovascular outcomes: a meta–analysis of 175,634 patients. J Hypertens 2009; 27:1136–1151 25. https://www.medscape.com/viewarticle/702679 26. Barry L. Carter, Michael E. Ernst and Jerome D. Cohen Hydrochlorothiazide Versus Chlorthalidone: Evidence Supporting Their Interchangeability Hypertension 2004; 43;4–9 27. Emeriau JP, Knauf H., Pujadas J.O. et al. A comparison of indapamide SR 1.5 mg with both amlodipine 5 mg and hydrochlorothiazide 25 mg in elderly hypertensive patients: a randomized double–blind controlled study. J Hypertens 2001; 19;343–350 28. Medical research council working party. Medical research counsil trial to treatment of hypertension in older adults: principal results. BMJ 1992;304:405–12. 29. Wing L.M., Reid C.M., Ryan P. et al. Second Australian National Blood Pressure Study Group. A comparison of outcomes with angiotensin–converting–enzyme inhibitors and diuretics for hypertension in elderly. N Engl J Med 2003;348:583–592. 30. Okin PM, Devereux RB; Hille DA et al. Concomitant Hydrochlorothiazide Therapy in Hypertensive Patients is Associated with Reduced Cardiovascular Morbidity and Mortality.
Газета «Новости медицины и фармации» 21 (301) 2009
В настоящее время можно говорить о трех поколениях тиазидных и тиазидоподобных диуретиков: первое поколение, типичными представителями которого являются гидрохлортиазид и хлорталидон; второе поколение, представленное ксипамидом; третье поколение, которое представлено обычной и ретардной формами индапамида.
Тиазидные и тиазидоподобные диуретики действуют на уровне дистальных извитых канальцев нефрона. Наибольший диуретический эффект достигается при назначении сравнительно низких доз тиазидных диуретиков.
Диуретическое и антигипертензивное действие тиазидных диуретиков значительно ослабевает у больных с почечной недостаточностью (сывороточный уровень креатинина более 2,0 мг/дл; скорость клубочковой фильтрации менее 30 мл/мин). По этой причине тиазидные и тиазидоподобные диуретики не рекомендуется использовать для лечения артериальной гипертензии у больных с нарушенной функцией почек.
Тиазидные диуретики (в отличие от петлевых и калийсберегающих диуретиков) уменьшают экскрецию ионов кальция с мочой. Кальцийсберегающее действие тиазидных и тиазидоподобных диуретиков делает их особенно полезными при лечении артериальной гипертензии у больных с сопутствующим остеопорозом. По некоторым наблюдениям, переломы костей гораздо реже наблюдаются у больных ГБ, леченных тиазидными диуретиками, по сравнению с больными, получавшими другие антигипертензивные препараты.
Малые дозы гидрохлортиазида и тиазидоподобных диуретиков не влияют на углеводный, липидный и пуриновый обмен, кроме того, уменьшение экскреции кальция на фоне длительного применения этих препаратов является положительным моментом в лечении женщин, страдающих ГБ в постменопаузе.
Наряду с натрийуретическим действием все тиазидные диуретики увеличивают экскрецию ионов калия и магния и одновременно уменьшают экскрецию мочевой кислоты. Поэтому тиазидные диуретики противопоказаны больным с гипокалиемией (уровень калия менее 3,5 ммоль/л), подагрой и гиперурикемией (мочевая кислота более 8,5 мг/дл у мужчин и более 6,6 мг/дл у женщин).
Опыт применения диуретиков при длительной терапии ГБ
При ГБ наиболее хорошо изучены гемодинамические эффекты гидрохлортиазида и хлорталидона, а также индапамида.
Различают две фазы в изменениях гемодинамики у больных ГБ при лечении тиазидными диуретиками.
В первые 4–6 недель терапии диуретиками АД снижается преимущественно за счет уменьшения объема внеклеточной жидкости на 10–15 %. Сердечный выброс в это время уменьшается, так как гиповолемия ведет к уменьшению венозного возврата к сердцу. Общее периферическое сосудистое сопротивление (ОПСС) не изменяется или несколько повышается. Масса тела уменьшается в начале терапии диуретиками примерно на 1–1,5 кг. Плазменная активность ренина возрастает.
Механизмы антигипертензивного действия тиазидных диуретиков до конца не выяснены. Предполагается существование двух различных механизмов действия:
1) антигипертензивное действие, прямо или косвенно связанное с истощением запасов натрия (хлорида); 2) антигипертензивное действие, связанное с прямыми или косвенными сосудистыми эффектами диуретиков, независимыми от натрийуреза.
Индапамид в отличие от других тиазидных и тиазидоподобных диуретиков обладает прямым сосудорасширяющим действием. При назначении препарата в дозе 2,5 мг/сут ОПСС снижается на 10–18 %. Вазодилатирующее действие
индапамида обусловлено блокадой кальциевых каналов, стимуляцией синтеза простациклина и простагландина Е2, обладающих вазодилатирующими свойствами и активацией калиевых каналов.
Тиазидные и тиазидоподобные диуретики относятся к препаратам первого ряда для длительной терапии больных с неосложненной ГБ и больных с изолированной систолической гипертензией. Их место было определено в ходе многочисленных плацебо-контролируемых исследований.
В многочисленных контролируемых исследованиях показано, что эти диуретики не только эффективно снижают АД, но и достоверно уменьшают риск развития мозгового инсульта больных ГБ в среднем на 34–51 % и застойной сердечной недостаточности на 42–73 %, а также смертность от сердечно-сосудистых причин на 22–24 %.
У пожилых больных диуретики и β-адреноблокаторы в равной мере эффективно предотвращают развитие цереброваскулярных осложнений. Диуретики предотвращают развитие ИБС и снижают смертность от сердечно-сосудистых осложнений у пожилых больных ГБ. Это дает основание считать диуретики препаратами первого ряда для начальной терапии ГБ у пожилых больных.
До назначения диуретиков необходимо определить содержание калия, мочевой кислоты, глюкозы и креатинина в крови. При обнаружении гипокалиемии, гиперурикемии, гипергликемии и азотемии использовать тиазидные диуретики не следует.
Начинать терапию диуретиками рекомендуется с низких доз препаратов. Начальная доза гидрохлортиазида составляет 12,5–25 мг, хлорталидона — 12,5–25 мг, индапамида — 1,25–2,5 мг.
При отсутствии достаточного антигипертензивного эффекта после 2–4 недель терапии начальные дозы диуретиков увеличивают. Не следует без необходимости использовать высокие дозы тиазидных и тиазидоподобных диуретиков — более 50 мг гидрохлортиазида, более 25 мг хлорталидона и более 2,5 мг индапамида в сутки.
Для долгосрочной терапии больных ГБ следует отдавать предпочтение низким дозам диуретиков в комбинации с другими антигипертензивными препаратами. Рекомендуются комбинации с β-адреноблокаторами, ингибиторами АПФ или блокаторами AII рецепторов.
Применение индапамида при лечении больных АГ
Среди тиазидных диуретиков третьего поколения в первую очередь выделяется индапамид, который по химической структуре представляет собой производное хлорбензамида, содержащее метилиндолиниловую группу.
В дозе 2,5 мг/сут, которая рекомендуется для лечения ГБ, индапамид действует в основном как артериальный вазодилататор. Суточный объем мочи существенно не изменяется при лечении индапамидом в дозе 2,5 мг/сут, но увеличивается на 20 % при назначении препарата в дозе 5 мг/сут. Следовательно, по основному механизму действия индапамид является периферическим вазодилататором, который при назначении в высоких дозах способен оказывать диуретическое действие.
Индапамид отличается от других тиазидных и тиазидоподобных диуретиков тем, что он оказывает минимальное влияние на содержание калия и мочевой кислоты.
При лечении индапамидом практически не изменяется плазменная концентрация глюкозы и не нарушается чувствительность периферических тканей к действию инсулина, поэтому он является наиболее безопасным диуретиком для лечения артериальной гипертензии у больных с сахарным диабетом.
В отличие от других тиазидных и тиазидоподобных диуретиков индапамид оказывает минимальное влияние на уровни общего холестерина и триглицеридов и несколько увеличивает содержание в крови холестерина липопротеидов высокой плотности (в среднем на 5,5 ± 10,9 %). Способность индапамида повышать плазменные уровни холестерина антиатерогенных липопротеидов высокой плотности является уникальной среди всех диуретических препаратов.
Все эти эффекты выгодно отличают индапамид от других тиазидных и тиазидоподобных диуретиков и дают основание считать его первым представителем третьего поколения этого подкласса диуретиков.
Ретардная форма индапамида — индапамид SR (sustained-release) обеспечивает контролируемое замедленное высвобождение и равномерное поступление препарата в кровь на протяжении 24 ч. Благодаря особой технологии ретардирования малого количества лекарственного вещества достигается длительное антигипертензивное действие. Показатель Т/P (trough-peak ratio) для индапамида ретард 1,5 мг составляет 89 % для систолического артериального давления (САД) и 85 % для диастолического АД (ДАД), что свидетельствует о стабильности антигипертензивного эффекта в течение 24-часового интервала дозирования. Кроме того, проведенные исследования с применением 32-часового периода суточного мониторирования АД (СМАД) показали, что индекс Т/P через 32 ч после приема последней дозы индапамида SR составляет 52 % для САД и 54 % для ДАД (согласно критерию FDA, индекс Т/P антигипертензивного препарата с однократным приемом должен составлять не менее 50 %).
Благодаря улучшенному фармакокинетическому профилю индапамид SR переносится лучше, чем обычная лекарственная форма индапамида. Эффективность и безопасность препарата в дозе 1,5 мг изучались в нескольких крупных клинических исследованиях — КИ, показавших весь терапевтический спектр действия препарата, в том числе влияние на органы-мишени АГ в подгруппе пожилых пациентов.
Противопоказания к применению тиазидных диуретиков
Противопоказаниями для длительного применения тиазидных и тиазидоподобных диуретиков у больных ГБ являются гипокалиемия, подагра, бессимптомная гиперурикемия, декомпенсированный цирроз печени, непереносимость сульфаниламидных производных (диуретиков, сахароснижающих и антибактериальных препаратов). В высоких дозах тиазидные диуретики противопоказаны при сахарном диабете, особенно 1-го типа. С большой осторожностью следует назначать диуретики больным с желудочковыми аритмиями или получающим сердечные гликозиды или соли лития.
***
Таким образом, в настоящее время тиазидные и тиазидоподобные диуретики являются эффективными, безопасными и наиболее доступными антигипертензивными препаратами, которые могут использоваться для лечения больных ГБ как в качестве монотерапии, так и в комбинации с другими препаратами.
Подготовила Евгения Приймак