Место блокаторов рецепторов к ангиотензину в лечении артериальной гипертензии. Ответы на вопросы.
– Уважаемые коллеги! Мы сегодня начинали с кардиологии, и мы снова переходим в эту очень интересную сферу. Продолжит нашу программу профессор Максимов Максим Леонидович, «Место блокаторов рецепторов ангиотензина II в лечении артериальной гипертензии». Пожалуйста, Максим Леонидович.
Максим Леонидович Максимов, профессор:
– Добрый вечер, уважаемые коллеги! Я думаю, сегодня свою тему «Место блокаторов рецепторов ангиотензина II в лечении артериальной гипертензии» не стоит в столь высоком обществе начинать с актуальности лечения артериальной гипертензии, в общем. Нам всех хорошо известна и актуальность проблемы лечения артериальной гипертензии, известна и опасность этого заболевания, и риски. Поэтому мне хотелось бы сделать акценты именно на тех препаратах, которые сегодня наиболее современно и наиболее актуально применять у данной категории пациентов.
Блокаторы рецепторов ангиотензина II относятся к основной группе антигипертензивных препаратов наравне с ингибиторами ангиотензин-превращающего фермента, наравне с тиазидными и тиазидоподобными диуретиками, с антогонистами кальция. Но мне хотелось бы отметить, что самое главное – то, что блокаторы рецепторов ангиотензина входят в тройку наиболее актуальных препаратов, которые способны не только привлечь пациента к хорошим результатам лечения, но продлить жизнь пациента, улучшить прогноз пациента с артериальной гипертензией, и не только с артериальной гипертензией.
Ингибиторы АПФ, блокаторы рецепторов ангиотензина и β-блокаторы сегодня применяются практически при любом сердечно-сосудистом заболевании.
Если мы обратим внимание на рекомендации (российские и европейские) по диагностике и лечению артериальной гипертензии, мы увидим, что преимущественные показания к назначению блокаторов рецепторов ангиотензина находятся практически в лидирующей позиции наравне с часто применимыми ингибиторами ангиотензин-превращающего фермента. Показания гораздо превалируют по сравнению с β-блокаторами и с антагонистами кальция.
Конечно, мы начинали наше знакомство с блокаторами рецепторов ангиотензина с единственного показания – кашля при приеме ингибиторов АПФ. Сегодня у сартанов есть собственные преимущества, собственные доказательные величины, собственные данные клинических исследований, показывающих, что у этой группы лекарственных препаратов есть свои незаменимые акценты на каждой из патологий. Взять хотя бы метаболический синдром (сахарный диабет), обратить внимание на диабетическую и недиабетическую нефропатию и другие заболевания.
Рекомендации по выбору лекарственных препаратов для лечения больных с артериальной гипертензией. Когда мы рассматриваем данную таблицу, мы можем обратить внимание на то, что блокаторы рецепторов ангиотензина – практически в большинстве клинических случаев сопутствующих артериальной гипертензии заболеваний мы можем начинать терапию именно с этой группы препаратов наравне с ингибиторами АПФ, наравне с β-блокаторами и в некоторой степени с тиазидными диуретиками.
Антагонисты рецепторов ангиотензина II сегодня – это мировые лидеры среди антигипертензивных препаратов. Много лет на лидирующей позиции были такие препараты, как антагонисты кальция, как ингибиторы АПФ. Но сегодня на мировом рынке все-таки лидирующими становятся наиболее безопасные и достаточно эффективные препараты для лечения артериальной гипертензии, которые славятся не только своим основным гипотензивным эффектом, но и так называемыми сайд-эффектами. Это кардиопротективный, вазопротективный, церебропротективный, нефропротективный эффекты, которые могут быть полезны в достаточно широкой группе различных пациентов.
Механизм действия сартанов принципиально отличается от ингибиторов АПФ, хотя, на первый взгляд, мы можем сказать, что эти препараты достаточно похожи между собой. В чем же различие сартанов и ингибиторов АПФ? В том, что ингибиторы АПФ влияют на переход ангиотензина I в ангиотензин II посредством ангиотензин-превращающего фермента. Тем самым снижается содержание ангиотензина II в плазме крове и в тканях. Но сартаны блокируют рецепторы ангиотензина первого типа, тем самым, не снижая уровня ангиотензина II, блокируют его поступление на этот тип рецепторов.
Обращаю ваше внимание, что наряду с ингибиторами АПФ, которые могут быть не совсем компетентны в снижении концентрации ангиотензина II, который появляется альтернативными тканевыми путями. Это первое отличие. С другой стороны, сартаны не снижают количества ангиотензина II, который попадает на другие типы рецепторов ангиотензина, в частности, ангиотензиновые рецепторы второго, третьего и других типов.
Если посмотреть на эффекты блокады АТ 1 рецепторов, которые как раз и снижают, нивелируют, блокады рецепторов ангиотензина, — это снижение проявлений гипертрофии миокарда, снижение риска развития аритмий. Это вазопротективный эффект, в частности, снижение проявления вазоконстрикции, снижение активации перекисного окисления липидов, снижение стимуляции атерогенеза. Необходимо обратить внимание на снижение общей нейро-гуморальной регуляции. И конечно, нефропротективный эффект, такой как: снижение задержки жидкости и натрия, увеличивается почечный кровоток, снижается явление нефроангиосклероза.
С другой стороны, β-блокаторы открывают путь возбуждения рецепторов ангиотензина второго типа, где ангиотензин II полностью раскрывается в таких эффектах, как предотвращение активации симпатоадреналовой системы, уменьшение инсулинорезистентности, блокируется синтез альдостерона, предотвращается гипертрофия и фиброз. В сосудистом русле отмечается вазодилатация и улучшение функции эндотелия, предотвращается развитие атерогенеза. Немаловажно в нефропротективной функции – мы видим уменьшение альбуминурии, снижение давления в почечном клубочке, усиление натрийуреза и также снижение новых случаев сахарного диабета второго типа.
«Валсартан» – один из лидирующих препаратов группы блокаторов рецепторов ангиотензина. Сегодня это мировой лидер среди сартанов. «Валсартан» – это препарат, который имеет достаточно серьезную историю и по времени своего открытия и синтеза, и по тем исследованиям, которые во всем мире проходили и проходят по данному препарату. Сегодня «Валсартан» – это самый изученный блокатор рецепторов ангиотензина, опережающий «Телмисартан» и сильно опережающий другие группы сартанов, как то «Лазортан», «Кандесартан» и другие сартаны.
Сегодня «Валсартан» отметил свое позитивное присутствие более чем в 150 клинических исследованиях, почти 100 тысяч пациентов – это участники международных клинических рандомизированных исследований. Поэтому можно сказать абсолютно точно, что «Валсартан» представляет значительный интерес для современной кардиологии и терапии. В отличие от других сартанов и, в частности, ингибиторов АПФ, «Валсартан» блокирует эффекты АТ1 рецепторов наиболее выражено, в 20 тысяч раз больше, чем он блокирует рецепторы АТ2. То есть это высокоселективный блокатор рецепторов ангиотензина первого типа. Это неконкурентный препарат, соответственно, он не изменяет своего действия в зависимости от уровня ангиотензина II. И также его действие обуславливает двухчасовое присутствие эффектов блокады рецепторов ангитензина, в отличие от ингибиторов АПФ, которые не могут блокировать все пути образования АТ2. Этот эффект еще называется «эффектом ускользания ингибиторов АПФ». Мы можем отметить однозначно, что сартаны – это их класс, эффект, но «Валсартан» здесь, на сегодняшний день, имеет наибольшую доказательную базу и наибольшие точки для контроля эффективности.
«Валсартан» однозначно снижает риск сердечно-сосудистых осложнений, таких, как инсульт, таких, как новые случаи сахарного диабета. Обратите внимание – это очень интересные цифры. «Валсартан» серьезно, существенно снижает риск развития первого и последующих инфарктов и инсультов. «Валсартан» снижает частоту госпитализаций по причине стенокардии. Фармакодинамика и фармакокинетика «Валсартана» также имеют свои специфические особенности. При приеме сартанов отсутствует эффект гипотензии первой дозы, соответственно, он достаточно безопасен на старте терапии. Он достаточно безопасен при длительной терапии, особенно у пожилых пациентов. Внезапная о не сопровождается развитием рикошетной гипертензии. «Валсартан» имеет два пути выведения: 70% через печень и 30% — через почки. Соответственно, это также будет позитивной чертой этого препарата для лечения пациентов высокой группы риска. Метаболизм одного из достаточно известных дженериков «Валсартана» не осуществляется через систему цитохром Р450. Это обеспечивает отсутствие взаимодействий.
Таким образом, я хотел бы подчеркнуть, что «Валсартан» сегодня и блокаторы рецепторов ангиотензина – это не только эффективные и безопасные препараты в монотерапии, но, безусловно, эти препараты важно и нужно принимать в комбинации с другими гипертензивными препаратами, такими, как тиазидные диуретики. И мы знаем не только комбинацию, но и фиксированные комбинации таких препаратов – это препараты, скомбинированные с антагонистами кальция дигидропиридинового ряда, в частности, с «Амлодипином». Нам прекрасно известны препараты фиксированной комбинации «Валсартан» плюс «Амлодипин», «Валсартан» плюс недигидропиридиновые антагонисты кальция. Зелеными стрелочками на данной схеме обозначены рациональные, полноценные комбинации, которые обладают не только способностью существенно снизить артериальную гипертензию. Также эти комбинации характеризуются небольшим количеством побочных эффектов и, что самое главное, способных существенно снизить риск и сердечно-сосудистых событий, и защитить органы-мишени от достаточно серьезных поражений, которыми и опасно развитие артериальной гипертензии.
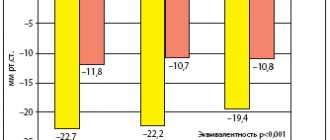
Артериальное давление здорового человека имеет суточные пики и спады, и, что интересно, и сартаны все, и «Валсартан», в частности, обладают способностью нормализовать суточный ритм артериального давления. На данном слайде представлены собственные исследования одного из дженерических препаратов «Валсартана» — «Вальсакор», — на котором показано, что количество нормальных профилей артериального давления по суточному мониторированию выглядит достаточно существенно по сравнению с количеством паталогических профилей. Что показывает не столько эффективность, сколько безопасность данного препарата в лечении пациентов каждый день многие месяцы и годы. Вариабельность артериального давления также влияет на прогноз лечения пациентов, соответственно, мы можем понимать, что «Валсартан» способен позитивно настроить и снизить количество нерегулируемых подъемов давления. Доказано, что вариабельность артериального давления является фактором, определяющим в течение 7 лет массу миокарда, уровень креатинина и изменения глазного дна, то есть чем выше вариабельность, тем выше повреждение органов-мишеней. Если препарат способен снижать данную вариабельность, уменьшать эти пики снижения и повышения артериального давления, — здесь видно четкое влияние на прогноз и состояние органов-мишеней.
В чем позитивность и почему я выбрал для сегодняшней презентации один из основных дженерических препаратов «Валсартана» — «Вальсакор»? В том, что наравне с данными самого «Валсартана» «Вальсакор» имеет собственные данные клинических исследований, такие как применение «Валсартана» у спортсменов-тяжелоатлетов, показывая, прежде всего, безопасность лекарственного препарата, нормализацию вариабельности артериального давления. Не было отмечено плохой переносимости ни одним пациентом, что, конечно же, характерно не только целиком для класса сартанов, но и для «Вальсартана», прежде всего.
В качестве заключительного слайда… Я немножечко пролистаю. Я хотел бы подчеркнуть необходимость комбинации даже такого эффективного класса препаратов, как сартаны, с другими гипотензивными препаратами. Например, гидрохлортиазид. Однозначно доказано, что, во-первых, комбинации наиболее приемлемы у пациентов с высоким риском второй, третьей степени артериальной гипертензии. С другой стороны, наличие наиболее комбинируемого класса препаратов, коими являются тиазидные диуретики, мы можем сказать, что фиксированная комбинация «Валсартана» плюс гидрохлортиазид, фиксированная комбинация сартанов, в принципе, с тиазидными диуретиками сегодня показала и удобность применения, как для пациента, что определяет комплаенс. И, конечно же, удобность титрования дозы, что определяет удобство и для врача, в том числе.
– Смотрите, что пишут. «Ужасная комбинация, комбинация ингибитора АПФ и сартана – это ужасно». Мы и не говорим, что хорошо.
Максимов М.Л.:
– Мы и не говорили. Я готов показать слайд, там была комбинация с тиазидными диуретиками, с антагонистами кальция и с антагонистами кальция недигидропиридинового ряда. С ингибиторами АПФ – это не рационально комбинировать сартаны. Были статьи по поводу комбинации ингибиторов АПФ с сартанами в лечении хронической сердечной недостаточности. Ни в лечении ИБС, ни в лечении артериальной гипертензии такая комбинация, конечно же, не показана. Абсолютно с вами согласен.
– Я хочу сказать, тоже добавлю, на эту тему немножко поговорим. Действительно, тестировались гипотезы, например, в исследовании ONTARGET, что же лучше? Казалось бы, если заблокировать ренин-ангиотензин-альдостероновую систему на всех уровнях, где только можно, то мы получим много бенефитов, нет. Не получаем мы особых бенефитов, хотя комбинация блокаторов альдостерона, например, сперонолактона и ингибиторов АПФ или сартанов важна, особенно у пациентов с сердечной недостаточностью. Посмотрите, насколько все-таки какие-то сенсационные явления интересны. Вот опять вопросы. Скажите, что вы скажете о повышенном онкориске сартанов?
Максимов М.Л.:
– Повышенный онкориск сартанов – это, скорее, какие-то пережитки маркетинговых войн, чем это научные данные. Онкорисков у сартанов на сегодняшний день не доказано, не подтверждено никаким исследованием.
– Снова разные слушатели и зрители пишут. Ваше отношение к одновременному назначению ингибиторов АПФ и сартана?
Максимов М.Л.:
– Одновременно ингибиторы АПФ и сартаны при артериальной гипертензии назначать нецелесообразно.
– Из Бишкека нам пришло сообщение от Исмаил-ала. Большое спасибо, замечательная программа, особенно сартаны и современное воззрение на нефропротекцию.
Антагонисты рецепторов ангиотензина
Большинство врачей для лечения гипертонии порекомендуют сначала попробовать ингибитор АПФ, если он не подойдет, тогда они могут порекомендовать блокаторы (антагонисты) рецепторов ангиотензина (АРА или БРА).
Эта группа препаратов переносится лучше, они не вызывают кашля – что является важнейшим условием повышения приверженности человека к терапии.
Последние открытия позволили расширить применение антагонистов рецепторов ангиотензина, в настоящее время их не только рекомендуют в качестве начальной или дополнительной антигипертензивной терапии, они также показывают преимущества в лечении сердечной недостаточности (СН), диабетической болезни почек, особенно среди пациентов с непереносимостью ингибиторов АПФ и диабетом.
Появились новые показания, как хроническая сердечная недостаточность после перенесенного инфаркта миокарда, фибрилляции предсердий и метаболическом синдроме. Они могут использоваться как в монотерапии, так и в сочетании с другими антигипертензивными препаратами.
На сегодняшний день известно 9 группы. Все они имеют названия, которые заканчиваются на «сартан». Отличаются между собой по способности снижать давление, длительности действия и наличию дополнительных показаний.
На этом преимущества БРА не заканчиваются, среди них легко и просто титровать дозу, не надо так тщательно подбирать из группы, как например, у антагонистов кальция или бета—блокаторов.
Имейте в виду, что сартаны не окажут мгновенного устойчивого гипотензивного действия. Работают они мягко, эффект нарастает постепенно, проявляется на 2–4 неделе и усиливается к 6–8‑й неделе терапии.
Как работают антагонисты рецепторов ангиотензина
Ренин-ангиотензин-альдостероновая система (РААС) представляет собой скоординированный гормональный каскад, который контролирует сердечно-сосудистую, почечную и надпочечниковую функции, регулируя баланс жидкости в организме и электролитов, а также артериальное давление. Он является основным действующим элементом в РААС.
Управлять ренин-ангиотензин-альдостероновой системой могут 4 группы: ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина II (БРА), антагонисты альдостерона и прямые ингибиторы ренина. Каждая группа лишь частично подавляет работу РААС. Все они действуют приблизительно одинаково, подавляют выброс гормона, но делают это различными путями.
ИАПФ блокируют фермент, который способствует его образованию, БРА блокируют рецепторы АТ1, через которые реализуется его действие.
Что делает в организме:
- приводит к генерализованному сужению сосудов;
- что повышает периферическое сопротивление;
- увеличивают нагрузку на сердце;
- увеличивает альдостерон, натрий в крови, в результате разрастаются клетки в артериях и сердце (гипертрофия);
- способствует выбросу катехоламинов из надпочечников, вызывая гиперактивность симпатической нервной системы.
Его инактивация, при помощи БРА, способствует регрессу (устранению и повороту вспять) патологических процессов. Люди с высоким ренин-натриевым профилем имеют больший риск инфаркта миокарда, чем люди с нормальным или низким профилем.
Нежелательные явления от этой группы включают головную боль, головокружение, гиперкалиемия, респираторные инфекции, ангионевротический отек и усталость. БРА не следует сочетать с ингибиторами АПФ, поскольку такие комбинации повышают риск гипотонии, гиперкалиемии и почечной недостаточности.
Лозартан
Лекарство проходит преобразование в печени, поэтому активность Лозартана зависит от ее состояния. Начальная доза 50 мг, максимальная— 150 мг, прием 1-2 раза в день.
Эффект Лозартана зависит от объема. Максимальное снижение АД стоит ожидать на 4-6 неделе. Лекарство имеет самые широкие показания: гипертензия, СН, профилактика инсульта при гипетрофии сердца и защита почек при диабете (СД).
Плюсы:
- Лечит гипертоническую болезнь, но слабее действует на АД, чем другие представители
- Защищает почки от повреждений диабетом
- Уменьшает риск инсульта при гипертензии лучше, чем атенолол
- Устраняет гипертрофию сердца
- Влияет уровень мочевой кислоты, чего нет у других БРА, рекомендован при подагре и гипертонии
- Расширяет сосуды
- Выделяется примерно 40% с мочой и 60% с калом
- Хорошо сочетается с диуретиками
- Оказывает антиагрегантное действие путем блокады рецепторов тромбоксана А2
- Недорогой
Минусы:
- Нельзя сочетать с рифампицином, флуконазолом
- Повышает калий в крови
- Имеет короткий период действия, поэтому надо пить несколько раз в день
- Чтобы повысить эффективность, нужно все время повышать количество
- Может вызвать головокружение.
Аналоги:
- Лозаран (Вертекс, Россия) 1000 мг №90 – 400 р.
- Блоктран (Фарм стандарт, Россия) 50 мг№30 — 320 р.
- Козаар (Мерк) 100 мг№28 — 160 р.
- Лозап (Санофи) 100 мг№90 – 531 р.
- Лозартан (Тева) 50 мг №30- 150 р.
- Лориста (КРКА) 100 мг №90- 404 р.
Лозартан в исследованиях продемонстрировал высокую эффективность в снижении риска смерти от инфаркта или инсульта приблизительно на 13% по сравнению с атенололом, особенно у больных с диабетом.
Кандесартан цилексетил
Кандесартан является пролекарством, поэтому требуется активация в печени.
Начальный прием– 4-8 мг, средняя 24 мг, максимальная – 32 мг, прием 1-2 раза в день. Отличный препарат, практически лишен недостатков, заслуживает внимания гипертоников, подходит для длительного пожизненного приема.
Плюсы:
- Расширяет сосуды
- Защищает почечную ткань от повреждений высоким АД и диабетом
- Показан для терапии СН
- Значительно уменьшает риск инсульта, лучше, чем другие БРА
- Отлично переносится
- Не взаимодействует с другими лекарствами, поэтому не мешает их работе.
Минусы:
- Может вызывать головокружение
Аналоги:
- Атаканд (Астра Зенека) Англия- 977 р.
- Гипосард Польфа 16 мг №28- 301 р.
- Кантаб Нобель Турция 8 мг №28- 250 р.
- Кандесар Сунн Индия 8 мг №10- 42 р.
- Касарк (кандесартан + гидрохлортиазид) Эвертоджен Индия – 250 р.
Олмесартан медоксомил
Также является пролекарством, нуждается в преобразовании печенью. Начальное количество 20 мг, максимальная 40 мг, прием 1 раз.
Стоит на втором месте в Европе по популярности, продается под названием «Беникар». Проявляет наибольшую эффективность среди сартанов по контролю повышенного давления.
Плюсы:
- Лечит гипертонию, для лучшего эффекта нужна доза 40 мг
- Начинает работать быстро через 1-2 часа
- Хорошо сочетать с диуретиками
- Рекомендуется детям с 6 лет
- Выводится с калом (60 %) и мочой (40%)
- Длительность действия до 24 часов
- Максимальный антигипертензивный эффект наступает на 8 неделе, результат с АД начинает на 2 неделе
- Пища не влияет на всасывание
- Хорошо переносится, количество побочных эффектов было сравнимо с плацебо.
Минусы:
- Жесткий
- Имеет ряд ограничений со стороны сердца
- Рекомендуется только для лечения гипертонии
- Нельзя при застойной СН
Аналоги:
Кардосал Берлин Хеми (Германия) 10 мг №28 — 468 р.
Азилсартан медоксомил
После активации в печени превращается в активную форму азилсартан. Начальная доза 40-80 мг, максимальная 80 мг. Прием 1 раз.
Плюсы:
- Прочно связывается с рецепторами, чем другие БРА
- Оказывает мощный и продолжительный антигипертензивный эффект
- Повышает чувствительность тканей к инсулину и влияет на массу жировой ткани, перспективен для больных АГ, имеющих метаболические нарушения
- Хорошо сочетается с диуретиками
- Достаточно 2 недель для устойчивой стабилизации АД
- Уменьшает уровень тревоги
- Понижает уровень сахара
- Обладает нефропротективными свойствами.
Минусы:
- Может вызвать головокружение, понос
- Рекомендуется с 18 лет
- Нельзя при тяжелом нарушении функции печени
- Нет аналогов, дорогой.
Аналоги:
- Эдарби Такеда (Япония) 20мг №28 — 377 р., 80 мг №28—830 р.
- Эдарби Кло Такеда (Япония) — Азилсартан 40 мг+ хлорталидон 25 мг №98 шт – 1840 р.
По данным клинических исследований азилсартан в минимальной дозе (40 мг) снижает давление лучше, чем прием максимальных валсартана, олмесартана.
Эпросартан
Не являются пролекарством, поэтому может применяться при патологии печени. Начальный прием — 600 мг, максимальная – 800 мг, прием 1—2 раза в день.
Возглавляет рейтинг популярности в Европе, рекомендован только для терапии гипертонии. Отлично защищает от первичного и повторного инсульта.
Плюсы:
- Лечит гипертоническую болезнь
- Расширяет сосуды
- Оказывает легкое мочегонное действие
- Работает 24 часа
- Максимальный эффект через 2 недели
- Не влияет на частоту пульса
- В основном выводится кишечником (90%)
Минусы:
- Иногда вызывает головную боль и расстройство пищеварения
- Нет аналогов, в продаже только бренд, дорогой
Аналоги:
Теветен (Аббот, Нидерланды) 600 мг №14– 1299 р.
Пациенты, которые принимали телмисартан, эпросартан, ирбесартан реже отказывались от продолжения лечения, чем больные, находившиеся на лозартане.
Ирбесартан
Не является пролекарством, работает сразу, без помощи печени. Ирбесартан обладает одной из самых высоких биодоступностей. Начальная доза 150 мг, максимальная – 300, прием 1 раз. Отличается от аналогов мощным нефропротективным действием.
Плюсы:
- Идеален при гипертонии и поражении почек при сахарном диабете
- Проявляет антиагрегантное действие
- Действует 24 часа
- Превышает эффективность валсартана
- В снижении диастолического АД уступал олмесартану
- Уменьшает частоту случаев застойной СН
- Хорошо сочетается с диуретиками
- Рекомендуется при гипертензии и ожирении
- Защищает почки от повреждения
- Хорошо переносится
Минусы:
- Возможны головокружение
- Повышает уровень калия в крови.
Аналоги:
- Апровель (Санофи Авентис, Франция) 150 мг№14 – 200 р., 300 мг №28- 706 р.
- Ирбесартан Атолл, Россия 300 мг№28 — 559 р.
- Ирбесартан (Канон, Россия) 150мг №28- 391р.
Телмисартан
Телмисартан — самый длительно действующий блокатор рецепторов ангиотензина II, на сегодняшний день — это рекорд для БРА. Обеспечивает гипотензивный эффект до 48 часов.
Сартан второго поколения, является одним из активных метаболитов лозартана, превосходит его по всем параметрам.
Начальная доза 40 мг, максимальная – 80 мг. Прием 1 раз. Телмисартан — препарат выбора у пациентов с ожирением и гипертонией, особенно резистентной к терапии.
Плюсы:
- Не является пролекарством, действует сразу
- Длительность 48 часов
- Имеет быстрое начало действия через 30 минут
- Повышает чувствительность тканей к инсулину и усиливает утилизацию глюкозы в мышцах, тканях
- В терапевтических дозировках действует как сахароснижающий
- Благотворно влияет на углеводный и жировой обмен
- Подходит для пациентов пожилого возраста
- Обладает антиагрегационной активностью тромбоцитов.
- Снижает риск инфаркта и инсульта у диабетиков.
Минусы:
- Совместное введение телмисартана с дигоксином повышает уровень дигоксина в плазме, что может привести к токсичности.
Аналоги:
- Микардис (Берингер Ингельхайм) Германия 40 мг №14 – 335 р.
- Телзап Санофи, Франция 40 мг№90- 703 р.
- Телмиста (КРКА, Словения) 40 мг №84 – 724 р.
- Елмисартан СЗ (Северная звезда, Россия) 40 мг №30— 216 р.
- Телсартан (Доктор Реддис, Индия) 40мг №30 — 230 р.
- Танидол (Гедеон Рихтер, Венгрия) 40 мг №30 – 196 р..
Валсартан
Вальсартан как и лозартан были первыми на рынке. Он не является пролекарством.
Начальная доза — 20- 40 мг или 160 мг, средняя – 254 мг, максимальная 160 мг. Один раз в день.
В Европе на третьем месте по популярности.
Плюсы:
- Лечит гипертоническую болезнь
- Начинает работать через 2 часа
- Показан при хронической СН и после инфаркта
- Падает смертность от сердечно-сосудистых заболеваний при сердечной слабости или после инфаркта миокарда
- Уменьшает риск тромбобразования
- Оказывает сосудорасширяющее действие
- Имеет много аналогов на рынке
- Не влияет на уровень гликемии, не изменяет липидный профиль и уровень триглицеридов.
Минусы:
- Не рекомендуется при тяжелых повреждениях печени и почек
Аналоги:
- Валз (Балканфарма Болгария) 40 мг №30 — 124 р.
- Вальсакор (КРКА, Словения) 80 мг №90 — 682 р.
- Диован (Новартис, Швейцария) 80мг №28 – 1570 р..
- Валсартан (Атолл, Россия) 80 мг №30- 183 р.
- Эксфорж Новартис, Швейцария – это (валсартан / амлодипин) комбинированный —1228 р..
В ряде исследований показано, что валсартан при гипертензии сопоставим с амлодипином в долгосрочной перспективе.
Новости: недавно протестирован новый эффективный комбинированный препарат для лечения недостаточности сердца. В его составе сартан (вальсартан) и новый класс лекарственных средств — ингибиторы неприлизина (сакубитрил).
Называется он «Юперио» (сакубитрил+валсартан). Юперио показал хорошие результаты при хронической СН с гипертензией.
Фимасартан
Еще один новый ингибитор БРА, разработанный корейской компанией. Получен путем преобразования молекулы лозартана, превосходит его и вальсартан в 10 раз.
Применяется только в качестве антигипертензивного средства. Начальная доза – 60 мг, максимальная – 120 мг. Прием раз в сутки.
Плюсы:
- Лечит гипертоническую болезнь
- Может применяться при сердечной недостаточности
- Действует быстро и длительно
- Показывет антигипертензивный эффект в течение 24 часов
- Расширяет сосуды
- Выводится только с калом.
Минусы:
- На рынке представлен одним представителем, дорогой.
Аналоги:
Канарб (Борюнг, Корея) 6 мг №30— 907 р., 120 мг №30 – 1348 р.
Ключевые моменты
Сартаны (БРА) — группа уникальная. Если больной человек хорошо переносит его, у него стабилизировалось давление и удерживается в течение суток, при этом он имеет диабет и повышенный вес, тогда не стоит искать лучшее средство среди других групп лекарств. На нем можно оставаться пожизненно, при необходимости лишь повышать дозу и добавлять диуретик.
Через несколько лет приема увидим положительные сдвиги: размеры сердца и толщина сосудов придут в норму, восстановится работа почек, стабилизируется сахар, уровень холестерина. В перспективе они снизят риск возникновения инфаркта и инсульта.
Также они не допустят появление повторного инфаркта, замедлят прогрессирование почечной недостаточности, снизят риск появления диабета у пациентов из группы риска.
Кроме того, антагонисты рецепторов ангиотензина хорошо переносятся, их следует рассматривать в качестве препаратов первой линии для профилактики и устранении факторов риска ССЗ и других заболеваний.
Добавление сартанов к ингибиторам АПФ или антагонистам альдостерона вряд ли будет целесообразным, этого следует избегать с учетом возникновения гиперкалиемии.
Если у человека, который принимает ингибитор АПФ или сартан, все еще сохраняются симптомы, возможно, добавление антагониста кальция (амлодипина) или бета-блокатора (небиволола) либо попробовать прием ангиотензина/неприлизина (Юперио).
В рейтинге России по рекомендациям врачей лидирует лозартан, на втором месте – валсартан. Объясняется это доступной ценой и хорошей изученностью. Несмотря на то, что другие представители группы мощнее, имеют более продолжительное действие, применяются реже.
Выбор БРА можно считать идеальным, если он рекомендуется с учетом индивидуальных особенностей организма, переносимости и имеющейся патологии.
Как выбрать достойный препарат, чтобы он принес максимальную пользу, при различных состояниях:
- Гипертонческая болезнь – можно любой сартан. Хорошо себя зарекомендовали олмесартан, эпросартан и телмисартан.
- Предупреждение сердечной патологии – лучше телмисартан, можно и лозартан
- Недостаточность сердца (одышка) – лозартан, вальсартан, кандесартан
- Сразу после инфаркта – лучше валсартан, допускается телмисартан
- Инсульт – лозартан либо телмисартан, кандисартан, эпросартан.
- Мерцателная аритмия – телмисартан , на втором месте кандесартан валсартан и лозартан
- Диабет – телмисартан, валсартан. На втором месте – лозартан, ирбисартан и кандисартан. Нежелателен – олмесартан
- Метаблический синдром (ожирение) – телмисартан, втором плане —валсартан
- Подагра – лозартан, нежелателен – кандесартан
- При половой слабости – отдать предпочтение валсартану, лозартану, ирбесартану.
- Когнитивные нарушения – Кандесартан, Ирбесартан, Лозартан, Валсартан, Эпросартан, Телмисартан.
Только правильный подход в выборе лекарства позволит улучшить качество жизни, добиться ее продления и снизить риски фатальных случаев.
Рейтинг
Последние европейские рекомендации 2013 г. по лечению артериальной гипертензии (ESH/ESC Guidelines for the management of arterial hypertension) декларируют, что «…поскольку метаболический синдром часто расценивается как “предиабетическое” состояние, предпочтение отдается блокаторам ренин-ангиотензиновой системы и антагонистам кальция, т. к.
они потенциально могут улучшать или по крайней мере не ухудшать чувствительность к инсулину, в то время как бета-блокаторы (за исключением бета-блокаторов с вазодилатирующими свойствами) и диуретики должны рассматриваться как дополнительные препараты, использовать которые предпочтительно в низких дозах». В рекомендациях в разделе «Препараты, которым отдается предпочтение в определенных ситуациях», указывается также, что ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина II (БРА) и антагонисты кальция являются препаратами выбора при метаболическом синдроме [1].
Известно, что БРА (сартаны) более полно, чем иАПФ, подавляют активность ренин-ангиотензин-альдостероновой системы и не влияют на систему брадикинина. По антигипертензивной эффективности иАПФ и БРА равнозначны, но последние имеют лучший профиль переносимости, т. к. не вызывают кашель, ангионевротический отек. БРА обеспечивают более высокую приверженность к терапии среди больных АГ из-за лучшего профиля переносимости, отсутствия «ускользания» гипотензивного эффекта.
БРА обладают выраженными кардио- и нефропротективными действиями: предотвращают гипертрофию левого желудочка, увеличивают продолжительность периода удержания синусового ритма при пароксизмальной форме фибрилляции предсердий, уменьшают степень микроальбуминурии и протеинурии, замедляют прогрессирование сердечной и почечной недостаточности. При длительном приеме БРА уменьшают толщину интимы-медиа сонных артерий и объем крупных атеросклеротических бляшек (исследование МORE с телмизартаном).
Значимое снижение риска развития сахарного диабета при терапии БРА установлено также в исследованиях LIVE, VALUE, CHARM, ALPIN.
В исследовании LIFE снижение относительного риска развития новых случаев сахарного диабета на фоне приема лозартана составило 25 %, в SCOPE при терапии эпрозартаном – 20 % и в CHARM при терапии кандесартаном – 22 %. По данным мета-анализа было также показано, что терапия БРА сопровождается снижением развития новых случаев сахарного диабета [2].
При этом отмечено значимое снижение частоты развития сердечно-сосудистых осложнений при лечении БРА больных АГ с сахарным диабетом (LIFE, IDNT, RENAAL).
Важное преимущество терапии БРА в свете эпидемии метаболического синдрома состоит в том, что число АТ1-рецепторов и их чувствительность к ангиотензину II резко возрастают при ожирении, гиперинсулинемии и дислипидемии.
Важным механизмом действия БРА является модуляция активности PPARγ-рецепторов, ответственных за гомеостаз глюкозы, метаболизм липидов и регулирование уровня АД. Этот эффект обеспечивает не только снижение АД, но и нормализацию уровней глюкозы, инсулина и триглицеридов. Причем результаты ряда исследований свидетельствуют об уменьшении инсулинорезистентности тканей за счет стимуляции ядерных PPARγ-рецепторов клеток жировой, мышечной тканей, гепатоцитов и этот эффект сопоставим с действием пероральных гипогликемических препаратов.
Таким образом, существуют убедительные предпосылки к широкому использованию класса БРА при метаболическом синдроме. В то же время перед практическим врачом встает проблема дифференцированного выбора конкретного препарата для конкретного пациента. В связи с этим целесообразно рассмотреть клинико-фармакологические особенности представителей БРА. Тем более что существенные внутриклассовые различия между ними находят новые подтверждения [3]. Так, в клиническом исследовании сравнивали два препарата группы БРА (телмисартан и лозартан), в ходе которого было установлено, что телмисартан в отличие от лозартана уменьшает концентрацию свободной глюкозы крови, несвязанного инсулина и HbA1c, тем самым выявляя основные внутриклассовые различия между препаратами по потенциальному улучшению метаболических нарушений у больных метаболическим синдромом [4].
Лозартан
В течение последнего десятилетия появились многочисленные и убедительные данные о тесной взаимосвязи между повышением уровня мочевой кислоты и увеличением риска сердечно-сосудистых осложнений при артериальной гипертензии, метаболическом синдроме, сахарном диабете 2 типа. При этом доказана связь меду нарушением обмена мочевой кислоты и эндотелиальной дисфункцией [5]. По данным PIUMA Study, наличие гиперурикемии повышает риск кардиоваскулярных осложнений в 1,73, а риск смертности – в 1,96.
Распространенность гиперурикемии при сочетании артериальной гипертензии и метаболического синдрома составляет 37,8 %, а в его отсутствие – 22 % [6]. При этом длительность заболеваний не влияет на частоту гиперурикемии. Авторы исследования показали, что у пациентов с уровнем мочевой кислоты свыше 300 мкмоль/л более выражены метаболические факторы риска, которые находятся в прямой зависимости от степени повышения мочевой кислоты. Лозартан блокирует две основные транспортные системы эпителиоцитов дистальных канальцев, участвующих в реабсорбции уратов (урат/лактат и урат/хлорид) и защищает структуры почечного тубулоинтерстиция от повреждающего действия уратов. При применении лозартана экскреторный пул мочевой кислоты увеличивается только за счет торможения реабсорбции уратов без увеличения фильтрации, что принципиально отличает его от классических урикозурических средств, при применении которых фильтрация уратов возрастает и повышается риск развития нефролитиаза. Показано, что урикозурической активностью обладает сам лозартан, а не его активный метаболит E-3174 [7]. Следовательно, эта активность обусловлена особенностями молекулы, а не блокадой АТ1-рецептора, что принципиально важно при анализе класс-специфических эффектов этой группы антигипертензивных средств. Исследование LIFE, которое оценивало влияние лозартана и атенолола на сердечно-сосудистые осложнения и смертность среди больных артериальной гипертензией с высоким риском и гипертрофией левого желудочка, также позволило изучить связь исходного уровня мочевой кислоты с другими факторами риска и прогнозом заболевания, стало первым крупномасштабным исследованием, продемонстрировавшим, что снижение уровня мочевой кислоты при терапии лозартаном связано с положительным влиянием на частоту осложнений при лечении артериальной гипертензии.
Валсартан
В исследовании NAVIGATOR study показано, что у пациентов с нарушением толерантности к глюкозе и факторами риска терапия валсартаном приводит к относительному снижению на 14 % и абсолютному снижению на 3,8 % частоты новых случаев сахарного диабета [8].
Отличительной чертой валсартана является его положительное влияние на сексуальную функцию у мужчин и женщин [9, 10]. Это обусловлено его способностью оказывать прямой вазодилатирующий эффект, улучшать эндотелиальную функцию и микроциркуляцию, снижать объем соединительной ткани в кавернозных телах, повышать уровень тестостерона у мужчин и опосредованно через метаболиты ангиотензина II (ангиотензин IV) влиять на дофаминергическую систему, участвующую в регуляции полового поведения.
Кандесартан
Метаболические эффекты длительной гипотензивной терапии кандесартаном изучались в исследовании ALPINE [11]. При сравнении с гидрохлоротиазидом в группе кандесартана было выявлено снижение уровня инсулина, глюкозы в крови, триглицеридов и повышение ЛПВП. В группе гидрохлоротиазида по сравнению с группой кандесартана также отмечено повышение соотношений холестерина липопротеидов высокой и низкой плотности и аполипопротеин В/аполипопротеин АI, что указывает на ухудшение липидного профиля. На фоне этих изменений сахарный диабет был диагностирован у 4,1 % больных группы гидрохлортиазида и лишь у 0,5 % больных группы кандесартана, а метаболический синдром был диагностирован у 18 больных в группе гидрохлоротиазида и лишь у 5 больных группы кандесартана. Отличительной чертой препарата является наличие доказательной базы эффективного применения при хронической сердечной недостаточности, в т. ч. в подгруппе пациентов с нарушением углеводного обмена.
Ирбесартан
Нефропротективный эффект и способность препарата уменьшать альбуминурию доказаны в крупных исследованиях (IRMA, IDNT). Но важной особенностью ирбесартана является его способность обеспечивать 70 % пациентов достижение целевого АД при метаболическом синдроме. При этом у всех отмечено уменьшение окружности талии, снижение исходно повышенных уровней инсулина, глюкозы и липидов крови. Причем необходимо отметить, что оно наиболее выраженно при сочетании артериальной гипертензии и метаболического синдрома [12]. Схожие результаты были получены и в другом исследовании [13]. Кроме того, недавние исследования показали, что ирбесартан и телмисартан действуют как частичные агонисты γ-рецептора активатора пролиферации пероксисом (PPARγ) в концентрациях, достигаемых при пероральном приеме, и дозах, рекомендуемых в качестве лечения артериальной гипертензии, что делает возможным их использование для повышения чувствительности к инсулину [14].
Телмисартан
Телмисартан проявляет максимальную активность в отношении PPAR по сравнению с другими БРА и обладает максимальной липофильностью. PPARγ играют ключевую роль в метаболизме и энергообмене жировой ткани – создании запаса липидов в белой жировой ткани и усилении расхода энергии в буром жире. PPARγ участвует также в дифференцировке адипоцитов и регуляции метаболизма глюкозы посредством улучшения чувствительности к инсулину, являясь связующим звеном между метаболизмом липидов и углеводов. Применение телмисартана может предотвращать развитие атеросклероза путем снижения содержания висцерального жира, подавления воспаления сосудов и повышения уровня адипонектина, особенно у пациентов с метаболическим синдромом.
В недавно опубликованном мета-анализе 10 рандомизированных исследований с участием 546 пациентов с метаболическим синдромом было показано, что телмисартан достоверно снижает уровень глюкозы натощак, гиперинсулинемию, гликированный гемоглобин, повышает чувствительность к инсулину и уровень адипонектина [15].
Важно отметить, что такое же положительное влияние на все указанные показатели, а также липиды и резистин телмисартан оказывает и на фоне терапии розиглитазоном [16]. Кроме этого только телмисартан в сочетании с розувастатином уменьшает инсулинорезистентность и уровень С-реактивного белка в отличие от комбинации этого статина с ирбесартаном и олмесартаном [17].
Таким образом, анализ доказательной базы применения БРА при метаболическом синдроме, особенности их клинической фармакологии и опыта практического применения позволяют предложить практическому врачу простой алгоритм их дифференцированного применения при этом состоянии (см. рисунок).
Алгоритм выбора антигипертензивной терапии при метаболическом синдроме и артериальной гипертензии
С.В. Недогода, Т.А. Чаляби, А.С. Саласюк, И.Н. Барыкина. Д.А.Почепцов, А.А. Ледяева, В.В. Цома, Е.В. Чумачек,
Волгоградский государственный медицинский университетИАПФ и блокаторы рецепторов ангиотензина II принадлежат к основным классам антигипертензивных препаратов, применяемых при лечении артериальной гипертензии у пациентов с метаболическим синдромом. У каждого из представителей этой группы существуют клинико-фармакологические особенности и нюансы клинического применения. На основании их анализа предлагается алгоритм дифференцированного выбора конкретного препарата.
Известно, что при артериальной гипертензии на фоне метаболического синдрома выявляются выраженная дисфункция эндотелия сосудов (избыток вазоконстрикторов и дефицит вазодилататоров,прежде всего оксида азота), повышение активности ренин-ангиотензин-альдостероновой и симпато-адреналовой систем (высокий уровень лептина), спазм сосудов на фоне увеличения сердечного выброса, усиление реабсорбции натрия в канальцах нефрона (за счет гиперинсулинемии и сдавления почек жировой тканью), задержка жидкости и гиперволемия, повышенное содержание натрия и кальция в стенке сосудов, ночное обструктивное апное. У подавляющего числа пациентов имеется инсулинорезистентность. У них наблюдаются раннее поражение органов-мишеней (гипертрофия левого желудочка, быстро приводящая к диастолической дисфункции миокарда, повышение жесткости крупных артерий, гипофильтрация в почках и микроальбуминурия). Типичными метаболическими нарушениями при артериальной гипертензии являются нарушение толерантности к глюкозе, повышение уровня триглицеридов, холестерина и мочевой кислоты. Все эти особенности существенно влияют на выбор гипотензивного препарата для коррекции артериального давления (АД) у больных с метаболическим синдромом.
Для пациентов с артериальной гипертензией и метаболическим синдромом представляется принципиально важным обеспечить положительное влияние гипотензивных препаратов на адипокины, продуцируемые жировой тканью, которая сегодня рассматривается уже не как энергетическое депо, а как эндокринный и паракринный орган, оказывающий гуморальное, протромбогенное и провоспалительное действие на другие органы и системы организма. Среди более чем 50 адипокинов при ожирении наибольшая роль в патогенезе как самого ожирения, так и ассоциированных с ним заболеваний и состояний отводится резистину, грелину, висфатину, апелину, адипонектину, ФНО-альфа и интерлейкину 6. Однако безусловно наиболее изученным и важным адипокином при ожирении является лептин — гормон, продуцируемый жировыми клетками и циркулирующий в крови в свободной и связанной формах. Через влияние на специфические рецепторы гипоталамуса лептин изменяет экспрессию нейропептидов, регулирующих потребление и расход энергии в организме. При ожирении развивается компенсаторная резистентность гипоталамуса к центральному действию лептина с развитием через механизм обратной связи лептинорезистености (гиперлептинемии). Лептин обладает целым рядом эффектов, которые могут усугублять имеющиеся нарушения при артериальной гипертензии и ожирении (стимуляция симпато-адреналовой системы, повышение скорости фиброза сердечной мышцы, усиление агрегации тромбоцитов, задержка натрия, усиление инсулинорезистентности).
Представляется клинически важным найти препарат-«лидер», поскольку пациент с сочетанием артериальной гипертензии и метаболического синдрома требует не только нормализации АД, но и максимально возможной коррекции всех других модифицируемых факторов риска (рис. 1 и 2). Последние европейские рекомендации 2013 г. по лечению артериальной гипертензии (ESH/ESC Guidelines for the management of arterial hypertension) декларируют, что, поскольку метаболический синдром часто расценивается как «предиабетическое» состояние, то предпочтение отдается блокаторам ренин-ангиотензиновой системы и антагонистам кальция, так как они потенциально могут улучшать или, по крайней мере, не ухудшать чувствительность к инсулину, в то время как бета-блокаторы (за исключением бета-блокаторов с вазодилатирующими свойствами) и диуретики должны рассматриваться как дополнительные препараты, использовать которые предпочтительно в низких дозах. В рекомендациях в разделе «Препараты, которым отдается предпочтение в определенных ситуациях» также указывается на то, что ИАПФ, блокаторы рецепторов ангиотензина II (БРА) и антагонисты кальция являются препаратами выбора при метаболическом синдроме [1].
Таким образом, если с классами антигипертензивных препаратов, которые имеют преимущества у пациентов с артериальной гипертензией и метаболическим синдромом, есть некая определенность, то в отношении конкретных их представителей она отсутствует. При этом вполне очевидно, что так называемые «класс-специфические эффекты» все больше ставятся под сомнение. Именно поэтому представляется целесообразным все же уточнить возможности конкретных препаратов при данной патологии и предложить врачу алгоритм дифференцированного их применения.
Ингибиторы АПФ
Неслучайно, что в лечении артериальной гипертензии у больных с метаболическими нарушениями важная роль отводится ИАПФ. Это связано с их положительным влиянием на ключевые звенья патогенеза заболевания. Представители данной группы лекарственных средств снижают активность РААС как в плазме, так и в тканях, замедляют инактивацию брадикинина и уменьшают активность симпатической нервной системы (прежде всего за счет уменьшения инсулинорезистентности и уровня постпрандиальной гликемии).
Несомненное достоинство препаратов этой группы – отсутствие негативного влияния на углеводный, липидный и пуриновый обмены. В крупных многоцентровых исследованиях SOLVD, ASCOT, HOPE выявлено значимое снижение числа новых случаев СД среди больных, длительно получавших ИАПФ.
Указанные препараты обладают органопротективным эффектом: уменьшают гипертрофию миокарда левого желудочка, замедляют ремоделирование и фиброз миокарда, снижают МАУ, протеинурию, предотвращают нефроангиосклероз и ХПН. Высокая эффективность ИАПФ в замедлении прогрессирования заболевания почек и снижении риска сердечно-сосудистых осложнений показана в исследованиях AIRE, REIN, PROGRESS, ADVANCE. Вазопротективный эффект ИАПФ заключается в улучшении функции эндотелия сосудистой стенки, антипролиферативном и антиатерогенном действии. В крупных клинических исследованиях (PHYLLIS, SECURE) установлено, что терапия ИАПФ может уменьшить толщину комплекса интима-медиа сонной артерии у пациентов с бессимптомным или манифестированным атеросклерозом.
Важное преимущество ИАПФ — способность предотвращать развитие сердечно-сосудистых осложнений у пациентов высокого и очень высокого риска, в том числе у больных АГ с МС, а также с СД. В исследованиях SOLVD, EUROPA, PROGRESS, FACET, ADVANCE показано, что лечение ИАПФ снижает риск развития повторного мозгового инсульта, ишемических событий, госпитализаций в связи с декомпенсацией ХСН и других сердечно-сосудистых осложнений и смерти от них.
Выделяют 3 группы ИАПФ в зависимости от химической структуры: содержащие SH-группу (каптоприл, зофеноприл), карбоксильную группу (эналаприл, квинаприл, рамиприл, периндоприл (Престариум А®), трандолаприл, спираприл, цилазаприл, лизиноприл), фосфинильную группу (фозиноприл). Поскольку при артериальной гипертензии с метаболическими нарушениями часто имеет место увеличение объема жировой ткани, то выбор конкретного ИАПФ должен учитывать его липофильность, поскольку более высокий уровень липофильности определяет более значительную тканевую аффинность препарата (т.е. способность оказывать влияние на активность АПФ не только в циркуляции, но и непосредственно в тканях). Большинство ИАПФ элиминируется почками, только 4 препарата (зофеноприл, фозиноприл, трандолаприл, спираприл) имеют двойной путь выведения — через печень и почки.
Высокой липофильностью обладают активные метаболиты фозиноприла, квинаприла, трандолаприла, рамиприла и периндоприла (Престариум А®); умеренной — эналаприла, моэксиприла и каптоприла; лизиноприл относится к гидрофильным соединениям. Именно высокая липофильность предопределяет предпочтительный выбор препарата при сочетании у больного артериальной гипертензии и метаболического синдрома, так как только в этом случае возможно заблокировать выброс вазаоактивных гуморальных субстанций (прежде всего ангиотензина II и провоспалительных цитокинов) из адипоцита. В настоящее время при отсутствии большой доказательной базы по дифференцированному применению антигипертензивных средств существуют две полярные точки зрения на выбор оптимального препарата в зависимости от липо- и гидрофильности. Сторонники преимущественного использования гидрофильных ИАПФ при лечении пациентов с ожирением и артериальной гипертензией считают, что липофильные ИАПФ распределяются в жировой ткани, в связи с чем приходится увеличивать их дозировку для достижения желаемого терапевтического эффекта. Они считают, что лизиноприл, который является единственным гидрофильным ИАПФ и не «поглощается» жировой тканью, оказывается более эффективным в этой клинической ситуации. Кроме этого, в пользу лизиноприла выдвигается следующий аргумент: у больных с ожирением часто имеются сопутствующие заболевания печени (стеатоз и стеатогепатит), и поэтому предпочтение надо отдавать ИАПФ, не метаболизирующимся в печени, а именно лизиноприлу, который является единственным ИАПФ с отсутствием печеночного метаболизма. Однако необходимо отметить, что в пользу применения липофильных ИАПФ также имеется достаточно веская аргументация. Во-первых, сегодня жировую ткань рассматривают как эндокринноактивную ткань, в которой секреция адипокинов тесно связана с активностью РАСС (прежде всего ангиотензина). Поэтому именно действие ИАПФ на уровне самого адипоцита способно положительно влиять на продукцию адипокинов, что гидрофильные ИАПФ по определению сделать не могут.
Среди ИАПФ с высокой липофильностью наиболее изученными при лечении артериальной гипертензии и метаболического синдрома являются периндоприл (Престариум А®) и рамиприл.
Периндоприл (Престариум А®) наглядно продемонстрировал свои преимущества перед эналаприлом и лозартаном в нескольких исследованиях [3, 4, 5]. Было показано, что терапия периндоприлом (Престариум А®) больных с артериальной гипертензией и метаболическим синдром позволяет достичь лучшего, чем при использовании эналаприла и лозартана, контроля АД, более выраженной кардио-, ангио- и нефропротекции, улучшения показателей липидного, углеводного обменов, уменьшения инсулинорезистентности и воспаления, а также положительного влияния на один из ключевых адипокинов при ожирении — лептин.
Рамиприл продемонстрирвал свои преимущества у пациентов с артериальной гипертензией и метаболическим синдромом в международном исследовании MICRO-HOPE и российском исследовании ХАРИЗМА.
Блокаторы рецепторов ангиотензина II
Известно, что БРА (сартаны) более полно, чем ИАПФ подавляют активность ренин-ангиотензин-альдостероновой системы и не влияют на систему брадикинина. По антигипертензивной эффективности ИАПФ и БРА равнозначны, но последние имеют лучший профиль переносимости, т.к. не вызывают кашель, ангионевротический отек. БРА обеспечивают более высокую приверженность к терапии среди больных с АГ из-за лучшего профиля переносимости, отсутствия «ускользания» гипотензивного эффекта.
БРА обладают выраженным кардио- и нефропротективным действием: предотвращают гипертрофию левого желудочка, увеличивают продолжительность периода удержания синусового ритма при пароксизмальной форме фибрилляции предсердий, уменьшают степень микроальбуминурии и протеинурии, замедляют прогрессирование сердечной и почечной недостаточности. При длительном приеме БРА уменьшают толщину интимы-медии сонных артерий и объем крупных атеросклеротических бляшек (исследование МORE с телмисартаном).
Значимое снижение риска развития СД при терапии БРА установлено также в исследованиях LIVE, VALUE, CHARM, ALPIN. В исследовании LIFE снижение относительного риска развития новых случаев СД на фоне приема лозартана составило 25%, в SCOPE при терапии эпросатартаном — 20% и в CHARM при терапии кандесартаном — 22%. Данные мета-анализа также показали, что терапия БРА сопровождается снижением развития новых случаев СД [2].
При этом отмечено значимое снижение частоты развития сердечно-сосудистых осложнений при лечении БРА больных АГ с СД (LIFE, IDNT, RENAAL).
Важным преимуществом терапии БРА в свете эпидемии метаболического синдрома является то, что число АТ1-рецепторов и их чувствительность к ангиотензину II резко возрастает при ожирении, гиперинсулинемии и дислипидемии.
Важным механизмом действия БРА является модуляция активности PPARγ-рецепторов, ответственных за гомеостаз глюкозы, метаболизм липидов и регулирование уровня АД. Этот эффект обеспечивает не только снижение АД, но и нормализацию уровней глюкозы, инсулина и триглицеридов. Причем результаты ряда исследований свидетельствуют об уменьшении инсулинорезистентности тканей за счет стимуляции ядерных PPARγ-рецепторов клеток жировой, мышечной тканей и гепатоцитов, и этот эффект сопоставим с действием пероральных гипогликемических препаратов.
Таким образом, существуют убедительные предпосылки к широкому использованию класса БРА при метаболическом синдроме. В то же время перед практическим врачом встает проблема дифференцированного выбора конкретного препарата для конкретного пациента. В связи с этим целесообразно рассмотреть клинико-фармакологические особенности представителей БРА. Тем более что существенные внутриклассовые различия между ними находят новые подтверждения [5]. Так, в клиническом исследовании сравнивали два препарата из группы БРА (телмисартан и лозартан). В ходе исследования было установлено, что телмисартан, в отличие от лозартана, уменьшает концентрацию свободной глюкозы крови, несвязанного инсулина и HbA1c, тем самым выявляя основные внутриклассовые различия между препаратами по потенциальному улучшению метаболических нарушений у больных с МС [6]. Лозартан
В течение последнего десятилетия появились многочисленные и убедительные данные о тесной взаимосвязи между повышением уровня мочевой кислоты и увеличением риска сердечно-сосудистых осложнений при артериальной гипертензии, метаболическом синдроме, сахарном диабете 2 типа. При этом доказана связь меду нарушением обмена мочевой кислоты и эндотелиальной дисфункцией [7]. По данным PIUMA Study, наличие гиперурекемии повышает риск кардиоваскулярных осложнений в 1,73 раза, а риск смертности — в 1,96 раза. Распространенность ГУ при сочетании артериальной гипертензии и метаболического синдрома составляет 37,8%, а при его отсутствии — 22% [8]. При этом длительность заболеваний не влияет на частоту ГУ. У пациентов с уровнем мочевой кислоты свыше 300 мкмоль/л более выражены метаболические факторы риска, которые находятся в прямой зависимости от степени повышения мочевой кислоты. Лозартан блокирует две основные транспортные системы эпителиоцитов дистальных канальцев, участвующих в реабсорбции уратов (урат/лактат и урат/хлорид), и защищает структуры почечного тубулоинтерстиция от повреждающего действия уратов. При применении лозартана экскреторный пул мочевой кислоты увеличивается только за счет торможения реабсорбции уратов без увеличения фильтрации, что принципиально отличает его от классических урикозурических средств, при применении которых фильтрация уратов возрастает и повышается риск развития нефролитиаза. Показано, что урикозурической активностью обладает сам лозартан, а не его активный метаболит E–3174 [9]. Следовательно, она обусловлена особенностями молекулы, а не блокадой АТ1–рецептора, что принципиально важно при анализе класс-специфических эффектов этой группы антигипертензивных средств. Исследование LIFE, которое оценивало влияние лозартана и атенолола на сердечно-сосудистые осложнения и смертность у больных артериальной гипертензией с высоким риском и с гипертрофией левого желудочка, также позволило изучить связь исходного уровня мочевой кислоты с другими факторами риска и прогнозом заболевания и стало первым крупномасштабным исследованием, продемонстрировавшим, что снижение уровня мочевой кислоты при терапии лозартаном связано с положительным влиянием на частоту осложнений при лечении артериальной гипертензии.
Валсартан
В исследовании NAVIGATOR study было показано, что у пациентов с нарушением толерантности к глюкозе и факторами риска терапия валсартаном приводит к относительному снижению на 14% и абсолютному снижению на 3,8% частоты новых случаев СД [10].
Отличительной чертой валсартана является его положительное влияние на сексуальную функцию у мужчин и женщин [11,12]. Это обусловлено его способностью проявлять прямой вазодилатирующий эффект, улучшать эндотелиальную функцию и микроциркуляцию, снижать объем соединительной ткани в кавернозных телах, повышать уровень тестостерона у мужчин и опосредованно через метаболиты ангиотензина II (ангиотензин IV) влиять на дофаминергическую систему, участвующую в регуляции полового поведения.
Кандесартан
Метаболические эффекты длительной гипотензивной терапии кандесартаном изучались в исследовании ALPINE [13]. При сравнении с гидрохлортиазидом в группе кандесартана было выявлено снижение уровня инсулина, глюкозы в крови, триглицеридов и повышение ЛПВП. В группе гидрохлортиазида по сравнению с группой кандесартана было также отмечено повышение соотношений ХС ЛПНП/ХС ЛПВП и аполипопротеин В/аполипопротеин А-I, что указывает на ухудшение липидного профиля. На фоне этих изменений сахарный диабет был диагностирован у 4,1% больных в группе гидрохлортиазида и лишь у 0,5% больных в группе кандесартана, а метаболический синдром был диагностирован у 18 больных в группе гидрохлортиазида и лишь у 5 больных в группе кандесартана. Отличительной чертой препарата является наличие доказательной базы эффективного применения при хронической сердечной недостаточности, в том числе в подгруппе пациентов с нарушением углеводного обмена.
Ирбесартан
Нефропротективный эффект и способность препарата уменьшать альбуминурию доказана в крупных исследованиях (IRMA, IDNT). Но важной особенностью ирбесартана является его способность обеспечивать достижение целевого АД при метаболическом синдроме у 70 % пациентов. При этом у всех отмечено уменьшение окружности талии, снижение исходно повышенных уровней инсулина, глюкозы и липидов крови. Причем необходимо отметить, что эти сдвиги наиболее выражены при сочетании у больного артериальной гипертензии и метаболического синдрома [14]. Схожие результаты были получены и в другом исследовании [15]. Кроме того, недавние исследования показали, что ирбесартан и телмисартан действуют как частичные агонисты γ-рецептора активатора пролиферации пероксисом (PPARγ) в концентрациях, достигаемых при пероральном приеме, и дозах, рекомендуемых для лечения АГ, что делает возможным их использование для повышения чувствительности к инсулину [16]. Телмисартан
Телмисартан проявляет максимальную активность в отношении PPAR по сравнению с другими БРА и обладает максимальной липофильностью. PPARγ играют ключевую роль в метаболизме и энергообмене жировой ткани – создании запаса липидов в белой жировой ткани и усилении расхода энергии в буром жире. PPARγ участвуют также в дифференцировке адипоцитов и в регуляции метаболизма глюкозы посредством улучшения чувствительности к инсулину, являясь связующим звеном в метаболизме липидов и углеводов. Применение телмисартана может предотвращать развитие атеросклероза путем снижения содержания висцерального жира, подавления воспаления сосудов и повышения уровня адипонектина, особенно у пациентов с метаболическим синдромом.
В недавно опубликованном мета-анализе 10 рандомизированных исследований с участием 546 пациентов с метаболическим синдромом было показано, что телмисартан достоверно снижает уровень глюкозы натощак, гиперинсулинемию, гликированный гемоглобин и повышает чувствительность к инсулину и уровень адипонектина [17].
Важно отметить, что такое же положительное влияние на все указанные показатели, а также на липиды и резистин телмисартан оказывает и на фоне терапии розиглитазоном [18]. Кроме этого, только телмисартан в сочетании с розувастатином уменьшает инсулинорезистетность и уровень С-реактивного белка в отличие от комбинации этого статина с ирбесартаном и олмесартаном [19].
Таким образом, анализ доказательной базы применения БРА при метаболическом синдроме, особенностей их клинической фармакологии и опыта практического применения позволяет предложить практическому врачу простой алгоритм их дифференцированного применения при этом состоянии (рис. 3). Антагонисты кальция
Как известно, в этой группе выделяют дигидропиридиновые (нифедипидин, амлодипин, фелодипин, лацидипин) и недигидропиридиновые (верапамил и дилтиазем) антагонисты кальция. Представители первой подгруппы на фоне снижения АД, развивающегося за счет периферической вазодилатации, могут увеличивать частоту сердечных сокращений (ЧСС) и способствовать активации САС. Представители второй группы, сохраняя выраженную антигипертензивную активность, обладают значительно менее выраженным периферическим вазодилатирующим действием, чем дигидропиридиновые антагонисты кальция. Более того, они способны уменьшать ЧСС (за счет подавления активности автоматизма синусового узла) и уменьшать активность САС (данные исследования VAMPHYR), что важно для пациентов с ожирением. Необходимо отметить, что, по данным многих крупных исследований, антагонисты кальция достоверно снижают число новых случаев сахарного диабета (INVEST, INSIGHT, ALLHAT), способны уменьшать гипертрофию левого желудочка и обладают антисклеротическим эффектом (VHAS).
Диуретики
Одним из основных механизмов повышения АД при артериальной гипертензии на фоне метаболического синдрома является гиперволемия, возникающая вследствие повышенной реабсорбции натрия и воды в проксимальных отделах почечных канальцев на фоне гиперинсулинемии и повышения сосудистого сопротивления. Поэтому, диуретики могли бы стать одним из основных классов антигипертензивных препаратов, применяющихся при данной патологии. Однако несомненные достоинства классических тиазидных диуретиков оказываются явно недостаточными для того, чтобы компенсировать их негативные (прежде всего метаболические эффекты — гипокалиемию, ухудшение углеводного, липидного и пуринового обменов).
Согласно результатам клинических наблюдений, все тиазидные диуретики ухудшают углеводный обмен, даже в суточной дозе 12.5 мг. При этом чем выше исходный уровень гликемии, тем в большей степени он повышается на фоне их применения. У лиц молодого возраста нарушение толерантности к глюкозе развивается в среднем через 5 лет непрерывного приема тиазидных диуретиков, а у лиц пожилого возраста — через 1 – 2 года после начала их применения. В случае сопутствующего сахарного диабета показатели гликемического контроля ухудшаются уже в течение первых нескольких дней от начала приема тиазидных диуретиков. Помимо неблагоприятного влияния на углеводный обмен тиазидные диуретики могут оказывать негативное действие на липидный и пуриновый обмены.
Особняком среди диуретиков стоит индапамид ретард (Арифон ретард), который в отличие от классических тиазидных диуретиков не оказывает отрицательного влияния на метаболизм глюкозы, липидов и мочевой кислоты. Так, по данным российского многоцентрового исследования МИНОТАВР (619 пациентов с метаболическим синдромом и артериальной гипертензией) он проявил себя как препарат, способный эффективно снижать уровень АД и оказывать положительное влияние на показатели углеводного, липидного и пуринового обмена. При этом необходимо иметь в виду, что индапамид ретард (Арифон ретард) обладает доказанным и выраженным кардио-, ангио- и нефропротективным действием, что делают его в группе диуретиков препаратом выбора для лечения пациентов с ожирением и нарушениями углеводного, липидного и пуринового обмена как при моно-, так и при комбинированной терапии.
Бета-адреноблокаторы
Повышение активности САС у пациентов с ожирением диктует необходимость применения β — блокаторов. Однако неселективные β — блокаторы (атенолол, пропранолол) негативно влияют на углеводный и липидный обмен. Кроме этого, β — блокаторы (в том числе и селективные β1-блокаторы в высоких дозах), блокируя β — адренорецепторы поджелудочной железы, тормозят высвобождение инсулина. Так как β-блокаторы вызывают развитие НТГ и прибавку в весе, их использование при неосложненной гипертензии и ожирении не рекомендуется в качестве первой линии терапии. Однако эта группа препаратов может применяться при ожирении и артериальной гипертензии в тех случаях, когда не удается добиться целевого уровня АД из-за выраженной активации САС и тахикардии.
«Новые» высокоселективные β1-блокаторы (бисопролол, карведилол, небиволол) практически лишены тех неблагоприятных побочных эффектов, которые ограничивали их широкое применение у пациентов с нарушением углеводного и липидного обмена. Кроме этого, небиволол обладает уникальным свойством увеличивать продукцию NO и уменьшать проявления эндотелиальной дисфункции, которая характерна для пациентов с ожирением. Помимо этого, препарат оказывает благоприятное влияние на показатели углеводного обмена (снижение уровня триглицеридов) и церебральную гемодинамику, что позволяют существенно расширить возможности его применения при артериальной гипертензии на фоне метаболического синдрома. У небиволола отсутствует «антилипазный» эффект и он снижает общее и периферическое сосудистое сопротивление, улучшает регионарный кровоток, почечную перфузию, скорость клубочковой фильтрации, повышает чувствительность периферических тканей к инсулину. Поэтому среди бета-адреноблокаторов препаратом выбора при сочетании артериальной гипертензии и метаболического синдрома является небиволол.
Агонисты имидазолиновых рецепторов
Предпосылкой к назначению агонистов I2-имидазолиновых рецепторов пациентам с ожирением и артериальной гипертензией является их способность повышать чувствительность тканей к инсулину и улучшать углеводный обмен. При этом, по данным российского многоцентрового исследования АЛМАЗ, у больных с метаболическим синдромом терапия моксонидином достоверно улучшала показатели липидного и углеводного обмена, чувствительность тканей к инсулину, способствовала снижению массы тела и уровня лептина в крови и улучшению функции эндотелия сосудов. Причем эти положительные изменения были сопоставимы по своей выраженности с терапией метформином.
Альфа – адреноблокаторы
Альфа-адреноблокаторы (несмотря на результаты исследования ALLHAT) сохраняют свой терапевтический потенциал при лечении артериальной гипертензии у больных с ожирением, благодаря своей способности уменьшать инсулинорезистентность, улучшать углеводный и липидный обмен и оказывать положительное влияние на почечную гемодинамику. Однако применение должно ограничиваться только использованием его в комбинации с другими антигипертензивными средствами.
В результате анализа данных клинических исследований, доказательной базы и особенностей клинической фармакологии антигипертензивных препаратов можно предложить практическому врачу алгоритм дифференцированного их применения при артериальной гипертензии и метаболическом синдроме (рис. 4).
Литература
1. ESH/ESC Guidelines for the management of arterial hypertension . Journal of Hypertension 2013; 31:1281–1357. 2. Elliott W., Meyer P. Incident diabetes in clinical trials of antihypertensive drugs: a network meta-analysis. Lancet 2010; 369: 201 – 207. 3. Krysiak1 R., Sierant1 M.., et al. The effect of angiotensin-converting enzyme inhibitors on plasma adipokine levels in normotensive patients with coronary artery disease. Pol J Endocrinol 2010; 61 (3): 280–286 4. Krysiak1 R., Sierant1 M.., et al. The effect of perindopril and enalapril on plasma resistin levels in normotensive patients with coronary heart disease. Pol J Endocrinol 2010; 61 (6): 683–690 5. Nedogoda S., Ledyaeva A.,Chumachok E., Tsoma V., Mazina G., Salasyuk A., Barykina I. Randomized Trial of Perindopril, Enalapril, Losartan And Telmisartan in Overweight or Obese Patients With Hypertension // Clin Drug Investig 2013, 33:553–561 6. Vitale С., Mercuro G., et al. Metabolic effect of telmisartan and losartan in hypertensive patients with metabolic syndrome. Cardiovascular Diabetology 2005; 4:6-11. 7. Лебедева М.В., Стахова Т.Ю., Минакова Е.Г., Зайцева Л.И., Северова М.М., Пулин А.А. Функция эндотелия у больных с артериальной гипертензией и нарушением обмена мочевой кислоты // Вестник Российской АМН. 2010. №12. С. 44-46. 8. Кобалава Ж.Д., Котовская Ю.В., Толкачева В.В., Мальто А.С. Мочевая кислота – ключевой компонент кардиоренометаболического континуума // Кардиоваскулярная терапия и профилактика 2008. №4.95-106. 9. Alderman M., Aiyer K.J. Uric acid: role in cardiovascular disease and effects of losartan. Curr Med Res Opin 2004; 20 (3): 369–379. 10. NAVIGATOR Study Group. Effect of valsartan on the incidence of diabetes and cardiovascular events. N Engl J Med 2010; 366:1477-90. 11. Dusing R. Effect of the angiotensin II antagonist valsartan on sexual function in hypertensive men. Blood Press Suppl 2003;2:29-34. 12. Fogari R., Preti P., Derosa G. et al. Effect of antihypertensive treatment with valsartan or atenolol on sexual activity and plasma testosterone in hypertensive men. Eur J Clin Pharmacol 2002;58(3):177-80. 13. Lindholm L.H., Persson M., Alaupovic P., Carlberg B. Metabolic outcome during 1 year in newly detected hypertensives: results of the Antihypertensive Treatment and Lipid Profile in a North of Sweden Efficacy Evaluation (ALPINE study). J Hypertension 2003;21(8):1563-1574. 14. Мамирбаева К.М., Мычка В.Б., Сергиенко В.Б., Чазова И.Е. Метаболический синдром и антагонисты рецепторов ангиотензина II. // Кардиоваскулярная терапия и профилактика 2007. №2. С.42-51. 15. Kintscher U., Bramlage P., et al. Irbesartan for the treatment of hypertension in patients with the metabolic syndrome: A sub analysis of the Treat to Target post authorization survey. Prospective observational, two armed study in 14,200 patients. Cardiovascular Diabetology 2007; 6: 12-16. 16. Benson SC, Pershadsingh HA, Ho CI, Chittiboyina A, Desai P, Pravenec M, Qi N, Wang J, Avery MA, Kurtz TW: Identification of telmisartan as a unique angiotensin II receptor antagonist with selective PPARgamma-modulating activity. Hypertension 2004, 43(5):993-1002 17. Takagi H, Niwa M, Mizuno Y, Goto SN, Umemoto T; ALICE (All-Literature Investigation of Cardiovascular Evidence) Group. Telmisartan as a metabolic sartan: the first meta-analysis of randomized controlled trials in metabolic syndrome. J Am Soc Hypertens. 2013,7(3):229-35 18. Derosa G., Fogari D., et al. Metabolic effects of telmisartan and irbesartan in type 2diabetic patients with metabolic syndrome treated with rosiglitazone. Journal of Clinical Pharmacy and Therapeutics 2007; 32: 261–268. 19. Rizos CV, Milionis HJ, Kostapanos MS, et al. Effects of rosuvastatin combi-ned with olmesartan, irbesartan, or telmisartan on indices of glucose metabolism in Greek adults with impaired fasting glucose, hypertension, and mixed hyperlipidemia: a 24-week, randomized, open-label, prospectivestudy. Clin Ther 2010; 32:492-505.