Запись по телефону: +7 (343) 355-56-57
+7
- О заболевании
- Стоимость услуг
- Записаться
- О заболевании
- Цены
- Записаться
Артериальное давление (АД)
— один из показателей здоровья человека. Его повышение называется артериальной гипертензией (АГ). АГ разделяют на гипертоническую болезнь (или истинную АГ) и симптоматическую АГ (повышение АД на фоне какого-либо заболевания).
Нормальными значениями уровня артериального давления являются цифры 120/80 мм рт. ст. В зависимости от уровня выделяют различные степени АГ. Но главным критерием тяжести гипертонии является не столько высокое артериальное давление, сколько поражение органов-мишеней. Ими обычно оказываются те органы, которые имеют хорошо развитую сосудистую сеть и хорошо кровоснабжаются- головной мозг, сетчатка глаз, сердце, почки, периферические артерии нижних конечностей. Именно поэтому выделяют степени и стадии АГ – в зависимости от уровня повышения АД и поражения органов – мишеней соответственно.
Но, вне зависимости от причины повышения, АГ всегда нуждается в коррекции. Необходимо выделять экстренное, угрожающее жизни повышение АД и артериальное давление, не нуждающееся в срочном снижении.
Экстренное, угрожающее жизни повышение артериального давления, сопровождающееся следующими симптомами:
- интенсивная головная боль, тошнота, рвота
- нарушение сознания
- нарушение зрения, слуха, внезапно развившиеся
- одышка, удушье
- боль в груди
- нарушения ритма сердца
- впервые зарегистрированные индивидуально высокие цифры АД
- у пожилых дюдей. Так как высокое артериальное давление приводит к тем симптомам, которые указаны в пункте 1
В случае жизнеугрожающего роста артериального давления следует немедленно вызвать скорую медицинскую помощь.
Состав и форма выпуска
Лекарственное средство продается в аптеке в виде небольших таблеток для перорального введения. Внешне они белого оттенка с растворимой тонкой оболочкой. Фасуется в блистеры по 14 штук и вторичную картонную упаковку. В одной пачке содержится 1-2 ячейки по 14-28 таблеток и прилагается инструкция по применению.
Действующим компонентом средства выступает моксонидин. Его количество в 1 таблетке составляет 200 мкг.
Дополнительные вещества: масло касторки, целлюлоза, магния стеарат, твин 80, клуцел и аэросил.
Фармакологическое действие
Препарат относится к группе антигипертензивных средств. Является прямым агонистом рецепторов имидазолинов. При однократно применении помогает одновременно восстанавливать уровень диастолического и систолического давления. При этом не изменяет деятельность сердца и не влияет на частоту сердечных сокращений.
Лекарственное средство обладает высокой усвояемостью вне зависимости от времени приема пищи. Биологическая доступность препарата не менее 88%. Наивысшая концентрация препарата в красном русле отмечается через 30 минут или максимум 3 часа.
Моксонидин (Moxonidine)
Всасывание
После приема внутрь моксонидин быстро и почти полностью абсорбируется в верхних отделах желудочно-кишечного тракта. Абсолютная биодоступность составляет приблизительно 88%, что указывает на отсутствие значительного эффекта «первого» прохождения. Время достижения максимальной концентрации — около 1 часа. Прием пищи не оказывает влияния на фармакокинетику препарата.
Распределение
Связь с белками плазмы крови составляет 7,2%.
Метаболизм
Основной метаболит — дегидрированный моксонидин. Фармакодинамическая активность дегидрированного моксонидина — около 10% по сравнению с моксонидином.
Выведение
Период полувыведения (Т1/2) моксонидина и метаболитов составляет 2,5 и 5 ч, соответственно. В течение 24 ч свыше 90% моксонидина выводится почками (около 78% — в неизмененном виде и 13% — в виде дегидриромоксонидина, другие метаболиты в моче не превышают 8% от принятой дозы). Менее 1% выводится через кишечник.
Фармакокинетика у пациентов с артериальной гипертензией
По сравнению со здоровыми добровольцами у пациентов с артериальной гипертензией не отмечается изменений фармакокинетики моксонидина.
Фармакокинетика в пожилом возрасте
Отмечены клинически незначимые изменения фармакокинетических показателей моксонидина у пожилых пациентов, вероятно обусловленные снижением интенсивности его метаболизма и/или несколько более высокой биодоступностью.
Фармакокинетика у детей
Моксонидин не рекомендуется для применения у пациентов моложе 18 лет, в связи с чем в этой группе фармакокинетические исследования не проводились.
Фармакокинетика при почечной недостаточности
Выведение моксонидина в значительной степени коррелирует с клиренсом креатинина (КК). У пациентов с умеренной почечной недостаточностью (КК в интервале 30-60 мл/мин) равновесные концентрации в плазме крови и конечный Т1/2 приблизительно в 2 и 1,5 раза выше, чем у лиц с нормальной функцией почек (КК более 90 мл/мин).
У пациентов с тяжелой почечной недостаточностью (КК менее 30 мл/мин) равновесные концентрации в плазме крови и конечный Т1/2 в 3 раза выше, чем у пациентов с нормальной функцией почек. Назначение многократных доз моксонидина приводит к предсказуемой кумуляции в организме пациентов с умеренной и тяжелой почечной недостаточностью.
У пациентов с терминальной стадией почечной недостаточности (КК менее 10 мл/мин), находящихся на гемодиализе, равновесные концентрации в плазме крови и конечный Т1/2 соответственно в 6 и 4 раза выше, чем у пациентов с нормальной функцией почек.
У пациентов с умеренной почечной недостаточностью максимальная концентрация моксонидина в плазме крови выше в 1,5-2 раза.
У пациентов с нарушениями функции почек дозировка должна подбираться индивидуально.
Моксонидин в незначительной степени выводится при проведении гемодиализа.
Противопоказания
Запрещено принимать лекарство при следующих состояниях:
- Индивидуальная непереносимость действующего или вспомогательного компонентов.
- Острая форма брадикардии.
- Тяжелое течение аритмии.
- Глаукома.
- Психические расстройства.
- Недостаточность сердечной деятельности.
- Перенесенный ранее отек Квинке.
- Период вынашивания ребенка и грудного вскармливания.
- Дети до 18 лет.
- Нарушение работы печени и почек.
- Стенокардия.
- Недостаточность лактозы или ее непереносимость.
- Различные патологии кровеносной системы.
Побочные эффекты
В результате лечения Моксонидином, у пациентов могут возникнуть следующие побочные реакции:
- Высокая утомляемость, недомогание.
- Мигрень.
- Расстройство сна — бессонница или сонливость.
- Головокружение, головная боль.
- Диспептические проявления — сухость в ротовой полости, дискомфортные ощущения в эпигастрии, тошнота, рвота, нарушение стула.
- Повышенная нервозность и раздражительность.
- Отечность периферических тканей.
- Резкое понижение пульса и давления.
- Аллергические признаки — кожная сыпь и сильный зуд.
Analysis of efficacy and safety of moxonidine in patients with hypertension and hypertensive crises
Артериальная гипертензия (АГ) является самым распространенным заболеванием в Российской Федерации. При этом в нашей стране сохраняется устойчивая тенденция неуклонного роста числа вызовов скорой медицинской помощи по поводу гипертонических кризов, являющихся наиболее серьезным осложнением АГ (1, 2, 3). Так, в целом по Российской Федерации за последние годы число вызовов бригад скорой медицинской помощи по поводу гипертонических кризов (ГК) увеличилось в среднем в 1,5 раза, составляя до 20% всех причин вызовов (4,5%), а общее число вызовов за год доходит до 50 млн (6,7).
Таким образом, оказание эффективной и, в то же время, безопасной неотложной терапии пациентам с гипертоническими кризами остается актуальной проблемой, требующей постоянного анализа и усовершенствования. В связи с появлением новых антигипертензивных препаратов и результатов рандомизированных многоцентровых исследований, внедрение их в практику, несомненно, будет способствовать улучшению прогноза и качества жизни пациентов с АГ.
К сожалению, ряд антигипертензивных препаратов, эффективно снижая АД, могут оказывать неблагоприятное метаболическое действие, нивелируя, тем самым, положительные качества препаратов. Так, бета-адреноблокаторы, успешно купирующие гиперактивность симпатической нервной системы, способны ухудшать углеводный обмен, провоцируя гипергликемии, (вплоть до развития гипергликемической комы у пациентов с сахарным диабетом (8). Провоцируя бронхоспазм бета-адреноблокаторы могут ухудшать течение бронхиальной астмы и хронических обструктивных заболеваний.
В связи с ведущей ролью симпатической гиперактивности в развитии артериальной гипертензии и гипертонических кризов в последнее время в клиническую практику активно внедряются симпатолитики нового поколения, такие как моксонидин и рилменидин.
Симпатолитики
Симпатолитики снижают АД, оказывая избирательное действие на вазомоторные центры продолговатого мозга, обеспечивающие регуляцию симпатического тонуса (11, 12, 13). Свое начало эта фармакологическая группа берет с метилдопы и клонидина, позднее были синтезированы моксонидин (физиотенз) и рилменидин. В связи с различиями точек приложения и фармакологических эффектов симпатомиметики принято разделять на препараты I поколения или «старые» и препараты II поколения или «новые».
Как видно из табл. 1 и рис. 1, метилдопа оказывает влияние исключительно на альфа2 — адренергические рецепторы, расположенные на нейронах ядер одиночного тракта продолговатого мозга. Клонидин является смешанным агонистом, так как наряду с альфа2 — адренорецепторами обладает также способностью к стимуляции I1— имидазолиновых рецепторов, расположенных в вентролатеральных отделах продолговатого мозга (14).
Таблица 1.
Точки приложения эффектов симпатолитиков
| Лекарственный препарат | Рецепторы в продолговатом мозге |
| Метилдопа | Альфа2-адренорецепторы |
| Клонидин | Альфа2-адренорецепторы+I1-имидазолиновые рецепторы |
| Моксонидин | I1-имидазолиновые рецепторы >>альфа2— адренорецепторы |
| Рилменидин | I1-имидазолиновые рецепторы >альфа2— адренорецепторы |
Рисунок 1. Точки приложения и антигипертензивное действие симпатолитиков
Препараты II поколения являются селективными агонистами I1-имидазолиновых рецепторов. В отличие от «старых» симпатомиметиков новые препараты, в особенности моксонидин, обладает низкой аффинностью к альфа2-адренорецепторам в стволе мозга (15, 16). Вследствие этого значительно снижается риск развития побочных эффектов, таких как седативное действие и сухость во рту.
Избирательность моксонидина к I1-имидазолиновым рецепторам примерно в 70 раз превосходит его избирательность по отношению к альфа2-адренорецепторам, в то время как рилменидин менее избирателен, а потому и менее эффективен (17). Известно также, что взаимодействие препаратов центрального действия с альфа2-адренорецепторами в зонах мозга, ответственно за проблемы, связанные с развитием побочных эффектов (седация, депрессия, сухость во рту и т.п.) характерно для «старых» симпатомиметиков (18, 19, 20). В терапевтических дозах моксонидин лишен побочных эффектов и вызывает дозозависимое снижение АД без развития синдрома отмены и с незначительным изменением частоты сердечных сокращений (21). Выявлено также снижение уровня ренина в плазме крови и усиление натрийуреза, что, вероятно, опосредовано стимуляцией имидазолиновых рецепторов почек (22).
Моксонидин снижает уровень ренина, ангиотензина II и альдостерона в плазме крови (22). Данные эффекты имеют особое значение, так как уменьшение активности ренин-ангиотензин-альдостероновой системы (РААС) предупреждает развитие и прогрессирование ремоделирования сердца и сосудов(23, 24, 25, 26).
Снижение гиперактивности симпатической нервной системы на фоне лечения моксонидином сопровождается повышением чувствительности тканей к инсулину, улучшением углеводного и липидного обмена, в частности, снижением уровня глюкозы плазмы крови и лептина сыворотки крови (27, 28). Положительное влияние моксонидина на углеводный и липидный обмены делает его препаратом выбора для лечения АГ у пациентов, страдающих сахарным диабетом и метаболическим синдромом.
По данным многочисленных двойных слепых рандомизированных исследований, моксонидин по антигипертензивной эффективности не уступал диуретикам, бета-адреноблокаторам, антагонистам кальция и ингибиторам АПФ, а по переносимости достоверно превосходит прежние препараты центрального действия (29-35).
Важно отметить стабильность антигипертензивного действия моксонидина — отношение остаточного снижения АД к максимальному снижению АД — этот показатель должен быть не менее 50%. У моксонидина он составляет 70%.
При применении моксонидина у пациентов с АГ наблюдается двойной механизм действия — препарат обеспечивает как краткосрочный (в основном за счет воздействия на симпатические центры головного мозга), так и долгосрочный контроль АД (за счет подавления выброса ренина и улучшения экскреторной функции почек). Так, разовая пероральная доза моксонидина (0,4 мг) вызвала статистически достоверное снижение АД у пациентов с АГ в среднем с 176/105 мм рт. ст. до 158/95 мм рт. ст. (36). При этом антигипертензивное действие препарата сопровождалось снижением исходно повышенного общего сосудистого сопротивления с 1695 до 1427 дин. сек/см5, в то время как сердечный выброс достоверно не изменялся (рис. 2).
Рисунок 2. Влияние моксонидина на сердечный выброс и общее сосудистое сопротивление (по V. Mitrovic и соавт., 1991)
Выявлена также интересная особенность моксонидина — у пациентов с АГ более высокий исходный уровень АД ассоциируется с более сильным его снижением. В связи с этим, перспективным направлением применения в клинической практике рассматривается возможность купирования моксонидином гипертонических кризов. Кроме того, отмечается эффективность и безопасность применения моксонидина при АГ и ряде сопутствующих заболеваний, таких как хроническая обструктивная болезнь легких (ХОБЛ), сахарный диабет, метаболический синдром и др.
Фармакокинетика моксонидина
При приеме внутрь абсорбция моксонидина из желудочно-кишечного тракта составляет 90% (37). Максимальная концентрация в плазме крови после однократного приема 0,2 мг препарата достигается через 60 мин. (36, 37). Биодоступность — 88%. Прием пищи не оказывает влияния на фармакокинетику моксонидина. Полупериод выведения моксонидина и метаболитов составляет 2,5 и 5 часов соответственно. В течение 24 часов более 90% препарата выводится почками (37). Моксонидин не кумулируется при длительном применении.
Многократное назначение моксонидина не приводит к кумуляции в организме больных, включая больных с почечной недостаточностью средней степени тяжести (39). На поздних стадиях у пациентов с терминальной почечной недостаточностью (клиренс креатинина менее 10 мг/мин), находящихся на гемодиализе, концентрация в плазме крови и конечный полупериод выведения в плазме крови (Т1/2), соответственно, в 6 и 4 раза оказываются выше, чем у пациентов с нормальной функцией почек. У таких пациентов дозу препарата следует подбирать индивидуально. Обнадеживающие результаты, подтверждающие ренопротективные свойства моксонидина были получены J. Radermacher и соавт. (40). У 601 пациента, перенесшего аллотрансплантацию почки, терапия моксонидином приводила к снижению риска недостаточного аллотрансплантата на 70%.
Применение моксонидина в клинической практике
В исследование TOPIC (Ttial of Physiotens in Combination), проведенном в Великобритании на 138 клинических базах (42), было включено 566 пациентов с АГ в возрасте 18-80 лет. При назначении моксонидина в дозе 0,2 мг или 0,4 мг в день надежный контроль при монотерапии был достигнут у 294 пациентов (52%), у остальных пациентов — при комбинированной терапии (в сочетании с амлодипином или эналаприлом). В ходе исследования препарат зарекомендовал себя эффективным и хорошо переносимым как в условиях монотерапии, так и комбинированной терапии.
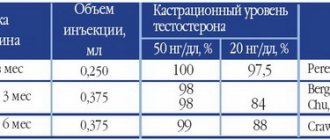
Высокая антигипертензивная эффективность моксонидина подтверждена при лечении пациентов с неосложненным гипертоническим кризом. Так, при сублингвальном назначении моксонидина в дозе 0,4 мг эффективное снижение АД при хорошей переносимости препарата достигалась у 90% пациентов (5). Как видно на рис. 3, существенное снижение систолического АД и диастолического АД после однократного приема препарата отмечается уже через 20 мин и достигает максимума через 1,5 часа.
Рисунок 3. Изменения САД (а) и ДАД (б) при сублингвальном применении 0,4 мг моксонидина:до лечения (0); через 20 и 30 мин; через 1,5 и 3 ч после приема (по В. В. Руксину и О. В. Гришину, 2011)
САД — систолическое артериальное давление; ДАД — диастолическое артериальное давление
Важно отметить, что у обследованных пациентов отсутствовал синдром «рикошета» и динамический контроль уровня АД подтвердил устойчивый и длительный характер антигипертензивного действия моксонидина.
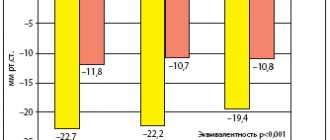
Выявлено положительное влияние моксонидина на течение АГ при лечении весьма трудной для антигипертензивной терапии пациентов, а именно — пациентов с ХОБЛ (43). Как правило, таким пациентам противопоказаны бета-адреноблокаторы, а также ингибиторы АПФ, способные провоцировать кашель и усиление бронхиальной обструкции. При исследовании 40 пациентов артериальной гипертензией на фоне ХОБЛ лечение моксонидином сопровождалось улучшением гемодинамики большого и малого круга кровообращения. Так, снижение систолического АД и диастолического АД составило 15,4 и 17,4% соответственно, достигая при этом нормальных значений. Частота пульса в процессе лечения оставалась в пределах нормы и существенно не изменялась.
Таким образом, селективный ингибитор I1-имидазолиновых рецепторов моксонидин (физиотенз) может применяться в качестве универсального антигипертензивного препарата, эффективного как для купирования гипертонических кризов, так и для длительного лечения артериальной гипертензии. В отличие от «старых» препаратов центрального действия, таких как клонидин, метилдопа, моксонидин не вызывает серьезных нежелательных явлений; отсутствуют также гипотензивные эффекты «первой дозы» и синдром рикошета. Моксонидин может рассматриваться препаратом выбора для лечения артериальной гипертензии и неосложненных гипертонических кризов у пациентов с сахарным диабетом, метаболическим синдромом и хроническими обструктивными заболеваниями легких.
С 2010 г. под эгидой секции ВНОК «Неотложная кардиология» проводится рандомизированное многоцентровое сравнительное исследование эффективности моксонидина у больных с неосложненным гипертоническим кризом. Исследование проводится в 14 клинических центрах в разных регионах Российской Федерации. В исследовании планируется участие 280 пациентов с неосложненным гипертоническим кризом, находящиеся в момент включения в исследование в стационаре. Пациенты рандомизированы на две группы: 1-я группа (n=140) получает однократно внутрь моксонидин в дозе 400 мкг, 2-я контрольная группа (n=140) — каптоприл в дозе 25 мг. Длительность наблюдения действия моксонидина и каптоприла составляет 24 часа. Результаты данного исследования будут опубликованы в этом году.
Н.И. Гапонова, В.Р. Абдрахманов, В.Л. Бараташвили, С.Н. Терещенко
Литература:
1. Терещенко С.Н. Гипертонические кризы: диагностика и лечение. В кн.: Руководство по артериальной гипертонии / под ред. Е.И. Чазова, И.Е. Чазовой. — Медиа Медика, 2005. — С. 677-689.
2. Руксин В.В. Экстренная помощь при артериальной гипертензии: краткое руководство для врачей. — М.: МЕДпресс-информ, 2009. — 48 с.
3. Гапонова Н.И., Плавунов Н.Ф., Терещенко С.Н. и др. Клинико-статистический анализ артериальной гипертензии, осложненной гипертоническим кризом, в Москве за 2005-2009гг. — Кардиология, 2011; 2: 40-44.
4. Голиков А.П. Кризы при гипертонической болезни: вчера и сегодня. — Артериальная гипертензия, 2004; 3: 23-27.
5. Руксин В.В., Гришин О.В. Неотложная помощь при повышении артериального давления, не угрожающем жизни. — Кардиология, 2011; 2: 45-51.
6. Здравоохранение в России 2005. — Стат. Сборник. — М.: Росстат, 2006. — 312 с.
7. Слепушенко И.А. Совершенствование организации скорой медицинской помощи в Российской Федерации. — Скорая помощь, 2007; 3: 3-6.
8. Диагностика и лечение в кардиологии / под ред. М.Х. Кроуфорда. — Пер. с англ. — М.: МЕДпресс-информ, 2007. — 800 с.
9. JNC VII — The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. U.S. Department of Health and Human Servies. National Institutes of Health. National Heart, Ling and Blood Institute. National High Blood Pressure Education Program — NIH Publication № 03-5233, 2003.
10. Рекомендации по профилактике, диагностике и лечению артериальной гипертензии. — Артериальная гипертензия. — 2001. — 7 (Приложение), 1-16.
11. Wyss J.M. The role of the sympathetic nervous system in hypertension. Curr Opin Nephrol Hypertens, 1993; 2; 265-273.
12. Hamilton C.A. Chemistry, mode of action and experimental pharmacology of moxonidine. In: van Zwieten P.A. et al., editors. The I1-Imidazoline Receptor Agonist Moxonidine. 2 nd Edition London. Roy Soc Med. 1996; 7-30.
13. Кобалава Ж.Д., Котовская Ю.В. Артериальная гипертония 2000: ключевые аспекты диагностики, дифференциальной диагностики, профилактики, клиники и лечения. — М., 2001. — 208 с.
14. Van Zwieten P.A., Thoolen M.J., Timmermans P.B. The hypotensive activity and side effects of methyldopa, clonidine and guanfacine. Hypertension, 1984; 6 (2): 28-33.
15. Ziegler D., Haxhiu M.A., Kaan E.C. et al. Pharmacology of moxonidine, an I1-imidazoline receptor agonist. J. Cardiovasc. Pharmacol., 1996: 27 (suppl 3), S 26-S37.
16. Ernsberger P.R., Westbrooks K.L., Christen M.O. et al. A second generation of centrally acting antihypertensive agents act on putative I1-imidazoline receptors. J. Cardiovasc. Pharmacol. 1992; 20 (supll 4): S1-S10.
17. Schachter M., Mitchell G., Nizol C. et al. Antihipertensive efficacy of moxonidine in primary care: a «REAL-LIFE» study. Int J. Clin Pract., 2003; 57 (6): 479-482.
18. Planitz V. Crossover comparison of moxonidine and clonidine HCL in mild to moderate hypertension. Eur J. Clin Pharmacol., 1984; 27: 147-152.
19. Planitz V. Comparison of moxonidine and clonidine in treating patients with hypertension. J. Clin Pharmacol., 1987; 27: 46-51.
20. Schwarz W., Kandziora J. Long-term experiences with moxonidine, a new antihypertensive. Fortsch. Med., 1990; 32: 616-620.
21. Prichard BNC., Küster L.J., Hughes P.R. et al. Dose relation of blood pressure reduction with moxonidine findings from three placebo — and active — comntrolled randomized studies. J. Clin Basic Cardiol. 2003; 6: 49-51.
22. Sanjuliani A. E., Genelhu de Abreu V., Ueleres Braga J., Francischetti E.A. Effects of moxonidine on the sympathetic nervous system, blood pressure, plasma renin activity, plasma aldosterone, leptin and metabolic profile in obese hypertensive patients. J. Clin Basic Cardial., 2004; 7; 19-25.
23. Eichstädt H., Gatz G., Schröder R. et al. Left ventricular hypertrophy regression with moxonidine therapy. J. Pharmacol Ther. 1991; 1: 12-17.
24. Hüting J., Mitrovic V., Bahavar H. Comparison of the effects of moxonidine and nifedipine on left ventricular function during monotherapy of essential hypertension. Herz-Kreislauf. 1992; 24: 132-136.
25. Haczynski J., Spring A., Przewlocka-Kosmala M. et al. Effect of moxonidine on left ventricular hypertrophy in hypertensive patients. J. Clin Basic Cardiol., 2001; 4: 61-65.
26. Chazova I., Almazov V. A., Shlyakhto E. Moxonidine improves glycaemic control in mildly hypertensive, overweight patients: a comparison with metformin. Diabets, Obesity and Metabolism, 8, 2006, 456-465.
27. Julius S., Valentini M. Conseguences of the increased autonomic nervous drive in hypertension, heart failure and diabetes. Blood Press, 1998; 7 (3): 5-13.
28. Huggett R. J., Scott E. M., Gilbey S. G. et al. Impact of type 2 diabetes mellitus on sympathetic neural mechanisms in hypertension. Circulation, 2003; 108: 3097-3101.
29. Frei M., Küster l., Gardosch von Krosigk P-P., et al. Moxonidine and hydrochlorothiazide in combination: a synergistic antihypertensive effect. J. Cardiovasc Pharmacol 1994; 24: 25-28.
30. Prichard B.N.C, Simmons R., Rooks M.J., et al. A double-blind comparison of moxonidine and atenolol in the management of patients with mild — to moderate hypertension. J. Cardiovasc Pharmacol 1992; 20: 45-49.
31. Wolf R. The treatment of hypertensive patients with a calcium antagonist or moxonidine:a comparison. J. Cardiovasc Pharmacol 1992; 20: 42-44.
32. Lotti G., Gianrossi R. Moxonidin vs. captopril in mild to moderate hypertension (German). Fortschr Med 1993; 111 (27); 429-432.
33. Kraft K, Vetter H. Twenty — four— hour blood pressure profiles in patients with mild — to — moderate hypertension; moxonidine versus captopril. J. Cardiovasc Pharmacol 1994; 24 (suppl 1), S 29-S33.
34. Küppers H.E., Jäger B.A., Luszick J.H. et al. Placebo-controlled comparison of the efficacy and tolerability of once — daily moxonidine and enalapril in mild — to moderate essential hypertension. J., Hypertens 1997; 15: 93-97.
35. Prichard B.N.C., Kuster L.J., Hughes P. R. et al. Dose relation of blood pressure reduction with moxonidine: findings from three placebo — and active — controlled randomized studies. J. Clin Basic Cardiol 2003; 6: 49-51.
36. Mitrovic V., Patyna W., Hütting J. et al. Hemodinamic and neurohumoral effecte of moxonidine in patients with essential hypertension. Cardiovase Drugs Ther. 1991; 5: 967-972.
37. Theodor R., Weimann H.J., Weber W. et al. Absolute bio-availability of moxonidine. Eur. J. Drug Metab Pharmacokinet 1991; 16 (2): 153-159.
38. Weimann H.J., Rudolph M. Clinical pharmacokinetics of moxonidine, J. Cardiovasc. Pharmacol., 1992; 20 (suppl 4), S537-S541.
39. Kirch W., Hutt H., J., Plänitz V. The influence of renal function on clinical pharmacokinetics of moxonidine. Clin Pharmacokinet, 1988; 15: 245-253.
40. Radermacher J., Mengel M., Ellis S. et al. The renal arterial resistance index and renal allograft survival. New Engl. J. Med., 2003; 349: 115-124.
41. Vonend O., Marsalex P., Russ H. et al. Moxonidine treatment of hypertensive patients with advanced renal failure. J.Hypertens. 2003; 21: 1709-1707.
42. Waters J., Ashford J., Jager B.A. et al. Use of moxonidine as unitial therapy and in combination in the treatment of essential hypertension: results of the TOPIC (Trial of Physiotens in Combination) study. J. Clin Basic Cardiol., 1999; 2: 219-224.
43. Адашева Т.В., Задионченко В.С., Мациевич М.В. и др. Артериальная гипертония и ХОБЛ — рациональный выбор терапии. РМЖ, 2006; 10: 795-800.
Передозировка лекарства
При несоблюдении врачебных рекомендаций и превышении максимального объема лекарственного средства, может развиться передозировка. Состояние определяется выраженными симптомами:
- Интенсивная головная боль и головокружение.
- Тошнота с последующей рвотой.
- Болезненные ощущения в области желудка.
- Слабость и сильное недомогание.
- Обширное снижение давления.
- Сухость в ротовой полости.
При возникновении выше перечисленных признаков, стоит обязательно обратиться к врачу. Лечение предполагает купирование симптомов. Назначают прием лекарств, промывание полости желудка, парентеральное введение физиологического раствора. Для подавления симптомов брадикардии показано использование Атропина.
Особые указания
Использование гипотензивного препарата в терапевтических целях требует постоянного контроля давления, работы сердца и частоты сердечных сокращений.
Во время курса лечения стоит полностью исключить алкогольные напитки. Рекомендуется не водить транспортные средства и не заниматься деятельностью, которая требует концентрации внимания, памяти и высокой мыслительной активности.
Прекращать прием препарата нужно постепенно, понемногу понижая дозу до полной отмены.
Если применение Моксонидина было совмещено с бета-адреноблокаторами и необходимо отменить оба препарата, вначале убирают последние. Через некоторое время отменяют гипотензивное средство.
Как безопасно снизить артериальное давление в неотложной ситуации?
- взять себя в руки и успокоиться
- прилечь и принять 30-40 капель корвалола или валосердина в теплой воде
- принять моксонидин (физиотенз) 0,2 мг под язык, повторить, если АД не снизилось в течение 15-20 минут
В случае, если пациент принимает моксонидин не впервые и цифры АД значительные (свыше 170/100 мм рт ст), то пациент может сразу принять 0,4 мг моксонидина под язык. Максимальная суточная доза моксонидина -0,6 мг.
- вызвать СМП и правильно сформулировать жалобы и обрисовать ситуацию: например, вызываем СМП к пожилой пациентке с цифрами АД 220/120 мм рт ст и внезапно развившейся одышкой/болью в груди/аритмией/потерей сознания.
Правильно сформулированные жалобы и точно обозначенная ситуация позволит диспетчеру СМП быстро сориентироваться и выслать на адрес специализированную бригаду СМП. Это сэкономит время и спасет жизнь больному.