Хронический гастрит – это хронический воспалительный процесс слизистой оболочки желудка, характеризующийся нарушением ее физиологической регенерации, уменьшением количества железистых клеток, при прогрессировании – атрофией железистого эпителия с развитием кишечной метаплазии, а в последующем – дисплазии. Хронический гастрит обычно вызывается микроорганизмом Нр.
Согласно МКБ-10 хронический гастрит классифицируется как:
- К29.3 хронический поверхностный гастрит;
- К29.4 хронический атрофический гастрит;
- K29.5 хронический гастрит неуточненный: хронический гастрит антральный; хронический гастрит фундальный;
- К29.6 другие гастриты: гастрит гипертрофический гигантский; гранулематозный гастрит; болезнь Менетрие;
- К29.7 гастрит неуточненный;
- К29.8 дуоденит;
- К29.9 гастродуоденит неуточненный.
Клиническими критериями хронического гастрита являются:
- В12-дефицитная анемия (проявление аутоиммунного гастрита);
- железодефицитная анемия, резистентная к стандартной пероральной терапии препаратами железа (может являться проявлением хронического хеликобактерного гастрита, хронического аутоиммунного гастрита).
Острый гастрит
Острая форма воспаления желудка возникает через короткий промежуток времени после воздействия негативных факторов на слизистую оболочку органа. Выраженная симптоматика, включающая боль в животе и нарушение пищеварения, также возникает быстро.
Виды:
- Фибринозный гастрит — воспаление слизистой оболочки, возникающее на фоне отравления кислотами или тяжелого инфекционного заболевания.
- Катаральный гастрит — воспаление, возникающее при неправильном питании. Проявляется поражением клеток слизистой оболочки и миграцией лейкоцитов в очаг воспаления.
- Некротический гастрит — тяжелая форма воспаления, возникающая при попадании различных химикатов в орган. Болезнь характеризуется разрушением слизистой оболочки и более глубоких тканей стенок желудка.
При своевременном лечении острая форма болезни характеризуется благоприятным прогнозом.
Хронический гастрит
Хроническая форма патологии может возникать самостоятельно или на фоне острого гастрита. Симптомы болезни не всегда выражены, поэтому воспаление может развиваться в течение многих лет. Наиболее распространенной причиной хронического гастрита является хеликобактерная инфекция.
Виды хронического гастрита:
- Аутоиммунный. Воспаление желудка возникает на фоне нарушения работы защитных систем организма.
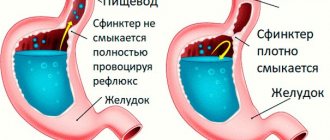
- Рефлюксная форма, возникающая при постоянном забросе содержимого тонкой кишки в желудок.
- Бактериальная форма. Длительная инвазия Helicobacter pylori приводит к дистрофическим изменениям во внутренней оболочке органа.
Врачи выделяют и другие формы хронического гастрита, включая радиационный и эозинофильный. Для точного определения этиологии недуга необходимы результаты инструментальных и лабораторных обследований.
Причины возникновения
Гастрит является полиэтиологическим заболеванием. В 90% случаев воспаление желудка возникает на фоне инвазии Helicobacter pylori в слизистую органа. Деятельность бактерии приводит к постепенному разрушению защитной пленки желудка, в результате чего соляная кислота начинает повреждать эпителий и другие ткани. Бактерия обнаруживается в желудке практически каждого второго человека, однако не у всех людей носительство обуславливает поражение органа.
Другие причины:
- Острая бактериальная инфекция, возникающая при проникновении кишечной палочки, стафилококка или стрептококка в орган.
- Другие виды инфекционных заболеваний, включая туберкулез и кандидоз.
- Рефлюксная болезнь желудочно-кишечного тракта, характеризующаяся забросом содержимого двенадцатиперстной кишки в желудок. Желчные кислоты и другие вещества могут повреждать стенки органа.
- Отравление кислотами, щелочами, тяжелыми металлами, солями и другими химикатами, повреждающими ткани желудочно-кишечного тракта.
- Воспалительные и аутоиммунные процессы в других отделах пищеварительной системы, включая хронический дуоденит и болезнь Крона.
- Неблагоприятное воздействие лекарственных веществ. Поражение слизистой оболочки желудка может возникать на фоне приема нестероидных противовоспалительных препаратов, гликозидов, кортикостероидов и некоторых антибиотиков.
- Вредные привычки. Алкоголь и вещества, содержащиеся в табачном дыме, раздражают слизистые оболочки органов.
- Аллергическая реакция, при которой организм атакует обкладочные клетки желудка.
Перечисленные выше факторы вызывают развитие заболевания в большинстве случаев.
Причина заболевания
Давайте попробуем разобраться в причинах ХГ. Разделим причинные факторы на внешние (экзогенные) и внутренние (эндогенные):
К внешним относятся:
- нарушение питания: большинство работающего населения грешит тем, что ест по принципу «то пусто, то густо», целый день не имея полноценных приемов пищи, а после рабочего дня – «отрыв по полной», тем самым нарушая все процессы пищеварения, в том числе те, что осуществляются в условиях желудка. Организм «терпит» какой-то период времени (в зависимости от исходного запаса прочности), а потом «мстит». ХГ является одним из проявления этой «мести» за неправильное отношение к питанию;
- злоупотребление курением и алкоголем (доказано, что контактное воздействие дыма от сигарет может привести к поверхностному гастриту);
- длительные нервно-психические перегрузки;
- профессиональные вредности (металлическая и хлопковая пыль, пары щелочей и кислот и т.п.);
- Helicobacter pylori. На этом пункте хочется остановиться, т.к. в последнее время фармацевтические компании активно используют этот микроорганизм, чтобы привести к увеличению продаж определенных лекарственных препаратов. Но хочется напомнить, что Хеликобактер пилори относится к сапрофитной флоре, т.е. к условно-патогенной, которая только при определенных условиях приобретает свойства патогенности (в сочетании с эрозивно-язвенными поражениями слизистой желудка и 12-перстной кишки). А при всех других равных условиях этот микроорганизм может находиться в ЖКТ у 80-90% населения и не доставлять никакого ущерба здоровью.
К внешним факторам относятся:
- хронические инфекции (полости рта и носоглотки, неспецифические и специфические заболевания органов дыхания, в том числе туберкулез ЖКТ);
- заболевания эндокринной системы (аутоиммунный тиреоидит с гипотиреозом, ДТЗ с гипертиреозом, болезнь Иценко-Кушинга, сахарный диабет 1 типа);
- заболевания, связанные с нарушением обмена веществ (ожирение, подагра и т.п.)
- заболевания приводящие к тканевой гипоксии (сердечная недостаточность, дыхательная недостаточность), т.е. так называемый ишемический механизм повреждения слизистой желудка;
- аутоинтоксикация (уремия и т.п.);
- пищевая аллергия и др.
Факторы риска
Помимо перечисленных выше причин формирования гастрита, стоит обратить внимание и на факторы риска болезни. Это состояния, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Основные факторы риска:
- Неправильное питание. Злоупотребление жирной, острой или соленой пищей увеличивает риск развития гастрита. Кроме того, для желудочно-кишечного тракта вредны газированные напитки, сухарики, чипсы и другие виды фаст-фуда.
- Длительный стресс. Психологическое состояние может влиять на орган путем воздействия на секрецию желудочного сока. При хроническом стрессе в желудке постоянно выделяется кислота.
- Пожилой возраст. Патология чаще всего диагностируется у мужчин и женщин старше 60 лет.
- Заболевания, негативно влияющие на иммунную систему. В первую очередь, это ВИЧ-инфекция и врожденные иммунодефициты.
- Неблагоприятная наследственность. Предрасположенность к болезни может передаться пациенту от родителей.
Учет факторов риска позволяет проводить эффективные профилактические мероприятия.
Симптомы
Проявления болезни зависят от формы воспаления. Симптомы острого гастрита возникают внезапно на фоне воздействия негативных факторов на желудок. Пациенты жалуются на боль в верхней части живота, тошноту и рвоту. Болью также характеризуется хронический гастрит с повышением секреторной активности органа, поскольку при таком недуге образуется избыточное количество соляной кислоты. Воспаление со снижением секреторной активности желудка чаще всего проявляется стертой симптоматикой.
Дополнительные симптомы:
- боль в загрудинной и шейной области (изжога);
- постоянная отрыжка;
- ухудшение аппетита;
- частые позывы к дефекации;
- снижение работоспособности;
- бессонница;
- кровавая рвота;
- стул черного цвета (мелена);
- белый налет на языке;
- вздутие живота;
- ухудшение настроения.
При появлении любых вышеперечисленных симптомов необходимо записаться на прием к гастроэнтерологу.
Гастрит хронический с нормальной и повышенной секреторной функцией желудка
Описание
Гастрит хронический с нормальной и повышенной секреторной функцией желудка — это Гастрит, обычно поверхностный или с поражением желудочных желез без атрофии, возникающий чаще в молодом возрасте преимущественно у мужчин. Симптомы Характерны боль, нередко язвенноподобная, изжога, отрыжка кислым, ощущение тяжести в эпигастральной области после еды, иногда — запоры. Желудочная секреция: базальная до 10 ммоль/ч, стимулированная (после максимальной гистаминовой стимуляции) — до 35 ммоль/ч. Нередко наблюдается обильная желудочная секреция в ночное время. Дифференциальный диагноз Гастрит с сохраненной и повышенной желудочной секрецией, антральный гастрит, часто проявляющиеся болями, следует дифференцировать от язвенной болезни; при гастрите отсутствует сезонность обострении, на высоте обострения не выявляется изъязвление слизистой оболочки желудка. Лечение Ведущее значение имеет лечебное питание. При хроническом гастрите с нормальной и повышенной секрецией в период обострения назначают диету N 1а, через 7–10 дней переходят к столу N 16, через следующие 7–10 дней — к диете N 1. В период затухания обострения диета должна быть полноценной, ограничиваются лишь поваренная соль, углеводы и экстрактивные вещества, особенно при повышенной кислотности желудочного сока.
Осложнения
Без лечения острый или хронический гастрит может вызывать разнообразные осложнения. Некоторые негативные последствия патологии могут угрожать жизни пациента.
Возможные осложнения гастрита:
- Язвенное поражение желудка и тонкой кишки.
- Желудочно-кишечные кровотечения. Симптомы такого осложнения включают бледность кожных покровов, слабость, потливость, головокружение и снижение кровяного давления.
- Перфорация стенки органа с риском возникновения обширного воспалительного процесса.
- Мегалобластная анемия, проявляющаяся слабостью, постоянной усталостью и головокружением.
- Злокачественное новообразование желудка.
Опасные негативные последствия острой формы воспаления могут возникать в течение нескольких суток.
Диагностика
В большинстве случаев обнаружение гастрита не вызывает затруднений. Для прохождения комплексного обследования необходимо записаться на прием к гастроэнтерологу. Врач расспросит пациента о жалобах и изучит анамнестические данные. Общий осмотр иногда позволяет обнаружить внешние проявления недуга. Диагноз ставится после анализа результатов инструментальных и лабораторных обследований. При возникновении острой боли в животе на фоне желудочно-кишечного расстройства врача можно вызвать на дом.
Используемые методы обследования:
- Эзофагогастродуоденоскопия — стандартный метод исследования при подозрении на гастрит или язву желудка. Врач просит пациента лечь на бок и широко открыть рот. Корень языка обрабатывается лидокаином, после чего в желудочно-кишечный тракт вводится гибкая трубка, оснащенная камерой и источником света. Во время обследования врач может изучать состояние слизистой оболочки желудка и кишечника, глядя на монитор. Это наиболее информативный вид диагностики.
- Биопсия слизистой оболочки желудка — забор небольшого количества клеток органа для последующего гистологического исследования и определения причины болезни. Безболезненная биопсия обычно проводится во время эзофагогастродуоденоскопии.
- Рентгенография органа. В желудок предварительно вводится контрастное вещество. Полученный снимок помогает обнаруживать косвенные признаки воспаления.
- Исследование кислотно-щелочного состояния содержимого желудка (рН-метрия). Это исследование помогает определить вид гастрита и оценить эффективность терапевтического лечения болезни.
- Дыхательный тест для выявления бактериальной формы гастрита. С помощью специального устройства оценивается концентрация углерода в выдыхаемом воздухе. Избыток этого вещества свидетельствует о хеликобактерной инфекции.
При необходимости врачу могут потребоваться дополнительные анализы, включая исследование крови и ультразвуковое обследование органов пищеварительной системы. Использование нескольких методов диагностики дает возможность специалисту назначить более эффективное и безопасное лечение.
Хронический гастрит с секреторной недостаточностью
Подобная форма гастрита встречается чаще в пожилом возрасте. Обычно у больных одновременно отмечается патологический процесс и в других органах пищеварения, что оказывает значительное влияние на общее состояние.
Метод засасывающей биопсии слизистой оболочки желудка позволяет проследить развитие гастрита, которое идет от поверхностного хронического процесса с поражением желез без атрофии к атрофическому процессу.
Секреторная функция при поверхностном гастрите с поражением желез без атрофии может оставаться нормальной вследствие усиления функции главных желез. При атрофическом гастрите обычно определяется секреторная недостаточность.
Между нарушением секреторной деятельности желудка и патогистологическими изменениями существует корреляция, но полного параллелизма не наблюдается. При атрофическом гастрите активность желудочного сока по отношению к белкам плазмы снижается. Глобулины почти совсем не перевариваются желудочным соком, а переваривание альбуминов нарушено. Количество гастромукопротеина уменьшено примерно в половине случаев, что свидетельствует о лучшем сохранении функциональной активности добавочных клеток по сравнению с главными и обкладочными.
Клиническая симптоматология складывается из признаков поражения слизистой оболочки желудка, его секреторной недостаточности, а также нарушений моторно-эвакуаторной и экскреторной функций. Часть больных жалуется на пониженный аппетит, но чаще он сохранен. Другие отмечают неприятный вкус во рту, повышенное слюноотделение, отрыжку воздухом или пищей, иногда с запахом тухлого яйца, что свидетельствует о нарушении деятельности кишечника. Отрыжка, по-видимому, связана с возникновением гнилостных процессов в верхнем отделе кишечника и проникновением в желудок продуктов гниения. Часто эти больные жалуются на ощущение тяжести и давление в животе после еды, вздутие кишечника, урчание в животе и тошноту. При обострении гастрита нередко бывает рвота. Тяжесть и давление в подложечной области объясняются снижением мышечного тонуса и повышенной реакцией патологически чувствительного интероцептивного аппарата желудка. Интенсивные боли в верхней части живота встречаются редко. Обычно боли обусловлены распространением патологического процесса на тонкую кишку или желчные пути. Поражение кишечника отмечается почти у половины больных. При наличии гипогликемии больные о боли. Резкие боли постоянного характера ^ подложечной области указывают на ганглионит, который может сопутствовать хроническому гастриту. Для хронического гастрита с секреторной недостаточностью характерно сочетание перечисленных симптомов, возникновение их вскоре после еды, зависимость от физических свойств пищи (температура, размельченность), а не от ее химического состава.
Хронический гастрит с секреторной недостаточностью-прогрессирующий процесс, темпы развития и проявления которого различны. Если атрофический процесс локализуется преимущественно в фундальном отделе, может развиться пернициозная анемия.
Нарушения со стороны печени и желчных путей возникают примерно у 20% больных. Эти нарушения могут возникать рефлекторно, а также вследствие влияния бактерий и продуктов их жизнедеятельности, поступающих в систему воротной вены, или по желчным путям вследствие нарушения целости сфинктера Одди. Поражение поджелудочной железы отмечается у 10-15% больных.
Усвоение пищи у больных гастритом с секреторной недостаточностью может протекать нормально или с незначительными отклонениями. Наблюдаемое нередко похудание обычно объясняется длительным применением «щадящей» диеты с чрезмерными ограничениями.
Многие больные жалуются на слабость, вялость, эмоциональную неустойчивость, плохой сон, нервно-мышечные боли, невралгии и парестезии. Эти больные раздражительны, эгоцентричны, часто уходят в себя, замыкаясь в кругу болезненных симптомов и переживаний. Среди нарушений психики особое место занимает канцерофобия.
Тяжесть болезни не всегда определяется кислотностью желудочного сока. Легкое течение может быть у лиц с гистамино-рефрактерной ахилией и, наоборот, тяжелое — у больных с субацидным состоянием. Часто при спокойном течении болезни морфологическое состояние слизистой оболочки желудка прогрессивно ухудшается. У 30-40% больных заболевание протекает без диспепсических и болевых явлений. Бессимптомное течение объясняется компенсацией со стороны других органов пищеварения и перестройкой секреторной и моторной функций тонкой кишки.
На фоне гастрита с секреторной недостаточностью может развиваться ригидный гастрит, протекающий с деформацией антрального отдела желудка, утолщением пораженной части его слизистой оболочки, склеротическим уплотнением стенки антрального отдела, выходная часть которого превращается в узкий трубкообразный канал. Клиника ригидных гастритов отличается полиморфизмом: тяжелые боли, отсутствие аппетита, отрыжка, чувство тяжести в подложечной области и тошнота, иногда прогрессивное похудание. Рвота бывает редко.
На почве анацидного состояния возможно и развитие полипозного гастрита (у 8-10% больных), который принято считать предраковым заболеванием. Однако сам хронический гастрит с секреторной недостаточностью не является предраковым состоянием. Даже при длительном течении болезни рак желудка развивается только у незначительной части больных.
Лечение. В терапии больных гастритом с секреторной недостаточностью лечебное питание имеет целью способствовать улучшению компенсаторных механизмов других органов пищеварения, нормализовать моторно-эвакуаторную деятельность желудочно-кишечного тракта и повысить ферментативную активность поджелудочной железы.
Лечебное питание в этих случаях базируется на трех принципах: 1) механическом щажении слизистой оболочки желудка, 2) стимуляции ее железистого аппарата химическими пищевыми раздражителями и 3) подавлении воспалительного процесса в слизистой оболочке. Представление о воспалительном поражении слизистой оболочки и возможности восстановления ее секреторной функции легло в основу диеты № 2, разработанной в 1923 г. в Клинике лечебного питания. Однако клинические наблюдения показали, что многие больные, страдающие анацидным или субацидным гастритом, неохотно едят протертую пищу. При поражении печени и желчных путей больные также плохо переносят эту диету, так как она богата экстрактивными веществами. Назначение ее нецелесообразно и больным с явлениями атеросклероза и гипертонической болезнью. Значительная группа таких больных страдает запорами и назначение им механически щадящих диет усугубляет это состояние. Проведенные в Клинике лечебного питания наблюдения показали, что у большинства обследованных имелся тотальный или субтотальный необратимый атрофический процесс железистого аппарата желудка. Следовательно, мероприятия, направленные на восстановление секреторной функции, не оправданы. У части больных признаков воспалительного процесса в слизистой оболочке желудка не отмечалось. Таким образом, нецелесообразно во всех случаях хронического гастрита с секреторной недостаточностью назначать механически щадящие диеты, направленные на устранение воспалительного процесса.
Диету № 2 следует назначать в тех случаях, когда секреторная недостаточность обусловлена воспалительным состоянием слизистой оболочки желудка или угнетение секреторной функции вызвано рефлекторными влияниями со стороны других органов.
Иногда больные хроническим гастритом с секреторной недостаточностью плохо переносят молоко, которое вызывает метеоризм, поносы и отрыжку. Не следует в таких случаях сразу отменять его. Молоко — высокоценный продукт, а адаптационные возможности человека велики. Если начать употребление молока с чаем и постепенно увеличивать его количество, то организм может к молоку адаптироваться. Назначать его не следует только при обострении энтероколита. Молоко удовлетворяет потребность организма в белках, жирах, кальции, рибофлавине и витамине А. Молочный режим оказывает обезвоживающее действие и способствует уменьшению воспалительных реакций. При непереносимости молока полезно давать его вместе с какао или кофе, а при поносах рекомендуется на стакан молока прибавлять 1-2 столовые ложки известковой воды.
Большинство больных хроническим гастритом с секреторной недостаточностью хорошо переносят диету № 1 (см. ниже), в которую входят молочные продукты в натуральном виде и все блюда готовятся без механического щажения. Наблюдающийся сначала метеоризм обычно проходит через 7-10 дней. Удовлетворительная переносимость диеты и усвояемость пищевых веществ подтверждаются отсутствием креато- и стеатореи и достаточной прибавкой в весе. Поносы, нередко наблюдающиеся у этих больных, обычно прекращаются на фоне нагрузочных для кишечника диет (№ 1 и № 15, см. стр. 131). Все это свидетельствует о целесообразности расширения диеты для больных гастритом с секреторной недостаточностью. Исключение составляют больные с активным воспалительным процессом в слизистой оболочке желудка, сопровождающимся диспепсическими явлениями, наличием воспалительных элементов в желудочном содержимом, болевым синдромом и распространением патологического процесса на кишечник.
Изложенные данные позволили рекомендовать построение дифференцированного лечебного питания для больных гастритом с секреторной недостаточностью в зависимосги от особенностей течения (табл. 37).
Таблица 37. Лечебное питание при гастрите с секреторной недостаточностью
| Превалирование хронического колита и воспалительных явлений со стороны желудка | 4 или 2, в дальнейшем 1 и 15 |
| Поражение печени и желчных путей | 5 или специальная с ограничением углеводов 250-350 г |
| Превалирование функциональных нарушений желудка, обусловленных расстройствами механизмов регуляции и явлениями вегетодистонии | 15, диета с ограничением углеводов (до 300-350 г), исключением раздражителей (кофе, крепкий чай и т. д.) |
| Бессимптомное течение Период обострения хронического гастрита | 1, затем 2 с переводом на 15 |
Больным гастритом с секреторной недостаточностью, у которых установлено воспалительное состояние слизистой оболочки желудка или секреторная функция угнетена в результате рефлекторных воздействий со стороны других органов, рекомендуется диета № 2, из которой исключается жирная баранина, свинина, гусь и утка, специи, фрукты, пряности и копчености, а при непереносимости — и цельное молоко.
Целевое назначение
. Содействовать нормализации моторной функции желудка и кишечника, стимулировать желудочную секрецию и способствовать снижению бродильных процессов.
Показания к назначению диеты № 2
. Хронический гастрит с секреторной недостаточностью, преимущественно вторичный.
Общая характеристика
. Диета физиологически полноценная, ограничивается грубая растительная клетчатка, острые блюда, сырые овощи и фрукты, а при непереносимости исключается цельное молоко.
Кулинарная обработка
. Пища готовится преимущественно в пюреобразном или измельченном виде. При жарении не допускается образование грубой корки.
Калорийность и состав диеты
. Белков 120-130 г, жиров 100-110 г, углеводов 300-350 г, калорий 3200, витаминов: C — 100 мг, B1 — 4 мг, рибофлавина — 4 мг, A — 2 мг, никотиновой кислоты 30 мг; кальция 0,8 г, магния 0,5 г, фосфора 1,6 г, железа 15 г.
Таблица 38. Примерное меню на один день (диета № 2, 3320 ккал)
| Выход | Белки | Жиры | Углеводы | |
| в г | ||||
| Первый завтрак Язык отварной Каша гречневая протертая | 65 280 | 10,4 9,5 | 10,3 10,3 | — 43,8 |
| Второй завтрак Творог кальцинированный Чай | 100 | 11,8 | 11,4 | 11,7 |
| Обед Суп рисовый с протертыми овощами Суфле мясное паровое Картофельное пюре Желе фруктовое | 400 110 250 125 | 7,3 20,4 4,8 2,9 | 14,7 15,6 9,6 — | 24,9 5,9 42,3 20,0 |
| Полдник Мясо отварное Отвар шиповника | 55 180 | 15,9 — | 3,2 — | — — |
| Ужин Лапшевник с творогом запеченный, 1/2 порции Биточки из моркови и яблок. Чай | 100 230 | 7,3 7,2 | 12,6 7,2 | 24,7 36,3 |
| На ночь Кисель из клюквы | 200 | 0,2 | — | 38,9 |
| На весь день Хлеб пшеничный Сахар Масло сливочное | 300 40 10 | 23,7 — 0,04 | 5,7 — 7,8 | 157,5 38,4 0,05 |
| Всего | 121,0 | 108,0 | 444,0 | |
Общее количество свободной жидкости 1,5 л. Число приемов пищи 5 раз в день.
Примерное меню приведено в табл. 38, а рекомендуемые блюда — в табл. 39.
Таблица 39. Перечень рекомендуемых блюд для диеты № 2
| Блюда | Ассортимент продуктов | Способ приготовления |
| Хлеб и хлебные изделия | Хлеб пшеничный Бисквит, печенье сухое, сухари несдобные | Выпечка предыдущего дня или подсушенный |
| Супы | Крупы: манная, вермишель, овощи | На мясном, грибном, рыбном бульоне или овощном отваре, в протертом виде, мелко рубленные |
| Блюда из мяса и птицы | Нежирные сорта мяса — говядина, курица, индейка, кролик, язык | Все блюда в рубленом виде (вареные, тушеные, паровые, запеченные, жареные) |
| Блюда из рыбы | Рыба нежирная: судак, лещ, навага, треска, карп, щука Сельдь (в ограниченном количестве) | Куском или в рубленом виде, отварная, паровая, заливная и пр. Вымоченная, в рубленом виде |
| Блюда и гарниры из овощей | Картофель (в ограниченном количестве), кабачки, свекла, тыква, морковь, капуста. Исключаются репа, редис, брюква, грибы Помидоры | В протертом виде (отварные, тушеные, запеченные) В сыром виде |
| Блюда и гарниры из круп, макаронных изделий | Всякие крупы, макароны, вермишель, лапша (кроме пшена) | На воде, мясном бульоне, на воде пополам с молоком в виде каш, пудингов, котлет, зраз, крупеника, клецок |
| Блюда из яиц | Яйца 1-2 шт. | Всмятку или в виде омлета |
| Сладкие блюда, сладости, фрукты, ягоды | Зрелые свежие фрукты и ягоды, сушеные фрукты и ягоды (кроме дынь и абрикосов) Мармелад, пастила, зефир и сахар Яблоки (без кожуры) | В виде протертых компотов, киселей, желе, муссов, сырых соков Печеные |
Как видно из табл. 39, диета № 2 включает продукты, сильно возбуждающие желудочную секрецию, но не содержит грубой клетчатки, соединительной ткани, жирного и жилистого мяса и потому является механически щадящей. У подобного рода больных отсутствует или снижена пептическая функция желудка, нарушено переваривание соединительной ткани животного и растительного происхождения. Поэтому пищу необходимо хорошо проваривать, что уменьшает механическое раздражение и увеличивает контактирование со слизистой оболочкой желудка, повышающее интенсивность ферментного пищеварения. С целью разгрузки органов пищеварения применяется частое и дробное питание (4-5 раз в день).
При выраженном воспалительном состоянии желудка рекомендуется противовоспалительная диета, назначаемая на 2-3 дня (табл. 40). Эта диета построена на принципе резкого ограничения в пище хлористого натрия и углеводов, что способствует обезвоживанию организма и уменьшает склонность к воспалительной реакции. Уменьшение натрия вызывает в организме явление трансминерализации и приводит к фиксации в тканях солей калия. Полезно ограничивать калорийность рациона преимущественно за счет жиров и углеводов.
Химический состав диеты: белков 100 г, жиров 60 г, углеводов 300 г, калорий 2270. Количество жидкости 1450 мл.
Диета № 15
Больным с гипотонией желудка, сочетающейся с общими трофическими расстройствами и понижением питания, назначают полноценное дробное питание — диету № 15, уменьшая разовый объем пищи и увеличивая количество белка в суточном рационе до 140-150 г, а общую калорийность рациона до 3000-3200.
Показания к назначению диеты № 15
. Диета назначается как переходная к рациональному питанию в период реконвалесценции и в качестве пробы на усвояемость и переносимость пищи при некоторых желудочно-кишечных заболеваниях, в частности при хроническом гастрите с секреторной недостаточностью.
Целевое назначение
. Обеспечить питание больного в условиях лечебного учреждения, когда не требуется специальной лечебной диеты. Проверить функциональную способность желудочно-кишечного тракта в отношении усвояемости и переносимости пищи.
Общая характеристика
. Физиологически полноценная диета для человека, не занимающегося физическим трудом, с нормальным количественным соотношением белков, жиров, углеводов, солей, но с удвоенным по сравнению с нормой содержанием витаминов и исключением трудноусвояемых жирных пищевых продуктов (гусь, утка, жирные свинина, говядина и баранина, говяжье, свиное и баранье сало). Исключается грубая растительная клетчатка. Кулинарная обработка разнообразная.
Таблица 40. Примерное меню на один день противовоспалительной диеты при обострении хронического гастрита (2600 ккал)
| Выход | Белки | Жиры | Углеводы | |
| в г | ||||
| Завтрак Яблоко печеное Творог кальцинированный Чай с лимоном | 120 150 180 | 0,4 17,7 | — 17,1 | 29,3 17,5 |
| Второй завтрак Омлет паровой Полстакана отвара шиповника | 130 90 | 9,9 | 12,5 | 4,0 |
| Обед Суп манный на бульоне из костей Котлеты мясные паровые Картофельное пюре Кисель из сиропа варенья (малинового, вишневого, клубничного, смородинного), сиропа 50 г | 500 110 250 200 | 2,5 17,5 4,8 0,2 | 0,2 7,6 9,6 — | 17,9 10,6 42,3 46,7 |
| Полдник Стакан отвара шиповника | 180 | |||
| Ужин Котлеты из рыбы паровые Пудинг рисовый с фруктовой подливкой | 130 220 | 17,6 9,1 | 5,0 11,9 | 10,5 68,5 |
| На весь день Хлеб бессолевой | 250 | 19,5 | 4,7 | 132,0 |
| Всего | 2460 | 99,0 | 69,0 | 379,0 |
Калорийность и состав диеты
. Белков 120-130 г, в том числе животных 65 г, жиров 100 г (животных 65-70 г), углеводов 400-450 г (в том числе сахара 100 г), поваренной соли 10-12г, калорий 3000-3200, витаминов: A — 2 мг, C — 100 мг, B1 — 4 мг, B2 — 4 мг, PP — 30 мг, кальция 0,8 г, фосфора 1,6 г, магния 0,5 мг, железа 15 мг. Вес рациона около 3 кг. Общее количество свободной жидкости 1,5 л. Число приемов пищи 4-5 раз в день (табл. 41).
Таблица 41. Примерное меню диеты № 15 (3900 ккал)
| Выход | Белки | Жиры | Углеводы | |
| в г | ||||
| Завтрак Масло сливочное Кофе с молоком Рыба жареная Картофельное пюре Рисовая каша молочная | 10 200 85 250 200 | 0,04 1,4 16,5 4,8 7,4 | 7,8 1,8 12,5 9,6 9,7 | 0,05 2,3 3,6 42,3 48,0 |
| Второй завтрак Творог (100 г) с сахаром (10 г) | 130 | 12,7 | 9,4 | 14,0 |
| Обед Колбаса докторская Борщ на мясном бульоне Шницель мясной рубленый жареный с вермишелью Фрукты (яблоки) | 50 500 110 100 | 5,0 3,6 17,6 3,8 0,3 | 5,0 9,6 11,5 8,2 — | 1,0 24,4 10,6 28,4 11,6 |
| Полдник Отвар шиповника | 200 | — | — | — |
| Ужин Голубцы с рисом и мясом Овощи под белым соусом Чай | 260 250 | 20,7 4,8 | 13,1 13,6 | 27,8 25,6 |
| На ночь Кефир (1 стакан) | 180 | 5,0 | 6,3 | 8,1 |
| На весь день Хлеб пшеничный 350 г Хлеб ржаной 100 г Сахар 60 г | 27,4 5,0 — | 6,6 1,0 — | 184,5 42,5 57,0 | |
| Всего | 1136,0 | 126,0 | 532,0 | |
(Примечани: При росте больных более 175 см без избыточного веса и при росте 165-170 см, но с пониженным состоянием питания и для больных, занимавшихся до поступления в лечебное учреждение физическим трудом и физкультурой, калорийность диеты повышается на 15% с соответствующим равномерным увеличением содержания в рационе белков, жиров и углеводов. Для больных ростом 150 см и ниже при нормальном весе, а также для больных, избыточно упитанных или с наклонностью к ожирению, показатели рациона соответственно снижаются на 10%.
)
Полезно использовать в диете № 15 дрожжи и сухой гематоген как дополнительные источники белка.
В лечении больных хроническим гастритом с секреторной недостаточностью особую роль играют витамины.
Витамины оказывают влияние на моторную и секреторную функции желудка, течение обменных процессов, тканевый обмен и общее состояние организма. Дозировка витаминов должна превышать физиологическую потребность примерно в 2 раза. Особое значение имеет применение витаминов группы В. Витамин B6 назначается главным образом в связи с его стимулирующим действием на кислотообразовательную функцию желудка и регулирующим влиянием на нервную систему. Витамин B12 назначают больным, перенесшим резекцию желудка, а также для предупреждения пернициозной анемии.
Применение никотиновой кислоты (витамин PP) основано на ее стимулирующем влиянии на железистый аппарат желудка. Учитывая сосудорасширяющее действие никотиновой кислоты, ее лучше назначать после приема пищи. Препараты никотиновой кислоты можно применять подкожно, внутримышечно и внутривенно.
Витамин C при наклонности к поносам лучше вводить внутривенно. При приеме внутрь аскорбиновую кислоту рекомендуется разводить в лимонном соке для повышения ее резорбции.
Больным хроническим гастритом с секреторной недостаточностью особенно показано применение витамина A, так как он обладает способностью влиять на состояние эпителиальной ткани и ее физиологическую функцию, повышает функции слизистых оболочек как защитного барьера. Витамин A назначают внутрь в драже (по 1-2 мг) или в виде масляного раствора (по 100000-200000 ME).
Больным хроническим гастритом с секреторной недостаточностью нередко приходится назначать натуральный желудочный сок или пепсин в таблетках по 0,5 г 3-4 раза в день вместе седой.
Показано также применение абомина, содержащего сумму ферментных препаратов. Абомин принимают внутрь во время еды по 1 таблетке 3 раза в день (курс лечения до 2 месяцев).
Хронический гастрит, осложненный поражением кишечника, в ряде случаев не поддается применяемой терапии. Частой причиной толерантных к лечению кишечных нарушений является паразитарная инвазия, при которой эффективна специфическая медикаментозная терапия. Упорные поносы могут быть следствием инфекционного колита. В этих случаях применение сульфаниламидных препаратов, особенно в сочетании с антибиотиками, дает хороший эффект.
Питание таких больных должно отвечать принципам щажения слизистой оболочки кишечника (диета № 4, стр. 194) и содержать повышенное количество белка (140-150 г) при одновременном ограничении углеводов.
В некоторых случаях рекомендуется применение соляной кислоты и желудочного сока. Прием соляной кислоты лучше сочетать с пепсином. Соляная кислота не заменяет желудочный сок, но является физиологическим регулятором функции привратника и возбудителем панкреатической секреции. В результате ее применения может нормализоваться эвакуация пищи из желудка и пищеварение в кишечнике. Прием соляной кислоты рекомендуется вместе с панкреатином.
Больным, у которых хронический гастрит сочетается с поражением печени и желчных путей, лечение проводят на фоне диеты № 5 (см. стр. 256). Из диеты исключают продукты, богатые экстрактивными веществами, жареные блюда, ограничивают продукты, богатые холестерином, жирные сорта мяса, сало и пр; Диета № 5 содержит нормальное количество белка, углеводов и богата липотропными факторами. При увеличении печени показаны притововоспалительный вариант диеты и разгрузочные дни (сахарный, компотный и др.).
(Рисово-компотный день проводится следующим образом: 6 раз в день дают больному по стакану сладкого компота, причем 2 раза — со сладкой рисовой кашей, сваренной на воде. Всего в день больной получает 1-2 кг. свежих или 240 г сушеных фруктов, 50 г риса, 120 г сахара (1,5 л компота). При назначении сахарного дня через каждые 3 часа (5 раз в день) дают стакан горячего чая с 30-40 г сахара.
)
Наряду с лечебным питанием применяют и медикаментозные средства: инсулин, глюкозу, печеночные препараты, липокаин и панкреатин. Хороший эффект при воспалительных изменениях желчного пузыря и желчных путей дают дуоденальные зондирования в сочетании с инъекциями пенициллина и стрептомицина.
Больным хроническим гастритом, осложненным гипохромной анемией, назначают препараты железа и соляную кислоту. Показано применение аскорбината железа или восстановленного железа; при плохой переносимости восстановленного железа назначается углекислое или молочнокислое закисное железо. Препараты железа назначают 3-4 раза в день после еды вместе с соляной или аскорбиновой кислотой. Наиболее эффективно парентеральное введение препаратов железа (ферковен). Назначают гемостимулин, фолиевую кислоту и витамин B12.
Для лечения больных хроническим гастритом с гиперхромной анемией применяют печень или ее препараты — антианемин, камиолон. Особенно хороший эффект дает применение витамина B12. Необходимо обеспечить достаточное содержание в диете животных белков, витаминов и минеральных солей. Вводится повышенное количество тиамина, рибофлавина, пиридоксина, аскорбиновой и фолиевой кислот, витамина A.
Основная задача лечения больных гастритом с секреторной недостаточностью состоит в налаживании компенсаторных механизмов путем улучшения работы непораженных органов пищеварения и уменьшении воспалительного процесса в слизистой оболочке желудка. Продолжительность терапевтического эффекта зависит от дисциплинированности больного, соблюдения режима питания и диеты. Больные и после проведения лечения нуждаются в лечебном питании. Диету следует постепенно, расширять, приближая к рациональному общему столу. Часто компенсация бывает настолько хорошей, что больные легко переносят общее питание. Терапевтический эффект у больных гастритом с секреторной недостаточностью после стационарного лечения сохраняется весьма стойко: через 5 лет почти у 60% больных сохраняется хорошее самочувствие, через 10 лет примерно у 40% больных не удается выявить клинических признаков заболевания.
Желудочная секреция при проверке через 5-20 лет восстановилась до нормы только в 3% случаев. Это подтверждает, что даже значительное улучшение в состоянии здоровья таких больных обусловлено не восстановлением секреторной функции желудка, а явлениями адаптации и компенсации органов системы пищеварения.
Лечение
Схема терапии подбирается врачом после определения фактора, вызвавшего воспалительный процесс, и уточнения формы заболевания. Более подробно о современных методах лечения гастрита вы можете прочитать в статье: . В обязательном порядке, вместе с медикаментозной терапией пациенту обязательно назначается лечебная диета. Необходим строгий отказ от курения, алкогольных напитков, некоторых лекарственных средств и вредной пищи. Рекомендованное при гастрите питание также зависит от формы воспаления.
Назначаемые медикаменты:
- Антибиотики, необходимые для устранения хеликобактерной инфекции. Возможно назначение одновременно нескольких антибиотиков вместе с ингибиторами протонной помпы и лекарствами на основе висмута. Другие виды желудочной инфекции устраняются противовоспалительными или противогрибковыми медикаментами.
- Протекторные препараты, защищающие слизистую оболочку желудка от неблагоприятных воздействий. Обволакивающие средства помогают предотвратить воздействие кислоты на стенки органа. Обычно врачи назначают пациентам антациды, нейтрализующие кислоту. Эти препараты нельзя применять на постоянной основе, поэтому курс обязательно ограничивается.
- Лекарства, влияющие на секреторную функцию органа. В первую очередь это ингибиторы протонной помпы и блокаторы Н2-гистаминорецепторов, требующиеся при избыточной кислотности желудочного сока. Эти лекарства нормализуют состояние органа в течение суток. Назначение добавок пепсина требуется при недостаточной секреторной активности желудка.
К дополнительным лекарствам, применяющимся при других формах гастрита, относят кортикостероиды, сорбенты и антидоты. При тяжелом состоянии пациенту может потребоваться инфузионная терапия и хирургическое лечение. Важно помнить, что основным методом профилактики недуга является здоровое питание.
Гастрит хронический с секреторной недостаточностью
Описание
Гастрит хронический с секреторной недостаточностью — это Гастрит, характеризующийся атрофическими изменениями слизистой оболочки желудка и его секреторной недостаточностью, выраженными в различной степени. Развивается в основном у лиц зрелого и пожилого возраста. Симптомы Отмечаются желудочная и кишечная диспепсия (неприятный вкус во рту, снижение аппетита, тошнота, особенно по утрам, отрыжка воздухом, урчание и переливание в животе, запоры или поносы); при длительном течении — похудание, гипопротеинемия, симптомы полигиповитаминоза, нерезко выраженного гипокортицизма, недостаточности других эндокринных желез (общая слабость, импотенция и др.), нормохромная или железодефицитная анемия. Часто возникает сопутствующий энтерит; кишечный дисбактериоз, панкреатит, холецистит накладывают свой отпечаток на клиническую картину заболевания. Лечение Проводят в амбулаторных условиях, при обострениях целесообразна госпитализация. Ведущее значение имеет лечебное питание. В период обострения болезни питание должно быть дробным, 5 — 6 раз в сутки (диета N 2). В период затухания обострения диета должна быть полноценной, ограничиваются лишь поваренная соль, углеводы и экстрактивные вещества. При хроническом гастрите с секреторной недостаточностью при боли назначают ганглиоблокирующие препараты (кватерон, ганглерон, которые, вызывая выраженный спазмолитический эффект, сравнительно мало влияют на секреторную функцию желудка), а также сок подорожника, плантаглюцид, вызывающие некоторое повышение секреции, усиливающие двигательную функцию желудка и обладающие противовоспалительным и спазмолитическим действием. Показаны вяжущие и обволакивающие средства. С целью воздействия на секреторную функцию желудка назначаются витамины РР, С, B6. Вне обострения при признаках декомпенсации гастрита (метеоризм, ахилические поносы) применяют заместительную терапию желудочный сок, абомин, бетацид, панкреатин и др. Для лечения хронического гастрита с секреторной недостаточностью, в развитии которого значительную роль играют аутоиммунные процессы, в ряде случаев обосновано назначение глюкокортикостероидных гормонов. Физические методы лечения: грелки, грязелечение, диатермия, электро — и гидротерапия и т. д.