Общие сведения
Для того чтобы человек мог вести активный образ жизни, а его организм – правильно, без сбоев, функционировать, в клетки, ткани органов и систем должна поступать энергия. Основным ее источником является находящаяся в крови глюкоза. Для ее расщепления и преобразования в энергию необходимо наличие определенного гормона, вырабатываемого поджелудочной железой – инсулина.
В результате развития каких-либо заболеваний данного органа, выработка гормона снижается. Процесс расщепления глюкозы замедляется. Это ведет к дефициту энергии, что отрицательно сказывается на работе всех органов человека. В то же время, так как питание продолжает поступать в организм, содержание сахара в крови повышается, иногда значительно превышая норму. Он оседает в кровеносных сосудах в виде монокристаллов. У человека развивается опасное, трудноизлечимое заболевание – сахарный диабет.
Различают два вида сахарного диабета:
- СД1 – заключается в дисфункции поджелудочной железы, инсулин прекращает вырабатываться полностью или частично; энергия к клеткам не поступает;
- СД2 – характеризуется невосприимчивостью клеток к инсулину; несмотря на то, что железа продолжает вырабатывать гормон в достаточном количестве, потерявшие чувствительность клетки не поглощают энергию, содержание в крови сахара увеличивается.
В зависимости от того, каким видом заболевания страдает человек, назначается определенный метод лечения. При СД2 в некоторых случаях бывает достаточно соблюдения специальной диеты. Если этот метод оказывается малоэффективным, то с течением времени железа начинает меньше вырабатывать гормона. В этом случае, так же как при СД1, назначают препараты инсулина, которые препятствуют развитию осложнений, выражающихся в нарушениях работы внутренних органов (сердца, почек), кровеносных сосудов, снижению зрения.
Кому показана инсулинотерапия?
Показаниями для назначения инсулинотерапии являются:
- сахарный диабет первого типа;
- сахарный диабет второго типа при неэффективности лечения сахароснижающими препаратами
- кетоацидоз различной степени тяжести;
- тяжелые диабетические микроангиопатии (с нарушением функции органа);
- неэффективность диеты и максимальной дозы пероральных сахароснижающих препаратов (HbA1c — >7,5%, гликемия натощак — >8 ммоль/л);
- коматозные состояния (кетоацидотическая, лактатацидотическая, гиперосмолярная);
- хронические рецидивирующие заболевания в стадии обострения (туберкулез, панкреатит, пиелонефрит и прочее);
- панкреатэктомия;
- острое нарушение мозгового кровообращения (ОНМК);
- тяжелые, в частности гнойные инфекции;
- инфаркт миокарда;
- оперативные вмешательства;
- значительная потеря массы тела за короткий промежуток времени.
Если для больных первым типом сахарного диабета инсулинотерапия является обязательной составляющей лечения, то больным вторым типом она назначается в исключительных случаях:
- при хирургических вмешательствах;
- при острых сердечнососудистых нарушениях (инфаркте миокарда, инсульте);
- при тяжелых инфекционных заболеваниях;
- при развитии гиперосмолярной и лактат-ацидотической комы или прекомы;
- при быстром прогрессировании поздних осложнений сахарного диабета (тяжелом течении диабетической ретинопатии и нейропатии, уменьшении скорости клубочковой фильтрации менее 60 мл/мин в рамках диабетической нефропатии).
Инсулинотерапия назначается лицам с диагностированным сахарным диабетом для достижения нескольких целей:
- устранить максимум клинических симптомов сахарного диабета;
- достичь оптимального метаболического контроля над заболеванием на длительный период времени;
- предупредить острые и хронические осложнения сахарного диабета;
- обеспечить максимально достижимое высокое качество жизни больных.
Само лишь применение инсулинотерапии не способно обеспечить полноценного достижения выше перечисленных задач, а потому ее строго рекомендуется сочетать с:
- индивидуально разработанной диетой;
- дозированными индивидуальными физическими нагрузками;
- обучением пациента простейшим методам лечения и способам неотложной стабилизации состояния своего здоровья;
- практическое применение приобретенных знаний, то есть осуществление постоянного самоконтроля (в частности, ведение журнала регистрации реально съеденных хлебных единиц углеводов, введенного количества инсулина, степени физической активности и возникших «нештатных» ситуаций).
Инсулин в таблетках
Несмотря на это, многие больные сахарным диабетом люди боятся начинать прием инсулина. Основная причина этого – необходимость постоянного введения препарата в виде инъекций. Мечта многих диабетиков – таблетированный инсулин. Несмотря на то, что иногда можно встретить в СМИ сообщения о том, что ученые из Америки, Австралии смогли изобрести инсулин в таблетках, это, скорее всего, не соответствует действительности.
Мечта о таблетках при сахарном диабете 1-го типа, пока неосуществима. На настоящий момент это единственный способ лечения СД1, позволяющий не только повысить качество жизни больного человека, но и существенно увеличить ее продолжительность. В то же время необязательно использовать для введения инсулина шприц, что всегда сопряжено со сложностью. Сегодня ученые, фармакологи, медики предлагают воспользоваться таким изобретением, как шприц-ручка. Процедура с их помощью проста, а использование специальных игл для инсулиновых шприц ручек позволяет вводить препарат абсолютно безболезненно.
По степени очистки медпрепараты делят на такие:
- традиционный (очищается старыми малоэффективными способами, потому содержит белковые примеси с высокоаллергенным эффектом);
- монопиковый (содержание ненужных примесей составляет одну тысячную);
- монокомпонентный (ненужные примеси – вне пределов обнаружения).
Сегодня диабетики могут самостоятельно выбирать для себя инсулин, ориентируясь на обозначения, указанные на упаковках. Производители идентифицируют высокоочищенный монокомпонентный препарат знаком «МС», а идентичный человеческому – «НМ». При необходимости всегда можно проконсультироваться с эндокринологом, который подскажет оптимальный вариант.
Классификация инсулина
Но даже если больной решился на инъекции инсулина, приобрести препарат в аптеке самостоятельно не получится. Его обязательно должен подобрать врач-эндокринолог, тем более что разновидностей инсулина на полках современных аптек очень много и разобраться в их предназначении без специальных знаний весьма сложно.
Все инсулиновые препараты классифицируют на виды по нескольким признакам. Так, например, в зависимости от «происхождения», выделяют следующие типы инсулина.
- Полученные из поджелудочной железы свиней или крупного рогатого скота. Первый вариант предпочтительнее, так как он более приближен к человеческому. Во втором случае возможно возникновение аллергической реакции.
- Синтезированный искусственно с применением человеческого рДНК-инсулина.
- Генноинженерный, получают также из свиного инсулина, используя современные инновационные технологии, что позволяет получать препарат практически идентичный человеческому гормону.
Следующий способ классификации учитывает скорость проникновения препарата в кровь и продолжительность его действия. По этому признаку инсулин подразделяют на следующие категории:
- ультракоротокий;
- короткий;
- средний;
- длительный.
Препараты двух последних категорий считаются основными, базисными. Их вводят в 1-2 раза в сутки, что позволяет поддерживать уровень сахара в крови на нормальном уровне в течение продолжительного промежутка времени. Ультракороткие и короткие препараты используют перед каждым приемом пищи, что позволяет предотвратить повышение уровня сахара в крови, вызванное поступлением в организм продуктов питания.
Ультракороткий
При использовании для снижения уровня сахара в крови необходимо помнить, что чем быстрее наступает эффект от препарата, тем меньше продолжительность его действия. Самые быстрые, ультракороткие препараты начинают работать через 10 минут после введения. Это очень мощные, действенные лекарства, эффект от которых максимально приближен к натуральному гормону и сохраняется на протяжении 3 часов. Инъекцию делают непосредственно перед приемом пищи или сразу после этого.
Короткий
Действие препарата начинается через 30 минут и продолжается на протяжении 5-8 часов. Предварительное введение лекарства позволяет ему начать работу одновременно с поступлением в организм пищи, при этом желательно, чтобы в ней присутствовали преимущественно медленные углеводы. Продолжительный срок действия ведет к тому, что гормон остается в крови уже после того как вся пища усвоилась и количество глюкозы в крови снизилось. Для того чтобы это не привело к гипогликемии необходимо дополнительное поступление питания (перекус).
Как и другие инсулиновые препараты средства короткого и ультракороткого действия вводятся в организм с помощью одноразовых шприцов или ручек для инсулина многоразовых в подкожную жировую клетчатку. Это способствует более равномерному, медленному проникновению гормона в кровь. Скорость всасывания зависит от различных факторов, в первую очередь, это:
- место инъекции, это может быть плечо, бедро, но быстрее всего препарат начинает действовать при его введении в живот;
- доза вводимого лекарства, чем она больше, тем эффективнее будет действие;
- толщина жирового слоя, чем он меньше, тем более быстрым будет всасывание.
Препарат и его доза подбираются специалистом эндокринологом с учетом особенностей организма больного, в зависимости от стадии развития заболевания. Но человек с сахарным диабетом может и самостоятельно регулировать дозу, в зависимости от количества поступающих в организм «хлебных единиц»: 1ЕД короткого инсулина вводят на 1 хлебную ед., с таким расчетом, что однократно в организм поступало не более 1ЕД на килограмм массы тела.
Для точного определения дозы врачи рекомендуют больным ведение «Дневника питания». В нем необходимо фиксировать каждый прием пищи, уровень сахара, замеренный после этого, доза и название введенного лекарственного средства, концентрация глюкозы в крови после приема препарата. Такой «Дневник» позволяет лечащему эндокринологу подобрать более эффективный метод лечения. Кроме того, в случае чрезвычайных ситуаций (развития кетоацидоза) вызванный на дом врач скорой помощи или специалист реанимационного отделения сможет также руководствоваться сделанными записями, чтобы определить какое именно лекарство следует использовать для оказания экстренной помощи. В этом случае инъекцию делают внутривенно.
Средний и длительный
Эти препараты предназначены для проведения основной, базисной, терапии. Их необходимо использовать ежедневно, не обращая внимания на время и количество принятия пищи. Препараты средней длительности требуется вводить дважды в день: 2/3 дозы утром перед завтраком и 1/3 дозы перед ужином. У инсулина средней длительности эффект достигается через 1-1,5 ч, а продолжительность составляет 20 ч. Пролонгированный (длительный) инсулин можно применять один раз в сутки. Он начинает работать через 1-3 часа. Основное преимущество его использования: отсутствие пика активности. Концентрация инсулина в крови сохраняется на постоянном уровне в течение всего времени действия, то есть 24 часа.
В зависимости от типа сахарного диабета, стадии развития заболевания, особенностей организма врач назначит одну их двух технологий инсулинотерапии.
- Комбинированная. Ее еще называют традиционной и применяют для лечения больных, которые не могут самостоятельно себя обслуживать или контролировать дозу вводимого препарата: пожилые люди, больные СД с психическими расстройствами и так далее. Она предполагает одновременное введение с помощью одного медицинского шприца двух лекарственных средств, одно из которых является базисным (среднего действия или пролонгированное), а второе – препарат короткого действия. Основной его недостаток – невысокая эффективность, что приводит к более раннему проявлению различных осложнений.
- Базис-болюсная терапия. В этом случае также используются и короткие инсулиновые препараты и пролонгированные (средние). Но в отличие от традиционной методики, этот вариант не предполагает их «смешивания». Они вводятся в разных инъекциях, что позволяет приблизить оказываемое ими действие к физиологической выработке гормона самим организмом. Этот способ считается лучшим и используется чаще.
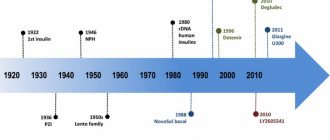
Нобелевская премия
В 1923г Нобелевский Комитет присудил премию в области физиологии и медицины Бантингу и Маклеоду, это произошло всего через 18 месяцев после первого доклада о препарате на собрании Ассоциации Американских Врачей (Association of American Physicians). Это решение обострило и без того непростые отношения между учеными, т.к. Бантинг считал, что вклад Маклеода в изобретение инсулина весьма преувеличен, по мнению Бантинга премия должна была быть разделена между ним и его ассистентом Бестом. Чтобы восстановить справедливость Бантинг разделил свою часть премии с Бестом, а Маклеод с биохимиком Коллипом8.
Патент на создание инсулина, принадлежавший Бантингу, Бесту и Коллипу, ученые продали за 3 доллара Университету Торонто. В августе 1922 г. было заключено соглашение о сотрудничестве с фармацевтической компанией Eli Lilly и Со, которая помогла наладить производство лекарства в промышленных масштабах.
С момента изобретения инсулина прошло уже более 90 лет. Совершенствуются препараты этого гормона, с 1982 г. пациенты получали уже человеческий инсулин, а в 90-х годах появились аналоги человеческого инсулина – препараты с различной продолжительностью действия, однако мы должны помнить о людях, стоявших у истоков создания этого препарата, ежедневно спасающего жизнь миллионам людей.
Список литературы
- IDF diabetes atlas 7th Edition. Available at: https://www.diabetesatlas.org/.
- Bliss M. The history of insulin. Diabetes Care 1993;16 Suppl 3:4-7. Available at: https://www.ncbi.nlm.nih.gov/pubmed/8299476.
- Bliss M. The discovery of insulin: the inside story. Publ. Am. Inst. Hist. Pharm. 1997;16:93-9. Available at: https://www.ncbi.nlm.nih.gov/pubmed/11619903.
- Karamitsos DT. The story of insulin discovery. Diabetes Res. Clin. Pract. 2011;93 Suppl 1:S2-8. doi:10.1016/S0168-8227(11)70007-9.
- Banting Notebook: 1920-21. Fisher Rare Book Library, University of Toronto, Toronto, Canada.
- Stylianou C, Kelnar C. The introduction of successful treatment of diabetes mellitus with insulin. J. R. Soc. Med. 2009;102(7):298-303. doi:10.1258/jrsm.2009.09k035.
- Rosenfeld L. Insulin: discovery and controversy. Clin. Chem. 2002;48(12):2270-88. Available at: https://www.ncbi.nlm.nih.gov/pubmed/12446492.
- de Herder WW. Heroes in endocrinology: Nobel Prizes. Endocr. Connect. 2014;3(3):R94-R104. doi:10.1530/EC-14-0070.
Форма выпуска
Инсулиновые препараты поступают в продажу в виде растворов или суспензий, расфасованных в стеклянные герметично упакованные флаконы (5-10 мл). сверху пробка обкатывается алюминиевым колпачком. Для использования совместно с шприц-ручкой лекарственные средства расфасовываются в специальные картриджи (гильзы, патроны).
Для применения в медицинских учреждениях препарат может быть в виде растворимого порошка белого цвета. В нем содержится не менее 3,1% серы. Для введения в организм его разводят специальной водой для инъекций с добавлением соляной кислоты, глицерина, раствора фенола (трикрезола).
Фармакологическое действие
Инсулиновые препараты оказывают воздействие на все ткани и внутренние органы человеческого организма. Но наиболее выражено его «работа» проявляется действии на мышечную и жировую ткани, печень, протекающие в организме метаболические процессы, пищеварение. Среди основных функций данных лекарственных средств:
- регулирование обмена углеводов, обусловленного стимуляцией проникновения глюкозы сквозь клеточную мембрану, что способствует ее превращению в гликоген, дальнейшей утилизации;
- повышение содержания гликогена в тканях мышц;
- стимулирование образования пептидов, глюкозилтрансферазы, фермента гексокиназы, полиферментного комплекса пируватдегидрогеназы;
- подавление расщепления жиров (липолиза), что ведет к сокращению количества свободных жирных кислот, снижает их поступление в системный кровоток;
- снижает образование глюкозы из жирных и аминокислот, препятствует расщеплению гликогена (гликогенолиз);
- предотвращает синтез кетоновых (ацетатных) тел;
- замедляет процесс преобразования аминокислот в оксокарбоновые и так далее.
Эффективность воздействия препарата зависит от особенностей организма, мышечной активности, скорости кровотока в месте совершения инъекции, введенного лекарственного средства и его дозы. Действие вещества может быть различным не только у разных людей, но и у одного и того же человека в зависимости от его состояния.
Техника инъекций
Введение инсулина можно проводить самостоятельно, без посторонней помощи. Для этого можно воспользоваться инсулиновым шприцем или специальной шприц-ручкой. Последний способ более предпочтителен, поскольку позволяет более точно отмерять необходимое количество вещества. Еще одно его преимущество: делать инъекцию можно непосредственно через одежду, что особенно удобно для больных сахарным диабетом, ведущих активный образ жизни: проходящих учебу в ВУЗе, работающих в офисах.
В обязательном порядке необходимо соблюдать все антисептические требования: мыть руки с мылом, использовать только одноразовые шприцы, обрабатывать место укола спиртом или спиртовыми антисептическими салфетками. При этом следует помнить, что спирт разрушает инсулин, поэтому после обработки места укола необходимо дождаться полного высыхания спиртосодержащей жидкости, использованной для дезинфекции, и только после этого проводить инъекцию. Нельзя вводить препарат в одно и то же место многократно. Каждый раз нужно отступать от предыдущего прокола на 2-3 сантиметра. Смена области введения препарата делается в целях профилактики липодистрофии.
Еще один способ введения инсулина носит название инсулиновая помпа, обеспечивающая непрерывную подачу гормона. Система представляет собой своеобразный шприцевой дозатор, состоящий из непосредственно самой помпы, небольшого компьютера, предназначенного для расчета дозы и контроля режима введения лекарства, резервуара с лекарственным средством и тонкой иглы (канюли) для введения препарата.
Такой способ лечения находит все большее распространение, поскольку позволяет учитывать количество остаточного инсулина в крови, объем пищи, поступившей в организм. Для введения с помощью инсулиновой помпы используют препараты ультракороткого и короткого действия, но количество проколов кожи при этом сведено к минимуму.
При применении инсулиновой помпы (дозатора) у больных сахарным диабетом отмечается более стабильное течение болезни, повышается качество жизни, снижается вероятность возникновения осложнений. В то же время, скептики отмечают и негативные стороны использования этого метода. Прежде всего, это неудобство, особенно для тех, кто хочет вести активный образ жизни. Кроме того, больной СД полностью зависит от техники, ведь процесс полностью автоматизирован. Сбой в работе программы, выход из строя устройства, внезапное окончание заряда батарейки может привести к кетоацидозу. Еще один, значимый для многих россиян отрицательный фактор – высокая стоимость устройства.
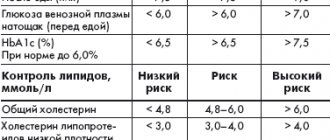
Что означают результаты анализа
Во время исследования делается забор крови из вены, после чего с помощью химического анализа определяется концентрация гормона. За норму принимается значение в диапазоне от 2,6 до 24,9 мкЕд/мл крови.
В случае превышения нормы пациента отправляют на дополнительную диагностику для определения возможных причин. Наиболее распространенными из них являются:
- акромегалия;
- инсулинома;
- рак поджелудочной железы;
- панкреатит хронического типа;
- синдром Иценко-Кушинга;
- ожирение разных степеней;
- непереносимость простых углеводов (глюкозы, галактозы, фруктозы).
Инсулин в бодибилдинге
Некоторые спортсмены, тренеры считают, что инсулиновые препараты, особенно короткого действия, в сочетании с используемыми в спорте анаболиками, андрогенными веществами, позволит достичь более высоких результатов. Действительно, независимо от того, введено лекарственное средство больному или здоровому человеку, механизм его действия будет одинаков. В частности, повысится проницаемость клеточных мембран у мышечных тканей. В результате ускорится процесс проникновения стероидов к клеткам. Даже если их будет незначительное количество, последствия могут быть более значительными, чем без использования инсулина.
Но спортсменам, как и больным сахарным диабетом, следует тщательно следить за соблюдением дозировки и не забывать о других, не менее важных правилах:
- контролировать количество попадающих в организм питательных веществ, переизбыток которых приведет к их отложению в виде жира;
- снизить объем употребляемых простых углеводов;
- контролировать не только вес, но и объем бицепса, голени, бедра.
Появление жировых отложений, складок сигнализирует о неправильно выполненном расчете, необходимости снижения дозы или полного отказа от введения в организм инсулиновых препаратов.