Фармакологические свойства препарата Габагамма
Габапентин является циклическим структурным аналогом ГАМК, который хорошо проникает через ГЭБ. Несмотря на структурное сходство c ГАМК, габапентин не является ГАМК-миметиком или агонистом рецепторов ГАМК-α и ГАМК-β. Он также не взаимодействует с бензодиазепиновыми, глутаматными, N-метил-D-аспартатными и стрихниннечувствительными глициновыми рецепторами. Однако в неокортексе и гиппокампе головного мозга животных выявлены высокоспецифические (пока что неидентифицированные) центры связывания габапентина. Таким образом, механизм противоэпилептического действия препарата на сегодня остается невыясненным. Биодоступность непропорциональна дозе: при повышении дозы снижается, и при дозе 300 мг составляет 60%, при дозе 1600 мг — 30% соответственно. Абсолютная биодоступность — 60%. Пища, в том числе с высоким содержанием жиров, не влияет на фармакокинетику. Время, необходимое для достижения максимальной концентрации, — 2–4 ч. Концентрация в плазме крови пропорциональна дозе. Максимальная концентрация — 4,02 мкг/мл при применении в дозе 300 мг каждые 8 ч и 5,5 мкг/мл — при дозе 400 мг. AUC соответственно — 24,8 и 33,3 мкг/мл/ч. Проникает через ГЭБ, попадает в грудное молоко. Объем распределения — 57,7 л. У больных с эпилепсией концентрация в СМЖ составляет приблизительно 20% соответствующих равновесных концентраций препарата в плазме крови. Связь с белками плазмы крови очень слабая (менее 5%). Практически не метаболизируется, не индуцирует окислительные ферменты со смешанной функцией, которые принимают участие в метаболизме лекарственного средства. Выделяется почками. Выведение из плазмы крови имеет линейную зависимость. Период полувыведения — в среднем 5–7 ч, не зависит от дозы (при дозе 300 мг — 5,2 ч, 400 мг — 6,1 ч). Выводится при гемодиализе. Клиренс габапентина из плазмы крови снижается у лиц пожилого возраста и у больных с нарушениями функции почек, период полувыведения при клиренсе креатинина 30 мл/мин — 52 ч. Фармакокинетика при повторном применении не изменяется.
Использование Габагамма® в лечении болевой формы диабетической невропатии
А.Б. Данилов, Московская медицинская академия им. И.М. Сеченова, Россия
С позиций патофизиологии различают ноцицептивную и невропатическую боль [1, 7]. Ноцицептивной называют боль, обусловленную воздействием какого-либо фактора (механическая травма, ожог, воспаление и т.д.) на периферические болевые рецепторы при интактности всех отделов нервной системы. Под невропатической подразумевают боль, возникающую при органическом поражении или нарушении функции различных отделов нервной системы. Причинами невропатической боли могут быть повреждения нервной системы на любом уровне, начиная от периферических нервов и заканчивая корой больших полушарий. В неврологии термин «невропатическая боль», или «нейропатическая боль», обычно указывает на поражение периферического нерва. В связи с этим может сформироваться неверное представление о том, что невропатическая боль возникает исключительно при периферической невропатии или полиневропатии. Следует еще раз подчеркнуть, что термин «невропатическая боль» указывает на болевой синдром, возникающий при поражении или нарушении функции как периферической, так и центральной нервной системы.
В популяции невропатическая боль встречается в 1-1,5 % случаев. Сегодня она объединяет целую группу хронических болевых синдромов, которые ранее рассматривались самостоятельно. К этой группе относят болевой синдром при различных моно- и полиневропатиях. Наиболее часто боли возникают при диабетической и алкогольной полиневропатиях (25-45 %). Постгерпетическая невралгия (в пожилом возрасте это осложнение возникает в 70 % случаев опоясывающего герпеса) также является вариантом невропатической боли. К невропатическим формам болевого синдрома относится комплексный регионарный болевой синдром (локальные боли с отеком, трофическими расстройствами и остеопорозом), который ранее обозначался как рефлекторная симпатическая дистрофия. Типичными примерами невропатической боли являются невралгия тройничного нерва, фантомные боли, постинсультная центральная боль, болевой синдром при рассеянном склерозе, сирингомиелии, поражении спинного мозга. По данным разных авторов, частота невропатической боли при диабетической полиневропатии достигает 45 %, рассеянном склерозе — 28 %, сирингомиелии — 75 %, мозговом инсульте — 8 %, травме нерва — 5 %. Среди всех пациентов с невропатической болью около 50 % составляют больные с диабетической полиневропатией. К сожалению, боли у этих пациентов нередко трактуются как сосудистые или вертеброгенные, что приводит к неадекватным терапевтическим мероприятиям. Ноцицептивные боли чаще бывают острыми, а невропатические — хроническими. В определенных случаях имеет место сочетание ноцицептивного и невропатического компонентов боли (при компрессионных радикулопатиях). Невропатическая боль имеет некоторые особенности. Прежде всего, она сопровождается специфическими чувствительными расстройствами. Очень характерной для невропатической боли является аллодиния — возникновение боли в ответ на стимул, который в нормальных условиях не вызывает боли. В таких случаях больные испытывают сильные боли при малейшем прикосновении, иногда даже при дуновении ветра. Различают температурную и механическую аллодинию. Механическая аллодиния подразделяется на статическую (появляется при давлении на фиксированную точку кожного покрова) и динамическую (возникает при движущихся стимулах, например, легком раздражении кожи кисточкой или пальцем).
При невропатической боли часто наблюдаются гиперестезия, гипералгезия, гиперпатия, невралгия. При гипералгезии чувствительность к болевому стимулу оказывается значительно выше, чем ожидается в норме. При гиперпатии субъективный ответ как на болевой, так и неболевой стимулы является чрезмерным и часто сохраняется в течение долгого времени уже после прекращения раздражения. Феномен невралгии (тригеминальная, постгерпетическая) является типичным примером невропатической боли. Пациента могут также беспокоить спонтанные боли, возникающие при очевидном отсутствии какого-либо внешнего воздействия. Они, как правило, носят жгучий, колющий характер. Чувство щекотания, безболезненного покалывания или другие подобные ощущения относятся к парестезиям; если эти ощущения причиняют боль, то их называют дизестезиями.
Патофизиология невропатической боли
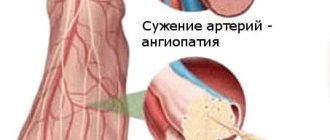
Патофизиологические механизмы невропатического болевого синдрома являются сложными. Невропатическая боль возникает в результате нарушенного взаимодействия ноцицептивных и антиноцицептивных систем вследствие их поражения или нарушения функций на различных уровнях нервной системы. Наиболее изучена роль периферических нервов, корешков, заднего рога спинного мозга, нейротрансмиттеров боли, глутаматных рецепторов, натриевых и кальциевых каналов. Возможные механизмы боли включают в себя спонтанную эктопическую активность поврежденных аксонов, сенситизацию болевых рецепторов, патологические взаимодействия периферических сенсорных волокон, гиперчувствительность к катехоламинам. Большое внимание уделяется изучению механизмов центральной сенситизации, феномена «взвинчивания», недостаточности антиноцицептивных нисходящих влияний на задний рог спинного мозга (центральной дезингибиции) [1, 7]. Центральная сенситизация группы нейронов спинного мозга является результатом нейрональной пластичности, активированной первичной афферентной стимуляцией. Этот процесс считается решающим в формировании синдрома невропатической боли и приводит к развитию аллодинии и гиперпатии. Потенциалзависимые кальциевые N-каналы расположены в поверхностной пластинке заднего рога спинного мозга и участвуют в формировании невропатической боли. Имеются данные об увеличении высвобождения нейротрансмиттеров при активации N и Р типов потенциалзависимых кальциевых каналов. Полагают, что субъединица α2δ, входящая в состав всех потенциалзависимых кальциевых каналов, является мишенью для антиаллодинического действия габапентина.
Лечение невропатической боли
Терапия невропатической боли часто представляет трудную задачу вследствие разнообразия методов лечения. Для борьбы с ней применяют немедикаментозные и медикаментозные методы. Среди немедикаментозных используют методы, усиливающие активность антиноцицептивных систем: акупунктуру, чрескожную электронейростимуляцию, стимуляцию спинного мозга, физиотерапию, биологическую обратную связь, психотерапию. Реже применяют блокады и нейрохирургические методы лечения (разрушение зоны вхождения заднего корешка), блокирующие поступление афферентной ноцицептивной афферентации. Для фармакотерапии невропатической боли используют местные анестетики, опиоидные препараты, центральные миорелаксанты, антиаритмические препараты, антидепрессанты и антиконвульсанты. Следует обратить внимание, что простые анальгетики (парацетамол, аспирин) и нестероидные противовоспалительные препараты (диклофенак, индометацин и др.) малоэффективны при невропатической боли и не используются для ее лечения. Это обусловлено тем, что главными механизмами невропатической боли являются не процессы воспаления, а нейрональные и рецепторные нарушения, периферическая и центральная сенситизация.
Местные анестетики (лидокаина 5 % крем или пластырь) применяют для блокады периферических ноцицепторов; периневральные инъекции кортикостероидов или комбинации кортикостероидов и местных анестетиков могут быть использованы при лечении боли при мононевропатиях и невромах. К другим препаратам, используемым у пациентов с невропатической болью, относятся центральные миорелаксанты (баклофен, тизанидин) и опиоидные анальгетики (морфин, кодеин, оксикодон, трамадол, декстрометорфан, методон). Некоторые мембраностабилизирующие препараты, в частности лидокаин и мексилетин, иногда назначали для лечения невропатической боли при диабетической и алкогольной полиневропатиях. Однако частые побочные эффекты ограничивают применение этих средств. Чаще всего при невропатической боли применяют антидепрессанты, хотя они вызывают побочные реакции (особенно трициклические антидепрессанты), связанные с антихолинергическим действием, ортостатическую гипотонию и нарушения ритма сердца. Антиконвульсанты в лечении хронических болей используют с 1942 года (дифенин). Карбамазепин был признан препаратом первого выбора в лечении тригеминальной невралгии. Информация об эффективности препаратов вальпроевой кислоты при невропатической боли противоречива и в основном базируется на результатах неконтролируемых исследований и отдельных клинических случаях. Даже в самых ранних сообщениях отмечались ограничения антиконвульсантов при лечении болевых синдромов. Так, была показана их более высокая эффективность при болевом синдроме, связанном с периферическими поражениями по сравнению с таковой при центральных болях. Несмотря на имеющиеся данные о положительном ответе постоянной боли на антиконвульсанты, они все же оказывают более выраженный эффект при острой и пароксизмальной боли. Кроме того, антиконвульсанты могут вызывать достаточно серьезные побочные реакции (анемия, гепатотоксичность, эндокринопатия и др.). В целом антиэпилептические препараты могут оказывать эффект в тех случаях, когда другие препараты не приносят пользы или противопоказаны, поэтому дальнейшее изучение антиконвульсантов нового поколения в терапии боли вполне оправданно. Появление нового препарата Габагамма® («Верваг Фарма», Германия) открыло новые перспективы в лечении невропатической боли и множества других хронических болевых синдромов.
Применение габапентина при невропатической боли
Механизм действия и свойства
Габагамма® представляет собой структурный аналог гамма-аминомасляной кислоты (ГАМК) и относится к антиэпилептическим препаратам. В опытах на животных препарат усиливает синтез ГАМК, оказывает модулирующее действие на NMDA-рецепторы, блокирует субъединицу α2δ кальциевых каналов, снижает высвобождение моноаминов, уменьшает синтез и транспорт глутамата, способствует уменьшению частоты потенциалов действия периферических нервов [7]. Вероятно, сочетание вышеуказанных механизмов действия обеспечивает высокую терапевтическую эффективность габапентина при различных формах невропатического болевого синдрома.
Габагамма® хорошо переносится и крайне редко вызывает побочные реакции (в основном легкое головокружение и сонливость). Признаков серьезного взаимодействия габапентина с другими средствами не зарегистрировано. Однако следует воздержаться от его применения в сочетании с алкоголем, транквилизаторами, антигистаминными препаратами, барбитуратами, антиконвульсантами, снотворными, миорелаксантами, наркотиками. Сочетание габапентина с лидокаином или антидепрессантами усиливает его эффект. Концентрация Габагамма® в плазме достигает пика через 2-3 ч после приема. Интервал дозирования не должен превышать 12 часов. Биодоступность составляет 60 %. Прием пищи не влияет на фармакокинетику габапентина. Антациды снижают концентрацию габапентина в крови, поэтому его рекомендуется принимать не ранее, чем через 2 часа после приема антацидов. Препарат выводится преимущественно почками и не метаболизируется в печени. При нарушении функции почек дозу Габагамма® подбирают с учетом клиренса креатинина. У пожилых людей выведение его из организма замедляется, поэтому доза должна быть снижена. Известно, что габапентин выводится с грудным молоком, однако влияние его на организм ребенка не изучено. Сведений о тератогенности препарата нет. Схема применения габапентина при всех формах невропатической боли приведена в табл. 2. Чаще всего суточная терапевтическая доза Габагамма® составляет 1800-3600 мг/сут.
Эффективность габапентина при невропатической боли
Эффективность габапентина при невропатической боли изучалась в адекватных контролируемых клинических исследованиях у достаточного числа пациентов.
Периферическая полиневропатия. Эффективность габапентина была подтверждена в двойном слепом плацебо-контролируемом исследовании у 165 больных с диабетической полиневропатией [2]. Результаты других двойных слепых плацебо-контролируемых исследований свидетельствуют о том, что габапентин является одним из наиболее эффективных средств в лечении невропатической боли при диабетической полиневропатии [3, 7, 8]. Рекомендуемая доза составляет 1800-2400 мг/сут. Лечение начинают с дозы 300 мг/сут., которую в течение первой недели увеличивают до рекомендуемой. Курс лечения составляет 2-4 мес.
Тригеминальная невралгия. Во многих исследованиях габапентин оказывал эффект у больных с тригеминальной невралгией, которая не отвечала на лечение другими средствами (карбамазепин, фенитоин, вальпроаты, амитриптилин, метилпреднизолон внутривенно, различные нестероидные противовоспалительные средства). В большинстве случаев наблюдалось полное купирование боли [3, 5, 15].
Комплексный региональный болевый синдром. В двойном слепом плацебо-контролируемом исследовании габапентин вызывал достоверное уменьшение боли, улучшение самочувствия, уменьшение выраженности гиперпатии, аллодинии, гипералгезии и нормализацию окраски кожных покровов конечности у больных с комплексным региональным болевым синдромом [14].
Боли в пояснице. В открытом исследовании габапентин применяли в течение 4 недель у 62 пациентов с болями в пояснице [6]. Интенсивность боли уменьшилась в среднем на 46 %; при этом большинство пациентов смогли прекратить прием одного или более препаратов, которые они принимали до начала исследования. Габапентин применяют при болях в спине по стандартной схеме при наличии невропатического компонента (при компрессионных поражениях) [4].
Синдром запястного канала. Габапентин с успехом использовали для лечения невропатической боли при различных мононевропатиях и туннельных синдромах. Эффективность его подтверждена в сравнительном исследовании с карбамазепином у больных с синдромом карпального канала, которым по различным причинам было отказано в хирургическом лечении [7].
Головная боль. В клинических исследованиях продемонстрирована высокая эффективность габапентина в профилактике и лечении первичных форм головной боли [12]. У больных мигренью лечение начинали с дозы 300 мг, которую в течение 2 недель увеличивали до 2400 мг, и продолжали терапию в течение 6 недель. При применении габапентина головные боли возникали достоверно реже, а интенсивность их по визуальной аналоговой шкале уменьшилась. Кроме того, отмечено уменьшение выраженности сопутствующих симптомов — тошноты, светобоязни и др. Эффективность габапентина отмечена также в других исследованиях у больных с мигренью, сопровождающейся и не сопровождающейся аурой, трансформированной мигренью, кластерной головной болью, SUNCT-синдромом [9], а также хронической ежедневной головной болью, рефрактерной к другим лекарственным средствам [12].
Заключение
В настоящее время предпочтение в лечении большинства форм невропатического болевого синдрома отдают Габагамма®. Преимуществами препарата являются практически полное отсутствие противопоказаний, быстрое наступление эффекта (через неделю), благоприятное влияние на качество жизни и минимальный риск побочных эффектов (головокружение, сонливость).
Литература 1. Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — М., 2001. 2. Backonja M.-M. Gabapentin monotherapy for the symptomatic treatment of painful neuropathy: a multicenter, double-blind, placebo-controlled trial in patients with diabetes mellitus // Epilepsia. — 1999. — Vol. 40 (Suppl. 6). — P. 57-59. 3. Backonja M., Serra J. Pharmacologic management part 1: better-studied neuropathic pain deseases // Pain Med. — 2004. — Vol. 5 (Suppl. 1). — P. 28-47. 4. Baron R., Binder A. Is sciatica neuropathic? The mixed pain concept // Orthopade. — 2004. — Vol. 6. 5. Cheshire W. Defining the role for gabapentin in the treatment of trigeminal neuralgia: a retrospective study // J. Pain. — 2002. — Vol. 3. — P. 137-142. 6. Hansen H. Use of gabapentin in the management of low back pain // South Med. J. — 1997. — Vol. 90. 7. Neuropathic Pain: Pathophysiology and Treatment, Progress in Pain Research and Management / Ed. by P. Hansson, H. Fields, R. Hill, P. Marchettini. — Seattle, WA: IASP Press, 2001. — P. 151-167. 8. Junker U., Brunnmuller U. Efficacy and tolerability of gabapentin in the treatment of patients with neuropathic pain. Results of an observational study involving 5620 patients // MMW Fortschr. Med. — 2003. — Vol. 145. 9. Mathew N., Rapoport A., Saper J. et al. Efficacy of gabapentin in migraine prophylaxis // Headache. — 2001. — Vol. 41. — P. 119-128. 10. Singh D., Kennedy D. The use of gabapentin for the treatment of postherpetic neuralgia // Clin. Ther. — 2003. — Vol. 25. — P. 852-889. 11. Solaro C., Ucelli A., Inglese M. et al. Gabapentin is effective in treating paroxysmal symptoms in multiple sclerosis // Neurology. — 1998. — Vol. 50 (Suppl. 4). — A147. 12. Spira P., Beran R. Gabapentin in the prophylaxis of chronic daily headache: a randomized, placebo-cotrolled study // Neurology. — 2003. — Vol. 61. — P. 1753-1759. 13. Stacey В., Glanzman R. Use of Gabapentin for postherpetic neuralgia: results of two randomized, placebo-controlled studies // Clin. Ther. — 2003. — Vol. 25. — P. 2597-2608. 14. Stevens R., Powar M., Stotz A. et al. Gabapentin as an analgesic in CRPS, type 1 // Reg. Anesth. Pain Med. — 1999. — Vol. 24 (Suppl.). 15. Valzania F., Strafella A., Nassetti S. et al. Gabapentin in idiopathic trigeminal neuralgia // Neurology. — 1998. — Vol. 50 (Suppl. 4). — A379.
Применение препарата Габагамма
Дозировку устанавливает врач в зависимости от индивидуальной переносимости и эффективности препарата. Для индивидуального подбора дозы применяются препараты по 100, 300, 400 мг. Эпилепсия Эффективная доза составляет 900–3600 мг габапентина в сутки. Взрослые и подростки Лечение начинается с дозы 300 мг. Повышение дозы до получения клинического эффекта может быть проведено быстро, на протяжении нескольких суток, когда в 1-й день принимается 300 мг 1 раз в сутки, во 2-й — 300 мг 2 раза в сутки и в 3-й — 300 мг 3 раза в сутки, в соответствии со схемой лечения:
День приема препарата | Утренняя доза | Дневная доза | Вечерняя доза |
| 1-й день (300 мг) | – | – | 300 мг |
| 2-й день (600 мг) | 300 мг | – | 300 мг |
| 3-й день (900 мг) | 300 мг | 300 мг | 300 мг |
Как альтернативный вариант возможна начальная доза 3 раза в сутки по 300 мг габапентина (900 мг габапентина в сутки). После этого суточная доза может быть повышена до 1200 мг с разделением ее на 3 разовые дозы и при необходимости в дальнейшем может повышаться на 300 мг в сутки с разделением на 3 разовые дозы до максимальной суточной дозы — 3600 мг. Если необходима более высокая доза препарата и ее повышение происходит быстро, повышается риск возникновения головокружения во время фазы титрования. Промежуток времени между приемом вечерней дозы и следующей утренней должен составлять не более 12 ч во избежание проявления новых эпилептических припадков. Сопутствующая боль при диабетической нейропатии и постгерпетической невралгии Обычная доза составляет 1800–2400 мг в сутки; в некоторых случаях может быть необходимо ее повышение до максимальной — 3600 мг в сутки. Взрослые Лечение начинается с дозы 100–300–400 мг. Повышение дозы до получения клинического эффекта может быть проведено быстро, на протяжении нескольких суток, когда в 1-й день принимается 100–300–400 мг 1 раз в сутки, во 2-й день — 100–300–400 мг 2 раза в сутки и в 3-й день — 100–300–400 мг 3 раза в сутки, в соответствии со схемой лечения:
День приема препарата | Утренняя доза | Дневная доза | Вечерняя доза |
| 1-й день (100–300–400 мг) | – | – | 1 капсула |
| 2-й день (200–600–800 мг) | 1 капсула | – | 1 капсула |
| 3-й день (300–900–1200 мг) | 1 капсула | 1 капсула | 1 капсула |
После этого дозу на протяжении недели повышают до 1800 мг в сутки, разделив ее на 3 разовые дозы. На следующей неделе при необходимости доза может быть повышена до 2400 мг в сутки, разделенная на 3 разовые дозы. При необходимости возможно дальнейшее ее повышение на 300 мг в сутки с разделением на 3 разовые до достижения максимальной дозы, которая составляет 3600 мг в сутки. Повышение дозы до получения поддерживающей должно осуществляться медленно с целью предотвращения возможного побочного действия. Промежуток времени между приемом вечерней дозы и следующей утренней должен составлять не более 12 ч. Для пациентов с нарушениями функции почек и у пациентов пожилого возраста рекомендуется снизить дозу, так как у них функция почек может быть изменена. Таким пациентам необходимо подбирать дозы индивидуально. Пациенты, которые находятся на гемодиализе Начальная доза препарата составляет 100–300–400 мг, далее — поддерживающая: 200–300 мг габапентина после соответствующего 4-часового гемодиализа. Если гемодиализ не проводится, габапентин не принимают. Для пациентов с неудовлетворительным общим состоянием, недостаточной массой тела или после трансплантации органов дозу препарата необходимо повышать постепенно, назначая с капсулы по 100 мг габапентина. Лечение эпилепсии является продолжительным. Врач должен самостоятельно принимать решение о том, в каком случае забытый прием разовой дозы габапентина (например последний прием лекарства был более 12 ч назад) должен компенсироваться дополнительной дозой, которую необходимо будет принять позже. Капсулы принимают внутрь независимо от приема пищи, запивая достаточным количеством воды, не разжевывая.
Габагамма капс.300мг в бл.в уп №10х5
Наименование
Габагамма
Описание
капсулы 100 мг: твердые желатиновые капсулы белого цвета, капсулы 300 мг: твердые желатиновые капсулы желтого цвета, капсулы 400 мг: твердые желатиновые капсулы оранжевого цвета.
Основное действующее вещество
Габапентин
Форма выпуска
Капсулы по 100 мг, 300 мг, 400 мг; по 10 капсул в блистерах их поливинилхлоридной пленки и фольги алюминиевой; по 2, 5 или 10 блистеров с инструкцией по применению в картонную пачку.
Дозировка
300 мг
Особые указания
Фармакологическое действие
Фармакодинамика
Габапентин легко проникает в ткань головного мозга и предотвращает развитие судорог в различных животных моделях эпилепсии. Габапентин не обладает сродством к рецепторам ГАМКд (гамма-аминомасляная кислота) и ГАМКв и не влияет на метаболизм ГАМК. Габапентин не связывается с рецепторами нейромедиаторов присутствующих в головном мозге и не влияет на натриевые каналы. Габапентин связывается с высоким сродством и связывается с α-2-δ (альфа- 2-дельта) субъединицей потенциалзависимых кальциевых каналов и предполагается, что связь габапентина с α-2-δ субъединицей участвует в механизме противосудорожного эффекта у животных. При скрининге большой группы молекул-мишеней для лекарственного препарата показано, что единственной мишенью для него является субъединица α-2-δ. Результаты, полученные в нескольких доклинических моделях, показывают, что фармакологическая активность габапентина может реализовываться путем связывания с субъединицей α-2-δ посредством подавления высвобождения возбуждающих нейромедиаторов в некоторых участках центральной нервной системы. Такая активность может лежать в основе противосудорожного действия габапентина. Значимость этих механизмов действия габапентина для его противосудорожных эффектов у людей все еще надо установить. Эффективность габапентина также показана в нескольких доклинических исследованиях на животных моделях болевого синдрома. Предполагают, что специфическое связывание габапентина с субъединицей α-2-δ приводит к нескольким разным эффектам, которые могут отвечать за обезболивающее действие в животных моделях. Обезболивающее действие габапентина может проявляться на уровне спинного мозга, а также на уровне высших мозговых центров посредством взаимодействий с нисходящими путями, подавляющими передачу болевых импульсов. Значение этих свойств габапентина, выявленных в доклинических исследованиях, неизвестно.
Фармакокинетика
После перорального приема максимальная концентрация (Сmax) габапентина в плазме крови достигается в течение 2-3 часов. Существует тенденция к снижению биодоступности габапентина (часть препарата, которая всосалась) при увеличении дозы препарата. Абсолютная биодоступность габапентина при приеме капсул 300 мг составляет 60%. Прием пищи, в том числе жирной, не оказывает клинически значимого влияния на фармакокинетику габапентина. Повторное назначение не влияет на фармакокинетику габапентина. Хотя плазменная концентрация препарата в рамках клинических исследований варьировала от 2 мкг/мл до 20 мкг/мл, данная величина не определяла эффективность и безопасность препарата. Параметры фармакокинетики представлены в таблице 1 Таблица 1 Сводка Средних (% КВ) Фармакокинетических параметров габапентина после назначения препарата каждые восемь часов Параметры фармакокинетики 300 мг (N = 7) 400 мг (N =14) 800 мг (N = 14) Среднее %CV Среднее %CV Среднее %CV Сmax (МКГ/МЛ) 4.02 (24) 5.74 (38) 8.71 (29) tmax (ч) 2.7 (18) 2.1 (54) 1.6 (76) Т1/2 (ч) 5.2 (12) 10.8 (89) 106 (41) AUC(0-8) (мкг*ч/мл) 24.8 (24) 34.5 (34) 51.4 (27) Ае% (%) NA NA 47.2 (25) 34.4 (37) Сmax Максимальная равновесная плазменная концентрация tmax = Время установления Сmax Т1/2 = Время полувыведения AUC(0-8) = Стабильная площадь под кривой плазменная концентрация — время (от 0 до 8 часов после приема препарата) Ае% = процент препарата, выведенного почками в неизменном виде от 0 до 8 часов после приема NA = не доступно Распределение Габапентин не связывается с белками плазмы. Обьем распределения препарата составляет 57,7 л. Концентрация габапентина в спинно-мозговой жидкости пациентов с эпилепсией составляет примерно 20% от равновесной плазменной концентрации. Габапентин проникает в грудное молоко. Метаболизм Метаболизм габапентина в организме человека до конца не известен. Препарат не индуцирует окислительные ферменты печени, участвующие в метаболизме лекарственных средств. Выведение Габапентин выводится почками в неизмененном виде. Время полувыведения габапентина не зависит от дозы и составляет в среднем 5-7 часов. У взрослых пациентов и пациентов с нарушением функции почек плазменный клиренс габапентина снижен. Константа скорости элиминации, плазменный клиренс, почечный клиренс прямо пропорциональны клиренсу креатинина. Габапентин элиминируется из плазмы с помощью гемодиализа. Пациентам с нарушением функций почек или находящимся на гемодиализе рекомендуется пересмотр дозы препарата. Фармакокинетика габапентина у детей оценивалась у 50 здоровых добровольцев в возрасте от 1 месяца до 12 лет. В целом, при расчете дозы на кг веса (мг/кг), плазменная концентрация габапентина у детей старше 5 лет подобна таковой у взрослых.
Показания к применению
Эпилепсия: Габапентин применяется у взрослых и детей 6 лет и старше в качестве дополнительной терапии парциальных судорог с вторичной генерализацией и без. Габапентин применяется у взрослых и подростков 12 лет и старше в качестве монотерапии парциальных судорог с вторичной генерализацией и без. Периферическая нейропатическая боль: Габапентин показан к применению при лечении периферической нейропатической боли (например, при болезненной диабетической нейропатии или при постгерпетической невралгии) у взрослых пациентов.
Способ применения и дозы
Для перорального применения. Габапентин может приниматься вместе с едой или отдельно от нее, капсулу следует проглатывать целиком и запить достаточным количеством жидкости (стакан воды). При начальном использовании препарата, независимо от показаний, применяется титрование дозы, схема которого представлена в Таблице 1. Данная схема рекомендована для взрослых и подростков 12 лет и старше. Схема дозирования для детей младше 12 лет представлена отдельно. Таблица 1 СХЕМА ДОЗИРОВАНИЯ — НАЧАЛЬНОЕ ТИТРОВАНИЕ День 1 День 2 День 3 300 мг 1 раз в день 300 мг 2 раза в день 300 мг 3 раза в день Отмена габапентина Отмена габапентина также должна производиться постепенно, независимо от показаний, в течение, как минимум, 1 недели. Эпилепсия Обычно лечение эпилепсии длительное. Оптимальная доза устанавливается врачом, в зависимости от эффекта и индивидуальной переносимости. Взрослые и подростки (старше 12 лет) Эффективные дозы при эпилепсии (в клинических исследованиях) от 900 до 3600 мг/сут. Лечение начинается с титрования дозы препарата, как описано в Таблице 2, либо с дозы 300 мг 3 раза в день в 1-й день. Затем, в зависимости от индивидуальной переносимости и эффективности доза может увеличиваться по 300 мг/день каждые 2 — 3 дня до максимальной — 3600 мг/сут. Для некоторых пациентов бывает необходимо более медленное титрование габапентина. Наиболее короткий срок достижения дозы 1800 мг/сут — 1 неделя, 2400 мг/сут — 2 недели, 3600 мг — 3 недели. В долгосрочных открытых клинических исследованиях доза 4800 мг/сут хорошо переносилась пациентами. Суточная доза должна делиться на 3 приема. Максимальный интервал между приемами препарата не должен превышать 12 часов во избежание перерывов в противосудорожной терапии и предупреждения возникновения судорог. Дети в возрасте 6 лет и старше. Стартовая доза препарата должна составлять 10-15 мг/кг/сут. Эффективная доза должна быть достигнута титрованием препарата в течение 3-х дней. Эффективная доза габапентина у детей 6 лет и старше составляет 25-35 мг/кг/сут. Доказано, что доза50 мг/кг/сут хорошо переносилась пациентами в рамках долгосрочных клинических исследований. Суточная доза должна быть разделена на равные части (прием 3 раза в сутки); максимальный интервал между приемами препарата не должен превышать 12 часов. Необходимости в мониторинге уровня габапентина в сыворотке крови нет. Габапентин может применяться в комбинации с другими противоэпилептическими препаратами без боязни изменения концентрации препаратов в плазме. Периферическая нейропатическая боль Взрослые Лечение начинается с титрования дозы препарата, как описано в Таблице 1. Стартовая доза 900 мг/сут. должна быть разделена на 3 приема. Затем, в зависимости от индивидуальной переносимости и эффективности, доза может увеличиваться по 300 мг/день каждые 2-3 дня до максимальной — 3600 мг/сут. Для некоторых пациентов бывает необходимо более медленное титрование габапентина. Наиболее короткий срок достижения дозы 1800 мг/сут — 1 неделя, 2400 мг/сут — 2 недели, 3600 мг/сут — 3 недели. Эффективность и безопасность габапентина в лечении периферической нейропатической боли (например, болезненной диабетической нейропатии или постгерпетической невралгии) не изучалось в рамках долгосрочных клинических исследований (длительностью более 5 месяцев). Если пациенту требуется более длительное (более 5 месяцев) лечение габапентином по поводу нейропатической боли, перед продолжением терапии врач должен оценить клинический статус пациента. Применение у особых групп пациентов Пациентам с тяжелым общим состоянием или определенными отягчающими факторами (низкая масса тела, состояние после трансплантации и т.п.) титрование следует проводить медленнее, либо уменьшая шаговую дозу, либо удлиняя интервалы между увеличением дозы. Применение у пациентов пожилого возраста (старшф 65 лет) Пациентам пожилого возраста иногда требуется индивидуальный подбор дозы в связи с возможным уменьшением почечной функции (см. Таблицу 2). У пациентов старшего возраста чаще наблюдается развитие сонливости, Периферических отеков и астении. Применение у пациентов с почечной недостаточностью. Пациентам с выраженной почечной недостаточностью и/или пациентам на гемодиализе требуется индивидуальный подбор дозы препарата (см. Таблицу 2). Для этих пациентов чаще применяются капсулы габапентина по 100 мг. Таблица 2 ДОЗЫ ГАБАПЕНТИНА ДЛЯ ВЗРОСЛЫХ, В ЗАВИСИМОСТИ ОТ ПОЧЕЧНОЙ ФУНКЦИИ Клиренс креатинина (мл/мин) Суточная доза (мг/сут)а габапентина ≥ 80 (клиренс креатинина в норме) 900-3600 50-79 600-1800 30-49 300-900 15-29 150b-600
Применение при беременности и в период лактации
Общие риски эпилепсии и противоэпилептической терапии Риск врожденной патологии потомства матерей, получавших лечение при эпилепсии, увеличивается за счет факторов 2 и 3. Наиболее часто сообщалось о развитии «заячьей» губы, нарушения строения сердца и нервной трубки. Многокомпонентная противоэпилептическая терапия может ассоциироваться с большим риском структурных нарушений, по сравнению с монотерапией. Это объясняет максимальное стремление применять режимы монотерапии, где это возможно. Всем беременным женщинам и женщинам детородного возраста, которым необходимо проведение противоэпилептической терапии, перед ее началом необходимо обеспечить консультацию специалиста. При планировании беременности необходимо еще раз пересмотреть необходимость назначения противоэпилептической терапии. Резкое прекращение приема противоэпилептических препаратов недопустимо, так как это может привести к возникновению судорог и существенно навредить здоровью матери и ребенка. Задержка развития детей от матерей с эпилепсией наблюдается редко. Невозможно дифференцировать, является ли задержка развития следствием генетических нарушений, социальных факторов, эпилепсии у матери или приема ею противоэпилептических препаратов. Риск, связанный с терапией габапентином Адекватных данных по применению габапентинам у беременных женщин нет. Исследования на животных показали наличие у препарата токсичности в отношении репродуктивной системы. Потенциальный риск для человека не известен. Габапентин не должен использоваться во время беременности, если только потенциальная польза для матери явно превышает возможный риск для плода. Нет единого заключения о том, способен ли габапентин, принимаемый женщинами во время беременности по поводу эпилепсии, повышать риск развития врожденной патологии у потомства. Габапентин выделяется с грудным молоком. Так как влияние препарата на грудных детей не изучено, назначение габапентина кормящим женщинам должно производиться с осторожностью. Применение габапентина у кормящих женщин оправдано только в том случае, если польза для матери превышает потенциальный риск для младенца.
Меры предосторожности
Кожная сыпь в сочетании с эозинофилией и (DRЕSS-синдром) На фоне применения противосудорожных лекарственных средств, включая габапентин, были отмечены случаи развития тяжелых, угрожающих жизни системных реакций гиперчувствительности, таких как DRESS-синдром (кожная сыпь в сочетании с эозинофилией, лихорадкой и системными симптомами) (см. раздел «Побочное действие»). Ранние проявления реакций гиперчувствительности, такие как лихорадка или лимфаденопатия, могут развиться, когда сыпь ещё не выражена. При появлении вышеуказанных симптомов пациент должен быть незамедлительно осмотрен врачом. Если невозможно установить другие причины развития DRES S-синдрома, следует прекратить приём габапентина. Анафилаксия Габапентин может привести к анафилаксии. Признаки и симптомы зарегистрированных случаев включали затруднения дыхания, отек губ, горла и языка, и гипотонию, требующие неотложной помощи. Пациентам следует прекратить прием габапентина и немедленно обратиться за медицинской помощью, если они испытывают признаки или симптомы анафилаксии (см. раздел «Побочное действие»). Суицидальные мысли и поведение Депрессия и изменения настроения наблюдаются у больных при лечении противоэпилептическими лекарственными средствами. Мета-анализ рандомизированных плацебо-контролируемых клинических исследований противоэпилептических лекарственных средств выявил незначительное повышение риска суицидальных мыслей и поведения. Механизм данного повышения неизвестен, а доступные сведения не исключают возможность повышения риска суицида при приёме противоэпилептических лекарственных средств. Пациентов следует внимательно наблюдать с целью своевременного выявления признаков депрессии, суицидальных мыслей или поведения. При появлении признаков депрессии и/или суицидальных мыслей или поведения пациентам следует посоветовать немедленно обратиться за медицинской помощью к врачу. Острый панкреатит При развитии острого панкреатита на фоне применения габапентина показана отмена габапентина (см. раздел «Побочное действие»). Эпилепсия Несмотря на отсутствие доказательств возобновления судорог при применении габапентина, резкая отмена противосудорожных препаратов у пациентов с эпилепсией может способствовать развитию эпилептического статуса (см. раздел «Способ применения и дозы»). Как и при применении других противоэпилептических препаратов, у некоторых пациентов возможно увеличение частоты припадков или возникновение новых типов судорожных приступов при применении габапентина. Как и при применении других противоэпилептических препаратов, попытки прекратить применение сопутствующих противоэпилептических средств с целью перехода на монотерапию габапентином у пациентов, получавших несколько противоэпилептических средств, редко успешны. Не считается, что габапентин эффективен для лечения первично-генерализированных приступов, таких как абсансы, и может усиливать интенсивность таких приступов у некоторых пациентов. По этой причине габапентин следует с осторожностью использовать у пациентов со смешанными судорожными припадками, включающими абсансы. Одновременное применение с опиоидами Пациенты, которым требуется сопутствующее лечение опиоидами, следует тщательно наблюдать за признаками угнетение центральной нервной системы (ЦНС), такими как сонливость, седативный эффект и угнетение дыхания. У пациентов, использующих габапентин и морфин одновременно, могут наблюдаться увеличение концентрации габапентина. Доза габапентина или опиоидов должна быть уменьшена надлежащим образом. Угнетение функции дыхания Габапентин связан с развитием тяжелого угнетения функции дыхания. Пациенты с нарушением дыхательной функции, респираторными или неврологическими заболеваниями, почечной недостаточностью, одновременно принимающие супрессанты центральной нервной системы, пожилые пациенты могут подвергаться более высокому риску развития данной тяжелой нежелательной реакции. Может потребоваться коррекция дозы лекарственного средства у этой категории пациентов. Пожилые пациенты (старше 65 лет) Не проводились систематические исследования габапентина у пациентов в возрасте 65 лет или старше. В одном двойном слепом исследовании, в котором приняли участие пациенты с нейропатической болью, у пациентов старше 65 лет чаще, чем у более молодых пациентов, развивались сонливость, периферические отеки и слабость. За исключением этих данных, клинические исследования в данной возрастной группе не выявили доказательств отличий профиля нежелательных явлений от такового в популяции более молодых пациентов. Применение у детей и подростков Влияние долгосрочного (более 36 недель) применения габапентина на обучение, интеллект и развитие у детей и подростков должным образом не изучено. В связи с этим при решении о необходимости длительной терапии следует учитывать возможные риски. Злоупотребление и зависимость О случаях злоупотребления и зависимости сообщалось в постмаркетинговых исследованиях. Следует тщательно оценивать пациентов с анамнезом злоупотребления наркотическими веществами и наблюдать за ними для определения признаков возможного злоупотребления габапентином, напр. повышение дозы, развитие толерантности. Лабораторные тесты Могут оказаться ложноположительными результаты полуколичественных тестов определения содержания белка в моче с помощью тест-полосок. Поэтому при необходимости рекомендуется производить дополнительные анализы с применением других методов (биуретовый метод, турбидиметрический метод, пробы с красителями). Пациентам с редкими наследственными заболеваниями, например, с непереносимостью лактозы, лактазной недостаточностью Лаппа, глюкозо-галактозной мальабсорбцией, препарат принимать не следует. Габапентин может оказывать влияние на способность управлять автомобилем и механическими средствами. Габапентин влияет на центральную нервную систему и может вызывать сонливость, головокружение или другие симптомы. Таким образом, габапентин, даже при применении по назначению может снижать быстроту реакции и ухудшать способность к управлению транспортными средствами или работать на опасном производстве. Особенно это актуально в начале лечения и после увеличения дозы препарата, а также при одновременном приеме алкоголя.
Взаимодействие с другими препаратами
Противоэпилептические препараты: После назначения габапентина в рамках фармакокинетических исследований не было отмечено значимых изменений плазменной концентрации фенитоина, карбамазепина, вальпроевой кислоты, фенобарбитала, применявшихся в качестве базовой терапии. Также не было отмечено и изменения фармакокинетики габапентина. Пероральные контрацептивные препараты: Одновременное назначение габапентина и пероральных контрацептивных препаратов, содержащих норэтистерон и/или этинилэстрадиол, не влияет на показатели равновесной концентрации данных препаратов. Антациды: Одновременное назначение габапентина и антацидов, содержащих алюминий или магний, снижает био доступность габапентина на 24%. Прием габапентина рекомендован не ранее чем через 2 часа после приема антацидов. Циметидин: При одновременном применении с циметидином отмечено клинически не значимое снижение выведения габапентина почками. Алкоголь и другие препараты, влияющие на ЦНС могут усиливать побочные явления габапентина со стороны ЦНС (сонливость, атаксию и т.п). Морфин: В исследовании, включавшем здоровых добровольцев (N=12), которым назначался морфин, капсулы 60 мг с контролируемым высвобождением за 2 часа до приема габапентина (капсула 600 мг) отмечалось увеличение средней AUC для габапентина на 44%, по сравнению со случаями, когда морфин не применялся. Поэтому при одновременном использовании морфина и габапентина необходимо пристальное наблюдение за пациентами для своевременного распознавания симптомов угнетения ЦНС, таких как сонливость, и уменьшения дозы габапентина. Применение пробенецида не нарушает выведение габапентина почками.
Противопоказания
Гиперчувствительность к активному компоненту препарата (габапентин) или к вспомогательным веществам. Острый панкреатит. Детский возраст до 6 лет.
Состав
1 капсула 100 мг содержит: активное вещество: габапентин 100 мг, вспомогательные вещества: лактоза безводная, кукурузный крахмал, тальк, желатин, титана диоксид (Е171). 1 капсула 300 мг содержит: активное вещество: габапентин 300 мг, вспомогательные вещества: лактоза безводная, кукурузный крахмал, тальк, желатин, титана диоксид (Е171), оксид железа желтый. 1 капсула 400 мг содержит: активное вещество: габапентин 400 мг, вспомогательные вещества: лактоза безводная, кукурузный крахмал, тальк, желатин, титана диоксид (Е171), оксид железа желтый, оксид железа красный.
Передозировка
Даже в случае передозировки до 49 г/сут. не было описано развития острой угрожающей жизни токсичности. В случай передозировки может отмечаться головокружение, двоение в глазах, дизартрия, дремота, летаргия и умеренная диарея. При проведении поддерживающей терапии все нежелательные эффекты элиминировались. Снижение абсорбции габапентина при высоких дозах может ограничивать абсорбцию лекарств и снизить токсические эффекты от передозировки. Хотя габапентин может быть элиминирован из крови с помощью гемодиализа, этого обычно не требуется. Тем не менее, пациентам с тяжелой почечной недостаточностью гемодиализ может быть назначен. Определить летальную дозу препарата не удалось, несмотря на испытание доз вплоть 8000 мг/кг. Симптомы острой токсичности у животных включали: атаксию, затрудненное дыхание, птоз, снижение активности или, наоборот, повышение возбудимости. Предозировка габапентина, особенно, в сочетании с приемом других препаратов, угнетающих ЦНС, может приводить к коме.
Побочное действие
В ходе исследований по терапии эпилепсии (в качестве дополнительной терапии или монотерапии) и нейропатической боли были отмечены следующие побочные реакции (приведены с учетом их частоты): очень частые (> 1/10), частые (> 1/100 — 1/1000 — 1/10,000 —
Условия хранения
При температуре не выше +25°C. Хранить в местах, недоступных для детей. Срок годности 3 года. Не использовать препарат после срока годности, указанного на упаковке.
Купить Габагамма капс.300мг в бл.в уп №10х5 в аптеке
Цена на Габагамма капс.300мг в бл.в уп №10х5
Инструкция по применению для Габагамма капс.300мг в бл.в уп №10х5
Побочные эффекты препарата Габагамма
со стороны сердечно-сосудистой системы: симптомы вазодилатации, повышение АД; со стороны пищеварительной системы: диспепсия; редко — тошнота, рвота, боль в животе, повышение аппетита; в единичных случаях — сухость во рту, запор или диарея, панкреатит, повышение активности печеночных трансаминаз, метеоризм, анорексия, гингивит. со стороны опорно-двигательного аппарата: редко — миалгия, артралгия, боль в спине; со стороны нервной системы: сонливость, головокружение, атаксия, нистагм (дозозависимый), тремор, дизартрия, повышенная нервная возбудимость; редко — головная боль, амнезия, депрессия; в единичных случаях — нарушения мышления, спутанность сознания, тик, парестезия (дозозависимая), астения, гиперкинезия; гипо- или арефлексия, тревожность, бессонница; со стороны дыхательной системы: редко — ринит, фарингит, кашель, пневмония; со стороны мочеполовой системы: в единичных случаях — недержание мочи, снижение потенции, инфекции мочевыводящих путей; со стороны органов чувств: нарушения зрения (диплопия, амблиопия), звон в ушах; со стороны органов кроветворения: в единичных случаях — лейкопения, тромбоцитопеническая пурпура; аллергические реакции: в единичных случаях — кожные высыпания, зуд, озноб, мультиформная экссудативная эритема (в том числе синдром Стивенса — Джонсона); другие: увеличение массы тела, в единичных случаях — периферические отеки, изменение цвета эмали зубов, акне, отечность лица, изменение уровня глюкозы в крови у больных сахарным диабетом, повышенная ломкость костей.
Особые указания по применению препарата Габагамма
Снижение дозы, отмена препарата или замена его другим (альтернативным) должна осуществляться постепенно, на протяжении не менее 1 нед. Резкое прекращение лечения противоэпилептическими лекарственными средствами у больных с эпилепсией может спровоцировать эпилептический статус. Следует соблюдать осторожность при лечении пациентов с психосоматическими заболеваниями в анамнезе. Пациенты с редкой наследственной непереносимостью галактозы, дефицитом лактозы или с нарушением всасывания глюкозы и галактозы не должны принимать это лекарственное средство. Употребление алкоголя и наркотических средств может усиливать побочные действия габапентина на ЦНС, такие как обнибуляция сознания и атаксия. Применение препарата в период беременности и кормления грудью возможно лишь тогда, когда ожидаемая польза для организма матери превышает потенциальный риск для плода или ребенка. При применении препарата следует воздержаться от управления транспортными средствами и работы с потенциально опасными механизмами. Габапентин не рекомендуется для лечения эпилепсии у детей до 12 лет, а также для лечения диабетической нейропатии и постгерпетической невралгии у подростков до 18 лет, которые сопровождаются болями, поскольку опыт применения препарата у этих групп ограничен.
Габагамма® (Gabagamma®)
Самоубийство, суицидальные мысли или ухудшение клинической картины
У пациентов, получающих противоэпилептические средства по нескольким показаниям, включая габапентин, были зарегистрированы суицидальные мысли и поведение. Метаанализ рандомизированных плацебо контролируемых исследований противоэпилептических препаратов также показал небольшое повышение риска суицидальных мыслей и поведения. Механизм этого риска не известен, и имеющиеся данные не позволяют исключить возможность повышения риска при применении габапентина.
Необходимо обеспечить тщательное наблюдение за пациентами для выявления суицидальных мыслей и поведения. При появлении этих признаков необходимо назначить соответствующее лечение. Пациентам и лицам, ухаживающими за пациентами, должно быть рекомендовано обратиться к врачу при появлении признаков суицидальных мыслей или поведения.
Острый панкреатит
В случае развития острого панкреатита на приеме габапентина следует оценить возможность отмены препарата.
Анафилаксия
Габапентин может вызывать анафилаксию. Зарегистрированы следующие признаки и симптомы: затрудненное дыхание, отек губ, горла, языка, гипотензия, требующие неотложного лечения. Пациенты должны прекратить прием препарата и при первых признаках обратиться к врачу.
Лекарственная сыпь с эозинофилией и системными проявлениями (DRESS-синдром)
У пациентов, принимающих противоэпилептические препараты, включая габапентин, были зарегистрированы тяжелые, угрожающие жизни, системные реакции гиперчувствительности, такие как лекарственная сыпь с эозинофилией и системными симптомами (DRESSсиндром).
Необходимо отметить, что могут появиться ранние проявления гиперчувствительности, такие как лихорадка или увеличение лимфатических узлов (лимфаденопатия), даже если сыпь отсутствует. Если появились такие признаки или симптомы, необходимо немедленно обследовать пациента. Применение габапентина должно быть прекращено, если не может быть установлена альтернативная причина этих симптомов.
Судороги (синдром «оотмены» при лечении габапентином не наблюдался, не рекомендуется резко прекращать лечение. Отмена любых противосудорожных средств у больных эпилепсией может спровоцировать эпилептический статус. Также, как и в случае с другими антиконвульсантами, попытки отменить все сопутствующие противоэпилептические препараты, начать монотерапию габапентином в случае рефрактерности к лечению у пациентов, принимающих несколько препаратов, в основном не заканчиваются успехом.
При лечении габапентином, как и другими противосудорожными лекарственными средствами, у некоторых пациентов может увеличиться частота припадков или появление новых типов припадков.
Монотерапия габапентином при лечении пациентов, устойчивых к терапии противосудорожными препаратами, не имеет успеха, как и при применении других противоэпилептических средств.
Габапентин не эффективен при первичных генерализованных припадках, таких как абсанс, и может усугубить эти припадки у некоторых пациентов. Габапентин следует использовать с осторожностью у пациентов со смешанными судорожными припадками, в том числе при абсанс-эпилепсии.
Пациенты 65 лет и старше
У пациентов 65 лет и старше систематических исследований с габапентином не проводились. В двойном слепом исследовании было показано, что у пациентов с нейропатической болью в возрасте 65 лет и старше в несколько более высоком проценте, чем у более молодых лиц, наблюдались сонливость, периферические отеки и астения. Наряду с этими наблюдениями, клинические исследования в этой возрастной группе не указывают на то, что профиль нежелательных явлений отличается от наблюдаемых у более молодых пациентов.
Дети
Влияние на обучение, интеллект, и развитие детей и подростков долгосрочной (более 36 недель) терапии габапентином изучено недостаточно. Поэтому преимущества длительной терапии должны быть оценены с учетом потенциального риска такого лечения.
Злоупотребление и зависимость
В базе данных пострегистрационных наблюдений имеются сообщения о случаях злоупотребления препаратом и зависимости от него. Как и в случае любого препарата, влияющего на ЦНС, врачам следует тщательно изучать анамнез пациентов на предмет злоупотребления препаратами и наблюдать за ними с целью выявления возможных признаков злоупотребления габапентином (например, стремление необоснованно получить препарат, развитие устойчивости к терапии габапентином, необоснованное повышение дозы).
Лабораторные исследования
При добавлении габапентина к другим противосудорожным средствам были зарегистрированы ложноположительные результаты при определении белка в моче с помощью тест-полосок AmesN-MultistixSG®. Для определения белка в моче рекомендуется пользоваться более специфичным методом преципитации сульфосалициловой кислотой.
Влияние на ЦНС
Во время лечения габапентином наблюдались случаи головокружения и сонливости, которые могут увеличивать вероятность получения случайной травмы (при падении). В пострегистрационном периоде также сообщалось о случаях спутанности сознания, потери сознания и нарушения умственной деятельности. Поэтому пациентам следует соблюдать осторожность до тех пор, пока им не станут известны возможные эффекты этого лекарственного препарата.
При одновременном применении с опиодными анальгетиками может отмечаться повышение габапентина в плазме крови. В связи с этим пациент нуждается в тщательном наблюдении на предмет развития признаков угнетения ЦНС, таких как сонливость, седация и угнетение функции дыхания. Дозы габапентина или опиодных анальгетиков должны быть снижены соответствующим образом.
Совместное применение с антацидами
Габапентин рекомендуется принимать примерно через 2 часа после приема антацида.
Препарат Габагамма® содержит лактозу. Пациентам с наследственной непереносимостью галактозы, дефицитом лактазы или глюкозо-галактозной мальабсорбцией препарат противопоказан.
Взаимодействия препарата Габагамма
Возможно одновременное применение с другими противоэпилептическими препаратами (фенитоин, карбамазепин, вальпроевая кислота, фенобарбитал), с пероральными контрацептивными средствами (содержащими норэтиндрон и/или этинилэстрадиол), с препаратами, которые блокируют канальцевую секрецию и снижают выделение габапентина почками. Антациды, которые содержат Al3+ и Mg2+, снижают биодоступность габапентина приблизительно на 20%. Габапентин рекомендуется принимать через 2 ч после приема антацидного препарата. Миелотоксические лекарственные средства — усиление гематотоксичности (лейкопения).