Данное заболевание представляет собой сосудистую опухоль доброкачественного характера, которая не склонна перерождаться в опухоль злокачественную. Заболевание выявляется у 2–7% людей. Женщины страдают им в 6 раз чаще мужчин. Это объясняется тем, что женские половые гормоны влияют на рост капилляров опухоли.
В большинстве своем гемангиома выявляется у людей 30–50 лет. Предрасположенности генетического характера образования опухоли не отмечается. Считается, что провоцировать развитие новообразования способны некоторые препараты, например, эстрогены и стероиды.
Визуально опухоль напоминает пропитанную кровью пористую губку. Капсулы у нее нет, она часто локализуется в непосредственной близости от крупных вен и медленно развивается.
Новообразование не дает о себе знать до тех пор, пока не достигает размеров более 5 сантиметров. Именно поэтому чаще ее обнаруживают случайно при УЗИ либо КТ печени. Гемангиома никак не влияет на функции печени и нарушение биохимических показателей.
Опухоли большого размера проявляют себя симптоматически неспецифично. Основные проявления – чувство тяжести в правом боку, которое не проходит, либо болевой синдром.
Что такое гемангиома печени
Гемангиома (также известная как ангиома) печени – это доброкачественная опухоль, которая состоит из скоплений небольших сосудистых полостей, заполненных кровью.
Такой диагноз имеют 5% взрослого населения. Эти новообразования чаще встречаются у взрослых, чем у детей: типичный возраст пациентов – 30 — 50 лет. Гемангиомы печени чаще встречаются у женщин, чем у мужчин.
Большинство гемангиом печени не вызывают симптомов, хотя более крупные образования, которые давят на ткани, могут стать причиной плохого аппетита, вызывать тошноту и рвоту.
Как правило, у пациента образуется всего одна гемангиома, но в некоторых случаях их может быть несколько. Гемангиомы не перерастают в рак и не распространяются на другие части тела.
Классификация
В мировой медицинской практике существует несколько разновидностей данной опухоли:
- кавернозная гемангиома печени, представляющая собой сразу несколько свободных полостей, соединяющихся в единую;
- капиллярная гемангиома печени образует большое число маленьких полостей, в каждой из которых размещается кровеносный или венозный сосуд.
Наряду с самыми распространенными также могут встречаться венозная, гроздевидная гемангиома, гемангиоэндотелиома.
Симптомы гемангиомы печени у взрослых
Большинство гемангиом печени не вызывают каких-либо неприятных симптомов, их обнаруживают, когда пациента осматривают по поводу другого заболевания.
Маленькие (от нескольких миллиметров до 2 см в диаметре) и средние (от 2 до 5 см) не лечат, но их следует регулярно контролировать. Такой мониторинг необходим, потому что около 10% гемангиом со временем увеличиваются в размерах по неизвестным причинам.
Гигантские гемангиомы печени (более 10 см) обычно имеют симптомы и осложнения, требующие лечения. Симптомы чаще всего включают боль в верхней части живота, поскольку большое образование давит на окружающую ткань и капсулу печени. Другие симптомы включают:
- плохой аппетит;
- тошноту;
- рвоту;
- быстрое чувство сытости во время еды;
- ощущение вздутия после еды.
Гемангиома печени может кровоточить или образовывать сгустки крови, которые задерживают жидкость. Тогда появляется боль в животе.
Осложнения
Несмотря на то, что гемангиома не превращается в раковую, осложнения ее весьма серьезные. Наиболее частые из них:
- Происходит разрыв и начинается внутреннее кровотечение;
- Развивается тромбоз и опухоль уплотняется;
- При значительных размерах опухоли происходит сдавливание близрасположенных органов и сосудов.
На развитие опухоли во многом влияет содержание в крови эстрогенов, поэтому необходимо отслеживать ее развитие в период беременности либо в процессе применения контрацепции гормонального характера.
Диагностика
Есть ряд тестов, которые помогают отличить гемангиому печени от других типов опухолей:
- контрастно-улучшенный ультразвук – высокочастотные звуковые волны проходят через ткани тела, а эхо-сигналы записываются и преобразуются в видео или фотографии;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- ангиография – в сосуды вводится контрастное вещество, чтобы посмотреть на них при рентгеновском облучении;
- сцинтиграфия – ядерное сканирование, при котором используется радиоактивный изотоп технеций-99m для формирования изображения гемангиомы.
Питание
Питание при гемангиоме печени играет существенную роль в избавлении от нее. Пациенту в обязательном порядке назначается диета, чтобы не спровоцировать ухудшение ситуации (резкое разрастание атипичных клеток).
Диета при гемангиоме печени у взрослых и детей подразумевает исключение из рациона таких продуктов, как:
- газированные напитки;
- алкоголь и слабоалкогольные напитки;
- любой шоколад;
- яичные желтки;
- острые специи;
- груши, дыни;
- свежий хлеб.
Следует ограничить потребление жирной, жареной, копченой, соленой пищи.
Вместо этого необходимо сделать упор на:
- нежирные сорта рыбы;
- печень;
- молочные продукты;
- вязкие каши;
- овощи;
- не кислые фрукты.
Может быть дополнительно назначен прием витамина В12.
Современные методы лечения
Некоторые гемангиомы диагностируются при рождении или в раннем детстве (до 5 — 10% годовалых детей). Гемангиома обычно со временем уменьшается и в некоторых случаях может исчезнуть. Если она небольшая, стабильная и не вызывает никаких симптомов, ее можно контролировать с помощью визуальных исследований каждые 6 — 12 месяцев.
Лекарственных средств для лечения гемангиомы печени не существует. Для удаления опухоли может потребоваться операция – если она быстро растет или вызывает значительный дискомфорт или боль. Техника, называемая сосудистой эмболизацией, при которой перекрываются кровеносные сосуды, питающие гемангиому, может замедлить или обратить вспять ее рост.
Как делают МРТ
Диагностика проводится в томографах закрытого типа. Перед началом обследования врач расскажет о некоторых особенностях проведения МРТ. Особенно это актуально, если пациенту предстоит пройти исследование впервые.
- Пациент должен лежать неподвижно во время обследования. Малейшие движения могут снизить информативность процедуры.
- Закрытые томографы издают громкий шум, и некоторых пациентов это может напугать. Если вы относитесь к их числу — возьмите с собой беруши.
- Внутри томографа есть освещение и вентиляция. Также пациент в любой момент сможет связаться со специалистом с помощью громкой связи.
- Если вам станет плохо, вы можете воспользоваться тревожной кнопкой и приостановить процесс обследования.
Популярные вопросы и ответы
На вопросы о гемангиоме печени мы попросили ответить рентгенэндоваскулярного хирурга Александра Ширяева.
Какие могут быть осложнения при гемангиоме печени?
Гемангиома печени может привести к разрыву тканей, внутреннему кровотечению и геморрагическому шоку. Есть вероятность, что из-за больших размеров образования могут быть сдавлены близлежащие органы, сосуды и нервы.
Когда нужна операция при гемангиоме печени?
Выбор тактики лечения гемангиомы во многом зависит от ее размеров и формы. Опухоли размером 4 — 6 см (в объеме) не требуют оперативных действий. В этом случае за состоянием пациента просто наблюдают, через 3 месяца с момента обнаружения делают УЗ-контроль, а в дальнейшем его повторяют каждые 6 — 12 месяцев.
В более сложной ситуации специалист подберет гормональную терапию, лучевую терапию или хирургическое вмешательство.
Причины появления
Признаки гемангиомы печени может ощутить на себе абсолютно каждый человек вне зависимости от возраста или пола. Тем не менее, отмечено, что у женщин она может разрастаться интенсивнее ввиду повышенного уровня гормона эстрогена.
Несмотря на огромное количество проведенных исследований данного образования, точная причина его появления до сих пор не выявлена. Ученые-медики считают, что предпосылки формируются еще во внутриутробном периоде развития плода.
Существует мнение о том, что разрастание клеток, образующих впоследствии гемангиому печени, активизируется в результате перенесенных организмом кровоизлияний, а также склонности к увеличению капиллярных и венозных сосудов и тромбозам.
Введение
Распространенность гемангиом печени в популяции, по данным аутопсийных исследований, достигает 7,3% [19]. Данные опухоли являются самыми частыми доброкачественными новообразованиями печени. Доступность современных неинвазивных лучевых методов диагностики привела к тому, что нередко гемангиомы выявляют случайно. Такие методы визуализации, как КТ и МРТ, позволяют уточнить диагноз, но иногда это не удается. Сохраняющееся подозрение на злокачественный характер образования может стать основанием для хирургического вмешательства. Клиническая симптоматика, которая обычно появляется при достижении опухолью гигантских размеров, служит другим показанием к операции. Выраженность симптомов не всегда соответствует объему образования. Некоторые исследователи не ориентируются на абсолютные размеры при определении показаний к хирургическому лечению и считают рост опухоли более важным фактором.
При стабильных размерах образования и отсутствии симптомов наблюдение за больными является безопасным даже при гигантских размерах гемангиом, так как большинство опухолей не увеличивается, а риск осложнений не превышает риска операции [18, 28, 30]. Это мнение основано на исследовании довольно больших групп больных, однако малочисленность таких работ и малые сроки наблюдения делают эту позицию дискутабельной. Другим предметом для обсуждения является выбор объема вмешательства (резекция или энуклеация). Сравнительных исследований на эту тему немного.
Неопределенность относительно поведения гемангиом со временем, их способности к росту и развитию осложнений, отсутствие четкой позиции относительно тактики ведения больных с гигантскими бессимптомными опухолями подтолкнули нас к анализу собственного опыта.
Материал и методы
В исследование включены больные с гемангиомами печени, которых оперировали или консультировали в отделении хирургии печени, желчных путей и поджелудочной железы РНЦХ им. акад. Б.В. Петровского с 1987 по 2011 г. В группе оперированных пациентов диагноз подтвержден гистологическим исследованием удаленного препарата. В группе наблюдаемых больных диагноз установлен на основании данных как минимум одного из методов исследования (УЗИ, КТ, МРТ, ангиография) или биопсии. Демографические и клинические данные, результаты лабораторных и инструментальных методов исследования, интраоперационные и ближайшие послеоперационные показатели извлечены из историй болезни и амбулаторных карт. Отдаленные результаты лечения и наблюдения изучены путем амбулаторного обследования пациентов или анкетирования (по почте, по телефону). В анкетах пациентов просили оценить свое состояние и привести данные последних исследований, выполненных по месту жительства или в РНЦХ.
Количественные данные представлены в виде медианы (нижний — верхний квартили, размах) — Me (Q1-Q2; мин.-макс.). Количественные признаки сравнивали с помощью критерия Манна-Уитни, качественные признаки — с помощью критерия χ2 или точного критерия Фишера (при числе наблюдений в группе <5). Различия между группами считали статистически значимыми при p<0,05.
Результаты
За отмеченный временной промежуток в наше отделение обратились 178 больных с гемангиомами печени. Средний возраст больных на момент обращения составил 48±10,2 года (от 24 до 76 лет). Преобладали женщины — 79,2% (141 из 178). Соотношение женщин и мужчин составило 3,8:1. 54,5% (97 из 178) больных предъявляли жалобы, основными из которых были боль (70,1%; 68 из 97) или чувство тяжести (23,7%; 23 из 97) в правом подреберье и эпигастральной области, тошнота (8,2%; 8 из 97) и чувство раннего насыщения (5,2%; 5 из 97) во время еды. Редко наблюдали необъяснимую лихорадку (5,2%; 5 из 97), общую слабость (2%; 2 из 97) и одышку (2%; 2 из 97). Медиана длительности существования жалоб до обращения в РНЦХ составила 14 мес (5-36; от 0,5 до 240 мес). Пациенты с наличием симптомов не отличались от больных без симптомов по размеру наибольшей опухоли: 71 мм (47-100; от 9 до 350 мм) и 70 мм (42-93; от 6 до 180 мм) соответственно (p=0,3). Частота развития симптомов также не зависела от локализации опухоли (правая или левая доля): 51,8% (59 из 114) и 62,3% (33 из 53) соответственно (p=0,2).
Основные демографические и клинические показатели представлены в табл. 1.
Одиночные гемангиомы наблюдали у 50% (89 из 178) больных, от 2 до 3 опухолей — у 41,6% (74 из 178), 3 и более — у 8,4% (15 из 174) пациентов. Всего у 178 больных обнаружили 322 гемангиомы печени (от 1 до 9), размер которых составил 36,5 мм (19-76; от 4 до 350 мм). Почти в половине наблюдений (48,1%; 155 из 322) размер опухолей был ≥4 см, в 14,9% (48 из 322) равнялся или превышал 10 см. Медиана наибольшей опухоли у больного составила 71 мм (46-100; от 6 до 350 мм).
Изменения основных биохимических показателей крови наблюдали у 31,5% (56 из 178) больных. Наиболее частыми отклонениями были увеличение уровня трансаминаз, билирубина и снижение протромбинового индекса (табл. 2).
Диагностика
Для диагностики наиболее часто использовали УЗИ брюшной полости, которое выполнили в 84,8% (151 из 178) наблюдений. Заключение о наличии гемангиом сделано в 49% (74 из 151) из них. Наиболее характерными признаками гемангиом являлись четкость и неровность контуров, повышенная эхогенность, неоднородность структуры, аваскулярность и эффект дорсального усиления. КТ брюшной полости применили у 68,5% (122 из 178) пациентов. Данный метод позволил установить правильный диагноз у 83,6% (102 из 122) из них. Такие свойства, как четкость и неровность контуров, сниженная плотность, участок пониженной плотности в центре, а также характерное глобулярное накопление контрастного вещества от периферических отделов с постепенным распространением к центру образования, позволяли сделать вывод о наличии гемангиомы. Небольшому количеству больных (17) выполнили МРТ брюшной полости. В 94,1% (16 из 17) наблюдений образования в печени охарактеризовали как гемангиомы. Типичными признаками при этом являлись ровные и четкие контуры, пониженная интенсивность на Т1-взвешенных изображениях, повышенная интенсивность на Т2-взвешенных изображениях и характерное накопление контрастного вещества от периферии к центру опухоли при внутривенном контрастировании. Ангиографию применили только в 22 наблюдениях. Почти все исследования (91%; 20 из 22) выполнены до 2003 г. В 14 (63,6%) наблюдениях данный метод позволил установить верный диагноз, в 7 (31,8%) наблюдениях природа образований осталась неизвестной. Данные ангиографии не позволили обнаружить образования в печени у одного пациента, однако при УЗИ и КТ была выявлена гемангиома левого латерального сектора диаметром 50 мм. Характерными признаками гемангиом при ангиографии были сниженная васкуляризация опухоли в ранних фазах исследования и появление «озер» («лужиц») контрастного вещества в периферических отделах в паренхиматозную фазу исследования. При сомнениях в диагнозе в 8 наблюдениях прибегли к пункционным биопсиям, информативность которых составила 50% (4 из 8). У 2 пациентов после пункционной биопсии возникло внутрибрюшное кровотечение, которое потребовало лапаротомии и остановки кровотечения.
Группа хирургического лечения
Хирургическое лечение проведено 50 (28%) из 178 больных. Большинство пациентов оперировали после 2000 г. (72%; 36 из 50). Размер наибольшей опухоли в этой группе составил 100 мм (80-140; от 20 до 350 мм). Самым частым показанием к операции было наличие симптомов (42%; 21 из 50), среди которых преобладали чувство дискомфорта или тяжести в правом подреберье (66,7%; 14 из 21) и боль (42,9%; 9 из 21). Реже наблюдали необъяснимую лихорадку (23,8%; 5 из 21), одышку (9,5%; 2 из 21) и чувство переполнения в эпигастральной области после еды (4,8%; 1 из 21). Неясность диагноза, т.е. подозрение на злокачественную опухоль, явилась показанием к операции у 24% (12 из 50) больных. Третьим по частоте показанием к операции был рост гемангиомы, который наблюдали у 8 (16%) из 50 больных. Диаметр опухоли на момент выявления составлял 51,5 мм (40-80; от 30 до 100 мм). За время наблюдения (от 12 до 123 мес) гемангиомы увеличились до 115 мм (87-170; от 45 до 280 мм). При этом скорость роста составила 13,3 мм (4,4-35; от 1,4 до 50 мм) в год. В 5 (10%) из 50 наблюдений хронический калькулезный холецистит являлся основным показанием к операции, а гемангиомы удаляли симультанно. У 3 (6%) из 50 больных жалобы отсутствовали. Решение об удалении гемангиом принято в связи с большими размерами образований (75, 100 и 120 мм). У одной пациентки причиной хирургического вмешательства явилось возникшее после диагностической пункции внутрибрюшное кровотечение.
Оперативное лечение выполняли путем резекции печени или энуклеации гемангиомы. Решение о выборе того или иного способа принимали во время операции, ориентируясь на локализацию опухоли. При краевом расположении опухоли в передних сегментах предпочтение отдавали энуклеации. Резекцию печени производили, когда опухоль занимала практически всю долю или располагалась в задних сегментах.
Резекцию печени выполнили 38 (76%) из 50 больных: бисегментэктомию (II-III) — 13, правостороннюю гемигепатэктомию — 8, расширенную правостороннюю гемигепатэктомию — 6, левостороннюю гемигепатэктомию — 1, атипичную резекцию 1-2 сегментов — 10. В 12 (24%) из 50 наблюдений произвели энуклеацию гемангиомы печени. Статистически значимых различий в локализации опухоли, размерах образований, продолжительности операции, использовании маневра Прингла между энуклеациями и резекциями печени не выявлено (табл. 3).
Энуклеации опухоли сопровождались меньшей кровопотерей: 300 мл (200-400; от 70 до 600 мл) против 550 мл (300-1800; от 100 до 5000 мл) при резекции печени (p=0,008). Частота осложнений после резекций печени была больше, чем после энуклеации опухоли (26,3 и 16,7% соответственно), однако различия статистически незначимы (p=0,7). Количество койко-дней после резекции печени было большим: 14,5 (10-20; от 7 до 72) против 8,5 (8-12,5; от 7 до 23) после энуклеации опухоли (p=0,016). После резекции печени умер один больной (операция производилась в 1990 г.). После энуклеации летальных исходов не было. Общая летальность после операций составила 2% (1 из 50). Диагноз (кавернозная гемангиома) подтвержден при морфологическом исследовании во всех наблюдениях. При наличии множественных гемангиом, расположенных в разных сегментах печени, удаляли только самые крупные из них. Опухоли (от 1 до 5) оставлены у 40% (20 из 50) больных. Диаметр оставленных гемангиом в среднем составил 15 мм (10-21; от 5 до 63 мм).
Группа наблюдения
В группу наблюдения вошли 128 (72%) из 178 больных. У 46,9% (60 из 128) из них при обращении присутствовали симптомы, которые имели в основном диспепсический характер (боль, тяжесть в правом подреберье и эпигастральной области, тошнота, горечь во рту). Боль была основной жалобой (78,3%; 47 из 60) и описывалась больными как ноющая, тупая или приступообразная. Нередко боль появлялась после приема пищи. При анализе сопутствующих заболеваний у 51,7% (31 из 60) больных с симптомами выявлены заболевания, которые могли бы быть причиной предъявляемых жалоб: желчнокаменная болезнь (38,7%; 12 из 31), гастродуоденит (38,7%; 12 из 31), хронический колит (25,8%; 8 из 31), язвенная болезнь желудка и двенадцатиперстной кишки (19,4%; 6 из 31), хронический панкреатит (6,5%; 2 из 31), гастроэзофагеальная рефлюксная болезнь (6,5%; 2 из 31). При отсутствии симптомов подобные сопутствующие заболевания обнаруживали реже: 10% (7 из 68) и 51,7% (31 из 60) соответственно (p<0,001). Диаметр наибольшей опухоли в группе наблюдаемых больных составил 60 мм (40-85; от 6 до 184 мм).
Сравнение групп оперированных и наблюдаемых больных выявило различия по следующим показателям: наличие симптомов, размер и локализация опухолей. В группе оперированных больных было больше женщин и больных с наличием симптомов, опухоли были крупнее, чаще встречались пациенты с левосторонней локализацией опухоли (см. табл. 1).
Отдаленные результаты
Отдаленные результаты прослежены у 50% (89 из 178) больных. Срок наблюдения составил 55 мес (26-104; от 3 до 252 мес). В группе оперированных прослежено 70% (35 из 50) больных в течение 52 мес (22-90; от 3 до 252 мес). У 88,5% (23 из 26) оперированных исчезли симптомы, которые присутствовали до операции. В 3 (11,5%) из 26 наблюдений симптомы (дискомфорт, тяжесть в правом подреберье после еды) сохранились. Жалобы появились у 1 (11,1%) из 9 больных, у которых изначально симптомы отсутствовали. Ни в одном наблюдении после удаления опухоли не отмечено рецидива. У 8 из 16 больных с оставленными мелкими гемангиомами размеры опухолей не изменились, в 4 (25%) наблюдениях отмечен рост опухоли (на 6-33 мм в течение 26-125 мес), еще в 4 (25%) наблюдениях опухоли исчезли (перестали определяться при УЗИ).
В группе наблюдения прослежено 42,2% (54 из 128) больных в течение 56,5 мес (29-156; от 12 до 232 мес). У 84% (21 из 25) больных, у которых имелись симптомы, исчезли жалобы, отмечавшиеся на момент диагностики гемангиом. Большинство больных без симптомов (89,7%; 26 из 29) не отметили отрицательной динамики в самочувствии. Только у 3 (10,3%) больных появились периодические боли в верхних отделах живота. Размеры гемангиом остались прежними у 85,2% (46 из 54) больных, увеличились на 13-38 мм в течение 46-227 мес у 11,1% (6 из 54) больных, уменьшились на 17 и 26 мм в течение 98 и 76 мес у 3,7% (2 из 54) больных. Одной из больных, у которой произошел рост опухоли (на 38 мм) и появились жалобы, выполнили удаление гемангиомы в другом лечебном учреждении.
Обсуждение
Гемангиомы печени чаще выявляют у женщин в возрасте 30-50 лет [10, 34]. Это совпадает с нашими данными: количество женщин превысило количество мужчин почти в 4 раза. Считается, что большинство опухолей не проявляется клинически. Жалобы присутствовали у 54,5% обратившихся к нам больных. Такая большая цифра, естественно, не отражает истинной распространенности в популяции индивидуумов с наличием симптомов, так как характеризует выборку, направленную в хирургическое отделение. Клинические проявления в основном были обусловлены объемом и давлением опухоли на окружающие органы: боль (70,1%) и чувство тяжести (23,7%) в верхних отделах живота. Это самые частые симптомы и по данным других исследователей [2, 3, 12]. Признаки нарушения эвакуации из желудка наблюдали у 13 (7,3%) человек. В литературе описаны редкие наблюдения необъяснимой лихорадки, а также явлений, напоминающих системный воспалительный процесс (лихорадка, уменьшение массы тела, анемия, тромбоцитоз, увеличение уровня фибриногена и СОЭ на фоне нормального уровня лейкоцитов), у пациентов с гигантскими гемангиомами печени [22, 27, 29]. Мы наблюдали 5 больных с периодическим повышением температуры тела, все они имели крупные опухоли (от 87 до 350 мм в диаметре). Таких опасных осложнений, как разрыв опухоли с кровотечением или синдром Казабаха-Мерритта, в нашей серии не было.
Логично предположить, что размер опухоли и ее локализация влияют на частоту развития симптомов. Отмечено, что при диаметре опухоли 4 см жалобы появляются у 40% больных, при диаметре 10 см это количество увеличивается до 90% [16]. Также показано, что у больных с наличием симптомов диаметр опухоли в левой доле меньше, чем в правой (10,5 и 17,0 см соответственно; p=0,07) [15]. Нам не удалось выявить зависимости частоты развития симптомов от размеров и локализации гемангиом. Возможно, это связано с тем, что клиническая картина, наблюдаемая у больных с небольшими гемангиомами, может быть обусловлена не самой опухолью, а сопутствующими заболеваниями. Так, при детальном обследовании 87 больных с гемангиомами у 54% из них обнаружили другие заболевания брюшной полости, которые и были причиной жалоб [13]. В то же время гигантские опухоли, расположенные интрапаренхиматозно в правой доле печени, могут никак не сказываться на самочувствии больного. Таким образом, необходимо осторожно интерпретировать клиническую картину при выявлении гемангиомы, особенно если опухоль имеет небольшой размер.
Диагностика гемангиом печени в большинстве наблюдений не представляет особых трудностей, так как опухоль имеет ряд характерных признаков, на основании которых можно уверенно поставить диагноз. В ряду диагностических методов УЗИ является самым доступным и дешевым (применен нами у 84,8% больных), однако чувствительность метода (49%) оставляет желать лучшего. Известно, что использование эхоконтрастных средств способно повысить информативность метода [36], но собственного опыта их применения нет. Чувствительность КТ брюшной полости в выявлении гемангиом печени составила 83,6%. Характерное постепенное накопление контрастного вещества опухолью (от периферии к центру) является патогномоничным для гемангиомы, поэтому необходимо отметить важность внутривенного контрастирования. МРТ брюшной полости имеет самую высокую чувствительность (более 90%) и специфичность (90-100%) в ряду неинвазивных методов исследования [13, 24, 31, 32]. Наши данные свидетельствуют о том же — у 94,1% больных метод позволил поставить верный диагноз. Доступность и высокая информативность КТ и МРТ дали нам возможность практически полностью отказаться от ангиографии и пункционной биопсии. Диагностической возможности последней нужно уделить особое внимание. Существуют крупные серии наблюдений, в которых чрескожная биопсия гемангиом под контролем УЗИ или КТ не сопровождалась осложнениями [17, 35]. Наш опыт в этом вопросе скромнее (n=8) и менее удачен. Внутрибрюшное кровотечение, потребовавшее лапаротомии для гемостаза, возникло у 25% больных. В связи с риском геморрагических осложнений считаем оправданным прибегать к пункционной биопсии только после использования всех неинвазивных методов исследования (УЗИ, КТ, МРТ), если остаются сомнения в диагнозе. Применение всех доступных методов диагностики все же не позволило установить природу образования у 6,7% (12 из 178) больных.
Количество больных, которым проведено хирургическое лечение, в представленной работе составило 28% (50 из 178). При сравнении с исследованиями других авторов это средний показатель (табл. 4).
Вероятно, он мог быть меньше, так как мы активно вносим информацию о наблюдаемых больных в базу данных с 2000 г. и многие из тех, кого консультировали в 90-х годах, в нее не попали. Необходимо также учитывать неоднородность сравниваемых групп в разных исследованиях (различия размеров опухоли и частоты симптомов у больных). Еще раз следует акцентировать внимание на том, что эти сведения основаны на анализе данных о больных, которые были направлены в хирургические отделения, и никоим образом не отражают потребности в лечении для всей популяции больных с гемангиомами.
Выраженная симптоматика, сомнения в доброкачественном характере образования, рост опухоли были основными показаниями к операции соответственно у 42, 24 и 16% больных в группе хирургического лечения. Такой подход поддерживают и другие исследователи, которые считают также, что размер образования сам по себе не должен являться показанием к лечению, так как риск осложнений даже при гигантских размерах гемангиомы минимальный [15, 18, 26, 30]. Тем не менее мы полагаем, что показания к удалению гигантской бессимптомной опухоли могут быть скорректированы с учетом ее локализации, возраста и физической активности больного. Например, при периферической локализации опухоли у молодого человека хирургическое лечение считаем целесообразным. Что касается термина «гигантская гемангиома», то в литературе нет его общепринятого определения. Предложено несколько пороговых значений: >4 см [5, 7, 8], >6 см [9], >10 см [20], >12 см [11]. Мы считаем гигантскими гемангиомы ≥10 см.
Единственным эффективным методом лечения гемангиом является их удаление, которое достигается путем резекции печени или энуклеации опухоли. Энуклеация возможна благодаря наличию уплотненной ткани печени, которая образует четкую границу между опухолью и нормальной паренхимой [1, 4, 6]. Преимуществом энуклеации является максимальное сохранение здоровой ткани печени. Кроме того, энуклеация сопровождается меньшими показателями интраоперационной кровопотери, частоты послеоперационных осложнений и желчеистечений [21, 23]. Несмотря на небольшое количество наблюдений, нам удалось выявить статистически значимые различия между энуклеациями и резекциями по объему кровопотери (300 мл против 550 мл; p=0,008), а также тенденцию к уменьшению частоты послеоперационных осложнений (16,7 и 26,3; p=0,7) и продолжительности операции (190 и 265 мин; p=0,09).
При выборе того или иного способа хирургического лечения ориентировались на размер и локализацию опухоли, выполняя энуклеацию гемангиом, расположенных на периферии, как правило, в передних сегментах. Тем не менее при центральном расположении опухоли энуклеация также возможна, хоть и технически сложнее [14]. В нашей серии доля пациентов, которым выполнили энуклеацию опухоли, составила 24%. Опыт других исследователей свидетельствует о том, что количество энуклеаций может быть намного больше — 30-85% (табл. 5).
Хирургическое лечение продемонстрировало высокую эффективность. Симптомы исчезли у 88,5% пациентов, однако в 11,5% наблюдений жалобы сохранялись. Вероятно, это связано с тем, что клиническая картина была обусловлена другой недиагностированной причиной. Сохранение симптомов после операции описывали и другие исследователи у 15-30% больных [13, 33]. В специализированных отделениях частота осложнений после удаления гемангиом составляет 10-27%, летальность в большинстве из них отсутствует (см. табл. 5).
Нам удалось проследить отдаленные результаты менее чем у половины больных (42,2%), однако сроки наблюдения довольно продолжительные — 56,5 мес (от 12 до 232 мес). В 84% наблюдений симптомы, которые присутствовали на момент выявления гемангиом, исчезли. Большинство больных, у которых симптомы отсутствовали (89,7%), не отметили ухудшения своего состояния. Незначительное увеличение размеров опухоли (на 13-38 мм) произошло лишь у 11,1% больных в течение 46-227 мес и не привело к заметному ухудшению их самочувствия, за исключением единственного наблюдения. Одной женщине все же удалили гемангиомы в другом лечебном учреждении: на фоне роста опухоли у нее появились симптомы. Таким образом, стабильные размеры большинства гемангиом, отсутствие осложнений, редкое появление новых жалоб и исчезновение большинства старых симптомов позволяют сделать вывод о безопасности наблюдения за больными с данным заболеванием даже при гигантских размерах образований. К такому заключению склоняются и другие исследователи [25, 30, 33]. Существует мнение, согласно которому необходимости в регулярном наблюдении за больными с гемангиомами печени нет [25]. Наша позиция состоит в том, что необходим ежегодный контроль размеров гемангиом с помощью УЗИ, так как редко опухоли все же способны увеличиваться.
Таким образом, современные неинвазивные методы диагностики позволяют поставить правильный диагноз в большинстве наблюдений. Следует по возможности избегать инвазивных диагностических манипуляций (пункционная биопсия, ангиография), так как они сопряжены с серьезными осложнениями. При наличии клинических проявлений пациент должен быть тщательно обследован, так как причиной симптомов могут быть сопутствующие заболевания органов брюшной полости. Выраженная симптоматика, неуверенность в диагнозе и рост гемангиомы — это основные показания к ее удалению. Гигантский размер опухоли не является показанием к операции сам по себе. Считаем, что при наличии гигантской (≥10 см) бессимптомной гемангиомы необходимо учитывать и такие факторы, как локализация опухоли, возраст и физическая активность больного, наличие сопутствующих заболеваний и, конечно, опыт врачей хирургического отделения. Принимая во внимание доброкачественный характер образования, можно утверждать, что послеоперационная летальность при гемангиомах печени недопустима. Это накладывает большую ответственность на хирурга при отборе больных для операции, заставляя тщательно взвешивать риски, а также концентрировать больных в специализированных отделениях с большим опытом хирургического лечения гемангиом печени.
Почему появляется гемангиома?
Существует мнение, что гемангиома возникает у маленького ребенка, как аномалия сосудистого венозного пучка в результате нарушения закладки сосудов в эмбриональном состоянии. Имеются сторонники:
- воспалительной теории (автор R. Virchow);
- связи с расширением сосудов после некроза (автор Ziegler);
- кавернозной эктазии или образования полости (автор Schmieden).
Наибольшей популярностью пользуется теория нарушения эмбриогенеза сосудистой системы. Происходит задержка временных сосудистых каналов. Специалисты по онкологии признают в гемангиоме печени все признаки опухолевого процесса.
Установлено, что патология формируется внутриутробно во время первого триместра беременности матери. Это срок образования крупных сосудов и кровеносной сети у плода. Воздействие неблагоприятных факторов на организм женщины приводит к новообразованию. Конкретные причины возникновения гемангиомы печени пока не ясны.
К факторам, вызывающим нарушение правильного процесса формирования кровеносных сосудов в печени, относят:
- вредные привычки будущей матери (курение, употребление алкоголя и наркотических средств);
- вынужденное лечение на фоне беременности сильнодействующими препаратами (эстрогенами, стероидами, Кломифеном, хорионическим гонадотропином);
- воздействие радиоактивного излучения;
- сопутствующее поражение печеночной ткани при других пороках и аномалиях развития;
- наследственную предрасположенность, зарегистрированы случаи семейного происхождения среди близких родственников.
Множественные новообразования более опасны и сложны в лечении
МРТ с контрастированием
Контрастное вещество при диагностике гематомы печени обычно необходимо, поскольку некоторые важные характеристики гемангиомы выявляются именно при введении контраста.
Это даёт возможность детально рассмотреть как саму печень, так и особенности патологии. Перед началом процедуры врач вводит пациенту в вену препарат с контрастным веществом. Эта манипуляция значительно повышает информативность диагностики.
Контрастирование безопасно для организма, препарат не накапливается в тканях. Буквально через сутки препарат полностью выводится из организма. Чтобы вещество поскорей покинуло организм, рекомендуется пить больше воды. Исследование с контрастом можно проводить только при условии отсутствия противопоказаний.
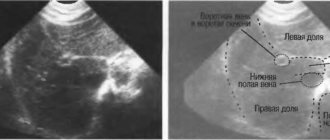
Результаты МРТ, УЗИ и компьютерной томографии
В данном случае консультация гастроэнтеролога без предварительной диагностики является малорезультативной, поскольку в большинстве случаев гемангиома не имеет видимых признаков и может быть выявлена лишь во время различного рода диагностических мероприятий. Обследованиями, позволяющими увидеть гемангиому и определить ее диаметр, являются:
- ультразвуковое исследование. Гемангиома печени на УЗИ зачастую заметна в паренхиме печени в виде округлого образования с неоднородным содержимым и четкими контурами;
- МСКТ брюшной полости;
- гепатосцинтиграфия – это метод, позволяющий исследовать мягкие ткани на предмет злокачественности. Биопсия при данном диагнозе запрещена, поскольку повреждение опухоли может вызвать массивное внутреннее кровотечение, так как само новообразование состоит из сосудов;
- МРТ и КТ печени и желчевыводящих путей. Данные исследования позволяют увидеть новообразование более точно с разных сторон. Перед этими обследованиями пациенту обязательно вводят в вену специальный препарат — контраст, поскольку гемангиома печени на КТ с контрастом очерчивается заметнее, и шанс спутать ее с иным новообразованием существенно уменьшается.
Доктора Юсуповской клиники постоянно занимаются повышением своей квалификации, что позволяет им оставаться в курсе самых современных методов исследования заболеваний печени. Наши врачи грамотно и внимательно относятся к составлению плана лечения каждого пациента, ведь только индивидуальный подход к выздоровлению дает ожидаемые результаты.