Опубликовано: 29.01.2018 Обновлено: 21.07.2021
Часто бывает, что визиты к гинекологу многие женщины воспринимают как необходимость. К врачу идут лишь тогда, когда появился дискомфорт, беспокоят боли или возникли проблемы с зачатием.
Давайте исправлять ситуацию! Пусть привычка регулярно проходить осмотры у женского доктора станет одной из самых важных. Это поможет сохранить качество жизни на долгие годы вперед и реализовать намеченные цели.
Рассмотрим 5 самых частых женских болезней.
Кандидоз
Кандидоз — инфекционное заболевание слизистой оболочки влагалища, которое может «захватить» и шейку матки, и нередко вульву. Возбудителями болезни являются дрожжеподобные грибки рода Candida. Чаще всего кандидоз провоцирует вид Candida albicans. Активный рост грибков может быть также обусловлен преобладанием в рационе чересчур сладкой пищи. Типичные симптомы кандидоза или «молочницы» — белые творожистые выделения, покраснение и сильный зуд.
Для оценки количественного содержания кандид рекомендуется провести:
- Посев материала на грибы рода Candida с определением чувствительности к антимикотическим препаратам
- ДНК Candida albicans (кол.)
- Качественное исследование на содержание кандид — ДНК Candida albicans
Игнорировать неприятные симптомы кандидоза, как и заниматься самолечением, не стоит — под «маской» кандидоза часто скрываются инфекции, передающиеся половым путем — уреаплазмозы и/или микоплазмозы. Эти болезни часто являются причиной бесплодия и невынашивания.
Эндометрит
Это воспаление слизистой оболочки матки.
Причины:
чаще всего связан с проведенными ранее инвазивными вмешательствами: раздельными лечебно-диагностическими выскабливаниями полости матки и цервикального канала, абортами, а так же в следствие тяжелого течения родов, перенесенных ранее инфекций.
По характеру течения выделяют:
острое или хроническое.
При остром течении эндометрита возможно:
- повышение температуры;
- озноб;
- астения;
- тянущие боли внизу живота;
- обильные выделения из половых путей, возможны кровянистые.
В случае появления таковых симптомов обращение за помощью к врачу обязательно!
При хроническом течении женщина может столкнуться с:
- межменстуральным кровомазанием;
- гипоменструальным синдромом (скудными менструациями);
- невозможностью забеременеть, либо с эпизодами невынашивания беременности.
Подобные жалобы являются нередкими у пациенток нашего отделения и требуют персонифицированного подхода к каждой пациентке с назначением соответствующей терапии.
Диагностика эндометрита:
- сбор анамнеза, жалоб пациентки, осмотр на гинекологическом кресле «в зеркалах»;
- мазки на микробиоценоз, ПЦР к инфекциям;
- анализы крови;
- ультразвуковое исследование органов малого таза;
- аспирационная / пайпель / вакуум-аспирационная биопсия эндометрия с последующим гистологическим исследованием;
- гистерорезектоскопия/ раздельное лечебно-диагностическое выскабливание полости матки и цервикального канала с последующим гистологическим исследованием.
Лечение:
- антибактериальная терапия;
- противовоспалительная терапия;
- дезинтоксикационная терапия;
- иммуномодулирующая терапия;
- хирургическое лечение в случае необходимости (например, наличии внутриматочных синехий);
- важным этапом является реабилитация: включающая себя гормональную, физиотерапевтическую терапию.
Гарднереллез
Стресс, ослабление иммунитета после болезни, на фоне течения хронического заболевания, могут привести к гибели части лактобактерий и дисбиозу влагалища. При этом количество гарднерелл в общей бактериальной массе существенно возрастает, что приводит к бактериальному вагинозу (гарднереллезу).
Типичные симптомы гарднереллеза: кремообразные выделения со специфическим неприятным запахом. Как и при кандидозе, для диагностики гарднереллеза применяют ряд исследований:
- Общеклиническое исследование материала мочеполовых органов (клеточный состав, микрофлора)
- ДНК Gardnerella vaginalis, влагалище соскоб
Специфическим и весьма показательным является новое исследование в СИТИЛАБ — анализ Фемофлор-16. Тест помогает гинекологу выявить инфекцию при полном отсутствии симптомов инфекции, а также в короткий срок получить объективную картину состояния биоценоза урогенитального тракта у женщины при гарднереллезе.
Сальпингоофорит
Это воспаление придатков матки (маточных труб, яичников)
При течении заболевания возможно:
- повышение температуры;
- недомогание;
- острые или тянущие боли внизу живота;
- расстройства со стороны мочевыделительной системы (болезненное мочеиспускание), а так же желудочно-кишечного тракта (вздутие живота, метеоризм).
В случае появления таковых симптомов обращение за помощью к врачу обязательно! В данной ситуации специалисту — гинекологу предстоит проведение дифференциальной диагностики с целью исключения острой хирургической патологии, назначение терапии, в том числе антибактериальной и возможное хирургическое вмешательство. Крайне важно своевременное обращение в медицинское учреждение для предотвращения возможных осложнений, таких как развитие перитонита, образование гидросальпинкса , который впоследствии может привести к частичной или полной непроходимости маточных труб, вплоть до удаления маточной трубы, а также к спаечной болезни органов малого таза.
Диагностика сальпингоофорита:
- сбор анамнеза, жалоб пациентки, осмотр на гинекологическом кресле «в зеркалах»;
- мазки на микробиоценоз, бактериологическое исследование, ПЦР к инфекциям;
- анализы крови, мочи;
- ультразвуковое исследование органов малого таза, КТ;
- диагностическая лапароскопия.
Миома матки
Миома матки — одна из частых доброкачественных опухолей у женщин. Нередко возникает именно в самом активном цветущем возрасте — после 30-35 лет. Разрастание клеток, формирующих миоматозный узел, происходит по разным причинам. Это может быть наследственная предрасположенность, гормональный дисбаланс. Миома может возникать в ответ на негативное воздействие, например, после серьезного воспалительного процесса.
Опухоль образуется «тихо», без особых симптомов. Обнаружить ее может только врач при гинекологическом осмотре. Для уточнения диагноза необходимо обязательно провести УЗИ, иногда применяют КТ и МРТ. После обследования доктор определяет дальнейшую стратегию лечения. Чаще всего оно неоперативное и комбинированное.
Показанием к операции может стать «срок» миомы: опухоль свыше 12-ти недель необходимо удалять. Также хирургическим путем удаляются опухоли, которые слишком быстро растут, вызывают обильные кровотечения, а значит, могут спровоцировать анемию.
Важно помнить, что наличие миомы может повлиять на способность к вынашиванию: оплодотворенной яйцеклетке сложнее прикрепиться к стенке матки.
Симптомы вторичного сифилиса
Развитие вторичной стадии начинается спустя 2 месяца с момента образования уплотненных папул. Могут наблюдаться следующие симптомы:
- общее недомогание: головная боль, шум в ушах, головокружение, плохой аппетит, высокая температура тела (до 380С), боль в костях и суставах, бессонница, тошнота, рвота, спутанность сознания. Может наблюдаться нарушение речи и эпилептические припадки;
- нарушение функций внутренних органов (в 25% случаев): поражение миокарда, печени, желудка, почек, оболочек и сосудов мозга;
- выпадение волос, ресниц и бровей. Рост волос возобновляется через 1-2 месяца;
- появление кондилом на половых органах и в области анального прохода;
- возникновение высыпаний на коже, в том числе ладонях и подошвах ног, и слизистых оболочках.
Различают следующие виды сыпи:
- сифилитическая розеола – розовые или бледно-розовые плоские пятна от 0,5 до 1 см в диаметре. Локализация – туловище и конечности;
- лентикулярный сифилид – медно-красные округлые образования с плотной структурой, возвышаются над кожей;
- мелиарный сифилид – небольшие плотные образования диаметром до 2-2,5 мм. Имеют бурый цвет и локализуются на коже туловища. Как правило, такие папулы скапливаются и образуют кольца, дуги или бляшки;
- монетовидный сифилид – крупные красные или бурые образования диаметром до 2,5 см, слегка возвышаются над кожей;
- мокнущий сифилид – эрозированные образования. Они влажные, имеют округлую форму, вызывают умеренный зуд. Локализация – паховая область и подмышечные складки;
- широкие кондиломы – мягкие образование бледно-розового цвета, возвышаются над кожей и внешне схожи с папилломами. Локализация – промежность и область вокруг рта;
- пустулезный сифилид – небольшие гнойные образования, имеющие на конце корочку желтоватого цвета. Локализация – на коже туловища, конечностей и лица.
Обычно через 3-5 недель высыпания внезапно пропадают, не оставляя ни следа, даже если лечение не проводилось. Этот период именуют вторичным скрытым сифилисом. Эта стадия длится до 5 лет. На протяжении этого времени наблюдаются рецидивы заболевания, вновь появляется сыпь, но позже также самостоятельно исчезает.
Течение первой волны высыпаний ярко выраженное: множественные поражения кожи, образования яркого оттенка. В дальнейшем наблюдаются более тёмные элементы, часто скапливающиеся в группы.
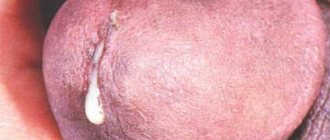
Эрозия (эктопия) шейки матки
Один из основных симптомов эрозии шейки матки, или, как ее еще называют, шеечной эктопии, являются обильные кровянистые выделения после полового акта. Сейчас появилось достаточно много статей на тему того, что лечить эрозию не нужно. Хотя еще 5-10 лет для этого применяли хирургические методы лечения (ДЭК, криодеструкция, лазерное лечение, коагуляция шейки матки).
Многие женщины пугаются, что эрозия может перейти в рак. Преимущественно, это не так, ведь злокачественный процесс может возникнуть даже при отсутствии эктопии.
Для исключения онкологического риска при эктопии в СИТИЛАБ проводят Цитологическое исследование мазков (соскобов) с поверхности шейки матки (наружного маточного зева) и цервикального канала методом жидкостной цитологии — окрашивание по Папаниколау (Рар-тест). Нерожавшим женщинам его рекомендуется выполнять один раз в два года.
Кроме этого, необходимо также сдать следующие мазки:
- Вирус папилломы высокого онкогенного риска (ДНК) ВПЧ тип 16 (HPV 16)
- Вирус папилломы высокого онкогенного риска (ДНК) ВПЧ тип 18 (HPV 18)
Стандартный метод выявления эрозии шейки матки — кольпоскопия. Рекомендуется выполнять ее не реже чем один раз в год.
Самые распространённые женские заболевания: симптомы и лечение
Женское здоровье — важная и деликатная тема. Любое заболевание доставляет дискомфорт, нарушает качество жизни, может привести к серьёзным последствиям. Ситуация осложняется тем, что обсудить с кем-то интимные проблемы не всегда возможно. Даже на приёме у врача женщины часто испытывают неловкость при описании симптомов.
А между тем, стесняться вопросов, касающихся здоровья репродуктивных органов, не нужно. Большинство болезней, способных вызвать бесплодие, рост злокачественных клеток и другие тяжёлые патологии, легко лечится на ранних стадиях. При первых признаках недуга нужно обращаться к врачу. Специалист поставит диагноз и назначит подходящее лечение.
Причины развития женских заболеваний
Различают внешние и внутренние провоцирующие факторы.
Внешние причины развития болезней:
- неблагоприятное экологическое окружение;
- неврозы, психологические нагрузки, хронические стрессы и частые депрессии;
- беспорядочные половые связи;
- механические травмы наружных и внутренних половых органов;
- вирусные и бактериальные инфекции, в том числе ИППП;
- раннее начало половой жизни;
- неправильный выбор нижнего белья;
- недостаточная гигиена интимных зон;
- местная аллергическая реакция на ткани, косметические средства;
- частый и неправильный приём лекарств, особенно оральных контрацептивов и антибиотиков.
Внутренние провоцирующие факторы:
- воспалительные процессы в организме, которые являются источником инфекции: хронический тонзиллит, гайморит, пиелонефрит и т. д.;
- нарушение гормонального баланса из-за гинекологических, эндокринных заболеваний;
- аномалии анатомического строения внутренних органов;
- частые выкидыши, аборты;
- наличие системных заболеваний (например, сахарного диабета).
Виды женских болезней
По этиологии заболевания бывают:
- Воспалительные. Патология вызвана деятельностью микроорганизмов: вирусов, бактерий, грибков. Такие заболевания, как эндометрит, мастит, кольпит, молочница проявляются воспалением.
- Гормональные. Патологии развиваются на фоне дисбаланса гормонов, вызванного нарушением работы желёз. Эта группа заболеваний характеризуется выраженными и множественными симптомами. Гормональные изменения вызывают миому матки, эндометриоз, нарушения менструального цикла, провоцируют развитие такой условной патологии, как мультифолликулярные яичники.
- Гиперпластические. Причина болезни — рост новообразования. Опухоль может иметь доброкачественный или онкологический характер. К гиперпластическим болезням относят эрозию шейки матки, кисты, рак молочной железы и т. д.
Рассмотрим наиболее распространённые женские заболевания.
Воспаление придатков матки
Заболевание развивается при попадании в организм патогенов (гонококк, стрептококк) или условно патогенных микробов на фоне снижения иммунитета. Воспаление придатков матки часто диагностируют после переохлаждения, установки внутриматочной спирали, искусственного прерывания беременности.
Основные симптомы:
- боль в пояснице и нижней части живота со стороны воспалённого органа, может отдавать в крестец или задний проход;
- обильные выделения с непривычным запахом;
- слабость на фоне общей интоксикации;
- повышенная температура тела.
Воспаление может распространяться на яичники и маточные трубы, переходить в хроническую форму, которую сложнее лечить, затрагивать один или оба придатка матки. При отсутствии лечения возникают осложнения. Согласно медицинской статистике, около 20% женщин, страдающих бесплодием, ранее переболели воспалением придатков матки и не лечили его своевременно. Патология также повышает риск внематочной беременности. В запущенных случаях во внутренних половых органах развиваются гнойные процессы.
Для диагностики бывает достаточно осмотра у гинеколога.
Миома матки
Миома формируется из клеток мышц и представляет доброкачественную опухоль. Новообразование не перерождается, но увеличивается в размерах. Рост миомы матки доставляет дискомфорт, создаёт опасность кровотечений. В период менопаузы, на фоне снижения уровня женских половых гормонов, образование может уменьшаться в размерах.
Причины миомы матки:
- гормональный дисбаланс с увеличением уровня эстрогена и прогестерона в крови;
- частые аборты, выскабливания полости матки;
- нерегулярная половая жизнь;
- сидячий образ жизни.
Миома не имеет характерных симптомов. О наличии новообразования женщина узнаёт во время планового обследования у гинеколога или на УЗИ. В редких случаях наблюдаются кровянистые выделения, не связанные с менструацией. Крупная опухоль затрудняет мочеиспускание.
Эндометриоз
Эндометрий — это внутренний слой клеток слизистой оболочки матки. Особенность ткани заключается в способности реагировать на изменения гормонального фона в течение цикла. В период овуляции, когда матка готовится к оплодотворению, эндометрий утолщается, разрастается, формируется разветвлённая сеть кровеносных сосудов. Если зачатия не произошло, клетки постепенно отслаиваются, начинается менструация.
Эндометриоз — это патология, которая проявляется аномальным разрастанием эндометрия за пределами полости матки. Заболевание имеет множество причин: гормональные нарушения, снижение защитной функции организма, наследственная предрасположенность и т. д. Эндометриоз придатков матки сопровождается увеличением этих органов.
Характерных симптомов патологии нет. Разрастание тканей в начальных стадиях никак не проявляет себя. По мере развития болезни появляются следующие признаки:
- обильные и болезненные менструации;
- нарушения цикла;
- слабость, общее недомогание;
- периодические боли в пояснице;
- спонтанные кровотечения, не связанные с менструальным циклом.
Лёгкие формы эндометриоза лечатся консервативными методами. В тяжёлых случаях проводят лапароскопию.
Эрозия шейки матки
Нарушение слизистой оболочки шейки матки часто диагностируют у женщин репродуктивного возраста. Само заболевание не угрожает жизни, но лечить его необходимо для профилактики осложнений. Эрозия шейки матки развивается на фоне гормональных нарушений, снижения иммунитета, воспалительного процесса, эндокринных заболеваний. Для диагностики и исключения злокачественных процессов показано проведение кольпоскопии.
Симптомы патологии:
- болезненность во время полового акта;
- зуд и выделения при присоединении инфекции.
Признаки болезни проявляются редко. Обычно женщина узнаёт об эрозии на приёме у гинеколога. Существует множество современных методов лечения, которые полностью устраняют патологию без повреждения и травмирования шейки.
Кольпит
Воспалительное заболевание, локализованное во влагалище. Причиной кольпита может стать любой инфекционный агент: бактерия, вирус, грибок. Болезнь чаще диагностируют у молодых женщин, ведущих активную половую жизнь.
Симптомы кольпита:
- боли внизу живота;
- обильные выделения, которые вызывают зуд, жжение наружных половых органов;
- сыпь на коже промежности;
- дизурия (болезненное мочеиспускание, частые позывы);
- отёчность наружных половых органов.
Заболевание в острой форме имеет ярко выраженную симптоматику, снижается качество жизни, женщина чувствует постоянный дискомфорт.
Хронический кольпит менее выражен. Из симптомов могут присутствовать только выделения, зуд. Периоды обострения сменяются ремиссиями.
Молочница
Воспалительное заболевание, спровоцированное ростом грибка Candida. Эти микроорганизмы присутствуют в микрофлоре каждого человека, но никак не проявляют себя. Чтобы грибок начал активно расти и вызвал заболевание, нужны провоцирующие факторы. Агрессивность патогена может спровоцировать длительный приём антибиотиков, снижение местного иммунитета, плохая гигиена интимных зон, нарушения гормонального фона и другие причины.
По статистике, около 75% женщин хотя бы раз в жизни испытывали симптомы кандидоза:
- бели творожистого характера с кислым запахом;
- чувство жжения в промежности после полового акта;
- болезненность, зуд во влагалище.
Молочница может протекать с острыми проявлениями или иметь хронический характер.
Синдром поликистозных яичников (СПКЯ) и мультифолликулярные яичники
Заболевание чаще диагностируют у женщин в возрасте 25–30 лет. Распространённость патологии — 2,5–8%.
Сам феномен мультифолликулярных яичников не является патологией. Однако нарушается процесс созревания фолликулов и их овуляции. Постепенно яичник покрывается множественными образованиями (неовулировавшими фолликулами) — формируется поликистоз. Среди причин заболевания отмечают генетическую предрасположенность к повышенному уровню андрогенов, ожирение.
Симптомы СПКЯ:
- болезненные менструации;
- появление акне на лице;
- колебания артериального давления как вверх, так и вниз;
- подавленное состояние, депрессия;
- алопеция отдельных участков или, наоборот, избыточный рост волос (например, усов);
- пигментация кожи.
Наиболее характерным симптомом поликистоза являются нерегулярные менструации. Продолжительность цикла может составлять несколько месяцев.
Нарушение менструального цикла
Сбой в менструациях не является заболеванием — это симптом других патологий. В норме менструация длится от 3 до 8 дней и повторяется каждые 3–5 недель. Слишком длинный или слишком короткий цикл, обильные или скудные выделения должны рассматриваться как симптом заболевания. Необходима консультация врача. Отсутствие месячных в детородном возрасте — серьёзная патология.
Причины нарушения менструального цикла различны:
- заболевания щитовидной железы, сахарный диабет;
- гормональные нарушения на фоне дисфункции яичников, гипофиза;
- хроническая усталость, стрессы;
- гинекологические заболевания с острым или хроническим течением;
- неблагоприятное экологическое окружение;
- нерегулярное и/или неправильное питание;
- злокачественные новообразования.
Чтобы найти и устранить причину нарушения менструаций, женщине назначают комплексное лабораторно-инструментальное обследование.
Мастит
Заболевание развивается в молочной железе. Мастит — это воспаление протоков или функциональных тканей груди. Чаще патология диагностируется у кормящих женщин. Подавляющее большинство случаев приходится на первородящих молодых мам.
Основная причина развития мастита — застой грудного молока. Жидкость является идеальной питательной средой для бактерий. Развитие инфекции вызывает характерные симптомы:
- чувство распирания, уплотнение, боли в молочной железе;
- покраснение и отёчность кожи на стороне воспаления;
- повышение температуры тела.
Отсутствие лечения грозит появлением абсцесса, сепсисом. Своевременное обращение к врачу позволяет быстро и бесследно избавиться от мастита.
Рак молочной железы
Рак — злокачественная опухоль. В разных регионах мира распространённость болезни составляет от 10 до 30%. Рак молочной железы поражает женщин всех возрастов, включая девочек-подростков. После 65 лет риск развития злокачественной опухоли увеличивается в несколько раз по сравнению с группой пациенток до 30 лет.
Причиной появления рака груди может стать генетическая предрасположенность, облучение, отказ от грудного вскармливания после родов, отсутствие беременностей или слишком частые аборты, вредные привычки, плохая экология, эндокринные заболевания, гормональный дисбаланс.
Злокачественное образование на ранних стадиях не имеет симптомов. Обнаружить рак можно самостоятельно во время прощупывания груди — определяются небольшие узелки и уплотнения. Женщины старше 40 лет проходят маммографию, которая также является эффективным методом ранней диагностики.
Симптомы рака молочной железы неспецифические:
- частые мастопатии и болезненность груди;
- нарушения менструального цикла;
- увеличение подмышечных лимфоузлов;
- отёчность груди.
На более поздних стадиях появляются видимые изменения на коже со стороны больной молочной железы. Образуется так называемая лимонная корка. Кожа меняет цвет, покрывается морщинами. Прогрессирование болезни вызывает втягивание соска, распространение опухоли в подмышечные впадины, появление метастаз, изъязвления на поверхности молочной железы.
Лечение женских заболеваний
При появлении первых симптомов необходимо обратиться к врачу-гинекологу. Специалист проводит осмотр, берёт мазок из влагалища. При необходимости пациентке назначают дополнительные анализы, УЗИ, другие методы исследования.
Лечение проводится комплексно. Терапия направлена не только на устранение симптомов, но и на борьбу с сопутствующими заболеваниями.
В зависимости от диагноза пациентке назначают:
- Нестероидные противовоспалительные средства. Препараты помогают устранить воспаление, облегчить состояние пациентки при инфицировании мочевыводящих путей. Лекарства также оказывают обезболивающее действие при нарушениях менструации.
- Антибиотики, противовирусные препараты, антисептики, антимикотики. Лекарства широкого или направленного действия устраняют возбудителя болезни. Вид и дозировку препаратов подбирает врач после диагностики.
- Гормональные средства. Эффективное средство для восстановления менструального цикла, лечения опухолей, воспалений, сопутствующих заболеваний. Гормоны назначают для восстановления после хирургического лечения, для предотвращения нежелательных беременностей, нормализации гормонального фона и лечения бесплодия.
- Общеукрепляющие препараты. Женщине после лечения необходимо позаботиться об иммунитете. Курс витаминов — это вспомогательное средство к основной терапии. Дополнительно врач может назначить препараты железа, например, после обильной менструации или кровотечения.
В лечении гинекологических заболеваний активно используют физиотерапию. Процедуры проводят курсами по несколько дней. В случае тяжёлого хронического течения болезней показано хирургическое вмешательство. Лечение проводят в стационаре, современными щадящими методами. Например, после лапароскопии пациент может отправляться домой уже через 2–4 дня после операции, шрамов на коже практически не остаётся.
Важный фактор сохранения женского здоровья — регулярная диспансеризация и профилактические осмотры у гинеколога.
Диагностика и лечение женских заболеваний в Москве
Клиника персональной медицины MedEx предоставляет возможность получить консультацию гинеколога и пройти необходимые обследования в одном месте и в кратчайшие сроки. Не откладывайте визит к врачу — лучше всего женские заболевания поддаются лечению на ранней стадии.
Диагностика заболеваний в гинекологии
Все перечисленные болезни являются следствием занесенных инфекций, которые передаются половым путем.
Хронические гинекологические заболевания, как и многие другие, можно предотвратить. Для этого женщинам необходимо проходить ежегодный плановый осмотр у гинеколога.
Он должен включать в себя:
— Вагинальный осмотр на кресле;
— Взятие мазков на цитологию, флору;
— УЗ-диагностику органов малого таза.
Также определиться с постановкой диагноза помогут:
— Анализы мочи и крови;
— Иммунограмма (анализ крови для оценки работы иммунной системы);
— Определение возбудителя методом ПЦР;
— Функциональные пробы (измерение ректальной температуры, определение симптома зрачка, натяжения цервикальной слизи);
— Лапароскопическое исследование;
— Гистероскопия (осмотр полости матки изнутри);
— Биопсия эндометрия.
Чем грозят заболевания?
Всем давно известно, что любое заболевание, будь это та же самая банальная простуда, чревато серьезными последствиями и осложнениями, если не заниматься их лечением. То же самое касается и заболеваний репродуктивной системы у женщин. Самое страшное для женщины осложнение этих патологий — бесплодие. Ведь поражаются те органы, которые отвечают за детородную функцию. И если проблему оставить без внимания, то шансы женщины забеременеть и выносить ребенка со временем все больше и больше уменьшаются. И даже если зачатие происходит — беременность всегда грозит какими-то патологическими осложнениями вплоть до выкидыша или гибели плода внутри утробы. И чем раньше женщина обратится за помощью к профессионалам, тем лучше для ее же здоровья и способности иметь детей.
Разновидности заболеваний репродуктивной системы
У каждого вида заболеваний репродуктивной системы женщины есть своя первопричина. Источником патологии может стать инфекция, передающаяся от человека к человеку во время полового контакта; воспалительные процессы в области малого таза; различные виды опухолей, как доброкачественных, так и злокачественных; сбой в работе эндокринной системы, т.е. гормональный дисбаланс.
Среди гормонозависимых заболеваний у женщин наиболее часто встречаются:
Дисфункции яичников — обобщенное название для целого ряда патологических изменений в яичниках, вызванных нарушениями их гормональной функции, эндокринными расстройствами и воспалительными процессами.
Миома матки — доброкачественное новообразование в мышечных слоях матки. Развивается она в стенках самой матки или ее шейке, и по размерам бывает от пары миллиметров до нескольких сантиметров.
Синдром поликистозных яичников (СПКЯ) — гормональное женское заболевание. Для него характерно увеличение яичников в размерах и наличие на них многочисленных маленьких пузырьков с жидкостью, которые называются кистами.
Аденомиоз — внутреннее слизистое покрытие матки (эндометрий) прорастает в мышечные ткани, что становится причиной длительных, болезненных менструаций, маточных кровотечений, коричневатых выделений между месячными, болезненных ощущений во время секса.
Эндометриоз — прорастание клеток эндометрия внутрь мышечной ткани матки и за ее пределы. Поражаются органы малого таза (яичники, маточные трубы, мочевой пузырь), брюшная полость и даже грудная клетка.
Из воспалительных заболеваний женской репродуктивной системы наиболее распространенные:
Воспалительные процессы в придатках (сальпингоофорит, аднексит) — развивается вследствии поражения придатков и яичников различного рода инфекциями.
Эрозия шейки матки — язвенные поражения слизистой шейки матки, возникающее из-за травм, половых инфекций, гормональных сбоев.
Кольпит или вагинит — воспаление слизистого покрытия влагалища, имеющее инфекционную и неинфекционную природу.
Бартолинит — гнойно-воспалительное поражение бартолиновых желез. Чаще всего возникает вследствие заражения патогенными микробами, передающимися половым путем.
Эндометрит — воспалительный процесс в матке, которому подвергается ее внутренний слой — эндометрий.
Также к воспалительным заболеваниям относятся и цистит, цервицит, оофорит, пельвиоперитонит и пр.
Инфекционными заболеваниями женской репродуктивной системы считаются: трихомониаз, уреаплазмоз, микоплазмоз, генитальный герпес, гарднереллез, гонорея, цитомегаловирус и др.
Общая симптоматика
Конечно, каждое заболевание репродуктивной системы имеет свою характерную симптоматику. Но есть несколько общих симптомов, при появлении которых женщина должна обязательно показаться врачу:
- В первую очередь это боли любого характера (острые, тупые, ноющие), локализующиеся в нижней части живота и поясничном отделе.
- Любые виды маточных кровотечений. а также кровянистые выделения, не связанные с месячными и возникающие в середине менструального цикла.
- Болезненные ощущения и чувство дискомфорта во время полового акта.
- Снижение сексуального влечение или же полное его отсутствие.
- Нарушение менструального цикла — он становится или слишком продолжительный, или слишком короткий, количество выделений тоже изменилось (их стало больше или они почти отсутствуют).
- Появился зуд и ощущение жжения в области гениталий.
И, конечно же, при обнаружении каких-либо изъязвлений или новообразований на внешних половых органах (шанкр, уплотнения, узлы, язвы), женщина должна срочно обратиться к врачу.
Следует упомянуть о том, что многие заболевания в начале своего развития никак себя не проявляют и не дают ярко выраженных симптомов. Поэтому все специалисты настоятельно рекомендуют женщинам проходить плановый осмотр у гинеколога хотя бы раз в год, но в идеале проверяться надо каждые полгода.
Как протекают гинекологические заболевания у женщин?
Что касается инфекционных заболеваний, особенно в запущенной стадии, то они могут провоцировать острые гинекологические патологии. Если симптоматика стерта и не была вовремя замечена, такие болезни часто переходят в запущенную хроническую форму.
Опухолевые патологии и болезни, связанные с эндокринной системой, отличаются длительностью течения и полным отсутствием прямых признаков. Выявить их можно только при осмотре гинеколога и сдаче анализов.
Женщинам, не зависимо от сферы работы, состояния здоровья и социального статуса, рекомендуется проходить профилактический осмотр каждые полгода.
Медицинские услуги центра Конфиденс помогут забыть о недугах и проблемах со здоровьем, вернув вам полноценную жизнь.
К причинам появления патологий можно отнести гормональные нарушения, какие-либо аномалии развития мочеполовой системы, а также внешние факторы. Причем последняя группа одна из наиболее многочисленных:
- ведение ранней половой жизни
- несоблюдение норм интимной гигиены
- частая смена половых партнеров при незащищенном сексе
- инфекционные очаги
- стрессы, нервные перевозбуждения, переутомление, бессонница
- бесконтрольный и не назначенный прием антибиотиков
- ослабленный иммунитет
- нерегулярное, несбалансированное питание
- частые расстройства пищевода, бесконтрольные диеты и дефицит (избыток) веса
- неправильно подобранные гормональные контрацептивы
- частые аборты
- различные гинекологические манипуляции, в том числе хирургические вмешательства.
Наиболее просто заметить инфекционные болезни. Появляется чувство дискомфорта, усиливаются выделения, приобретая нехарактерный запах и цвет. Это может быть связано не только со сменой половой партнера, но и с переохлаждением, использованием нового средства для интимной гигиены.
Распознать другие заболевания сложнее. К примеру, сбой в менструальном цикле женщины могут связать со стрессом или отсутствием постоянного партнера, хотя это симптом может указывать на серьезный гормональный сбой. При появлении непостоянных и не обильный кровяных выделений возможно диагностирование полипов или эктопии шейки матки.
Симптомы третичного сифилиса
Этот тип заболевания диагностируется крайне редко. Он развивается спустя 4-5 лет после заражения и характеризуется поражением кожи, слизистой, костей и внутренних органов. Со временем приводит к летальному исходу.
Симптоматика следующая:
- появление на коже коричневых или красно-бурых бляшек. Они имеют неровный контур, возвышаются над кожей, покрыты язвами и коркой. Локализация – руки, спина, лицо;
- образование в подкожной клетчатке изолированной гуммы – жёсткого узла размером с грецкий орех и язвой в центре. Обычно возникает на волосистой части головы, груди, лице, иногда – на слизистой ротовой полости, гортани и носа. В последнем случает происходит разрушение тканей и деформация неба. На этом фоне развитие получают ряд осложнений:
- разрушается носовая перегородка и деформируется нос;
- появляется осиплость и охриплость;
- нарушается подвижность языка.
- поражение нервной, сосудистой и костной систем, что проявляется в виде сифилитического менингита, гидроцефалии, прогрессивного паралича;
- деформация и нарушение функции внутренних органов (печени, почек, лёгких, сердца).