Основной целью УЗИ аорты брюшной полости является выявление аневризмы или атеросклеротического поражения аорты и поражения её крупных ветвей: селезёночной, печёночной, почечных и брыжеечных артерий. УЗИ брюшной аорты является неинвазивным методом диагностики, имеющим высокую ценность для выявления многих сосудистых заболеваний. Результаты УЗИ очень зависят от технологии обследования, качества аппаратуры и квалификации специалиста. На сегодняшний день низкая цена на УЗИ аорты и органов брюшной полости, простота и безопасность исследования делают его незаменимым для первичного выявления аневризмы брюшной аорты.
Инновационный сосудистый центр специализируется на сосудистой хирургии, поэтому мы стремимся проводить диагностику сосудистой патологии на самом высоком уровне. В нашем центре есть отличные стационарные и мобильные УЗИ-аппараты, позволяющие детально изучать структуру стенки аорты и её ветвей, а также выявлять аневризмы. Специалисты нашего медицинского центра настроены на работу именно с сосудистой патологией, поэтому выявляют её значительно лучше, чем врачи УЗИ общего профиля.
Подготовка к исследованию
Для успешного проведения УЗИ брюшной полости необходима подготовка, направленная на снижение количества газов в кишечнике, которые мешают увидеть забрюшинные органы, в том числе аорту. Правила подготовки для осмотра брюшной аорты и её ветвей на УЗИ несложные:
- За 2 дня до обследования исключить из рациона бобовые, картофель, капусту, дыню, молочные продукты питания, газировку и все блюда с высоким содержанием углеводов. Эти продукты могут вызывать повышенное газообразование.
- Накануне УЗИ начинайте принимать лекарства, способствующие улучшению работы кишечника. Для этих целей подходит приём эспумизана или обычного активированного угля.
- Вечером накануне процедуры желательно пропустить ужин, а утром – завтрак.
Непарные висцеральные ветви брюшной аорты
.
1
.
Чревный ствол
— это короткая артерия (~1,5 ÷ 2,0
см
). Она начинается от передней полуокружности аорты на уровне XII грудного позвонка. Над верхним краем тела поджелудочной железы чревный ствол делится на три артерии: левую желудочную артерию, общую печеночную артерию и селезеночную артерию.
1
.1.
Левая желудочная артерия
направляется вверх и влево, к кардиальной части желудка. Далее артерия проходит вдоль малой кривизны желудка (между листками малого сальника). От левой желудочной артерии отходят пищеводные ветви к брюшной части пищевода. Ветви, отходящие от левой желудочной артерии, на малой кривизне желудка идут по передней и задней поверхностям органа и анастомозируют с ветвями артерий, следующих вдоль большой кривизны.
1
.2.
Общая печеночная артерия
направляется от чревного ствола вправо и делится на две артерии: собственно печеночную и желудочно-двенадцатиперстную артерии. Собственная печеночная артерия проходит в толще печеночно-двенадцатиперстной связки к печени. У ворот печени артерия делится на правую и левую ветви. От правой ветви отходит жёлчно-пузырная артерия, направляющаяся к жёлчному пузырю. От собственной печеночной артерии отходит тонкая правая желудочная артерия. Правая желудочная артерия на малой кривизне желудка анастомозирует с левой желудочной артерией. Желудочно-двенадцатиперстная артерия проходит позади привратника желудка и делится на правую желудочно-сальниковую и верхние поджелудочно-двенадцатиперстные артерии. Правая желудочно-сальниковая артерия идет влево по большой кривизне желудка. Она анастомозирует с одноименной левой артерией и отдает многочисленные ветви к желудку и большому сальнику (сальниковые ветви). Верхние задняя и передняя поджелудочно-двенадцатиперстные артерии отдают ветви к двенадцатиперстной кишке (двенадцатиперстные ветви) и к поджелудочной железе (поджелудочные ветви).
1
.3.
Селезеночная артерия
это наиболее крупная из ветвей чревного ствола. По верхнему краю тела поджелудочной железы она направляется к селезенке, отдавая дну желудка короткие желудочные артерии и ветви к поджелудочной железе — поджелудочные ветви. Войдя в ворота селезенки, селезеночная артерия ветвится на сосуды меньшего диаметра. У ворот селезенки от селезеночной артерии отходит левая желудочно-сальниковая артерия. Она уходит вдоль большой кривизны желудка вправо. На своем пути левая желудочно-сальниковая артерия отдает ветви к желудку — желудочные ветви и к сальнику — сальниковые ветви. Конечные ветви левой желудочно-сальниковой артерии у большой кривизны желудка анастомозируют с правой желудочно-сальниковой артерией.
2
.
Верхняя брыжеечная артерия
отходит от брюшной части аорты позади тела поджелудочной железы на уровне XII грудного — I поясничного позвонка. Эта артерия следует в каудальном направлении между головкой поджелудочной железы и нижней частью двенадцатиперстной кишки и входит в корень брыжейки тонкой кишки. Здесь она делится на ряд ветвей. Рассмотрим эти ветви.
2
.1. От верхней брыжеечной артерии (на 2
см
ниже ее начала) отходит . Она направляется к головке поджелудочной железы и к двенадцатиперстной кишке. Здесь нижняя поджелудочно-двенадцатиперстная артерия анастомозирует с верхними поджелудочно-двенадцатиперстными артериями (ветвями желудочно-двенадцатиперстной артерии).
2
.2. От левой полуокружности верхней брыжеечной артерии отходят двенадцать-восемнадцать
тощекишечных артерий
и
подвздошно-кишечных артерий
. Они направляются к петлям брыжеечной части тонкой кишки. На пути к стенке кишки, они образуют в брыжейке аркады — дугообразные анастомозы выпуклые в сторону кишки. Анастомозы обеспечивают непрерывный приток крови к кишке даже при сдавлении отдельных артерий во время перистальтики кишки.
2
.3. Подвздошно-ободочно-кишечная артерия следует каудально и вправо к конечному отделу подвздошной кишки, к слепой кишке и к червеобразному отростку. На своем пути она отдает подвздошно-кишечные ветви, переднюю и заднюю слепокишечные артерии, а также артерию червеобразного отростка. Кроме того, она отдает ободочно-кишечные ветви к восходящей ободочной кишке.
2
.4.
Правая ободочно-кишечная артерия
начинается несколько проксимальнее предыдущей, а иногда отходит от нее. Правая ободочно-кишечная артерия направляется вправо к восходящей ободочной кишке. В стенке этой кишки правая ободочно-кишечная артерия анастомозирует с ободочной ветвью подвздошноободочно-кишечной артерии и с ветвями средней ободочной артерии.
2
.5.
Средняя ободочно-кишечная артерия
отходит от верхней брыжеечной артерии дистальнее начала правой ободочной, следует вверх и питает кровью поперечную ободочную кишку и верхний отдел восходящей ободочной кишки. Средняя ободочно-кишечная артерия имеет две ветви. Правая ветвь артерии анастомозирует с правой ободочной артерией. Левая ветвь артерии образует вдоль ободочной кишки анастомоз с ветвями левой ободочной артерии (из нижней брыжеечной артерии). Анастомоз носит название «риоланова дуга». Jean Riolan the Younger (1580-1657), французский анатом и физиолог.
3
.
Нижняя брыжеечная артерия
отходит от левой полуокружности брюшной части аорты на уровне III поясничного позвонка. Она проходит позади брюшины дистально и влево и отдает ряд ветвей к сигмовидной кишке, к нисходящей ободочной кишке и к левой части поперечной ободочной кишки. От нижней брыжеечной артерии отходит ряд ветвей. Рассмотрим эти ветви.
3
.1.
Левая ободочно-кишечная артерия
проходит кпереди от левой яичковой (яичниковой) артерии и левого мочеточника. Артерия разделяется на нисходящую и восходящую ветви. Они снабжают кровью нисходящую ободочную кишку и левый отдел поперечной ободочной кишки. Левая ободочно-кишечная артерия анастомозирует с ветвью средней ободочно-кишечной артерии. В результате по краю толстой кишки образуется, упоминавшийся выше, длинный анастомоз (риоланова дуга).
3
.2. Две-три
сигмовидно-кишечные артерии
направляются к сигмовидной ободочной кишке. Они проходят вначале забрюшинно, а затем в толще брыжейки этой кишки.
3
.3.
Верхняя прямокишечная артерия
является конечной ветвью нижней брыжеечной артерии. Она проходит в дистальном направлении и разделяется на две ветви. Первая её ветвь питает кровью нижние отделы сигмовидной ободочной кишки. Эта ветвь верхней прямокишечной артерии образует анастомоз с ветвью сигмовидной артерии. Вторая ветвь верхней прямокишечной артерии проходит впереди левой общей подвздошной артерии и спускается в полость малого таза. Здесь, в стенках ампулы прямой кишки, она разветвляется и образует анастомозы с ветвями средних прямокишечных артерий и с ветвями внутренних подвздошных артерий.
Парные висцеральные ветви брюшной части аорты
.
4
.
Средняя надпочечниковая артерия
отходит от аорты на уровне I поясничного позвонка, чуть ниже начала верхней брыжеечной артерии, и направляется к воротам надпочечника. На своем пути эта артерия анастомозирует с верхними надпочечниковыми артериями (из нижней диафрагмальной артерии) и с нижней надпочечниковой артерией (из почечной артерии).
5
.
Почечная артерия
отходит от аорты на уровне I-II поясничных позвонков, на ~1 ÷ 2
см
ниже места отхождения верхней брыжеечной артерии, и направляется латерально к воротам почки. Правая почечная артерия несколько длиннее левой артерии. Она проходит позади нижней полой вены. От почечной артерии отходят нижняя надпочечниковая артерия (к надпочечнику) и мочеточниковые артериальные ветви (к мочеточнику). В паренхиме почки почечная артерия ветвится соответственно внутреннему строению почки.
6
.
Яичковая (яичниковая) артерия
— это тонкий длинный кровеносный сосуд, который отходит от аорты под острым углом ниже почечной артерии. Иногда правая и левая артерии отходят от аорты общим стволом. Яичковая артерия идет через паховый канал в составе семенного канатика к яичку. Яичниковая артерия проходит в толще связки, подвешивающей яичник, и достигает яичника. Яичковая артерия отдает мочеточниковые ветви и ветви придатка яичка. Яичковая артерия анастомозирует с кремастерной артерией (ветвь надчревной артерии) и с артерией семявыносящего протока (ветвь пупочной артерии). Яичниковая артерия также отдает мочеточниковые ветви и трубные ветви и анастомозирует с яичниковой ветвью маточной артерии. На уровне середины IV поясничного позвонка брюшная часть аорты делится на две общие подвздошные артерии, образуя бифуркацию аорты и дистальный тонкий сосуд — срединную крестцовую артерию. Срединная крестцовая артерия в каудальном направлении проходит по тазовой поверхности крестца в малый таз. Ветви брюшной части аорты соединены многочисленными анастомозами как между собой, так и с ветвями грудной части аорты и ветвями подвздошной артерий.
Париетальные (пристеночные) ветви брюшной части аорты
.
7
.
Нижняя диафрагмальная артерия
— это первая ветвь от начала брюшной части аорты. Эта парная ветвь отходит от аорты в аортальном отверстии диафрагмы на уровне отхождения от аорты чревного ствола или несколько выше. На пути к диафрагме артерия отдает ~1 ÷ 24 верхних надпочечниковых артерий, направляющихся каудально к надпочечникам.
8
.
Поясничные артерии
(4 пары) отходят от задней полуокружности аорты и направляются к мышцам живота. При этом поясничные артерии располагаются между поперечной и внутренней косой мышцами живота. Каждая поясничная артерия отдает дорсальную ветвь к мышцам и коже спины в области поясницы. От спинной ветви отходит спинномозговая ветвь, проникающая через межпозвоночное отверстие к спинному мозгу и его оболочкам.
Вены брюшной полости
Венозная кровь от желудочно-кишечного тракта и от вспомогательных органов системы пищеварения оттекает через самую крупную висцеральную вену тела человека — воротную вену, которая впадает в нижнюю полую вену. Нижняя полая вена
— самая крупная вена системы кровообращения. В отличие от многих мéньших вен нижняя полая вена не имеет клапанов. Нижняя полая вена образуется при слиянии левой и правой общих подвздошных вен и располагается забрюшинно. Место слияния общих подвздошных вен находится несколько ниже деления аорты на одноименные артерии на уровне межпозвоночного диска между IV и V поясничными позвонками. Вначале нижняя полая вена следует краниально по передней поверхности правой большой поясничной мышцы справа от брюшной части аорты. Далее нижняя полая вена проходит позади горизонтальной части двенадцатиперстной кишки, позади головки поджелудочной железы и корня брыжейки. Затем нижняя полая вена проходит по одноименной борозде печени. Здесь в нее впадают печеночные вены. После выхода из борозды нижняя полая вена проходит через собственное отверстие сухожильного центра диафрагмы в заднее средостение грудной полости. Здесь нижняя полая вена проходит в полость перикарда, покрывается эпикардом и впадает в правое предсердие. В брюшной полости позади нижней полой вены находятся правый симпатический ствол, начальные отделы правых поясничных артерий и правая почечная артерия. Нижняя полая вена имеет париетальные и висцеральные притоки. Париетальные притоки переносят кровь от стенок брюшной полости и от органов полости таза. Висцеральные притоки переносят кровь от внутренних органов брюшной полости. Рассмотрим париетальные притоки нижней полой вены.
1
.
Поясничные вены
(~3 ÷ 4
шт
) исходят из стенок брюшной полости. Иерархическое распределение их ветвей соответствует распределению одноименных поясничных артерий. Часто первая и вторая поясничные вены впадают не в нижнюю полую вену, а в непарную вену. Поясничные вены каждой стороны анастомозируют своими ветвями — правой и левой восходящими поясничными венами. В поясничные вены через спинномозговые вены оттекает кровь от позвоночных венозных сплетений.
2
.
Нижние диафрагмальные вены
(по две справа и слева) прилежат к одноименным артериям. Эти вены впадают в нижнюю полую вену после ее выхода из одноименной борозды печени. Рассмотрим висцеральные притоки нижней полой вены.
3
.
Яичковая (яичниковая) вена
— это парная (правая, левая) вена, которая образуется у заднего края яичка (у ворот яичника) при слиянии многочисленных вен, оплетающих одноименную артерию. Эти многочисленные вены образуют лозовидное сплетение. У мужчин лозовидное сплетение оплетает семенной канатик. Мелкие вены сплетения сливаются и формируют с каждой стороны по одному венозному стволу. Правая яичковая (яичниковая) вена впадает под острым углом в нижнюю полую вену, несколько ниже правой почечной вены. Левая яичковая (яичниковая) вена под прямым углом впадает в левую почечную вену.
4
.
Почечная вена
— это парная (правая, левая) вена, которая проходит от ворот почки в горизонтальном направлении (впереди почечной артерии). На уровне межпозвоночного диска между I и II поясничными позвонками почечная вена впадает в нижнюю полую вену. Левая почечная вена (длиннее правой) проходит впереди аорты. Обе вены анастомозируют с поясничными венами, а также с правой и левой восходящими поясничными венами.
5
.
Надпочечниковая вена
— это короткая бесклапанная парная (правая, левая) вена, которая выходит из ворот надпочечника. Левая надпочечниковая вена впадает в левую почечную вену, а правая надпочечниковая вена впадает в нижнюю полую вену. Часть поверхностных надпочечниковых вен впадает в притоки нижней полой вены (в нижние диафрагмальные, поясничные, почечную вены), а другая часть — в притоки воротной вены (в панкреатические, селезеночную, желудочные вены).
6
.
Печёночные вены
(~3 ÷ 4
шт
) — это короткие вены, расположенные в паренхиме печени (не всегда имеют клапаны). Печёночные вены впадают в нижнюю полую вену в области борозды печени. Одна из печеночных вен (чаще правая) перед впадением в нижнюю полую вену имеет соединение с венозной связкой печени (заросший венозный проток, функционирующий у плода).
7
.
Воротная вена печени
— это самая крупная вена из всех висцеральных вен, собирающих кровь от внутренних органов. Её длина составляет ~5 ÷ 6
см
, внешний диаметр составляет ~11 ÷ 18
мм
. Воротная вена печени является главным приносящим кровеносным сосудом так называемой
воротной системы печени
.
| Схема. Воротная вена печени . Модификация : Gray H., (1821–1865), Drake R., Vogl W., Mitchell A., Eds. Gray’s Anatomy for Students. Churchill Livingstone, 2007, 1150 p., см.: Анатомия человека: Литература. Иллюстрации. | |
Воротная вена печени расположена в воротах печени в толще печеночно- двенадцатиперстной связки. Здесь же находятся печеночная артерия (впереди воротной вены), общий жёлчный проток, нервы, лимфатические узлы и лимфатические сосуды. Воротная вена печени образуется при слиянии вен непарных органов брюшной полости. Это вены желудка, поджелудочной железы, тонкой кишки, толстой кишки, селезенки. От этих органов венозная кровь через воротную вену поступает в печень, а из печени по печеночным венам в нижнюю полую вену. Основными притоками воротной вены являются верхняя брыжеечная вена, селезеночная вена, а также нижняя брыжеечная вена. Все они сливаются друг с другом и впадают в воротную вену позади головки поджелудочной железы. После входа в ворота печени, воротная вена делится на две ветви: правую ветвь (более крупная) и левую ветвь. Каждая из ветвей воротной вены, в свою очередь, распадается сначала на сегментарные ветви, а затем на ветви все меньшего и меньшего диаметра до междольковых вен. Эти вены переходят в широкие сосуды — синусоидные капилляры, расположенные радиально внутри печёночных долек. Синусоидные капилляры впадают в центральные вены печеночных долек. См. в отдельном окне три схемы: Строение печёночной дольки. Из каждой печёночной дольки выходят поддольковые вены. Они последовательно сливаются в три-четыре печеночные вены. Таким образом, кровь, притекающая из печени в нижнюю полую вену по печеночным венам, проходит на своем пути через два микрогемациркуляторных русла. Одно микрогемациркуляторное русло расположено в стенках пищеварительного тракта. От него берут начало притоки воротной вены. Другое микрогемациркуляторное русло расположено в паренхиме печени. От него берут начало поддольковые вены, сливающиеся в печеночные вены. До вхождения в ворота печени (в толще печеночно-двенадцатиперстной связки) в воротную вену впадают жёлчнопузырная вена от жёлчного пузыря, правая и левая желудочные вены и предпривратниковая вена от соответствующих отделов желудка. Левая желудочная вена анастомозирует с пищеводными венами — притоками непарной вены впадающей в верхнюю полую вену. В толще круглой связки печени к печени следуют околопупочные вены. Они начинаются в передней брюшной стенке, в области пупка. Здесь они анастомозируют с верхними надчревными венами (притоки внутренних грудных вен, впадают в верхнюю полую вену) и с поверхностными и нижними надчревными венами (притоки бедренной и наружной подвздошной вен, впадают в нижнюю полую вену). Кроме того, в воротную вену впадают ещё три крупных вены.
| Схема. Типичное артериальное кровоснабжение стенки толстой кишки . Модификация : Gray H., (1821–1865), Standring S., Ed. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 39th ed., Churchill Livingstone, 2008, 1600 p., см.: Анатомия человека: Литература. Иллюстрации. | |
7
.1.
Верхняя брыжеечная вена
расположена в корне брыжейки тонкой кишки справа от одноименной артерии. Её притоками являются вены тощей и подвздошной кишки, поджелудочные вены, поджелудочно-двенадцатиперстные вены, подвздошно-ободочная вена, правая сальниковая вена, правая и средняя ободочно-кишечные вены, вена червеобразного отростка. Все эти вены приносят кровь в верхнюю брыжеечную вену от стенок тощей и подвздошной кишки и червеобразного отростка, восходящей ободочной и поперечной ободочной кишки, от желудка, двенадцатиперстной кишки и поджелудочной железы, большого сальника.
7
.2.
Селезеночная вена
располагается вдоль верхнего края поджелудочной железы каудальнее селезеночной артерии. Эта вена проходит слева направо, пересекая спереди аорту. Позади головки поджелудочной железы она сливается с верхней брыжеечной веной. Притоками селезеночной вены являются поджелудочные вены, короткие желудочные вены и левая желудочно-сальниковая вена. Последняя по большой кривизне желудка анастомозирует с правой одноименной веной. Селезеночная вена собирает кровь от селезенки, части желудка, поджелудочной железы и большого сальника.
7
.3.
Нижняя брыжеечная вена
образуется при слиянии верхней прямокишечной вены, левой ободочно-кишечной вены и сигмовидно-кишечных вен. Она располагается рядом с левой ободочной артерией. Нижняя брыжеечная вена направляется вверх, проходит позади поджелудочной железы и впадает в селезеночную вену (иногда в верхнюю брыжеечную вену). Нижняя брыжеечная вена собирает кровь от стенок верхней части прямой кишки, сигмовидной ободочной кишки и нисходящей ободочной кишки.
| Схема. Артерии толстой кишки. . | |
| Схема. Вены толстой кишки . | |
Литература. Иллюстрации. References. Illustrations
Щелкни здесь и получи доступ в библиотеку сайта! Click here and receive access to the reference library!
- Koch T.R. Colonic Diseases = Заболевания толстой кишки. Humana Press, 2003, 572 p. Иллюстрированное учебное пособие. Физиология, патофизиология, медицина
. . Доступ к данному источнику = Access to the reference. URL: https://www.tryphonov.ru/tryphonov/serv_r.htm#0 quotation - Webber E. Basic In-Home Colon Cleansing: An Illustrated Guide = Очищение толстой кишки дома. Иллюстрированное руководство. Health Management Research Institute, 2003, 134 p. Отлично иллюстрированное учебное пособие
. . Доступ к данному источнику = Access to the reference. URL: https://www.tryphonov.ru/tryphonov/serv_r.htm#0 quotation - Messmann H., Ed. Atlas of Colonoscopy: Techniques, Diagnosis, Interventional Procedures = Атлас колоноскопии: техника, диагностика, лечебные процедуры, Thieme Medical Publishers, 2005, 236 p. Прекрасно иллюстрированное руководство
. . Доступ к данному источнику = Access to the reference. URL: https://www.tryphonov.ru/tryphonov/serv_r.htm#0 quotation - Wexner S.D., Stollman N., Eds. Diseases of the Colon = Заболевания толстой кишки. Informa Healthсare, 2007, 809 p. Сборник прекрасно иллюстрированных статей. Первая глава: Эмбриология, структура и функции толстой кишки.
Доступ к данному источнику = Access to the reference. URL: https://www.tryphonov.ru/tryphonov/serv_r.htm#0 quotation - Wolff B.G., Fleshman J.W., Beck D.E., Pemberton J.H. The ASCRS Textbook of Colon and Rectal Surgery = Хирургия толстой и прямой кишки. Руководство, Springer, 2007, 816 p. Содержит иллюстрированные обзоры: Анатомия и эмбриология толстой кишки, прямой кишки, заднего прохода. Физиология толстой кишки. Физиология заднего прохода
. . Доступ к данному источнику = Access to the reference. URL: https://www.tryphonov.ru/tryphonov/serv_r.htm#0 quotation
См.: Гастроэнтерология: словарь, Гастроэнтерология: Литература. Иллюстрации,
| БИБЛИОТЕКА = LIBRARY Физиология человека = Human Physiology, Анатомия человека = Human Anatomy, Биохимия человека = Human Biochemistry, Психология человека = Human Psychology, Медицина = Medicine, Математика = Mathematics, Химия = Chemistry, Физика = Physics, Общенаучная литература = General Science Lexis. Щелкни здесь и получи доступ к любому источнику библиотеки сайта! Click here and receive access to the any reference of the library! «Я У Ч Е Н Ы Й И Л И . . . Н Е Д О У Ч К А ?» Т Е С Т В А Ш Е Г О И Н Т Е Л Л Е К Т А Предпосылка : Эффективность развития любой отрасли знаний определяется степенью соответствия методологии познания — познаваемой сущности. |
Ошибка? Щелкни здесь и исправь ее! Поиск на сайте E-mail автора (author)
Как проходит УЗИ брюшной аорты и её ветвей
Принцип ультразвукового сканирования брюшной полости заключается в обработке отражённого от органов ультразвукового сигнала. Это позволяет оценить структуру и размеры данного органа. Ультразвуковое обследование аорты брюшной полости не является опасным и не приносит никаких неприятных ощущений. Сам процесс диагностики включает всего несколько этапов:
- В кабинете УЗИ диагностики пациент располагается на кушетке справа от врача и открывает живот.
- Доктор смазывает специальный датчик и живот пациента прозрачным гелем, который снижает сопротивляемость тканей и помогает ультразвуковой волне проникать внутрь.
- Затем специалист медленно передвигает датчик по брюшной стенке и записывает результаты наблюдений.
Возможности ультразвуковых приборов позволяют не только оценить размеры, форму и структуру стенки сосуда, но и исследовать характеристики кровотока. Это достигается с помощью доплерографии и цветного допплеровского картирования. Доплерография основана на регистрации ультразвукового сигнала от движущихся эритроцитов и изменении скорости этого сигнала в зависимости от приближения или удаления этих частиц к датчику. Скорость кровотока, определяемого доплерографией, является показателем проходимости сосудов ниже места исследования или в местах сужения сосуда. В суженых местах она значительно усилена; если же существует препятствие для оттока крови ниже места исследования, то скорость снижается.
Интерпретация данных УЗИ брюшного отдела аорты
Во время УЗИ аорты и брюшных сосудов врач изучает размер аорты и её просвет, насколько равномерно она окрашивается при доплеровском картировании. Расширение брюшной аорты более 4 см говорит в пользу аневризмы. Ультразвуковая диагностика позволяет оценить состояние артерий почек, кишечника, печени и желудка. Можно выявить расширение артерий внутренних органов. При осложнённых аневризмах возможно выявление забрюшинной гематомы при разрыве, жидкости в брюшной полости, тромбоза аорты или висцеральных артерий. Часто на хорошем УЗИ-сканере удаётся выявить расслоение стенки сосуда, её надрывы и атеросклеротические бляшки. УЗИ брюшного отдела аорты и висцеральных ветвей длится около 25-40 минут. После обследования можно сразу возвращаться к обычным занятиям.
Диагностика УЗДГ Брюшного отдела:
Ультразвуковую допплерографию ИЛИ УЗДГ брюшной полости делают если есть чувство тяжести и пульсация, вздутие и боли. Если причины постоянных болей неизвестны, то это обследование поможет выявить причины. Чтобы выявить патологию применяют волны разных частот. Результат показывается на экране в виде графических изображений.
УЗДГ брюшного отдела и его ветвей помогает определить нарушения тока крови и патологические поражения.
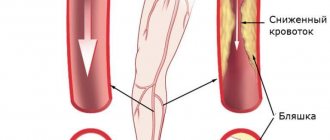
Например можно определить атеросклероз, развивающийся из — за поражения артерий. В них образуются холестериновые бляшки и закупоривают сосуды. Аневризмы, когда сосуды расширены больше, чем на два мм. Сужение чревного ствола. Он происходит из — за того, что сужаются артерии в брюшной полости и перекрывается кровоснабжение в печени и почках. Атеросклеротическое поражение сосудов и возникшую из-за этого непроходимость крови. Тромбы в брюшной аорте. Врождённый изгиб, удлинение, извитость аорты. Аорту, которая расслаивается из-за аневризмы. Ультразвуковое исследование чревного ствола делают сразу, как только есть подозрение на заболевание. Потому, что повышается давление и аорта может разорваться. Откроется сильное кровотечение и возможен летальный исход. Если симптомы беспокоят впервые и выражены не очень сильно, то можно сделать дуплексное сканирование. Это обследование содержит ультразвуковое и допплерометрическое сканирование. Возможно сделать цветную ультразвуковую допплерографию. Посмотреть просвет сосуда, структуру стенок, степень и протяженность нарушения тока крови. Спектральную допплерографию делают чтобы поставить окончательный диагноз.