Информация о сахаре в крови и инсулине
Одним из источников энергии вашего организма является такой вид сахара, как глюкоза. Глюкоза содержится в употребляемых вами продуктах питания. Кровь разносит глюкозу ко всем клеткам организма, снабжая их энергией.
Инсулин — это гормон, помогающий переносить сахар из крови к другим клеткам организма. Он вырабатывается поджелудочной железой — органом, расположенным в задней части брюшной полости (живота).
Если ваша поджелудочная железа вырабатывает недостаточное количество инсулина, уровень сахара в крови будет подниматься выше нормы. Это происходит из-за того, что сахар остается в крови, вместо того чтобы поступать в клетки. Это состояние называется повышенным уровнем сахара в крови (гипергликемией). Это может произойти, если у вас:
- сахарный диабет 1 или 2 типа;
- полностью или частично удалена поджелудочная железа;
- вы принимаете стероиды, такие как prednisone или dexamethasone (Decadron®);
- повышенная температура (100,4 °F (38 °C) или выше), инфекционное заболевание, или вы недавно перенесли операцию.
Регулирование уровня сахара в крови инсулином
Если лекарства для лечения диабета не могут регулировать уровень сахара у вас в крови, вам нужно принимать инсулин. Вы можете вводить инсулин только через инъекции (уколы). Необходимое вам количество инсулина будет зависеть от:
- уровня сахара в крови;
- вашего рациона питания;
- вашего уровня физической активности;
- общего состояния вашего здоровья.
- других принимаемых лекарств (например стероидов).
Измерение уровня сахара в крови
Вы можете измерять уровень сахара в крови специальным устройством, которое называется глюкометр. Ваш врач или инструктор по диабету скажет, к какому показателю вам нужно стремиться. Это будет показатель для измерений натощак и в остальное время суток. Проверка уровня сахара в крови:
- предупреждает вас о повышении или о понижении уровня сахара в крови;
- указывает, находятся ли ваши значения в допустимых пределах;
- помогает вам и вашему медицинскому сотруднику решить, какое количество инсулина необходимо, чтобы держать уровень сахара у вас в крови в допустимых пределах.
Записывайте все показания уровня сахара в крови и дозы инсулина в журнале учета, в приложении на смартфоне или просто на листке бумаги.
Контроль уровня сахара в крови
Вы будете контролировать уровень сахара в крови самостоятельно. Вам следует:
- Придерживаться принципов здорового питания, не нарушая режима приема пищи. Ограничить количество употребляемых сладостей.
- Ежедневно выпивать 6–8 стаканов (объемом 8 унций [240 мл]) воды или напитков без сахара и кофеина, если ваш медицинский сотрудник не дал вам другие указания.
- Увеличить физическую активность до уровня, рекомендованного вашим медицинским сотрудником.
- Проверять уровень сахара в крови согласно рекомендациям вашего медицинского сотрудника.
- Принимать лекарства для лечения диабета или инсулин в соответствии с предписаниями медицинского сотрудника. Перепроверять дозу инсулина перед тем, как сделать укол.
- Посещать своего медицинского сотрудника согласно указаниям.
Мы рекомендуем вам заказать идентификационный жетон MedicAlert®. На нем должно быть написано, что вы больны диабетом и какой тип инсулина вам требуется. Для получения дополнительной информации позвоните по номеру 888-633-4298 или зайдите на веб-сайт: www.medicalert.org.
Вернуться к началу
В последние годы на прием приходит все больше людей, обеспокоенных результатами анализа крови на инсулин. Как его выраженное снижение, так и превышение верхней границы референсных значений заставляет людей подозревать у себя диабет, ходить по врачам и вновь и вновь определять уровень инсулина натощак и под нагрузкой. Подавляющее большинство этих исследований делается без показаний и порождает необоснованные тревоги, ненужные контрольные обследования, а иногда и необоснованное лечение. Давайте разбираться.
❓Что такое инсулин?
Инсулин – гормон, который помогает глюкозе (проще говоря – сахару) попасть из крови в клетки (то есть, снижает уровень сахара крови). Глюкоза в кровь поступает из внутренних запасов (когда мы не едим – например, ночью), а также из углеводов пищи (та еда, которая в кишечнике расщепляется до глюкозы и всасывается в таком виде в кровь), а клетки организма используют ее для получения энергии. Уровень глюкозы в нашей крови в норме поддерживается в довольно узких пределах независимо от того, голодаем мы или объедаемся пирожными. Инсулин и другие гормоны регулируют процесс так, чтобы сахар не снижался ниже нормы (а то мозг «отключится») и не повышался выше (иначе клетки будут страдать, разовьется диабет и его осложнения). Грубо говоря, если мы голодаем или бегаем марафоны, или даже просто спим ночью, то организм снижает выработку инсулина, а если едим булку с вареньем, то поджелудочная железа быстренько выбрасывает в кровь то количество инсулина, которое нужно для усвоения поступившей из этой булки и этого варенья глюкозы. При снижении выработки инсулина или при нарушении его действия развивается сахарный диабет. Подробнее о диабете здесь
❓Что такое инсулинорезистентность?
Инсулинорезистентность – снижение биологического ответа на действие инсулина. То есть, ткани не воспринимают его так же хорошо, как в норме, и для проникновения глюкозы из крови в клетки требуется бОльшее количество инсулина. Если поджелудочная железа не способна вырабатывать такое количество инсулина, то глюкоза крови начинает повышаться. Это один из главных механизмов развития диабета 2 типа. Снижение чувствительности к инсулину встречается очень часто (до 1/3 взрослого населения США, по России точных данных нет). Подавляющее большинство случаев инсулинорезистентности связано с ожирением по центральному типу, то есть с накоплением жира в области талии. При этом развивается т.н. метаболический синдром , подробнее про него здесь Инсулинорезистентность часто встречается при синдроме поликистозных яичников (даже при нормальной массе тела, и особенно – при избыточной), а также при наличии в анамнезе гестационного диабета. Снижение чувствительности к инсулину — один из главных факторов сердечно-сосудистого риска, поскольку инсулинорезистентность часто сопровождается повышением давления, развитием диабета и атеросклероза.
Точных и доступных средств для измерения чувствительности к инсулину нет, но это обычно и не нужно. Для установления диагноза метаболического синдрома не требуется измерять уровень инсулина. Для того, чтобы дать рекомендации о снижении массы тела при ожирении, этого тоже не нужно. Иногда мы используем измерение инсулина и глюкозы с высчитываем индекса НОМА для определения типа диабета в неясных случаях. Проблема в том, что тема инсулинорезистентности сейчас стала очень модной, особенно среди гинекологов, гинекологов-эндокринологов, гастроэнтерологов , инстаграм-целителей и людей, увлекающихся биохакингом. Эндокринологи тоже подвержены этой моде Всем подряд назначается определение уровня инсулина, расчет индекса HOMA, и даже пять раз определяют уровень глюкозы и инсулина в ходе теста с нагрузкой глюкозой (натощак и затем каждые полчаса).
В результате такого обследования часто получается найти повод для испуга. Вот типичные вопросы, которые люди задают на очном приеме, на форумах и в мессенджерах:
❓«У меня (моего ребенка) повышен уровень инсулина! Сахар при этом в норме. Обследование проводилось по поводу лишнего веса. Это диабет 2 типа?» Ответ: нет, это не диабет 2 типа. Диабетом называется хроническое повышение уровня сахара крови выше определенных значений. Нормальный уровень глюкозы натощак с большой вероятностью говорит об отсутствии диабета, в качестве дополнительных обследований можно использовать тест с нагрузкой глюкозой или определение уровня гликированного гемоглобина. Нет необходимости смотреть уровень инсулина (у многих людей с ожирением он будет повышен, и нам заранее известно, что люди с ожирением в группе риска по развитию диабета 2 типа), чтобы дать совет о снижении массы тела. Следить далее нужно не за инсулином, а за уровнем сахара крови. Ну и стараться изменить режим питания и физических нагрузок, конечно.
❓«У меня (моего ребенка) слишком низкий уровень инсулина и С-пептида! Уровень глюкозы и гликированного гемоглобина на нижней границе нормы. Это начало диабета 1 типа?» Ответ: нормальный уровень глюкозы и гликированного гемоглобина исключают диагноз сахарного диабета (любого типа), и повода смотреть инсулин и С-пептид не было. Низкий уровень инсулина и С-пептида при нормальном уровне глюкозы у детей и молодых взрослых — норма, а при дефиците массы тела — практически закономерность, и говорит о хорошей чувствительности тканей к инсулину. В таких случаях не стоит делать более ненужных обследований.
❓«У меня ужасно повышен уровень инсулина после углеводной нагрузки, хотя глюкоза в норме! Это диабет? Что делать?» Ответ: успокоиться и понять, что норм для уровня инсулина в ходе теста с 75 г глюкозы не существует, поэтому лаборатория указывает рядом с результатом «тощаковые» нормы. Выброс инсулина происходит каждый раз, когда мы пьем сок или едим картофельное пюре, иначе мы не смогли бы усвоить ту глюкозу, которая всасывается после такой еды в кишечнике. Цель определения инсулина после глюкозной нагрузки непонятна.
❓«У меня высокий уровень инсулина, и поэтому мне назначен метформин. Сделала анализ через месяц, но инсулин все такой же высокий, почему он не снижается?» Ответ: основное показание для назначения метформина – сахарный диабет 2 типа. В этом легко убедиться, прочитав инструкцию. Один из механизмов его действия — улучшение чувствительности к инсулину; польза от его применения доказана в основном для пациентов с диабетом 2 типа. Его могут использовать также при преддиабете (когда сахар уже выше нормы, но «не дотягивает» до диабетических цифр) и иногда применяют при синдроме поликистозных яичников (хотя основания для таких рекомендаций не такие уж прочные). Но это не препарат для снижения уровня инсулина, хотя часто и у врача, и у пациента возникает соблазн полечить анализы. И это даже не препарат для лечения ожирения, хотя из-за его дешевизны и безопасности он иногда используется с целью снижения массы тела под девизом «а вдруг поможет».
❤Не болейте! ❤
Симптомы пониженного и повышенного уровня сахара в крови
Повышенный уровень сахара в крови (гипергликемия)
Гипергликемия наступает, когда уровень сахара у вас в крови поднимается выше допустимого предела. Повышенный уровень сахара в крови может выражаться по-разному, например, если у вас:
- сильная жажда;
- сухость во рту;
- часто возникает потребность помочиться, особенно ночью;
- сильное чувство голода;
- нечеткое зрение;
- сонливость, слабость или усталость.
Пониженный уровень сахара в крови (гипогликемия)
Гипогликемия наступает, когда уровень сахара у вас в крови опускается ниже 70 миллиграмм/децилитр (мг/дл). Пониженный уровень сахара в крови может выражаться по-разному, например, если у вас:
- потливость;
- дрожь;
- головную боль;
- ощущение предобморочного состояния;
- учащенное, усиленное сердцебиение.
- слабость.
Вернуться к началу
Продукты для нормализации уровня инсулина
Существуют различные продукты, которые оказывают положительное действие на организм, помогая ему восстанавливать нормальный уровень инсулина. К таким продуктам можно отнести
:
- Морепродукты и различные сорта рыбы
. Именно такие продукты становятся источником белка для организма, позволяют восстанавливать липидный обмен. Морская рыба богата жирными полиненасыщенными кислотами. Употреблять в пищу рекомендуется лосось, форель, сельдь, скумбрию, сардины и анчоусы.
Многочисленные испытания подтвердили благотворное воздействие рыбы на содержание инсулина. Доказано, что женщины, которые употребляют данный продукт, понизили содержание инсулина в крови на 8,4% больше, чем группа, не употреблявшая рыбу вообще.
- Богатые клетчаткой продукты
. К ним можно отнести – различные виды овощей, каши, несладкие фрукты. При попадании в кишечник клетчатка под воздействием различных биологических жидкостей разбухает и превращается в своеобразную кашицу, которая способна не только абсорбировать различные вредные компоненты и токсины, но и регулировать иммунитет.
- Зеленый чай
. Разумеется, в ограниченных количествах не более двух чашек в день. Именно в таком количестве он полезен для организма и способен оказывать влияние на регуляцию уровня инсулина в крови. Происходит это благодаря большому содержанию антиоксидантов, а также за счет катехина. Он обеспечивает более высокую степень чувствительности клеток к инсулину.
- Корица
. Следует выбирать именно настоящую корицу, а не ее заменитель – кассию, которая не несет ничего, кроме вреда для организма. Натуральная корица – это тончайшая кора специального коричневого дерева, которое произрастает в тропиках, оттуда же и поставляется в страну. В составе корицы также немало аминокислот, которые позволяют регулировать инсулин.
- Яблочный уксус
. Употреблять его в чистом виде все же не рекомендуется, но именно он составляет отличную комбинацию с другими ингредиентами , относится к разряду продуктов, увеличивающих чувствительность к инсулину.
Что делать при пониженном уровне сахара в крови
Если уровень сахара у вас в крови опустился ниже 70 мг/дл и при этом вы не спите и находитесь в ясном сознании, соблюдайте правило «15/15»:
- съешьте 15 граммов сахара;
- подождите 15 минут, после чего снова измерьте уровень сахара в крови.
Съешьте 15 граммов сахара
Выберите один из вариантов ниже:
- выпейте 4 унции (120 мл) фруктового сока или содержащего сахар (regular) газированного напитка;
- выпейте 8 унций (240 мл) молока;
- съешьте 4 больших шарика пастилы (marshmallow);
- съешьте 6–8 конфет Life Savers® (не мятных леденцов);
- съешьте 3–4 больших таблетки глюкозы.
Не ешьте шоколад или печенье, если уровень сахара в крови опустился ниже 70 мг/дл.
Подождите 15 минут, после чего снова измерьте уровень сахара в крови
Через 15 минут после употребления 15 г сахара снова измерьте уровень сахара в крови.
Если при повторном измерении уровень сахара у вас ниже 70 мг/дл, съешьте еще 15 г сахара. Проведите измерение снова спустя 15 минут. Повторяйте эти действия, пока уровень сахара не поднимется до 70 мг/дл или выше.
Когда уровень сахара поднимется до 70 мг/дл или выше, съешьте половинку бутерброда и выпейте 4 унции (120 мл) молока или сока. Или же просто нормально поешьте.
Возможно, вам придется перейти на другой инсулин или лекарство для лечения диабета. Позвоните своему медицинскому сотруднику, чтобы обсудить это.
Вернуться к началу
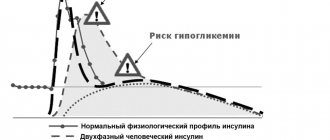
Концентрация лекарства — тоже важно
Инсулины бывают разной концентрации: 40МЕ/мл — 40 ед инсулина в 1 мл раствора; 100МЕ/мл — 100 ед инсулина в 1 мл раствора; 300МЕ/мл — 300 ед инсулина в 1 мл раствора. Что это значит? Допустим, вам нужно вколоть 10 ед инсулина. Если вы используете инсулин 40Ме/мл, то капля, содержащая 10 ед активного вещества будет гораздо больше, чем у инсулина с концентрацией 300 МЕ/мл. Меньше капля — меньше риски появления липогипертрофий. Повторимся: лекарства не терпят, когда их используют бездумно. Грамотное применение инсулина позволит вам вести активную, полноценную жизнь.
С заботой, Ваша ДиаМарка!
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас:
- температура 100,4 °F (38 °C) и выше;
- озноб;
- ощущение жжения или боль при мочеиспускании;
- увеличилась или уменьшилась доза принимаемых стероидных лекарств, или их прием прекратился;
- не проходят признаки повышенного или пониженного уровня сахара в крови;
- часто возникают случаи повышения или снижения уровня сахара в крови;
- уровень сахара в крови повысился до 200 мг/дл или выше;
- уровень сахара в крови доходил до уровня 300 мг/дл два раза за один день;
- уровень сахара в крови опускался до 70 мг/дл или ниже. Прежде чем звонить своему медицинскому сотруднику, выполните правило «15/15» для нормализации пониженного уровня сахара в крови, описанное в разделе «Что делать при пониженном уровне сахара в крови» этого материала. Когда уровень сахара снова достиг 70 мг/дл или выше, позвоните своему медицинскому сотруднику.
Вернуться к началу
Как подготовиться к сдаче анализа
Сдавать анализ на выявление уровня инсулина нужно, соблюдая ряд правил. В противном случае полученные результаты окажутся недостоверными. Что нужно знать об анализе:
- в качестве биоматериала используется венозная кровь;
- кровь берется натощак, при условии, что последний прием пищи был не позже, чем за 10 часов до начала исследования;
- за 5 дней до сдачи биоматериала необходимо исключить изнуряющие организм физические нагрузки;
- не менее 3 дней до сдачи анализа нужно провести без употребления алкоголя;
- если пациент проходит курс медикаментозного лечения, об этом нужно предупредить врача, который, при необходимости остановит терапию на момент исследования или отложит сдачу анализов до завершения курса лечения;
- любые стрессовые ситуации способны повлиять на естественный уровень гормона в крови, поэтому важно стараться избегать конфликтов и не волноваться за несколько часов до сдачи крови.
Результат, как правило, уже готов на следующий день.
Информация об используемом инсулине
Ниже перечислены типы инсулина, используемые в центре Memorial Sloan Kettering (MSK).
| Тип | Название | Начало действия | Максимальное действие | Продолжительность действия |
| Быстродействуйющие | Aspart (NovoLog®) | 5–15 минут | 30–60 минут | 3–4 часа |
| Lispro (Humalog®) | 5–15 минут | 60–90 минут | 3–4 часа | |
| Быстрого действия | Novolin® R Regular | 30–60 минут | 2–5 часов | 6–8 часов |
| Humulin® R Regular | 30–60 минут | 2–4 часа | 6–8 часов | |
| Среднего действия | Novolin® N (NPH) | 1–2 часа | 6–12 часов | 12–14 часов |
| Humulin® N (NPH) | 1–2 часа | 6–12 часов | 12–16 часов | |
| Длительного действия | Glargine (Lantus®) | 1–2 часа | Нет времени максимального действия | До 24 часов |
| 1–2 инъекции Detemir (Levemir®) ежедневно | 1–2 часа | Нет времени максимального действия | До 24 часов | |
| Комбинированного быстрого и среднего действия | NovoLog® Mix 70/30 (N/Aspart) | 30 минут | 1–12 часов | 5–18 часов |
| Novolin® 70/30 (N+R) | 30–60 минут | 4–12 часов | 14–16 часов | |
| Humalog® Mix 75/25™ (N/Lispro) | 5–15 минут | 1–12 часов | 14–18 часов |
Вернуться к началу