Ишемический инсульт — патологическое состояние, представляющее собой не отдельное или самостоятельное заболевание, а эпизод, развивающийся в рамках прогрессирующего общего или локального сосудистого поражения при различных заболеваниях сердечно-сосудистой системы. Зачастую ишемический инсульт сопутствует следующим заболеваниям: артериальная гипертензия, атеросклероз, ревматический порок сердца, ишемическая болезнь сердца, сахарный диабет и иные формы патологии с поражением сосудов. Клиника ишемического инсульта состоит из общемозговых и очаговых симптомов, зависящих от локализации сосудистых нарушений. Важнейший метод инструментальной диагностики ишемического инсульта, а также его дифференцировки от геморрагического инсульта, — это КТ и МРТ головного мозга.
МКБ-10
I63 Инфаркт мозга
- Причины
- Патогенез
- Классификация
- Симптомы ишемического инсульта Инфаркт мозга в бассейне СМА
- Инфаркт мозга в бассейне ПМА
- Инфаркт мозга в бассейне ЗМА
- Инфаркт мозга в вертебробазилярном бассейне
- Дифференциальный диагноз
- Терапия в острейшем периоде
Причины
Поскольку ишемический инсульт не рассматривается как отдельное заболевание, определение единого этиологического фактора для него невозможно. Однако существуют факторы риска, ассоциированные с повышенной частотой развития ишемического инсульта, которые можно разделить на две группы:
1. Модифицируемые.
- инфаркт миокарда
- артериальная гипертензия
- мерцательная аритмия
- сахарный диабет
- дислипопротеинемия
- бессимптомное поражение сонных артерий.
2. Немодифицируемые.
- наследственная предрасположенность
- возраст
Кроме этого, существуют и факторы риска, связанные с образом жизни: низкий уровень физической активности, острый стресс или длительное психоэмоциональное напряжение, избыточная масса тела, табакокурение.
Патогенез
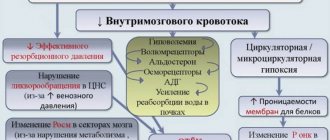
Определенная последовательность молекулярно-биохимических изменений в веществе мозга, вызываемая острой фокальной ишемией мозга, способна привести к тканевым нарушениям, в результате которых происходит гибель клеток (инфаркт мозга). Характер изменений зависит от уровня снижения мозгового кровотока, продолжительности такого снижения и чувствительности вещества мозга к ишемии. Степень обратимости тканевых изменений на каждом этапе патологического процесса определяется уровнем снижения мозгового кровотока и его продолжительностью в сочетании с факторами, определяющими чувствительность мозга к гипоксическому повреждению.
Термином «ядро инфаркта» обозначают зону необратимого повреждения, термином «ишемическая полутень» (пенумбра) — зону ишемического поражения обратимого характера. Продолжительность существования пенумбры — важнейший момент, так как со временем обратимые изменения принимают необратимый характер. Зона олигемии — зона, в которой сохраняется баланс между тканевыми потребностями и процессами, обеспечивающими эти потребности, невзирая на снижение мозгового кровотока. Она способна существовать неопределенно долгое время, не переходя в ядро инфаркта, поэтому к пенумбре ее не относят.
Симптомы кровоизлияния в мозг
Когда у человека возникает кровоизлияние в мозг, медлить нельзя ни в коем случае! Сам он себе, конечно же, не поможет, но, если вы заметили за близким симптомы, представленные ниже, необходимо срочно обратиться в больницу.
- Частичная потеря сознания, спутанность в сознании;
- Обильная тошнота и рвота с продолжительностью в несколько суток или более;
- Резкая головная боль, которая достаточно сильна, чтобы «сбить» человека с ног;
- Нарушение зрения, которое сопровождается «мелькающими картинками, плавающими предметами». Фокусировка на предмете не происходит;
- Размер зрачков является неодинаковым;
- Полная потеря равновесия, а также координации;
- Частичный паралич, нарушение чувствительности конечностей.
- Геморрагический инсульт головного мозга: что это такое, симптомы и последствия
Если вы обнаружили у себя или другого человека 2-3 симптома или больше, срочно обращайтесь к врачу. Когда вы к нему попадёте, вам будет необходимо пройти следующие этапы диагностирования:
- Опрос. Пациента опросят, будут спрашивать о состоянии, самочувствии. Если у него не получается ответить на вопросы, значит ответы должны давать близкие или сопровождающие;
- Проведение проверки рефлексов. Если будут отклонения, диагностирование будет продолжено далее. Если же нет, то оно тоже будет далее продолжено, но в более упрощённой форме;
- Проверка пульса, давления. Прохождение ЭКГ на аппарате;
- Проверка наличия ликворы эритроцитов в пробе после люмбальной пункции;
- МРТ;
- Исследование сети сосудов – ангиографию.
Классификация
Ишемический инсульт может быть последствием того или иного заболевания сердечно-сосудистой системы. Выделяют несколько патогенетических вариантов ишемического инсульта. В классификации TOAST (Trial of Org 10172 in Acute Stroke Treatment), получившей наибольшее распространение, выделяют следующие варианты ишемического инсульта:
- кардиоэмболический — ишемический инсульт, произошедший по причине аритмии, клапанного порока сердца, инфаркта миокарда;
- атеротромботический — ишемический инсульт, произошедший по причине атеросклероза крупных артерий, результатом которого стала артерио-артериальная эмболия;
- лакунарный — ишемический инсульт, произошедший по причине окклюзии артерий малого калибра;
- ишемический инсульт, связанный с иными, более редкими причинами: гиперкоагуляцией крови, расслоением стенки артерий, неатеросклеротическими васкулопатиями;
- ишемический инсульт неизвестного происхождения — инсульт с неустановленной причиной или с наличием двух и более возможных причин, когда установить точный диагноз не представляется возможным.
Кроме того, выделяют малый инсульт, когда имеющаяся симптоматика регрессирует в течение первых трех недель заболевания.
Различают также несколько периодов ишемического инсульта:
- острейший период — первые 3 суток. Из них первые три часа получили определение «терапевтического окна», когда есть возможность применения тромболитических препаратов для системного введения. В случае регресса симптомов в течение первых суток диагностируют транзиторную ишемическую атаку;
- острый период — до 4-х недель;
- ранний восстановительный период — до полугода;
- поздний восстановительный период — до 2-х лет;
- период остаточных явлений — после 2-х лет.
Виды
Недуг подразделяется на несколько разновидностей:
- В зависимости от локализации очага:
- правосторонний;
- левосторонний.
- По отношению к собственно веществу мозга и оболочкам кровоизлияние подразделяется:
- паренхиматозное;
- субарахноидальное.
- Паренхиматозное кровоизлияние может располагаться в различных отделах мозга:
- полушарное;
- субкортикальное;
- мозжечковое;
- стволовое;
- мостовое.
- Субарахноидальное кровоизлияние в свою очередь подразделяется:
- базальное;
- конвекситальное;
- вентрикулярное;
- смешанные, сочетающие в себе признаки нескольких видов.
В течении геморрагического инсульта выделяют несколько стадий:
- Острейшая, характеризующая период заболевания от момента разрыва сосуда до начала формирования очага кровоизлияния.
- Острая, характеризующаяся продолжающимся выходом крови из повреждённого сосуда с увеличением объёма очага кровоизлияния.
- Подострая, при которой прекращается нарастание объёма кровоизлияния.
- Хроническая, обусловленная изменением структуры излившейся крови и объёма кровоизлияния.
Симптомы ишемического инсульта
Клинический симптомокомплекс при ишемическом инсульте разнообразен и зависит от локализации и объема очага поражения головного мозга. Более других распространена локализация очага поражения в каротидном бассейне (до 85%), реже — в вертебрально-базилярном.
Инфаркт мозга в бассейне СМА
Особенностью инфаркта в бассейне кровоснабжения средней мозговой артерии является наличие выраженной системы коллатерального кровоснабжения. Окклюзия проксимального отдела средней мозговой артерии может вызывать субкортикальный инфаркт, при этом корковая область кровоснабжения остается непораженной. В отсутствии данных коллатералей возможно развитие обширного инфаркта в области кровоснабжения средней мозговой артерии.
Для инфаркта в области кровоснабжения поверхностных ветвей средней мозговой артерии типично возникновение девиации глазных яблок и головы в сторону пораженного полушария. При этом в случае поражения доминантного полушария развивается ипсилатеральная идеомоторная апраксия и тотальная афазия, а в случае поражения субдоминантного полушария — анозогнозия, дизартрия, апросодия и контралатеральное игнорирование пространства.
Основное клиническое проявление инфаркта головного мозга в области ветвей средней мозговой артерии — контралатеральный гемипарез и контралатеральная гемианестезия. В случае обширных очагов поражения возможно появление содружественного отведения глазных яблок и фиксации взора в сторону пораженного полушария. При инфарктах субдоминантного полушария развиваются эмоциональные нарушения и пространственное игнорирование.
Распространение пареза при инфаркте в бассейне кровоснабжения стриатокапсулярных артерий зависит от локализации и размеров поражения (верхняя конечность, лицо или вся контралатеральная часть тела). В случае обширного стриатокапсулярного инфаркта, как правило, развиваются типичные проявления окклюзии средней мозговой артерии (афазия, гомонимная латеральная гемианопсия). Лакунарный инфаркт клинически проявляется развитием лакунарных синдромов (изолированные гемипарез и гемигипестезия или их сочетание).
Инфаркт мозга в бассейне ПМА
Наиболее частым клиническим проявлением инфаркта в бассейне кровоснабжения передней мозговой артерии являются двигательные нарушения. В большинстве случаев окклюзии кортикальных ветвей развивается моторный дефицит в стопе и всей нижней конечности, а также слабо выраженный парез верхней конечности с обширным поражением языка и лица.
Инфаркт мозга в бассейне ЗМА
В результате окклюзии задней мозговой артерии развиваются инфаркты затылочной височной доли, а также медиобазальных отделов височной доли. В таких случаях клиническими проявлениями выступают дефекты полей зрения (контралатеральная гомонимная гемианопсия). Возможно также их сочетание со зрительными галлюцинациями и фотопсиями.
Инфаркт мозга в вертебробазилярном бассейне
Инсульт в вертебробазилярном бассейне кровоснабжения происходят в результате окклюзии единственной перфорирующей ветви базилярной артерии и сопровождаются, как правило, симптомами поражения черепных нервов на ипсилатеральной стороне. Окклюзия позвоночной артерии или ее основных пенетрирующих ветвей, отходящих от дистальных отделов, приводит к развитию синдрома Валленберга (латеральный медуллярный синдром).
Последствия
Что касается последствий при геморрагическом инсульте, то, как я обычно говорю, действует следующее правило. Те, утраченные в дебюте заболевания функции, которые улучшились в течение первого месяца, в целом будут восстанавливаться дальше. Уровень дефекта, восстановленный в ходе реабилитационных мероприятий за первый год, как правило, уже остается практически неизменным.
Сами же последствия геморрагического инсульта разнообразны. Среди них наиболее часто выделяют следующие состояния:
- Моторная афазия. Человек не может сказать слово, хотя, в целом, представляет, о чем идет речь.
- Сенсорная афазия. Человек не воспринимает слова, с которыми ему обращаются окружающие.
- Дизартрия. Это нарушения касается качества произносимой речи.
- Парезы конечностей. Представляют собой слабость мышц рук или ног, чаще на одной стороне тела.
- Нарушения координации движений.
- Тазовые нарушения: недержание мочи, кала, либо, наоборот, запоры и задержка мочи.
- Нарушения памяти. Как правило, после перенесенного инсульта, уровень когнитивных функций значимо снижается.
- Депрессия. Инвалидизация человека, глубокие речевые и двигательные, а особенно тазовые нарушения приводят к выраженным депрессивным эпизодам. Во многих случаях желательна консультативная психиатрическая помощь и медикаментозное лечение депрессии.
Также в некоторой степени к косвенным последствиям геморрагического инсульта следует отнести пролежни. Которые могут возникать за время лежачего положения, застойные явления легких (с вероятным развитием пневмоний), общее истощение организма, медикаментозные поражения внутренних органов. Следует помнить – чем лучше общий уход и забота о пациенте, тем лучше прогноз заболевания.
Диагностика
При сборе анамнеза необходимо определиться с началом нарушений мозгового кровообращения, установить последовательность и скорость прогрессирования тех или иных симптомов. Для ишемического инсульта типично внезапное возникновение неврологических симптомов. Кроме того следует обратить внимание на возможные факторы риска возникновения ишемического инсульта (сахарный диабет, артериальная гипертензия, мерцательная аритмия, атеросклероз, гиперхолестеринемия и др.).
Физикальное обследование пациента с возможным диагнозом «ишемический инсульт» проводят согласно общепринятым правилам по системам органов. Оценивая неврологический статус, обращают внимание на наличие и выраженность общемозговой симптоматики (головня боль, нарушение уровня сознания, генерализированные судороги и др.), очаговой неврологической симптоматики и менингеальных симптомов. Лабораторные исследования должны включать в себя общий и биохимический анализы крови, коагулограмму, общий анализ мочи.
Инструментальная диагностика ишемического инсульта:
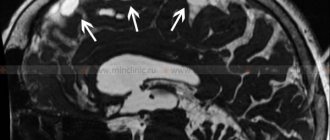
- МРТ головного мозга. Доказана эффективность нового режима МРТ-исследования, с помощью которого получают диффузионно-взвешенные изображения. В результате цитотоксического отека при ишемическом инсульте молекулы воды переходят из внеклеточного пространства внутриклеточное, это приводит к снижению скорости их диффузии. Эти изменения проявляются на диффузно-взвешенных МРТ-изображениях в виде повышения сигнала, что свидетельствует о развитии необратимых структурных повреждениях вещества мозга.
МРТ головного мозга. Участок ограничения диффузии в мозжечке и стволе мозга слева (острый ишемический инсульт)
- КТ головного мозга. Один из ранних КТ-признаков ишемического повреждения в системе СМА — отсутствие визуализации чечевицеобразного ядра или коры островка (вследствие развивающегося в зоне поражения цитотоксического отека). В некоторых случаях при ишемическом инсульте в качестве ранних изменений определяется гиперденсивность участков средней и, значительно реже, задней мозговой артерии на стороне поражения (признак тромбоза или эмболии этих сосудов). Уже в конце первой недели в зоне ишемического поражения в сером веществе наблюдается повышение плотности до изоденсивного и даже слабогиперденсивного состояния, что свидетельствует о развитии неовазогенеза и восстановлении кровотока. Такой феномен имеет «эффект затуманивания», т.к. возникают затруднения при выявлении границ зоны ишемического поражения в подостром периоде инфаркта мозга.
КТ головного мозга. Обширный ишемический инсульт в височной и теменной доле справа
Дифференциальный диагноз
МРТ и КТ головного мозга используют также и для дифференциации ишемического инсульта от иных форм внутричерепной патологии и динамического контроля над тканевыми изменениями во время лечения ишемического инсульта. Прежде всего, ишемический инсульт необходимо дифференцировать от геморрагического инсульта. Решающую роль в этом вопросе будут играть нейровизуализационные методы исследования. Кроме того, в некоторых случаях возникает необходимость дифференциации ишемического инсульта от острой гипертонической энцефалопатии, метаболической или токсической энцефалопатии, опухоли мозга, а также инфекционными поражениями мозга (абсцесс, энцефалит).
Лечение ишемического инсульта
При подозрении на ишемический инсульт пациента следует госпитализировать в специализированные отделения. В том случае, если давность заболевания составляет менее 6 часов — в блок интенсивной терапии тех же отделений. Транспортировка должна осуществляться только при приподнятом до 30 градусов положении головы пациента. Относительными ограничениями к госпитализации считают терминальную кому, терминальную стадию онкологических заболеваний, а также наличие в анамнезе деменции с выраженной инвалидизацией.
Немедикаментозное лечение ишемического инсульта должно включать в себя мероприятия по уходу за пациентом, коррекцию функции глотания, профилактику и терапию инфекционных осложнений (пневмония, инфекции мочевыводящих путей и др.). Координированный мультидисциплинарный подход к нему следует применять в условиях специализированного сосудистого отделения, располагающей блоком (палатой) интенсивной терапии с возможность круглосуточного выполнения ЭКГ, КТ, клинических и биохимических анализов крови, а также ультразвуковых исследований.
Терапия в острейшем периоде
Медикаментозное лечение ишемического инсульта наиболее эффективно в самом начале заболевания (3-6 часов после проявления первых признаков заболевания). При тромботической этиологии инсульта проводится селективный или системный тромболизис, при кардиоэмболическом генезе — антикоагулянтная терапия.
В первые 48 часов заболевания необходимо периодически определять насыщение гемоглобина кислородом артериальной крови. В случае если данный показатель достигает 92%, следует провести оксигенотерапию, начиная с 2-4 литров в минуту. Снижение уровня сознания пациента до 8 баллов и меньше (шкала комы Глазго) — абсолютный показатель к инкубации трахеи. Решение вопроса в пользу ИВЛ или против нее принимают, исходя из основных общих реанимационных положений.
При сниженном уровне бодрствования, при наличии клинических или нейровизуализационных признаков отека головного мозга или повышенного внутричерепного давления необходимо поддержание головы пациента в приподнятом на 30 градусов состоянии (без сгибания шеи!). Необходимо сводить к минимуму (а по возможности исключать) кашель, эпилептические припадки и двигательное возбуждение. Инфузии гипоосмоляльных растворов противопоказаны.
Плановая терапия
Важная составляющая терапии ишемического инсульта — коррекция жизненно важных функций и поддержание гомеостаза. Для этого необходим постоянный мониторинг основных физиологических показателей, коррекция и поддержание показателей гемодинамики, водно-электролитного баланса, дыхания, коррекция повышенного внутричерепного давления и отека мозга, профилактика и борьба с осложнениями.
- Инфузионная терапия. Рутинное использование глюкозосодержащий растворов нецелесообразно из-за риска развития гипергликемии, поэтом основным инфузионным раствором при лечении ишемического инсульта является раствор хлорида натрия (0,9%). При сопутствующем сахарном диабете пациентов переводят на подкожные инъекции инсулинов короткого действия за исключением тех случаев, когда проводится адекватный контроль гликемии, а пациент при этом находится в ясном сознании и без нарушения функции глотания.
- Обеспечение питания. В независимости от местонахождения пациента (блок интенсивной терапии, реанимация или неврологическое отделение) ежедневной задачей базисной терапии ишемического инсульта является адекватное питание пациента, а также контроль и восполнение водно-эликтролитных потерь. Показателем к проведению энтерального зондового питания считается прогрессирование тех или иных расстройств глотания. При этом расчет доз нутриентов следует проводить с учетом метаболических потребностей и физиологических потерь организма. При введении пищи перорально или через зонд пациент должен находиться в положении полусидя в течение 30 минут после кормления.
- Профилактика тромбозов. В целях профилактики тромбоза глубоких вен при ишемическом инсульте показано ношение компрессионных чулок или соответствующего бинтования. В тех целях, а также для предотвращения тромбоэмболии легочной артерии применяют прямые антикоагулянты (низкомолекулярные гепарины).
- Нейропротекция. Основное ее направление — применение препаратов с нейромодуляторными и нейротрофическими действиями. Самый известный в настоящее время препарат нейротрофического ряда — это гидрализат из мозга свиней. Головной и спинной мозг не имеют депонирующего свойства, и прекращение кровотока на 5-8 минут вызывает гибель нейронов. Поэтому введение нейропротекторных препаратов необходимо проводить уже в первые минуты ишемического инсульта.
Таким образом, ранняя реабилитация на фоне базисной терапии, а также сочетание реперфузии и нейропротекции позволяют достичь определенных успехов в медикаментозном лечении ишемического инсульта.
Хирургическое лечение
Хирургическое лечение ишемического инсульта подразумевает хирургическую декомпрессию — уменьшение внутричерепного давление, увеличение перфузионного давления, а также сохранение церебрального кровотока. Статистика указывает на снижение уровня летальности при ишемическом инсульте с 80 до 30%.
Реабилитация
В реабилитационном периоде после перенесенного ишемического инсульта все усилия неврологов направлены на восстановление утраченных двигательных и речевых функций пациента. Проводится электромиостимуляция и массаж паретичных конечностей, ЛФК, механотерапия. Для коррекции нарушений речи (афазии, дизартрии), а также нарушений глотания, необходима консультация логопеда.
Первая помощь
- Сразу после распознавания признаков мозгового инсульта звоните в скорую.
- Если человек потерял сознание, убедитесь, что его положили на бок, соответствующим образом поддерживая подушками.
- Накройте человека теплым одеялом, чтобы ему было удобно.
- Ослабьте любую плотно облегающую одежду, ремни.
- Проверьте рот, чтобы убедиться, что нет никаких объектов, блокирующих трахею (включая кровь или собственный язык).
- Не предлагайте еду.
- Оставайтесь рядом с пострадавшим и следите за другими симптомами.
- В случае затруднений с дыханием, сделайте искусственное дыхание.
Для оказания первой помощи после приступа нужно действовать по следующему алгоритму:
- Проверьте дыхание больного.
- Пациента уложите так, чтобы его голова оказалась в приподнятом состоянии, но не более чем на 30 градусов.
- Успокойте больного.
- Расстегните ворот одежды, ослабьте поясной ремень и откройте окно.
- Измерьте артериальное давление.
Что делать запрещается?
Запрещено больного кормить или поить. Не старайтесь резко снизить артериальное давление таблетками. Понижать его нужно очень осторожно и постепенно. Больного необходимо доставить в стационар только в специально оборудованной машине с квалифицированным персоналом.
Доврачебные действия в помещении
Если инсульт застал человека дома или в офисе, окружающие должны совершить следующие действия:
- обеспечить человеку горизонтальное устойчивое положение;
- контролировать состояние пострадавшего, убедиться – жив человек или нет;
- если пациент потерял сознание, необходимо голову повернуть вбок (возможна рвота), вытянуть язык;
- нельзя переносить человека в поисках удобного места;
- нужно освободить шею человека от тугой одежды и украшений;
- обеспечить приток свежего воздуха, открыв окно;
- если есть прибор для измерения артериального давления – нужно измерить давление;
- записать точное время появления симптомов инсульта;
- если давление высокое, необходимо приподнять голову больного;
- говорите с пострадавшим, постарайтесь его успокоить, попросите улыбнуться;
- при появлении у пациента судорог, уложите его набок, вставьте в рот подручный предмет, обмотанный тканью и, придерживая голову, дождитесь конца приступа;
- если не прощупывается пульсация на сонной артерии — надо немедленно начинать непрямой массаж сердца, сочетая его с искусственным дыханием;
- если у пациента есть признаки эпилепсии, перетаскивать его с места на место специалисты не рекомендуют.
Важно. Произвести непрямой массаж сердца можно, только расположив человека на прямой и твердой поверхности.
Двух одинаковых инсультов не бывает, каждый случай требует внимания целой команды специалистов.
На улице или в транспорте
Если вы видите человека с похожими на инсульт симптомами на улице, срочно вызовите бригаду скорой медицинской помощи, а затем окажите доврачебную помощь больному как указано выше. Чем раньше вы обратитесь за медицинской помощью, тем более эффективным будет лечение.
При нахождении в метро, автобусе или самолете, попросите окружающих позвать персонал. Работники транспортных служб владеют профессиональными навыками скорой неотложной помощи и сердечно-легочной реанимации.
Как помочь себе: клинические рекомендации
Нельзя ждать, ожидая улучшения состояния больного, не вызывая врачебную помощь. При геморрагическом инсульте у нас есть всего несколько часов, чтобы не допустить частичной или полной гибели нейронов головного мозга.
Если у вас возникли подозрения на инсульт, попробуйте несколько несложных действий:
- улыбнуться – не сможете или улыбка будет кривой;
- поднять обе руки – не сможете;
- сказать простую фразу – речь будет заторможенной;
- высунуть язык, если он искривлен – это может быть инсульт.
Бывает ли у вас на протяжении дня:
- онемение половины лица;
- онемение конечности (ей);
- резкая внезапная головная боль;
- резкая слабость, шаткость походки;
- помутнения в глазах;
- сильная пульсация сосудов на шее.
Если возникнут сложности хоть с одним из этих пунктов — вызывайте скорую неотложную помощь.
Риск развития инсульта в 2-3 раза выше у курящих пациентов.
Для снижения риска инсульта:
- Соблюдайте умеренность в употреблении спиртных напитков.
- Откажитесь от курения.
- Употребляйте здоровую пищу (овощи, фрукты) с меньшим содержанием животного жира.
- Ограничьте потребление поваренной соли.
- Систематически выполняйте физические упражнения.
- Избегайте стрессовых ситуаций.
Прогноз и профилактика
Прогноз при ишемическом инсульте зависит, прежде всего, от локализации и объема поражения головного мозга, возраста пациента, а также тяжести сопутствующих заболеваний. Наиболее тяжелое состояние пациента приходится на первые 3-5 дней заболевания, когда нарастает отек мозга в области очага поражения. Далее наступает период стабилизации или улучшения с возможным восстановлением нарушенных функций. В настоящее время процент летальных исходов при ишемическом инсульте составляет 15-20%.
Основой профилактики ишемического инсульта является предотвращение тромбоза кровеносных сосудов, который возникает при формировании в крови «холестериновых бляшек». Для этого необходимо поддержание здорового образа жизни, адекватной массы тела, воздержание от курения и других вредных привычек. В группе риска также пациенты, страдающие различными заболеваниями сердечно-сосудистой системы, артериальной гипертензией, гиперхолестеринемией и сахарным диабетом.
Вторичная профилактика ишемического инсульта — комплексная программа, включающая в себя четыре направления: гипотензивную терапию (ингибиторы ангиотензин-превращающего фермента и диуретики); антитромботическую терапию (непрямые антикоагулянты и антиагреганты); гиполипидемическую терапию (статины); хирургическое лечение каротидных артерий (каротидная эндатерэктомия).
Вы можете поделиться своей историей болезни, что Вам помогло при лечении ишемического инсульта.
Прогноз
Общая летальность достигает 60-70%, после удаления внутримозговых гематом – около 50%. От 30% до 60% людей с внутримозговым кровоизлиянием умирают. Многие люди с разрывными аневризмами или субарахноидальными кровоизлияниями также не выживают.
Однако у людей с субарахноидальными кровоизлияниями в результате артериовенозных мальформаций риск смерти составляет всего около 15%.
Среди 25% людей, которые выживают после внутримозгового кровоизлияния, многие испытывают значительное улучшение своих симптомов, поскольку их тела естественно и постепенно поглощают свернувшуюся кровь в мозге.
Не забывайте, что вовремя поставленный диагноз и незамедлительное лечение увеличивают ваши шансы на выздоровление.