Автор:
Амеличева Алена Александровна медицинский редактор
Быстрый переход Лечение лихорадки неясного генеза
Лихорадкой неясного генеза (ЛНГ) называют состояние, характеризующееся длительным повышением температуры — более 38,3 °C — при отсутствии очевидной причины, т.е. не установленной в ходе обследований.
«Дары природы» — человеку
В природе нет ничего лишнего и непродуманного. Человеческий организм — тоже часть природы, поэтому повышение температуры тела не просто неприятные ощущения, от которых мы зачастую стремимся избавиться, принимая лекарства, а сигнал о неполадках в системе и одновременно защитная реакция. Это неспецифический координированный ответ на болезнь. При вторжении «чужака» (будь то бактерии, вирусы, простейшие или немикробные инородные вещества — антигены) активизируются клетки крови, ответственные за наш иммунитет, – лейкоциты. Эта «армия» защитников состоит из «подразделений», каждое из которых выполняет свою задачу. Лимфоциты, моноциты, нейтрофилы, эозинофилы вступают в борьбу и выделяют особое вещество — лейкоцитарный или эндогенный пироген. При воздействии этого вещества на центр терморегуляции, расположенный в головном мозге, а именно, в переднем гипоталамусе, повышается температура тела. На этом фоне включаются многочисленные механизмы защиты организма: возрастает фагоцитарная активность макрофагов, усиливается продукция интерферонов и антител. Это, так называемый «пирогенный» механизм повышения температуры тела. Вот почему врачи не рекомендуют снижать температуру тела без веских на то оснований.
Когда температура «ползет» вверх
Причиной повышения температуры тела не всегда является инфекционное заболевание. Клетки опухоли также способны продуцировать эндогенный пироген, который чаще всего является причиной лихорадки, а не воспаление или распад, сопутствующие опухолевому процессу. В случае неинфекционной природы заболевания и возникновении асептического воспаления при механических и химических повреждениях также происходит миграция лейкоцитов к очагу повреждения и выработка эндогенного пирогена. Во всех случаях механизм повышения температуры тела одинаков. Когда диагноз ясен, проводится лечение основного заболевания и проблема повышения температуры тела разрешается просто: исчезла болезнь – нормализовалась температура тела. В этих ситуациях нормализация температуры тела является критерием выздоровления.
Принципы термометрии
Максимально точное измерение температуры тела возможно только при фиксации температуры ядра, т.е. температуры глубинных тканей. Ртутные термометры и измерение температуры в подмышечной впадине позволяют фиксировать температуру поверхностных тканей. Для регистрации температуры тела с их помощью необходимо время, требуется стерилизация после каждого использования, у беспокойных детей они травмоопасны. Ртутные термометры могут использоваться для контроля показаний электронных термометров.
Измерение температуры тела с помощью жидкокристаллических полосок, прикладываемых ко лбу, позволяет получить показатели только с поверхностных структур. Точность измерения невысока: в ряде случаев не удается зафиксировать умеренное повышение температуры. Температура в полости рта значительно ближе к истинной температуре глубоких отделов тела. Но измерение оральной температуры требует спокойствия ребенка. Температура в прямой кишке практически полностью соответствует температуре ядра. Однако дети реагируют на эту процедуру негативно, наличие каловых масс в прямой кишке сказывается на точности измерений.
Золотой стандарт — измерение температуры тимпаническим термометром, фиксирующим инфракрасное излучение барабанной перепонки. Точность измерений соответствует ректальным, однако процедура длится не более 2 с и не требует кооперации ребенка [3, 4].
Лихорадка в процентах
Сложнее обстоят дела, когда врачи сталкиваются с заболеванием, именуемым «лихорадка неясного генеза» (ЛНГ). В отличие от простого повышения температуры тела лихорадка характеризуется нарушением деятельности всех систем организма. Может появиться учащенное сердцебиение, обильная потливость, боли в суставах и мышцах, головные боли, отсутствие аппетита, повыситься артериальное давление. О ЛНГ можно говорить в том случае, когда лихорадка является основным или единственным признаком заболевания, температура тела достигает 38 градусов по Цельсию и выше, держится на протяжении трех и более недель, при этом диагноз остается неясным даже после проведения недельного обследования с использованием рутинных (общепринятых) методов. Врачам приходится иметь дело с разнообразной патологией, которая может быть обозначена вначале как ЛНГ. При более подробном обследовании до 50% случаев приходится на инфекционно-воспалительные процессы; 20-30% — на опухоли; сложная для диагностики патология, объединенная названием «системные поражения соединительной ткани» составляет от 10% до 20%; на различные по происхождению заболевания выпадает еще 10-20%; а на долю нерасшифрованных лихорадок остается 5-10%.
Лихорадка неясного генеза
Лихорадка – это повышение температуры тела выше ее нормальных колебаний в результате изменений в центре терморегуляции – гипоталамусе. Но не каждое повышение температуры может считаться лихорадкой. Гипертермия, или перегревание организма с повышением температуры тела, возникает при так называемых тепловых заболеваниях (тепловой удар, гипертиреоз, отравление некоторыми ядами (мышечные релаксанты, эфедрин, кофеин, анестетики), при искусственной лечебной гипертермии).
Под лихорадкой неясного генеза (ЛНГ) подразумевается гипертермия тела выше индивидуальной нормы (более 37,8°С), длящаяся непрерывно более 3 недель, документально подтвержденная медицинскими работниками, когда после полного обследования больного достоверного диагноза нет.
Истинная лихорадка возникает при инфекционных заболеваниях и некоторых неинфекционных (распад опухоли, диффузные болезни соединительной ткани, острый гемолиз). И, напротив, некоторые инфекционные болезни могут протекать без повышения температуры тела (холера, ботулизм). Поэтому у любого больного с лихорадкой в начале обследования необходимо исключить специфические инфекционные заболевания. При этом колебания температуры до 0,5°С в течение дня могут считаться нормальными. Во рту температура обычно на 1°С выше, чем в подмышечной впадине, а в прямой кишке только на 0,5°С.
У подростков лихорадка достигает высоких цифр (до 42°С) легче, чем у пожилых. Исключение составляют лихорадки при тепловом ударе, инсульте и послеоперационной злокачественной гипертермии. При этом подъем температуры у стариков выше 39°С может вызвать нарушение сознания, дезориентацию.
Большинство лихорадочных реакций опосредуется воздействием лейкоцитарного пирогена на центр терморегуляции, поэтому гипертермия при многих, различных по механизмам, заболеваниях имеет единое по сути происхождение. По выраженности выделяют лихорадку: субфебрильную (37,1-37,9°С), умеренную (38-38,9°С), высокую (39-40,9°С) и гиперпиретическую (41°С и выше). Длительность лихорадки часто имеет более важное значение для дифференциальной диагностики, чем ее высота. При наблюдении за больным становится ясно, что чем дольше длится лихорадка, тем меньше круг болезней, которым она свойственна. Поэтому внимательное наблюдение за динамикой лихорадки повышает ее дифференциально-диагностическое значение.
Нозологические формы не имеют прямой связи с определенным типом лихорадки, однако при некоторых инфекционных болезнях температурная кривая настолько характерна, что фактически определяет диагноз, например, при малярии, возвратном тифе и некоторых других.
Выделяют следующие типы температурных кривых:
– Постоянная Л. (febris continua) при которой температура тела увеличена до 39°С и более постоянно (тифо-паратифы, сыпной тиф);
– Послабляющая Л. (f. remittens) с суточными колебаниями более 1°С но не более 2°С (орнитоз);
– Перемежающаяся Л. (f. intermittens), когда имеется правильная смена высокой и нормальной температуры с суточными колебаниями в 3-4°С (малярия и др.);
– Возвратная Л. (f. reccurens) – это правильная смена высоколихорадочных и безлихорадочных периодов по нескольку дней (возвратный тиф);
– Волнообразная, или ундулирующая Л. (f. undulans) – постепенное нарастание температуры до высоких цифр с последующим постепенным снижением до нормальной (субфебрильной); затем через 2-3 недели цикл повторяется (висцеральный лейшманиоз, бруцеллез, лимфогранулематоз);
– Гектическая, или истощающая (f. hectica) – длительная Л. с очень большими суточными колебаниями в 3-5°С со снижением до нормальных (субнормальных) цифр (сепсис, генерализованная вирусная инфекция);
– Неправильная, атипичная Л. (f. irregularis) с большими суточными размахами при различной степени повышения температуры и неопределенной длительности (сепсис и др.);
– Извращенная, или инвертированная Л. (f. inverta), когда температура выше утром, чем вечером.
Ряд болезней характеризуется кратковременным повышением температуры (острая дизентерия). Однако диагностическое значение Л. снижается, если однотипные температурные кривые могут регистрироваться при различных заболеваниях (диффузные болезни соединительной ткани, туберкулез, сепсис).
Кроме лихорадки у больных обычно имеются и общие, неспецифические симптомы: озноб, общее недомогание, головная боль, потливость, сердцебиение, реже – миалгии, артралгии, анорексия, похудание. Нередко отмечаются умеренная анемия, повышение СОЭ, острофазовые реакции, небольшая протеинурия (лихорадочная).
При неясном происхождении лихорадки собирается максимально полная диагностическая информация о больном: углубленный анамнез, физикальное исследование, стандартный набор лабораторных и инструментальных исследований. При появлении диагностической гипотезы могут потребоваться дополнительные исследования по индивидуальным показаниям.
Огромное количество причин, вызывающих лихорадку, исключает возможность сформировать единую схему обследования больных с ЛНГ. Клинический опыт убеждает, что ЛНГ имеет чаще всего инфекционное происхождение, реже – это свидетельство опухолевого процесса, еще реже – проявление диффузных заболеваний соединительной ткани. На три эти группы болезней приходится до 90% всех лихорадок.
Причины, вызывающие длительную повышенную темературу тела ( лихорадка неясного генеза)
Инфекционные заболевания
- 1.1. Брюшной тиф и паратифы
- 1.2. Бруцеллез
- 1.3. Орнитоз
- 1.4. Иерсиниоз и псевдотуберкулез
- 1.5. Малярия
- 1.6. Ку-лихорадка
- 1.7. Лихорадка цуцугамуши
- 1.8. Клещевой спирохетоз
- 1.9. ВИЧ-инфекция
Неспецифические инфекционные (гнойно-септические) процессы
- 2.1. Поддиафрагмальный абсцесс
- 2.2. Абсцесс печени
- 2.3. Другие гнойные процессы в брюшной полости и в области малого таза
- 2.4. Апостематозный нефрит
- 2.5. Абсцесс и карбункул почки
- 2.6. Паранефрит
- 2.7. Холангит
- 2.8. Болезнь Кароли
- 2.9. Остеомиелит
- 2.10. Сепсис
- 2.11. Инфекционный эндокардит
Туберкулез
- 3.1. Гематогенно-диссеминированный туберкулез
- 3.2. Туберкулез мезентериальных и забрюшинных лимфатических узлов
- 3.3. Туберкулез печени
- 3.4. Туберкулез придатков матки
Злокачественные новообразования
- 4.1. Рак почки
- 4.2. Рак печени
- 4.3. Рак толстой кишки
- 4.4. Лимфомы
- 4.5. Острый лейкоз
Системные заболевания соединительной ткани
- 5.1. Системная красная волчанка
- 5.2. Септический вариант ревматоидного артрита
- 5.3. Узелковый периартериит
- 5.4. Болезнь Хортона
- 5.5. Субсепсис Висслера-Фанкони
- 5.6. Узловатый панникулит
Периодическая болезнь
Хронический гепатит
Рецидивирующая тромбоэмболия мелких ветвей легочной артерии
Лекарственная болезнь
Нарушения терморегуляции гипоталамического генеза
Артификационная лихорадка больных истерией
Человек есть, а диагноза нет?
Именно в последнем случае диагноз сохраняется как ЛНГ. Это официальный термин, и включен он в МКБ-10 (международную классификацию болезней десятого пересмотра), поэтому врач, поставивший такой диагноз по результатам обследования, часто, к неудовольствию пациента, абсолютно прав. Разумнее оставить пациента под динамическим наблюдением, чем лечить его от придуманного хронического бронхита или пиелонефрита, зачастую абсолютно безуспешно, а то и во вред пациенту. ЛНГ влечет за собой ряд проблем: неясность диагноза и, как следствие, — задержку лечения на неопределенный срок, длительность пребывания в стационаре, большой (часто дорогостоящий) объем обследований, утрату доверия пациента к врачу.
Трясет, знобит, колотит… Чья вина?
Несколько подробнее остановимся на причинах ЛНГ. Инфекционно-воспалительные заболевания — самый большой раздел, который включает в себя, помимо собственно инфекционных заболеваний, вызываемых бактериями, вирусами, простейшими, грибками, и гнойно-воспалительные заболевания внутренних органов, такие как абсцессы брюшной полости, заболевания почек, желчевыводящих путей. Многие инфекционные заболевания сегодня протекают не так как десятилетия назад. В век антибиотиков, изменившейся экологии, модифицируются, приспосабливаясь к новым условиям и микроорганизмы. Вновь актуален туберкулез, который протекает не с изменениями в легких, а поражает другие внутренние органы, кости, лимфатические узлы, часто проявляясь лишь длительной лихорадкой. Забытая одно время болезнь – малярия — вновь заявила о себе лихорадкой. Только лихорадкой могут проявляться вирусные заболевания – герпес, мононуклеоз (вирус Эпштейн-Барр), гепатиты В и С, вирус иммунодефицита человека. В связи с активизацией иксодовых клещей участились заболевания лаймской болезнью, вызванной боррелией, которая передается при укусе клеща. Среди опухолей лихорадками чаще манифестируют заболевания крови или гемобластозы, в частности, лимфопролиферативные заболевания (лимфогранулематоз, лимфосаркома), однако и опухоли различных органов могут сопровождаться лихорадкой. Системные заболевания соединительной ткани (системная красная волчанка, ревматоидный артрит, системные васкулиты и другие) — большая группа заболеваний, при которых процесс может начинаться именно с лихорадки. В этих случаях нередко требуется длительное динамическое наблюдение, повторные лабораторные обследования. Прочие патологии включают в себя разнообразные по этиологии заболевания кишечника, легких, печени, щитовидной железы, сосудов, а также аллергические заболевания, в том числе, и лекарственные лихорадки, возникающие в ответ на прием различных препаратов. Кроме того, существует группа наследственных заболеваний, проявляющихся в зрелом возрасте лихорадкой.
За диагнозом с пробиркой и микроскопом
Проблема ЛНГ затрагивает многие области медицины и требует внимания врачей различных специальностей. А поскольку механизм повышения температуры тела в подавляющем большинстве случаев одинаков (не будем обсуждать неясные субфебрилитеты, когда температура тела поднимается не выше 380С в течение длительного времени и в большинстве случаев является следствием вегетативной дисфункции или органического поражения головного мозга), то возникают значительные трудности в дифференциальной диагностике заболеваний. Рекомендуется селективное, а не тотальное обследование. И только опытный врач может определиться с необходимым объемом обследования, после того, как проанализирует жалобы, историю заболевания, результаты осмотра. Специалист обратит внимание на паранеопластические признаки, то есть симптомы, которые могут сопутствовать опухолевому процессу – специфические изменения кожи, суставов, сосудов (мигрирующие тромбофлебиты). В современной практике используются возможности лабораторных методов – исследование крови на специфические опухолевые маркеры. Для уточнения диагноза, при подозрении на инфекционные заболевания, в дополнение к рутинным методам используется серологическое и бактериологическое исследования крови, мочи, кала, метод полимеразной цепной реакции (ПЦР), обладающий 100% специфичностью. Для подтверждения диагноза системного заболевания соединительной ткани могут потребоваться неоднократные дополнительные лабораторные обследования (ревматоидный фактор, антитела к ДНК и др.). Да и для того, чтобы подтвердить синдром вегетативной дисфункции, то есть функциональные изменения при неясных субфебрилитетах, также требуется провести обследование для исключения более серьезной патологии. Вопрос о лечении ЛНГ решается индивидуально в каждом конкретном случае. А пока диагноз неясен, от лечения следует воздержаться. Только в случаях плохой переносимости и возможных осложнений (у стариков, детей и при сопутствующей патологии) используют препараты для снижения температуры тела, предпочтительнее парацетамол в соответствующих дозах.
Принципы трактовки результатов измерений и обследования, группы риска
При инфекционных заболеваниях не позволяет даже нелеченой температуре тела подняться выше 41,1 °С. Гипертермическое поражение мозга не развивается при температуре ниже 41,7 °С. Нет достоверной связи между серьезными бактериальными инфекциями и уровнем повышения температуры, пока она не превысила 40 °С. Прорезывание зубов никогда не приводит к гипертермии выше 38,4 °С.
Фебрильные судороги появляются у 4 % высоколихорадящих детей и у 3 % ранее здоровых детей в возрасте от 6 мес. до 6 лет. Чем быстрее поднимается температура, тем выше вероятность фебрильных судорог. Повторные фебрильные судороги при этом же эпизоде заболевания регистрируются у 10–15 % детей. У 40 % детей позже при аналогичных условиях развиваются рецидивы фебрильных судорог. Чем раньше был судорожный эпизод, тем больше вероятность его повторения. При первом эпизоде фебрильных судорог в возрасте до 1 года они повторяются в 50 % случаев, при первом эпизоде в возрасте 2 лет — в 30 %. К фебрильным судорогам предрасположены часто болеющие дети с высокой гипертермией в каждый эпизод болезни, дети с сопутствующими или хроническими заболеваниями. Если фебрильные судороги были в детстве у 1 из родителей, риск судорог у ребенка возрастает на 10–20 %. Если фебрильные судороги были в детстве у 2 родителей и 1 из их детей, вероятность судорог у другого ребенка возрастает на 30–40 %.
Вероятность афебрильных судорог (эпилепсии) в будущем высока при наличии эпилепсии в семейном анамнезе, нарушениях нервнопсихического развития, черепнолицевых аномалиях, атипичных фебрильных судорогах (длительные, фокальные), эпизоде фебрильных судорог при температуре ниже 39 °С.
Среди лихорадящих детей к группе высокого риска [4] с большой вероятностью развития жизнеугрожающих состояний относятся дети:
— младше 3 месяцев жизни;
— с лихорадкой более 40 °С (более 38 °С для детей первых 3 мес. жизни);
— с признаками «белой» лихорадки;
— с тяжелым общим состоянием;
— с наличием в анамнезе тяжелой гипоксии в родах, недоношенности, травмы головы и/или судорог; эпизода судорог;
— с сердечнососудистой или дыхательной недостаточностью II ст.;
— с дегидратацией;
— с беспрестанным криком, крик при малейшем движении или дотрагивании;
— если ребенок спит, а разбудить его сложно;
— с пурпурными пятнами на коже;
— с ригидностью затылочных мышц;
— с напряжением большого родничка;
— если ребенок не способен глотать, изо рта выделяется слюна;
— если дыхание затруднено и не улучшается после очищения носовых ходов;
— с высокой температурой, сохраняющейся более суток.
К группе низкого риска [8] относятся следующие дети, в т.ч. раннего возраста:
— общее хорошее состояние ребенка; аппетит сохранен, сон не нарушен;
— ребенок родился доношенным;
— антимикробная терапия в перинатальный период не проводилась;
— не было гипербилирубинемии;
— ребенок выписан из роддома одновременно с матерью;
— ребенка ранее не госпитализировали;
— антибиотикотерапию ранее не проводили;
— нет хронических или сопутствующих заболеваний; нет инфекций уха, кожи, мягких тканей, костей, суставов;
— в анализах крови число лейкоцитов 5000–20 000/мм3; в анализах мочи число лейкоцитов не более 10 в поле зрения;
— в анализах кала у детей с диареей число лейкоцитов не более 5 в поле зрения.
Однако даже при внешне благополучном состоянии ребенка педиатр всегда должен помнить о вероятности неблагоприятной динамики. Так, не менее чем у 10 % детей первых 3 месяцев жизни с лихорадкой выше 38 °С и первоначально благополучным состоянием позднее манифестируют тяжелые бактериальные инфекции вплоть до менингита [9, 10].
Качество + количество = залог успешного лечения
Таким образом, длительное повышение температуры — повод для обращения к врачу. Для того чтобы выполнить обследование в максимально короткие сроки с предельно информативным результатом, есть смысл обращаться в многопрофильные медицинские учреждения, каким и является ЦЭЛТ. Сочетание комплексного подхода к проблеме и высокого профессионального уровня специалистов в конкретных областях дает возможность лечащему врачу быть гибким в выборе средств. Если надо, одномоментно, без всякой бюрократии, для решения сложной «пограничной» задачи собираются медики самых разных специальностей. Но если надо — буквально в следующую минуту можно «переключить» эту задачу на «узкого» специалиста. В лечебно-диагностическом отделении за 2-3 дня можно провести как рутинные исследования, такие как клинические анализы крови и мочи, биохимическое исследование крови, ультразвуковую и рентгенологическую диагностику различных органов, эндоскопические исследования желудочно-кишечного тракта (эзофагогастродуадено- и колоноскопию), так и специальные исследования по показаниям (анализы крови на различные инфекции, гормоны, специфические онкомаркеры, иммунологические исследования, ревмапробы, посевы крови и мочи, компьютерную томографию, лапароскопическую диагностику и др.). Все консультации проводят грамотные узкопрофильные специалисты, способные правильно интерпретировать результаты исследований и либо исключить ту или иную патологию, либо назначить эффективное лечение. Но главное преимущество такого подхода заключается в участии терапевта, объединяющего, суммирующего всю приходящую к нему информацию о назначенном лечении и выбирающего оптимальную тактику борьбы с недугом.
Ужас на комариных крыльях. Эпидемия лихорадки денге
Найдётся ли тот, кому никогда не хотелось отправиться на отдых в жаркие страны? Где те самые покрытые джунглями острова, волшебные золотые пляжи, где шумит океанский прибой и растут сочные ананасы, бананы, кокосы и очень вкусные, хотя и излишне ароматные колючие колобки — дурианы? Но у любой медали есть и обратная сторона, реверс, как говорят нумизматы и фалеристы. Это различные тропические болезни, которые могут накинуться на беспечного путешественника и превратить его путешествие в весьма печальный и назидательный пример. Мы расскажем вам об одной из тех хворей, которыми путешественники страдали и многие сотни лет назад. Это тропические лихорадки, с лёгкой руки какого-то неизвестного писаки сейчас они именуются «забытыми». Список их довольно длинный, и в нём не менее полутора десятков названий. Сегодня речь пойдёт об одной из наиболее противных – о лихорадке денге.
У этой болезни есть несколько пугающих названий, и некоторые из них довольно точно называют нам наиболее мучительные симптомы этой отвратительной болезни: костоломная лихорадка, лихорадка жирафов, суставная лихорадка, пяти- и семидневная лихорадка, финиковая болезнь… Первоначально британские медики, называли её «лихорадка Дэнди», так как пластика и моторика движений больных при ходьбе напоминала вычурное поведение лондонских «денди» – праздных и шикарных щёголей. Уже в колониях это слово исказили на индийский лад. Первое описание симптомов появилось в последней четверти XVIII столетия во время сильнейшей эпидемии на острове Ява в её столице – Батавии, как тогда называлась Джакарта. Симптомы имели некоторое отличие от симптомов малярии, желтой лихорадки, лихорадки Паппатачи или вируса Зика. От этой лихорадки, переносимой полосатыми комариками видов Аedis aegupti и Aedis albopictus (первые нападают, в основном, на людей, вторые – на обезьян) погибло множество народу. Жители Новой Каледонии и Французской Гвианы уничтожались тогда буквально тысячами.
Во время Войны за Независимость США в восемнадцатом веке эта лихорадка поражала несчастных гессенских наёмников лорда Корнуоллиса, сражавшегося с восставшими американцами в Южной Каролине. Во время дождей – в сезон своего наибольшего распространения – комарики вывели из строя до половины его солдат. Нельзя сказать, что именно тропические лихорадки изгнали англичан из Америки. Но то, что они весьма серьёзно способствовали этому – факт. Переносимые комарами лихорадки разили англичан и при осаде Картахены в Венесуэле в первой половине восемнадцатого столетия, а также при осаде ими Сантьяго-де-Куба. Именно из-за невероятных потерь осада этих городов была снята, хотя и защитники постарались немало. В следующей войне англичане одолели и даже взяли Гавану. Но, как написал видный британский учёный С. Джонсон, «да не постигнет мою страну ещё одно проклятие подобного завоевания!» На мирных переговорах англичане попросили испанцев забрать Гавану назад.
Комары путешествовали вместе с людьми на кораблях, кусали матросов и пассажиров, снимались с судов в портах… Известно, что в начале Конкисты многих видов тропических лихорадок не было, они пришли на кораблях из стран Старого Света. От лихорадки денге гибли солдаты Ост-Индской компании, воевавшие на территории Индии. Эпидемия косила как индусов, сражавшихся за свою свободу во время Сипайского восстания, так и английских солдат, приехавших его подавлять. От лихорадки денге тысячами гибли французские и испанские солдаты адмирала де Жинуйи, воевавшие с войсками вьетнамского императора в Кохинхине. Эпидемии поражали Индонезию, Малайзию, Лаос, Камбоджу, Индию, Бирму, Сиам, африканские страны. Комары пришли на Гавайи, на острова Тонга и Фиджи. Они с видимым удовольствием кусали как европейцев, так и чернокожих африканцев или жителей Азии и Латинской Америки. Лихорадка денге вместе с другими тропическими вирусными лихорадками распространилась практически на всю тропическую и субтропическую зоны планеты. Недавно эпидемия набросилась и на Японию. А уж в странах, куда особенно любят ездить отдыхать российские туристы – в Индии, на Бали, Шри-Ланке, Вьетнаме, Таиланде – эти комарики просто кишмя кишат!
Ильинская больница
Специальные предложения
Наши стоматологи владеют специальными навыками психологической адаптации детей с негативным опытом лечения зубов. Страница Ильинской больницы в FacebookИльинская больница в InstagramСтраница Ильинской больницы ВконтактеСтраница Ильинской больницы в Одноклассниках
Многие специалисты считают их прямо таки «домашними животными», вроде клопов, крыс и мышей. Дело в том, что комары вышеуказанных видов обитают не только в открытых водоёмах, лужах и бассейнах, но вполне охотно откладывают свои яйца и в наполненную водой старую автопокрышку, корыто, бак или просто неприкрытое ведро с водой… Даже в оставленном тазике для бритья один из колониальных британских дипломатов в Сиаме наутро с изумлением увидел мерзких полупрозрачных личинок. Люди научились бороться с этой напастью ещё в начале 20 века. Уничтожение болот, очистка и углубление прудов, добавление в воду нефти и керосина, истребление и опыление мест обитания комаров инсектецидами, уничтожение тех предметов городской среды, где возможны размножение и выплод комаров – все эти методы годятся для борьбы с насекомыми. Ёмкости закрывались, осушались лужи и подвалы, затопленные погреба. За брошенные ёмкости назначали штрафы.
Но две мировые войны переключили внимание на более серьёзные проблемы. После Второй Мировой лихорадка денге распространилась на 120 стран. Ежегодно в зависимости от ряда факторов лихорадкой денге заражаются от 50 до полумиллиарда человек, гибнут десятки тысяч. Но после 80-х годов в результате принятия жестких мер во многих странах ситуация улучшилась. В достаточно развитых странах количество заболевших уже не пугало, а в развивающихся странах мало кого интересовало. Эти болезни прозвали «забытыми лихорадками» и на пару десятков лет успокоились. Эпидемии проходили лишь в бедных латиноамериканских, азиатских и африканских странах и особенной тревоги в широких массах не вызывали.
Теперь, к сожалению, вопрос встал остро. Потепление раздвинуло границы обитания опасных инсектов. Их уже ловили в Батуми и Сухуми. Во время Олимпиады только вовремя принятые меры – оборудование номеров кондиционерами и москитными сетками – предотвратили возникновение заболевания. Места возможного выплода комаров были обработаны с отличными результатами. Но российский юг не является традиционным местом обитания этих видов, поэтому ВОЗ бьёт тревогу. Лихорадка денге пришла в Европу. Вспышка эпидемии впервые произошла в Японии. Не говоря уже о традиционных регионах. Мы не будем подробно вдаваться в научные описания и разъяснять про флавио и абровирусы, на страницах Интернета этой информации сколько угодно. Расскажем лишь о самой болезни в самых простых словах.
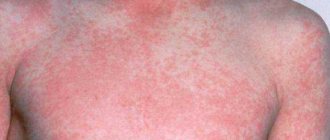
Денге протекает тяжело: здесь и интоксикация, и сыпь, увеличение лимфоузлов, сильная ноющая и давящая боль в мышцах и ещё более сильная – в суставах. Люди, болевшие этой лихорадкой, особенно в её тяжкой геморрагической форме, в один голос утверждают, что ничего более отвратительного и ужасного они в своей жизни не испытывали. В эту тяжёлую форму болезнь перерастает всего в 1-2 случаях из 10. Но если это происходит, то существует реальная опасность для жизни – выживаемость составляет лишь 50%. В остальных случаях примерно через неделю человеку становится легче. Тяжёлая форма часто случается при повторном заражении и приводит к снижению уровня тромбоцитов в крови, «утечке» плазмы, шоку, падению давления. Не так давно от денге погибло двое туристов из России. Чрезвычайно опасна денге для ослабленных организмов, для детей, беременных, пожилых и нездоровых людей, диабетиков и кардиобольных, а также лиц с излишним весом, которые не в состоянии убежать или отбиться от комаров с помощью новейшего средства – электромухобойки.
Выделяют четыре известных типа вируса денге. После болезни тот, кто был поражен вирусом одного типа, на пару лет получает иммунитет от этого типа вируса и на 2-3 месяца и от других трёх видов. Этого обычно хватает, чтобы собрать чемодан и купить билет обратно в Европу. Хотя есть доказанные случаи повторного заражения. Чаще всего лихорадка тяжкой формы поражает человека, уже переболевшего лёгкой. Симптомы болезни лишь отчасти напоминают обычный грипп. Это и повышение температуры вплоть до 40 градусов несколько раз с амплитудой в 2-3 дня. Повышение, а затем резкое снижение частоты пульса, озноб, боли в мышцах и суставах, боль в костях и позвоночнике, полное отсутствие желания есть и пить, вплоть до необходимости вливания жидкости. Упадок сил, тошнота и рвота, бессонница, отёки, покраснение лица, глаз, горла, кожных покровов, сыпь, постепенно захватывающая все тело, точечные кровоизлияния, отвратительные розовые волдыри, достигающие размера 5-рублевой монеты и больше, зуд. И это лёгкая, всего лишь легкая форма… Геморрагическая лихорадка приносит ещё и кашель, заканчивающийся кровавой рвотой, увеличение печени и лимфоузлов, сильные боли в животе. При этом кровь идет из дёсен, начинаются желудочно-кишечные кровотечения, синюшность кожи, падение пульса и давления. Часто больной впадает в коматозное состояние.
При первых симптомах необходимо обратиться в медицинское учреждение к инфекционисту, сдать анализ крови, выявить РНК вируса лихорадки денге методом ПЦР, который позволяет дифференцировать вирусы разных типов. Доктора категорически не советуют больным денге принимать диклофенак, ибупрофен и аспирин, а советуют использовать парацетамол и подобные препараты. Это связано с низким уровнем тромбоцитов в крови и кроверазжижающим действием упомянутых лекарств. Назначают антигистаминные препараты, поддерживают больного витаминами и снимают боли анальгетиками. При этом пациент должен пить не менее 2,5-3 литров жидкости в день: свежевыжатые соки, молоко, желательны и спортивные напитки, поддерживающие баланс электролитов в организме. При тяжкой форме лечение возможно только в стационаре. Применяется введение плазмы, глюкокортикоиды, кислородотерапия, введение коагулянтов, подача жидкостей посредством капельницы. На сегодня конкретных средств против денге нет, хотя разработанная известной фирмой Sanofri вакцина уже практически прошла испытания, но действие её неоднозначно. Занимаются вакциной и в Японии, где на эти исследования было затрачено свыше ста миллионов японских йен…
Но на сегодняшний день надежного лекарственного средства от лихорадки денге нет. Кстати, один из умерших от денге туристов задолжал тайским медикам 2.000.000 рублей, и у его родственников с этим намечаются нешуточные проблемы. Поэтому всем, кто собирается в жаркие и влажные страны, такой совет: купите самую лучшую медицинскую страховку, положить в чемодан одежду, прикрывающую всё тело. Пользоваться отелями, где есть пологи-москитьеры (мустикерки). Если отправляетесь в джунгли, прихватите с собой антимоскитное белье. Комарики ведь едят не только людей, но и обезьян, и летучих мышей, так что денге можно подхватить и на природе. Обычный кондиционер и сетки на окнах – отличная защита, а вентилятор просто сдует комаров и не даст им приблизиться. И, конечно же, используйте репелленты. Они практически гарантируют вашу безопасность, как и отсутствие поблизости открытых ёмкостей с застойной водой. Хостелы в трущобах – не лучшее место для ночлега, хоть и недорогое. Предприняв все возможные меры, можно веселиться и жадно есть сочные и пахучие дурианы. Но помните, что список «забытых лихорадок» содержит не менее дюжины аналогичных денге болезней…