Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По клиническому течению парапроктит подразделяют на острый и хронический.
Острый парапроктит — гнойное воспаление (абсцесс) околопрямокишечной клетчатки.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Симптомы острого парапроктита
Заболевание имеет короткий (не более 3 дней) продромальный период, в течение которого могут наблюдаться слабость, головная боль, общее недомогание. Затем появляются типичные симптомы парапроктита: озноб, лихорадка, боль в области промежности. Степень выраженности клинической симптоматики определяется реактивностью организма, видом бактерий, вызвавших воспалительный процесс, а также тем, какое из фасциально-клетчаточных пространств поражено. При поражении клетчаточных пространств малого таза по типу флегмоны в клинической картине преобладают общие симптомы, обусловленные интоксикацией. По мере того как процесс отграничивается и формируется гнойник, интенсивность боли нарастает, она становится пульсирующей. В зависимости от интенсивности воспалительного процесса этот период продолжается от 2 до 10 дней. Затем, если не проводят хирургического лечения, воспаление распространяется на соседние клетчаточные пространства таза, происходит опорожнение гнойника в прямую кишку или на кожу промежности. После вскрытия гнойника возможны 3 исхода:
- выздоровление;
- формирование свища прямой кишки (хронический парапроктит);
- развитие рецидивирующего парапроктита с более или менее частыми обострениями воспалительного процесса.
Хронический парапроктит — следствие острого воспаления. Это параректальный свищ, образовавшийся после самопроизвольного вскрытия абсцесса или вскрытия его хирургическим методом. Внутренним, отверстием свища является дефект в прямой кишке. Наружное отверстие располагается на коже промежности. В ряде случаев можно наблюдать несколько свищевых ходов и несколько наружных отверстий свищей.
Литература
- Дульцев Ю.В., Саламов К.Н. Парапроктит. М.: Медицина 1981. 208 с.
- Кайзер Андреас М. Колоректальная хирургия. М.: Издательство БИНОМ 2011. С. 473-477.
- Шелыгин Ю.А., Благодарный Л.А. Справочник по колопроктологии. М.: Литтерра 2012. 596 с.
- Жуков Б.Н., Исаев В.Р., Чернов А.А. Основы колопроктологии для врача общей практики: монография. Самара, РФ: Офорт 2009. 218 с.
- Акопян А.С. и др. Улучшение результатов лечения больных острым парапроктитом // Сб.: Проблемы колопроктологии. М., 2002. Вып. 7. С. 24-28.
- Слесаренко С.С., Федоров В.Э. Результаты хирургического лечения острого парапроктита // Сб.: Актуальные проблемы колопроктологии. М., 2005. Вып. 8. С. 125-126.
- Vasilveski C.A. Anorectal abscesses and fistulas. In: Wolff B.G., Fleshman J.W., Beck D.E., Pemberton J.H., Wexner S.D., eds. The ASCRS Textbook of Colorectal Surgery. New York: Springer. 2007. Р. 192-214.
- Болквадзе Э.Э. Cложные формы острого парапроктита. Обзор литературы // Колопроктология. 2009. 27 (1). С. 38-46.
- Воробьев Г.И. Основы колопроктологии. М.: Медицинское информационное агентство 2006. 430 с.
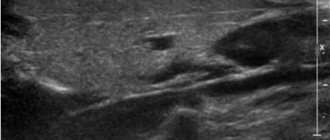
- Орлова Л.П. Ультрасонография в диагностике заболеваний прямой кишки и параректальной области: Автореф. дисс. … докт. мед. наук. М., 1992. 44 с.
- Santoro G.A., Di Falco G. Benign Anorectal Diseases. Diagnosis with Endoanal and Endorectal Ultrasound end New Treatment Options // Springer-Verlag Italia. 2006. 404 p.
- Santoro G.A., Fortling B. The advantages of volume rendering in three-dimensional endosonography of the anorectum // Dis Colon Rectum. 2007. 50. Р. 359-368.
- Toyonaga T., Tanaka Y., Song J.F. et al. Comparison of accuracy of physical examination and endoanal ultrasonography for preoperative assessment in patients with acute and chronic anal fistula // Tech Coloproctol. 2008. 12. Р. 217-223.
- Buchanan G.N., Bartram C.I., Williams A.B., Halligan S., Cohen C.R. Value of hydrogen peroxide enhancement of three-dimensional endoanal ultrasound in fistulainano // Dis Colon Rectum. 2005. 48. Р. 141-147.
- West R.L., Zimmerman D.D., Dwarkasing S. et al. Prospective comparison of hydrogen peroxide-enhanced three-dimensional endoanal ultrasonography and endoanal magnetic resonance imaging of perianal fistulas // Dis Colon Rectum. 2003. 46. Р. 1407-1415.
- Shobeiri S.A. Practical pelvic floor ultrasonography. A multicompartmental approach to 2D/3D/4D ultrasonography of Pelvic floor // Springer Science+Business Media New York 2014.
- Pescatori M., Regadas F.S.P., Regadas S.M.M., Zbar A.P. Imaging atlas of the pelvic floor and anorectal diseases // Springer-Verlag Italia 2008.
- Tonolini M., Maconi G. Imaging of perianal inflammatory diseases // Springer-Verlag Italia 2013.
- Филлипов Д.Ю. Ультрасонография в диагностике острого парапроктита. Автореф. дисс. … канд. мед. наук. М., 1999. 25 с.
- Stewart L.K., McGee J., Wilson S.R. Transperineal and transvaginal sonography of perianal inflammatory disease // Аm. J. Roentgenol. 2001. V. 177 (3). P. 627-632.
Симптомы хронического парапроктита
Симптомы парапроктита этой формы являются следствием острого. В тех случаях, когда при вскрытии гнойника внутреннее отверстие в прямой кишке не ликвидируется, впоследствии может образоваться свищ прямой кишки (хронический парапроктит). Для свища прямой кишки характерно наличие одного или нескольких наружных отверстий на коже промежности вблизи ануса. Из наружных отверстий свищевого хода могут выделяться гной, иногда каловые массы и газы.
Общее состояние больных при хроническом парапроктите «страдает» мало. Боль не является основным симптомом заболевания. Она появляется только при обострении процесса. Характер и количество отделяемого из свища зависит от активности воспалительного процесса. Следует заметить, что пока свищ функционирует (наружное отверстие его открыто), рецидивы острого парапроктита возникают редко. В то же время есть особая форма так называемого остро рецидивирующего парапроктита. При нем точечное внутреннее отверстие в прямой кишке может временно закрываться мягким рубцом, и свищ перестает функционировать. При повреждении рубца парапроктит рецидивирует.
В зависимости от расположения свищевого хода по отношению к мышце сфинктера различают 4 вида свищей:
- подкожно-подслизистые, или интрасфинктерные, — свищевой ход располагается под слизистой оболочкой или в подкожной клетчатке кнутри от мышцы сфинктера;
- чрессфинктерные — свищевой ход направляется из кишки наружу через толщу сфинктера;
- сложные, или экстрасфинктерные, — свищевой ход огибает сфинктер с наружной стороны. При такой форме свища внутреннее отверстие обычно располагается у верхнего полюса сфинктера. Сложные свищи могут быть подковообразными. В этих случаях внутреннее отверстие свища, расположенное по задней стенке прямой кишки, дает начала двум свищевым ходам, которые открываются на коже двумя отверстиями по обе стороны от заднего прохода;
- неполные свищи имеют только внутреннее отверстие в прямой кишке и не имеют наружного отверстия на промежности. Источником их образования часто бывает анальная трещина.
Прямая кишка – конечный элемент желудочно-кишечного тракта (ЖКТ). Ее внутренняя поверхность покрыта слизистой оболочкой, а снаружи ее окружает рыхлая жировая клетчатка. По различным причинам орган может воспаляться. Если воспалена слизистая оболочка, то болезнь называют проктитом, если клетчатка – парапроктитом. В обоих случаях пациент нуждается в незамедлительном лечении.
Диагностика
Диагностика любых видов воспаления параректальной клетчатки включает подтверждение диагноза на основании имеющихся симптомов, а также дифференцирование патологии от других проктологических аномалий:
- тератомы околопрямокишечной клетчатки;
- абсцесса Дугласова пространства;
- кисты прямокишечной клетчатки;
- остеомиелита нижних отделов позвоночника;
- эпителиального копчикового хода;
- туберкулезных свищей и свищей на фоне болезни Крона.
Для подтверждения парапроктита, помимо сбора анамнеза и жалоб, используют:
- лабораторное исследование крови (на гнойный процесс указывает повышение лейкоцитов, нейтрофилов и СОЭ);
- физикальное обследование прямой кишки и перианальной области (пальцевый осмотр);
- аноскопию и ректороманоскопию (эти виды исследований не применяют при остром воспалении ввиду их болезненности и риска спазма сфинктеров);
- зондирование канала или фистулографию (рентгеноконтрастное исследование);
- рентгенографию органов малого таза с контрастированием или без него.
Данные диагностики помогают обнаружить гнойный очаг и все его протоки, чтобы правильно выбрать тактику лечения.
Причины воспаления прямой кишки
Заболевания могут иметь аллергическую природу. Но чаще они вызываются условно-патогенными бактериями, постоянно присутствующими внутри органа и приводящими к воспалению только при наличии провоцирующих факторов. Реже – вирусами, попадающими в ткани кишечника с кровью. Воспалительный процесс может стать следствием инфекций, передающихся половым путем.
- частые запоры/понос;
- неправильное питание;
- ослабленный иммунитет;
- прохождение лучевой терапии;
- прием антибактериальных препаратов.
Заболевания часто встречаются у пациентов, страдающих пищевой аллергией, болезнью Крона, язвенным колитом. Их возникновению способствуют геморрой и анальные трещины. Патологии могут развиться в качестве осложнения сепсиса, гриппа или ангины.
Причины развития
Факторов, которые могут способствовать развитию патологии, множество. Среди них:
- Частые расстройства кишечника или запоры
- Инфекционные заболевания кишечника, кишечная палочка
- ЗППП
- Геморрой
- Травматизация прямой кишки
- Не вылеченные анальные трещины
- Колиты
- Болезнь Крона
- Снижение иммунитета
- Неправильное питание – превалирование в меню жирной и острой пищи
- Злоупотребление алкоголем
- Специфические физические нагрузки, поднятие тяжелых предметов
- Несоблюдение норм гигиены
Совокупность причин определяет основную категорию пациентов врача-проктолога – чаще всего с парапроктитом обращаются к врачу мужчины в возрасте 25-50 лет.
Симптомы острого проктита и парапроктита
Патологии развиваются как острый воспалительный процесс. Его клиническая картина в обоих случаях идентична. Это связано с близким расположением слизистой оболочки и клетчатки прямой кишки.
Местные симптомы
- запор/диарея;
- недержание кала;
- выделение из заднего прохода слизи, гноя, иногда – крови;
- ощущение неопорожненного кишечника и постоянное желание сходить в туалет;
- зуд и болевые ощущения вокруг анального отверстия, усиливающиеся при дефекации;
- боль с левой стороны живота, в промежности (иногда отдает в половые органы или поясницу).
Общие симптомы
- слабость;
- головная боль;
- кожные высыпания;
- ухудшение аппетита;
- уменьшение массы тела;
- ломота и боль в мышцах;
- повышение температуры тела до +38…+39 о С, озноб.
Каково лечение парапроктита?
Лечение парапроктита заключается в разрезе кожи около заднего прохода для удаления гноя из инфицированной полости и снижения давления внутри нее. Достаточно часто это можно выполнить в амбулаторных условиях с использованием местной анестезии. Для лечения больших или глубоких абсцессов может потребоваться госпитализация в специализированный стационар, в котором имеется возможность обеспечить адекватное обезболивание во время операции. Госпитализация показана больным со склонностью к серьезным инфекционным осложнениям (больные сахарным диабетом и снижением иммунитета). Консервативное (нехирургическое) лечение с помощью только антибиотиков не является таким же эффективным, как дренирование (удаление гноя). Это связано с тем, что антибиотики не могут проникнуть в полость абсцесса и воздействовать на находящуюся там гнойное содержимое
Возможные последствия
Отсутствие лечения при остром проктите приводит к переходу болезни в хроническую форму. На ее фоне часто появляются анальные трещины, а воспаление распространяется на жировую клетчатку и вызывает парапроктит. Все это провоцирует формирование злокачественных опухолей в тканях прямой кишки.
Парапроктит сопровождается образованием большого количества гноя. Обычно это приводит к формированию свища, который находит выход рядом с анальным отверстием. Иногда гнойник прорывается. Тогда гнойные массы распространяются в брюшной полости, вызывая перитонит и вовлекая в воспалительный процесс другие органы. Это может привести к заражению крови (сепсису).
Прогноз и профилактика
При своевременном лечении прогнозы на выздоровление хорошие. При отсутствии врачебной помощи острые формы парапроктита всегда переходят в хроническую стадию, а они осложняются распространением инфекции, гнойным расплавлением и некрозом органов малого таза, сепсисом.
Для профилактики парапроктита рекомендуется тщательное соблюдение гигиены перианальной области, соблюдение норм ПП для поддержания нормального стула, а также своевременное лечение проктологических заболеваний.
Как лечат патологии
Несмотря на схожесть клинических проявлений, проктит и парапроктит лечат по-разному. Лечение воспаления слизистой оболочки проходит консервативно. Если же воспалительный процесс охватывает кишечную клетчатку, требуется хирургическое вмешательство.
Консервативная терапия
Цель терапии – остановка воспалительного процесса. Для этого пациенту назначают антибиотики (Цефтриаксон, Медаксон) и противомикробные средства (Бисептол, Бактрим). Для промывания прямой кишки делают клизмы с Колларголом, раствором фурацилина или теплым ромашковым настоем. При уменьшении симптомов воспаления дополнительно назначают сидячие ванночки в слабом растворе марганцовки и масляные микроклизмы.
Лечение проктита включает в себя диету. Пациенту рекомендуют исключить из рациона жирные и острые, пряные блюда, алкоголь, продукты с высоким содержанием клетчатки. После выздоровления ему советуют употреблять больше пищевых волокон вместе с фруктами, овощами и крупами для профилактики запоров.
Хирургическое вмешательство
Парапроктит требует проведения неотложной хирургической операции. Ее проводят сразу после постановки диагноза с применение общего наркоза. Во время нее гнойник вскрывают, извлекают его содержимое, а полость промывают антисептическим раствором.
Для профилактики рецидива и осложнений прооперированному пациенту назначают курс антибиотиков. Раны ежедневно обрабатывают антисептиками или противомикробными средствами. В послеоперационный период необходимо соблюдение диеты. Она запрещает употреблять продукты, вызывающие газообразование и содержащие большое количество клетчатки, острую и жирную пищу.
При появлении симптомов проктита и парапроктита, обратитесь в медицинский . Вас примет опытный врач-проктолог, поставит точный диагноз и назначит эффективное лечение. При необходимости вам будет оказана неотложная помощь сразу после постановки диагноза.
Диета
После хирургического вмешательства питание должно быть «щадящим». Поэтому важно соблюдать несколько главных принципов режима. Главное значение имеет выбор правильных продуктов, которые обеспечат нормальный стул и предотвратят развитие запоров.
Специалисты «Глобал клиник» советуют включить в рацион следующие продукты:
- овощи, приготовленные на пару (при таком варианте готовки можно сохранить максимальное количество полезных веществ) или отварные;
- свежие фрукты и зелень (рекомендуется исключить укроп и фенхель);
- кисломолочные продукты (кефир, мягкие сыры, нежирный творог);
- куриное филе и белое мясо индейки, а также телятина;
- хлебцы и сухари из ржаного хлеба;
- яйца, сваренные всмятку;
- крупы: гречка, перловка, пшенка;
- отвар шиповника;
- некрепкие чаи с добавлением мелиссы, ромашки или мяты.
В реабилитационный период необходимо питаться разнообразными продуктами в небольших количествах – это обеспечит организму получение максимального количества полезных веществ.
Парапроктит – свищ заднего прохода (свищ прямой кишки)
Острое или хроническое гнойное «расплавление» тканей в анальной зоне, приводящее к образованию свищевого канала и, соответственно, свищевого отверстия. Основными диагностическими признаками этого серьёзного заболевания являются жалобы на боли в области заднего прохода, наличие свищевого отверстия и выделения из него, в том числе гнойного характера, отёк промежности.
Постановка диагноза врачом-проктологом не составляет трудности.
Для уточнения характера и расположения свищевого хода проводиться инструментальное обследование – аноскопия или ретророманоскопия, УЗИ или МРТ.
Реабилитация после удаления парапроктита
В стационаре нужно провести несколько дней. В раннем послеоперационном периоде после удаления свища прямой кишки присутствует выраженный болевой синдром, возможно повышение температуры тела и ухудшение общего самочувствия. По возможности неприятные симптомы купируются. Обязательно назначается курс антибиотиков, как правило, внутримышечно.
Один из главных аспектов – гигиена. Процесс заживления раны могут усложнить отрастающие в анальной зоне волосы. Нужно их сбривать или срезать, чтобы не было проблем с обработкой раны. Кремы-депиляторы использовать нельзя. После каждой дефекации нужно тщательно очищать область анального отверстия не только туалетной бумагой, но и средством дезинфекции. Можно делать сидячие ванночки с обеззараживающими составами или травами. При походе в туалет могут быть незначительные выделения, небольшие кровоподтеки. Если же кровотечение сильное, нужно срочно обратиться к врачу.
Важная часть реабилитации – питание. Из рациона нужно исключить соленые и острые блюда, кислое, свежие фрукты, алкоголь, сладкие газированные напитки. Не должно присутствовать в рационе «вредных» продуктов, то есть полуфабрикатов, чипсов, фастфуда. Чтобы наладить процесс пищеварения, надо есть как можно больше каш, блюд с большим содержанием пищевых волокон, больше пить чистой воды.
Каждый день после операции по удалению свища прямой кишки необходимо обрабатывать швы и делать перевязки. Швы обычно обрабатывают «Хлоргексидином» или антибактериальными мазями. Одна из лучших – «Левомеколь». Дополнительно используют средства, ускоряющие заживление. В некоторых случаях назначается физиотерапия для ускорения выздоровления. Это магнитотерапия и УФ-облучение.
Наш центр хирургии отличает:
- более 15 высококлассных хирургов в штате;
- новейшее оборудование;
- послеоперационное восстановление больных за 1 сутки.