Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Причины болей в спине
Выяснить, почему болит спина, непросто. Дело в том, что позвоночник одновременно является опорой, защитой, амортизацией тела. Если появилась хроническая боль в спине, дело – в нарушении какой-либо из этих функций.
Если чувствуется боль в спине между лопаток, она может быть связана с бронхитом и кашлем. Если болят мышцы спины, дискомфорт может объясняться перенапряжением из-за подъема тяжестей накануне. Боль в спине справа или слева может быть вызвана внезапным поворотом корпуса.
Есть более серьезные причины периодических резких болей. Например, воспаление внутренних органов, конкременты в почках, ушиб позвоночника. Если диагностика спины не показала дегенеративных изменений, стоит обследовать внутренние органы. Так, дискомфорт в области поясницы может быть симптомом нефроза.
В том или ином случае лечение разное, поэтому в первую очередь нужно установить причину.
Разновидности болезней по характеру болей в спине
Возможные причины ноющей боли:
- миозит;
- люмбаго;
- межпозвонковая грыжа.
Обостряется при подъеме тяжестей, физической работы, переохлаждении, долгом нахождении в одном положении.
Причины стреляющей боли в конечности:
- межпозвонковая грыжа;
- радикулит;
- остеохондроз.
Дискомфорт усиливается при ходьбе, наклонах, кашле и чихании. Чувствуется слабость в ногах и руках.
Причины пульсирующей боли:
- межпозвонковая грыжа;
- остеохондроз;
- люмбаго;
- спондилез.
Дискомфорт не проходит даже после приема анальгетика.
Возможные причины распирающей и давящей боли:
- в области грудной клетки – ТЭЛА и инфаркт миокарда;
- на любом участке позвоночника – спондилоартроз;
- в области поясницы – кишечная непроходимость;
- в области шеи – атеросклероз.
| Характер боли | Болезни, которые ее вызывают |
| Ноющая боль в спине (острая и хроническая) | Люмбаго (стреляющая в пояснице). Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней. |
| Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы. | |
| Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке. | |
| Острая, отдающая в конечности | Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении. |
| Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении. | |
| Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге. | |
| Пульсирующая боль, сильная, может не проходить после приема анальгетика | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
| Распирающая | В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз. |
| Давящая | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
Почему болит спина после сна
После пробуждения утром чувствуется скованность, дискомфорт и боль ниже лопаток, в правом или левом боку, в области поясницы. Эти ощущения могут быть связаны не только с неправильным положением во время сна или отдыхом на неправильно подобранном матраце. После сна спина болит по следующим причинам:
- днем выполнялась физическая работа с резким подъемом тяжестей;
- мышцы спины ослаблены;
- диагностирована межпозвонковая грыжа или остеохондроз;
- случилось переохлаждение;
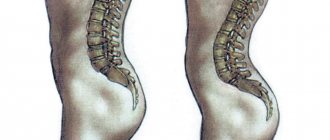
- позвоночник искривлен, из-за чего мышцы неравномерно сокращаются;
- ожирение, из-за которого нагрузка на позвоночник распределяется неравномерно;
- беременность;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Болеть спина в области позвоночника может из-за развития таких патологий опорно-двигательного аппарата, как:
- Анкилозирующий спондилоартрит. Паравертебральные мышцы спазмируются, поэтому для облегчения дискомфорта больной отклоняет корпус вперед. Со временем позвонки древенеют, воспаляются и срастаются, поэтому гибкость и подвижность позвоночника нарушается.
- Спондилолистез и спондилолиз. Из-за этих болезней боль в основном локализуется в поясничном отделе. Позвонки смещаются вперед или назад и сдавливают нервные окончания;
- Остеохондроз. Амортизация позвоночника ухудшается. Диски между позвонками растрескиваются, разрывается фиброзное кольцо, а через образовавшиеся трещины ядро диска выходит наружу и ущемляется.
- Ревматоидный артрит. Развивается в коленях, плечах, тазобедренном суставе и переходит на шейный отдел позвоночника. По утрам чувствуется скованность и прострелы из-за избыточного давления на нервы пораженными позвонками.
- Остеомиелит. Инфицирование костной ткани позвоночника вызывает воспаление и острую мышечную боль.
- Болезнь Рейтера в результате воспаления мелких поддерживающих мышц спины.
- Межпозвонковая грыжа из-за того, что во время движения выпячивание между позвонками сжимается и ущемляется.
Болезни, связанные с мускулатурой
При выяснении причин боли в спине часто обнаруживаются уплотнения и спазмы мышечного корсета, который поддерживает позвоночник. Подвижность нарушается в результате:
- Фибромиалгии. Спина болит от шеи и до поясницы. Прослеживаются неврологические симптомы – повышается чувствительность при нажатии на определенные точки спины.
- Полимиозита. Воспаляются мышцы спины из-за переохлаждения, перенапряжения. Больно повернуть корпус, чувствуется мышечная слабость.
- Дерматомиозита. Воспаляется кожный покров вблизи поперечно-полосатой и гладкой мускулатуры спины.
- Болезни Шарко. Воспаляются периферические нервы, проходящие вдоль позвоночника. Ухудшается чувствительность, нарастает слабость мышц, изменяется походка.
- Ревматической полимиалгии. Сложно поднять руки и встать на ноги без помощи постороннего. Заметна асимметрия спины.
Патологии спинного мозга
Часто болит спина из-за ущемления спинного мозга. Спинной мозг – это связующее звено между головным мозгом и туловищем. Он проходит от головы до копчика в спинномозговом канале между позвонками. От спинного мозга отходит 31 ответвление. Каждый нерв отвечает за иннервацию того или иного участка тела. Спина может болеть из-за ущемления или воспаления какого-либо участка спинного мозга в результате:
- сдавливания спинномозговых оболочек из-за перелома позвоночника, абсцесса или гематомы;
- нарушения мозгового кровообращения;
- воспаления близлежащих мышц;
- недостатка витаминов и минералов;
- кровоизлияния;
- осложнения сифилиса или ВИЧ;
- рассеянного склероза;
- опухоли спины разной этиологии.
Боль в спине по причине психосоматики
Все чаще дискомфорт в спине не связан с физическими заболеваниями. После прохождения обследования не выявляется патология, а это означает, что боль в спине и суставах вызвана психологическими факторами. Неприятные ощущения могут быть спровоцированы депрессией, хроническим стрессом, нервным перенапряжением, сексуальной неудовлетворенностью. На нервной почве изменяется походка, обостряются прострелы, появляются чувствительные нарушения.
Причины боли в спине по локализации
В разных точках спины и позвоночника дискомфорт может быть вызван разными факторами. Рассмотрим их подробнее.
Боль в правой части
Чаще всего правый бок со стороны спины болит из-за лордоза, кифоза или сколиоза, а также смещения межпозвоночного диска. Можно предположить развитие следующих патологий:
- аппендицит;
- почечнокаменная болезнь;
- холецистит;
- сальпингит;
- оофорит;
- нефрит;
- ожирение;
- миозит.
Боль в левом части
Если неприятные ощущения локализуются под ребром или около поясницы слева со стороны спины, возможно развитие:
- спленита;
- мочекаменной болезни;
- защемления позвоночника;
- дуоденита.
Боль слева в области подреберья указывает на бронхит, плеврит, межреберную невралгию, патологии сердца. Если болит левый бок со стороны спины снизу, медики предполагают заболевание органов малого таза.
Боль в области поясницы
Поясничный отдел позвоночника – наиболее подвижный участок, подвергающийся большой нагрузке. Из-за этого пять поясничных позвонков чаще всего воспаляются от радикулита, межпозвонковой грыжи и остеохондроза. Чуть реже диагностируются:
- инфекции – туберкулез позвоночника или бруцеллез;
- болезнь Рейтера;
- ревматоидный артрит;
- остеопороз;
- ишиас;
- люмбоишиалгия.
В области поясницы справа
Жгущая и режущая боль чуть выше поясницы появляется при искривлении позвоночника, туберкулезе позвоночника, невралгии, остеомиелите. Болезненность распространяется не только на костные ткани, но и на мышечный корсет.
Тянущая боль сигнализирует о развитии сколиоза, миозита, дегенеративных изменениях в позвонках. Если терапия не приносит результата в течение нескольких месяцев, больного обследуют на предмет злокачественной опухоли.
Острая и резкая боль говорит о необходимости диагностики конкрементов в мочевом или желчном пузыре, воспаления почек или новообразований в них.
В области поясницы слева
Чаще всего левый бок болит снизу после бега или спортивной тренировки. Обычно это проходит через несколько часов. Но если ноющая боль только нарастает, нужно исключить вероятность нарушения кровообращения, сколиоза и остеохондроза. Чаще всего эти диагнозы возникают у людей, которые работают сидя.
Постоянная боль слева во время ходьбы характерна для больных сахарным диабетом, радикулитом. Отличительная особенность – она проходит в состоянии покоя.
Наиболее опасная боль слева между левой лопаткой и поясницей во время инфаркта миокарда. Неприятные ощущения иррадиируют по левой половине туловища, поэтому нужно быстро оказать медицинскую помощь.
Стреляет в левый бок поясницы при язве желудка, однако разница – в характере боли. Боль в этом случае острая, «кинжальная».
Защемление нерва
Ишиас – это сдавливание седалищного нерва без разрушения миелиновой оболочки. Чаще всего ишиас – это последствие остеохондроза. Боль в этом случае отличается острыми и резкими прострелами, которые отдают в нижнюю конечность, крестец, поясницу.
Нерв может ущемиться на поздних сроках беременности из-за изменения центра тяжести. Реже патология вызвана спазмом грушевидной мышцы, стенозом позвоночного канала, инфекцией костной ткани.
Межпозвонковая грыжа
Грыжа – это выпячивание ядра диска после разрушения фиброзного кольца и снижения эластичности диска. Деформация связана с повышенной нагрузкой на позвоночник, недостатком питательных веществ и нарушенным обменом веществ. При малейшей нагрузке и подъеме тяжестей расстояние между позвонками уменьшается, поэтому грыжа выпячивает больше. Боль острая и резкая. Она отдает в ягодицу, руку или ногу, а также сопровождается снижением чувствительности конечностей.
В области лопаток
Парные кости в области ключицы и плечевых костей связывают мышцы спины и плечевой корсет. Боль локализуется под лопатками, между ними, в левой или правой части, между ребер. В зависимости от причины боль в спине в области лопаток может возникать спонтанно, через равный промежуток времени, приступообразно.
Характеристика боли указывает на возможный диагноз:
- Если боль тупая или ноющая, нарастает постепенно, купируется медикаментозно, возможно, развивается язва желудка. В этом случае боль сопровождается диспепсией, изжогой, горечью во рту, тошнотой.
- Если боль ноющая и отдает в плечо, усиливается при движении рукой, развивается лопаточно-реберный синдром. Сопровождается хрустом сустава.
- Если боль невыносимая и усиливается во время вдоха, движения корпусом, кашля или чихания, то это межреберная невралгия.
- Если болит между лопаток, но при этом кружится голова, изменяется артериальное давление, немеют руки, то это остеохондроз.
- Если болит под лопаткой слева, при этом дискомфорт чувствуется в груди и под ключицей, то обострилась стенокардия.
Боли вдоль позвоночника и в спине
Боль по всему позвоночнику или в конкретной точке говорит о том, что зажаты нервные окончания. Обострение случается при искривлении.
Если болит несильно, можно предположить протрузию. По мере нарастания неприятных ощущений протрузия может перерасти в остеохондроз.
Позвоночная боль встречается при миалгии, остеоартрозе, переломе позвонка, спондилезе. При болезни Бехтерева боль постоянная и резкая.
Причины боли ниже поясницы
В основном пояснично-крестцовый отдел подвержен остеохондрозу и спондилоартрозу, но реже поясница и копчик болят из-за смещения межпозвоночных дисков, сколиоза, беременности, эндометрита, вульвита, цервицита, болезни Крона, язвенного колита.
Рекомендации
В некоторых случаях, уделив должное внимание своему здоровью, проблемы со спиной можно предотвратить. Для этого достаточно помнить несколько советов:
- Покажите ребенка остеопату на плановый осмотр, даже при отсутствии жалоб, в возрасте одного месяца, чтобы своевременно выявить и устранить нарушения, сформировавшиеся внутриутробно или в процессе родов.
- Если ребенок упал на копчик, крестец или спину, стоит исключить перелом костей таза или позвоночника, например, с помощью рентгенографии. Затем, при отсутствии перелома, рекомендуется посетить остеопата, чтобы своевременно устранить последствия травмы для организма. В случае перелома, имеет смысл сразу же обратиться к травматологу, а через одну-две недели после травмы обратиться к остеопату, для ускорения заживления и предотвращения последствий травмы для всего организма.
- Во время активного роста ребенка важно уделять должное внимание состоянию спины и осанки. Регулярно проходите профилактические осмотры у ортопеда и остеопата.
- Женщинам во время беременности рекомендуется посетить остеопата (оптимально, в начале второго триместра), чтобы предотвратить обострение хронических заболеваний на поздних сроках, а также профилактики нарушения родовой деятельности.
- После родов не стоит пренебрегать занятиями лечебной физической культурой. Это поможет организму быстрее восстановиться после беременности и снизить риск возможных осложнений.
Вам понравилась статья? Добавьте сайт в Закладки браузера
Симптомы, которые сопровождают болевой синдром в спине
Клиническая картина спинальной боли зависит от локализации:
| Шейный отдел позвоночника | Грудной отдел позвоночника | Поясничный отдел позвоночника |
| Головные боли и головокружения | Жжение в груди | Изменение количества мочеиспусканий |
| Онемение и слабость рук вплоть до кончиков пальцев | Сложность вдоха/выдоха | Онемение и слабость нижних конечностей, в том числе ягодиц и пальцев ног |
| Скачки артериального давления | Ощущение скованности в груди | Низкая чувствительность при опорожнении кишечника |
| Мушки и вспышки в глазах | Боль между лопаток и под ними | Эректильная дисфункция и снижение либидо |
Боли, возникающие после механических травм
Чаще всего к таким негативным последствиям приводят чрезмерные физические нагрузки. Если человек ведет сидячий образ жизни, не занимается физкультурой, то мышечная система со временем деградирует. Организм устроен таким образом, что он поддерживает только те органы и системы, которые необходимы для его функционирования на данном этапе, все ненужное постепенно деградирует. Таким способом природа стремится минимизировать энергетические потери на содержание рудиментарных органов.
Последствия малоподвижного образа жизни
Малоподвижный способ жизни сигнализирует центральной нервной системе, что нет надобности снабжать питательными веществами большой объем мышечной массы, в том числе и мышц позвоночника. Они уменьшаются в объеме, в них замедляются окислительные и восстановительные процессы, ухудшаются показатели кровотока и естественных химических реакций. В таком состоянии мышечная система позвоночника с трудом справляется даже с обычными нагрузками, а любые превышения становятся причиной различных травм.
- Разрыв мышечных тканей. Может быть обширным или незначительным. Появляются боли, которые исчезают после восстановления тканей.
- Повреждения позвонков или межпозвонковых дисков. Мышцы в нормальном состоянии берут большую часть нагрузки на себя, если они ослаблены, то все усилия передаются позвоночнику. В результате появляются механические повреждения позвоночника, раздражаются нервные пучки и окончания, болевые сигналы передаются в головной мозг.
Межпозвоночный диск
Еще одна группа механических повреждений – травмирование в результате падений, автомобильных аварий или иных чрезвычайных происшествий. Часто бывают случаи, когда позвоночник посредине спины болит после резкого поворота туловища, глубокого наклона или иного слишком амплитудного движения. Эти проблемы имеют не только обыкновенные пациенты, но и профессиональные спортсмены, не соблюдающие рекомендованные режимы тренировки.
Признаки травмы позвоночника
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Обычно за несколько дней боль утихает. Если дискомфорт только нарастает, боль интенсивная, то нужна медицинская помощь.
Вызвать бригаду медиков или обратиться в клинику самостоятельно стоит в следующих случаях:
- недавно произошла травма позвоночника или ушиб спины;
- не удается найти удобное положение тела, при котором становится лучше;
- ночью состояние ухудшается;
- больному меньше 20 лет или он старше 55 лет;
- больного лихорадит;
- нарастает неврологическая симптоматика – конечности немеют, покалывают, слабеют;
- изменилась походка;
- чувствуются прострелы в голень;
- кортикостероиды и нестероидные противовоспалительные средства не облегчают боль;
- конечности немеют, покалывают, слабеют.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология. - Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Болят мышцы спины вдоль позвоночника
Хорошо развитые мышцы спины — признак здорового позвоночника, так как мышечный корсет снимает часть нагрузок и дополнительно стабилизирует позвоночник. При хронических болезнях позвоночника на мышцы приходятся избыточные нагрузки, противостоять которым слабые и атрофированные мышцы не способны. В результате возникает мышечный спазм, а из-за нарушения обмена веществ в мышцах и боли. Данное состояние называют миофасциальным синдромом, который характерен для остеохондроза позвоночника, грыж и протрузий межпозвонковых дисков.
Послеоперационные боли
Операции на позвоночнике как правило сопровождаются обширной травмой — для стабилизации и восстановления целостности позвонков врачи могут прибегать к установке металлических конструкций, ввинчивать в позвонки винты и убирать нежизнеспособные ткани. Боль в таком случае обусловлена не только самой болезнью, но и перенесенной операцией. При правильной реабилитации и послеоперационном уходе боли постепенно пройдут. Однако если в послеоперационном периоде пренебречь указаниями врачей и игнорировать обязательные упражнения, боль может принять хронический характер.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки. Только важно не перегревать больное место.
Что еще помогает?
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
Медицина против боли: методы врачебного вмешательства
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяжелые сумки. Лучше распределять покупки равномерно на два пакета.
- Не носить сумку через плечо. Полезнее для спины – рюкзак с двумя лямками.
- Маленького ребенка нужно носить с прямой спиной, не прогибаться назад. Совсем малыша лучше всего носить на груди в специальном слинге, а чуть подросшего – сзади.
- При переносе тяжелых предметов не наклоняться и не поворачиваться корпусом.
- Не наклоняться при уборке – использовать удлинитель для ручки пылесоса и швабру (не мыть полы одной только тряпкой, стоя на коленях).
- Чаще употреблять в пищу виноград, яблоки, клубнику, грушу, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следить за балансом магния и калия в рационе. Употреблять орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключить вредные привычки – алкоголь и курение.
- Заниматься плаванием, бегом (но только с амортизирующими стельками и в специальной спортивной обуви), ходить на лыжах.
Обязательно посещайте врачей для профилактических осмотров, чтобы не допустить ухудшения ситуации при наличии болезни и вовремя начать лечение.