Автор:
- Стригунов Андрей Алексеевич врач – уролог
4.64 (Проголосовало: 14)
- С чем проводить дифференциальную диагностику?
- Медикаментозное лечение
Аденома простаты (в настоящее время используется термин «гиперплазия простаты») — увеличение простаты за счет разрастания преимущественно клеток из ее транзиторной зоны.
Данное заболевание является наиболее встречаемым у мужчин старшего возраста. В группе риска мужчины после 50 лет. И с возрастом количество пациентов с данной проблемой только увеличивается. К 80 годам практически 90% мужчин имеют симптомы этого заболевания.
Что приводит к гиперплазии простаты?
До сих пор точные причины данного заболевания не известны. Нет четкой взаимосвязи между возникновением аденомы простаты и чрезмерно высокой или низкой половой активностью, злоупотреблением алкоголем и курением. Основную роль отводят нарушению баланса уровня андрогенов и эстрогенов.
С возрастом на фоне гормонального дисбаланса в центральной зоне простаты разрастаются парауретральные железы. Гистологически (под микроскопом) может увеличиваться количество не только самих желез, но и соединительной ткани, поэтому гистологи выделяют железистую, стромальную и железисто-стромальную формы аденомы простаты. Макроскопически в предстательной железе образуется узелок (или множество узелков), который растет и постепенно деформирует не только саму предстательную железу, но и сдавливает уретру. При этом от количества узлов и их направления роста в простате формируются средняя и боковые доли. Поэтому основным симптомом заболевания является в первую очередь ухудшение качества мочеиспускания. Сама по себе гиперплазия простаты – доброкачественный процесс. Она не метастазирует, не прорастает в другие органы, как рак простаты. Однако, так или иначе, риск перерождения клеток внутри нее в злокачественные существует. Поэтому необходимо контролировать уровень ПСА и обязательно регулярно обследоваться у уролога.
Причины появления гиперплазии
Главная причина возникновения аденомы предстательной железы кроется в нарушении функции яичек и перестройки гормонального фона организма в силу возрастных изменений, появляющихся после 45 лет. Чем старше становится человек, тем сильнее проявляются нарушения метаболизма тестостерона и тем больше эстрогенов становится в крови.
Кроме гормональных изменений на появление гиперплазии предстательной железы может повлиять и ряд других факторов. К ним можно отнести:
- наследственная предрасположенность
- пассивный образ жизни;
- курение;
- лишний вес.
Процесс развития гиперплазии предстательной железы может протекать на протяжении десятков лет. Вначале узелки носят микроскопический размер и растут очень медленно, а симптоматика может проявиться только в случае достижения узелками значительных размеров. На ранних стадиях узловая гиперплазия может диагностироваться только с помощью проведения УЗИ. Важно помнить, чем раньше будет выявлено заболевание, тем благоприятнее прогноз лечения.
Какова клиническая картина?
Все симптомы при данном заболевании принято называть симптомами нижних мочевых путей (СНМП) и подразделять на симптомы накопления и симптомы опорожнения.
Симптомы накопления:
- Ургентные (неотложные) позывы к мочеиспусканию;
- Учащенное мочеиспускание в ночное время (ноктурия);
- Учащенное мочеиспускание в дневное время (полиурия);
Симптомы опорожнения:
- Вялая струя мочи;
- Задержка при начале мочеиспускания;
- Необходимость напряжения мышц передней брюшной стенки для начала мочеиспускания;
- Прерывистое мочеиспускание («мочеиспускание в несколько заходов»);
- Ощущение неполного опорожнения мочевого пузыря.
Препятствие нормальному оттоку мочи ведет к перенапряжению мышцы мочевого пузыря, которая участвует в изгнании мочи (детрузор). Это приводит сначала к его гипертрофии (утолщении мышечного слоя), затем, когда его возможности «иссякают», пузырь перестает адекватно изгонять мочу и со временем его стенка может стать тонкой, как «папирусная бумага».
По типу роста различают:
- Внутрипузырную форму (опухоль растет в сторону мочевого пузыря).
- Ретротригональную форму при которой опухоль расположена под треугольником мочевого пузыря.
- Подпузырную форму (опухоль растет в сторону прямой кишки).
На выраженность той или иной симптоматики большую роль оказывает именно тип роста аденомы, а не ее размер. Также при наличии аденомы и практически бессимптомном ее течении, погрешности в питании (злоупотребление острым и алкоголем), переохлаждение или чрезмерный перегрев может спровоцировать резкое ухудшение симптоматики, вплоть до острой задержки мочеиспускания.
Стадии развития
Условно различают три стадии проявлений при аденоме простаты. Основными критериями является объём простаты и наличие « остаточной мочи» — того количества, которое остаётся в мочевом пузыре после полного мочеиспускания (определяется по УЗИ).
Симптомы заболевания группируются по Международному индексу симптомов заболеваний простаты (IPSS), представленной в баллах:
- незначительные симптомы — 0–7 баллов;
- умеренные — 8–19 баллов;
- выраженные — 20–35 баллов
В I стадии — объём железы 30-40 см3, остаточная моча незначительна, до 40 мл.
Во II стадии — объём железы достигает 40-60 см3, остаточная моча может составлять до 100 мл.
В III стадии — объём железы очень большой, 60-80 см3 и более, остаточная моча достигает объёма более одного литра. В этой стадии развивается парадоксальная ишурия, когда через очень слабый наружный сфинктер, моча произвольно подтекает из перерастянутого мочевого пузыря.
Следует понимать, что не всегда стадия аденомы простаты зависит от размеров предстательной железы, большое значение имеет расположение железы, по отношению к зоне мочеиспускательного канала, а также время запущенности процесса.
Какие стадии заболевания выделяют при аденоме простаты?
Первая стадия
К сожалению, только небольшой процент мужчин обращаются к урологу на начальной стадии заболевания. Вялая струя при мочеиспускании, особенно с утра, частые походы в туалет в ночное время – мужчины воспринимают как естественный процесс старения и стараются «жить с этим». Благодаря большим компенсаторным возможностям детрузора (мышца, которая участвует в изгнании мочи из мочевого пузыря), мочевой пузырь практически полностью опорожняется. Функция почек, как правило, не страдает.
Вторая стадия
При исчерпании компенсаторных возможностей, мочевой пузырь перестает полноценно опорожняться. Его стенка становится гипертрофированной (утолщенной), возможно образование дивертикулов («грыжи мочевого пузыря»).
При этом мужчины ощущают неполное опорожнение мочевого пузыря. Частота походов в туалет увеличивается и в дневное время. Часто в утренние часы больным приходится мочиться в 2-3 приема. Струя мочи становится отвесной, прерывается каплями, больной вынужден тужиться, что может привести к образованию грыжи или выпадению прямой кишки. При гипертрофии стенки пузыря образуется грубая складчатость, препятствующая притоку мочи из верхних мочевыводящих путей, из-за чего она застаивается в мочеточниках и почках. Постепенно наступает истончение, атония мышечных волокон детрузора. Свободная от мышечных волокон часть стенки мочевого пузыря вытягивается, образуя мешки — ложные дивертикулы мочевого пузыря. Остаточная моча составляет 100-200 мл, а иногда до литра и более. Развиваются признаки нарушения функции почек: сухость во рту, повышенная жажда и др.
Третья стадия
Количество остаточной мочи значительно увеличится. Мочевой пузырь сильно расширяется. Пациент жалуется на прерывистое мочеиспускание, чаще крайне малыми порциями. Выраженное утолщение стенки мочевого пузыря деформирует устья мочеточников, нарушая тем самым адекватный отток мочи из почек. Также большой объем остаточной мочи способствует развитию очага хронической инфекции.
На данной стадии крайне высокий риск развития острой задержки мочи, которая требует немедленного оказания квалифицированной медицинской помощи. Ведь нарушенный отток мочи из организма отравляет его и может привести к смерти пациента.
Причины хронического простатита
Причины хронического простатита самые разные. Изо всего многообразия негативных факторов, влияющих на здоровье мужчины, сложно вычленить именно те, которые спровоцировали развитие заболевание. Часто это комплекс ситуаций и обстоятельств, сопутствующих жизни мужчины.
Основными причинами хронического абактериального простатита являются следующие:
- дизритмия (нерегулярность) половых актов;
- гиподинамия, которая характерна для людей с лишним весом;
- переохлаждения;
- интрапростатический рефлюкс;
- длительные стрессовые состояния;
- вредные привычки;
- преобладание в рационе питания пищи, изобилующей жиром;
- хроническое переутомление;
- негативное воздействие на организм на вредных производствах.
Хронический простатит бактериального типа – результат не полностью вылеченного бактериального простатита. Либо мужчина проигнорировал недомогания и не обращался за помощью к урологу. Поэтому лечение не проводилось.
Хронический простатит абактериального типа развивается по причине воздействия инфекционных агентов на фоне снижения иммунитета. Как правило, у таких пациентов диагностируют заболевания эндокринной системы.
Факторами, провоцирующими развитие хронического бактериального простатита, являются:
- хирургические операции на простате (если перед операцией не проводилась антибактериальная терапия);
- отказ от использования средств контрацепции;
- отсутствие привычки содержать свое тело в чистоте.
Возможные осложнения
Самолечение, игнорирование ранних симптомов заболевания, пренебрежение рекомендациями врача – ведут не только к ухудшению качества жизни, но и могут значительно повлиять на функции множества систем организма.
- Острая задержка мочи возможна и в I и II стадии заболевания. Чаще всего, она провоцируется «перенакоплением» мочи в мочевом пузыре (когда он уже не в силах адекватно сокращаться), чрезмерным переохлаждением или перегревом, погрешностями в диете (алкоголь, острое).
- Дивертикулы мочевого пузыря, гидронефроз (расширение чашечно-лоханочной системы почки, что ведёт к прогрессированию почечной недостаточности).
- Гематурия (примесь крови в моче) обусловлена повреждением варикозно-расширенных вен в области шейки мочевого пузыря (встречается у 20-30% пациентов).
- Камни мочевого пузыря образуются в результате постоянного большого количества остаточной мочи.
Что такое хронический простатит
В МКБ-10 (международной классификации болезней, 10 пересмотр) такого заболевания, как «хронический простатит», нет. Отсутствует и единая, общепринятая характеристика этой патологии. В урологический практике принято пользоваться классификацией, разработанной AHI (американским институтом здоровья). В ней, определены категории заболеваний простаты. К тем, которые можно охарактеризовать, как «хронические», относят:
- хронический бактериальный простатит;
- хронический абактериальный простатит.
Для постановки этих диагнозов требуется наличие следующей симптоматики: длительные (не менее 3-х месяцев) боли в области промежности. Таким образом, хроническим простатитом можно назвать длительный воспалительный процесс, следствием которого являются изменения в структуре предстательной железы и ее дисфункция. Но к таким печальным результатам приводят и другие заболевания простаты. Поэтому диагностика хронического простатита затруднена.
Как диагностировать?
Беседа с пациентом, включая заполнения специальных опросников:
- IPSS (InternationalProstaticSymptomScore — Международная шкала оценки простатических симптомов);
- QoL – оценка качества жизни;
- МИЭФ 5 – Международный индекс эректильной функции;
- Пальцевое ректальное исследование: у пациентов с гиперплазией простаты она обычно увеличена, со сглаженной продольной бороздкой, эластической или плотноэластической консистенции, безболезненная;
- Анализ крови на ПСА, с целью ранней диагностики рака предстательной железы;
- Трансректальное ультразвуковоеисследование (ТРУЗИ) простаты позволяет оценить размеры, объем железы, наличие «подозрительных» очагов;
- УЗИ мочевого пузыря позволяет оценить толщину стенок, наличие камней мочевого пузыря, опухолей, измерить объем остаточной мочи после мочеиспускания;
- Общий анализ мочи и посев мочи необходимы для определения наличия патогенной микрофлоры при неполноценном опорожнении мочевого пузыря;
- Урофлоуметрия оценивает скорость мочеиспускания.
С чем проводить дифференциальную диагностику?
В первую очередь при диагностике аденомы простаты необходимо исключить рак простаты. Для этого необходимо выполнить пальцевое ректальное исследование, анализ крови на ПСА, ТРУЗИ простаты. Также необходимо исключить простатит, стриктуру уретры, склероз шейки мочевого пузыря, гиперактивный мочевой пузырь. Для исключения данных заболеваний иногда необходимо выполнить ряд обследований (уретрограмму, комплексное уродинамическое исследование).
Прогноз лечения
Полностью вылечить хронический простатит удается немногим мужчинам. Воспаление простаты часто переходит в стадию длительной ремиссии. Но при возникновении условий для активизации патологии происходит рецидив. Обострение начинается с возникновения болевых ощущений в простате. Нередко к ним присоединяются нарушения мочеиспускания. При первых симптомах рецидива необходимо обратиться за помощью к специалисту.
Больным рекомендовано регулярное посещение уролога, не реже 1 раза в полгода. С той же частотой проводят исследования состояния простаты, сдают анализ на ПСА. При систематическом отслеживании состояния железы, можно своевременно выявить процессы, провоцирующие рецидив заболевания. Но даже при длительной ремиссии нет гарантии, что она не будет нарушена.
Больному необходимо соблюдать рекомендации по предотвращению обострений заболевания. Рекомендуется сбалансировать рацион питания, исключив из него жирную и острую пищу. Прием фитопрепаратов и средств народной медицины должен быть согласован с лечащим врачом. При таком подходе можно минимизировать риск обострения хронического простатита.
Как лечить данное заболевание?
Лечение аденомы предстательной железы разделяется на две большие группы – хирургическое и консервативное (лекарственными препаратами).
Вне зависимости от размеров аденомы, при наличии хороших результатов (маленький объем остаточной мочи, высокая скорость мочеиспускания, отсутствие жалоб на мочеиспускание) возможна длительная медикаментозная терапия.
Медикаментозное лечение
К основным лекарственным препаратам, назначаемым для лечения аденомы простаты, относят:
- Альфа-адреноблокаторы — расслабляя мышечный компонент простаты и уретры, уменьшают симптоматику, но не влияют на объем простаты. Однако эти препараты могут снижать артериальное давление и вызывать ретроградную эякуляцию («сухой оргазм»).
- Ингибиторы 5 aльфа-редуктазы – блокируя данный фермент, предотвращают переход тестостерона в его более активную форму (дегидротестостерон), который оказывает влияние на рост аденомы. Данный препарат применяется при объеме простаты от 40 до 80 см3. Однако, данная группа препаратов снижает либидо (половое влечение).
- Наиболее часто назначают комбинированную терапию aльфа-адреноблокаторы + ингибиторы 5 aльфа-редуктазы.
- Растительные препараты, чаще производные растений из семейства «Пальмы». Механизм данных препаратов схож с группой ингибиторов 5 альфа-редуктазы.
Хирургическое лечение
Проводится при неэффективности консервативной терапии или ее непереносимости.
Показанием к оперативному лечению являются:
- Острая или хроническая задержка мочи;
- Гематурия (наличие крови в моче);
- Камни мочевого пузыря;
- Гидронефротическая трансформация почек (при большом количестве остаточной мочи и нарушенном оттоке мочи из почек);
- Большой дивертикул мочевого пузыря;
- Прогрессирующая почечная недостаточность.
В настоящее время золотым стандартом лечения аденомы простаты являются эндоскопические методы лечения:
- Трансуретральная резекция предстательной железы (ТУРП). В отличии от эндоскопической энуклеации данная операция показана при объеме простаты до 80 см3.
- Трансуретральная эндоскопическая энуклеация гиперплазии простаты. Выполнение данной операции возможно с помощью тулиевого, гольмиевого лазеров (лазерная вапоризация аденомы простаты), биполярной электроэнергии. Выполнение эндоскопической энуклеации возможно при любом объеме простаты. Также возможна одномоментная цистолитотрипсия (дробление камней в мочевом пузыре). Весь период госпитализации занимает в среднем 3 дня.
- При больших размерах аденомы простаты возможно выполнение открытой/лапароскопической аденомэктомии. Однако данные операции, хотя и имеют хорошие послеоперационные результаты, уступают эндоскопическим методам в скорости послеоперационной реабилитации.
Доброкачественная гиперплазия (аденома) предстательной железы
Авторы:
- д.м.н., профессор И.А. Абоян
- к.м.н. С.В. Павлов
- к.м.н. Д.А. Ромоданов
- А.Н. Толмачев
Изложенная здесь информация касается одного из самых распространенных заболеваний у мужчин — аденомы простаты. По поводу этого заболевания к урологам ежегодно обращается более 1,5 миллионов мужчин в России.
Мы считаем, что знакомство с этой информацией позволит Вам и Вашим родственникам лучше разобраться в болезни и своем состоянии.
Если у Вас аденома предстательной железы…
В обычной жизни вопрос о предстательной железе в разговорах не возникает, поэтому Вы можете иметь очень мало сведений об этом внутреннем органе. Как и большинство мужчин, Вы можете почувствовать необходимость узнать о ней только в том случае, если процесс мочеиспускания у Вас изменился или ес-ли Вы узнали, что у мужчин старше 40 лет большая вероятность возникновения «проблем с простатой».
Есть две веские причины получить информацию о Вашей простате и ее заболеваниях:
- «Проблемы с простатой» могут вызывать неприятные симптомы, они не обязательно сопровождают старение. При нормальном диагностировании и лечении большинство таких симптомов могут быть устранены.
- Рак простаты, который поддается лечению при раннем обнаружении, не вы-зывает симптомов на ранней стадии болезни. Ранний рак простаты может быть обнаружен только при регулярном обследовании простаты.
Мы хотим осветить определенное заболевание простаты: незлокачественное увеличение простаты, называемое АДЕНОМОЙ или доброкачественной гипер-плазией простаты (ДГП), которая начинает развиваться после 40 лет. Если Вы находитесь в этой возрастной группе, то эта информация поможет Вам.
Что такое простата?
Простата представляет собой железу мужской репродуктивной системы. Она расположена перед прямой кишкой, под мочевым пузырем и окружает мочеиспускательный канал (уретру). Простата мала по величине, весом около 28г. и по размеру и по форме напоминает грецкий орех.
Что такое ДГП?
ДГП — это доброкачественная опухоль которая поражает прежде всего лежащую глубоко внутри часть простаты, через которую проходит уретра. Развитие ДГП приводит к сдавливанию уретры и расстройствам мочеиспускания.
Важно отметить, что ДГП не является раком и не ведет к раку, хотя у мужчин может быть как ДГП, так и рак простаты.
Что такое рак простаты?
Рак простаты – это злокачественная опухоль (как правило, аденокарцинома), развивающаяся из ткани желез простаты, которая, как и другие злокачественные опухоли, имеет тенденцию к метастазированию (распространению по организму).
В каком возрасте и как часто встречается рак простаты?
До возраста 40-45лет рак простаты встречается крайне редко. В возрасте старше 50 лет в среднем 17% мужчин (каждый шестой-седьмой) могут иметь рак простаты. И чем старше мужчина становится, тем больше существует вероятность заболеть раком простаты; составляющая в возрасте 70 лет – 30-40%.
Каковы симптомы ДГП?
У многих мужчин это заболевание может не иметь значительных проявлений. Аденома прежде всего воздействует на уретру, затем — на мочевой пузырь. Когда она начинает мешать мочеиспусканию, появляются симптомы раздражения и затруднения.
Симптомы затруднения:
- слабая струя;
- затруднено начало мочеиспускания;
- прерывистость струи;
- затруднено прекращение мочеиспускания;
- «капание» после мочеиспускания;
- ощущение неполного опорожнения пузыря;
- задержка мочи, т.е. полная неспособность мочиться.
Симптомы раздражения:
- частое мочеиспускание;
- острая потребность в мочеиспускании, неспособность его отсрочить;
- частое прерывание ночного сна для мочеиспускания;
В начале заболевания симптомы слабые, так как мощные мышцы мочевого пузыря способны усилить сокращения, чтобы вытолкнуть мочу. Это компенсирует сужение уретры.
Постепенно эффективность этих усилий снижается и возникают ощутимые затруднения. Со временем мускулатура мочевого пузыря гипертрофируется, то есть становится больше, а тонус мышц заметно возрастает. Тогда начинают проявляться симптомы раздражения. Уменьшается вместимость моче-вого пузыря. Когда давление простаты на уретру превосходит компенсатор-ное усилие мышц мочевого пузыря, полностью опорожнить его не удается. Это сопровождается ситуациями, требующими лечение.
Как диагностируется ДГП?
В первую очередь Вам необходимо обратиться к врачу специалисту – урологу и рассказать об истории Вашей болезни и особенностях Вашего мочеиспускания. В обследование обязательно входят прощупывание простаты через прямую кишку, исследование PSA крови – это специальный анализ, позволяющий предположить наличие рака простаты, ультразвуковое исследование предстательной железы как накожное, так и через прямую кишку, урофлоуметрию – аппаратное определение особенностей и характера Вашего мочеиспускания. После выполнения данных исследований врач может сделать заключение о Вашей болезни и необходимости лечения.
Какие исследования проводятся при подозрении на рак простаты?
При наличии подозрения на рак простаты Вам может быть предложено выполнение трансректального ультразвукового исследования простаты (ТРУЗИ) и биопсии простаты.
Что делать, если биопсия простаты не выявила у Вас рак, а ПСА продолжает оставаться высоким?
В этом случае Вам потребуется выполнение повторной биопсии, как правило, не раньше, чем через 3 месяца. К сожалению, биопсия простаты не в состоянии выявить в ста процентах случаев небольшую по размеру опухоль. Повторная биопсия существенно повышает вероятность выявления имеющейся опухоли.
Когда следует лечить ДГП?
ДГП требует лечения, если симптомы проявления болезни являются тя-желыми, причиняющими беспокойство или если серьезно нарушена функция мочевого тракта. Если у Вас ДГП, но симптомы не являются беспокоящими, Вы вместе с вашим врачом можете принять программу «ожидание с наблюдением», при которой Вы проходите обследование один или несколько раз в год, чтобы убедиться, что ДГП не дает осложнений.
Лечение
Какое Вам необходимо лечение – решит только врач-уролог. Лечение ДГП может быть консервативное, т.е. медикаментозное, либо при помощи операции – открытой хирургической или трансуретральной эндоскопической.
Медикаментозное лечение доброкачественной гиперплазии (аденомы) простаты
Медикаментозная терапия занимает важнейшее место в лечении ДГП и базируется на результатах новейших исследований патогенеза заболевания и механизмов действия лекарственных препаратов. В настоящее время не су-ществует четких общепринятых показаний для выбора того или иного вида ле-карственных препаратов.
На этапе обследования пациента необходимо ответить на следующие вопросы:
- можно ли пациенту проводить лекарственную терапию или у него имеются показания к операции?
- каково состояние сердечно-сосудистой системы пациента и насколько велик риск при оперативном лечении?
- согласен ли пациент на операцию?
- какова выраженность симптомов ДГП?
- какой уровень PSA и нет ли признаков рака предстательной железы?
Ответы на эти вопросы, полученные в ходе подробного урологического обследования, позволяют решить вопрос о возможности и эффективности медикаментозной терапии.
На этапе медикаментозного лечения важно определить (согласовать с пациентами) срок предстоящего медикаментозного лечения, это может быть:
- длительное (многомесячное, иногда пожизненное) применение лекарственных средств для уменьшения симптомов болезни и улучшения качества жизни.
- ограниченный во времени курс лечения, проводимый для обеспечения лучшего качества жизни при подготовке пациента к хирургическому лечению.
1. Блокаторы α-адренорецепторов.
ОМНИК (капсулы) – первый оригинальный простат-селективные блока-тор α1А-рецепторов простаты и мочевого пузыря. Препарат характеризуется высокой безопасностью, применяется 1 раз в сутки, лечебный эффект наступает быстро после приема первой капсулы.
В настоящее время существует инновационная лекарственная форма Омника – ОМНИК ОКАС – это таблетки с контролируемым высвобождением активного вещества. Они создают постоянную терапевтическую концентрацию в течение суток, что обеспечивает пациенту спокойный сон и дает больше сил для активного дня. Лекарственная форма ОКАС не имеет аналогов.
Другие α-блокаторы: Дальфаз, Дальфаз 10 мг СР, Кардура, Сетегис.
На фоне лечения у пациентов отмечается увеличение скорости мочеиспускания, снижение количества остаточной мочи, уменьшение частоты мочеиспусканий в ночное время — во время сна.
2. Ингибиторы 5-α-редуктазы.
- Аводарт применяется по 1 таблетке 1 раз в сутки. Оценивать эффективность Аводарта можно не ранее чем через 6 месяцев, Аводарт является одним из редких препаратов, которые вызывают обратное развитие ДГП, приводят к ее уменьшению:
- Проскар.
3. Препараты растительного происхождения.
Лекарства растительного происхождения могут применяться в урологической практике в качестве профилактических средств у пациентов с начальной стадией ДГП, как альтернатива длительному динамическому наблюде-нию.
Необходимо отметить высокую эффективность комбинации Омника и Аводарта – улучшения качества жизни пациента и уменьшение объема ДГП.
Эффективность того или иного препарата не всегда зависит от размеров ДГП. Никогда не нужно назначать лекарство самому себе, только после обследования у уролога пациенту может быть назначен тот или иной препарат, индивидуально подобрана доза препарата.
Как готовится к операции?
Перед операцией все пациенты должны пройти комплексное обследование, включающее не только специальные урологические исследования, но и анализы крови и мочи, электрокардиограмму, флюорограмму, осмотр кардиолога, терапевта, анестезиолога, и часто, по необходимости, хирурга, гастроэнтеролога, невролога, психотерапевта. По результатам обследования и данным осмотра ане-стезиолог определяет вид анестезии – эпидуральная («укол в спину») или общий наркоз.
Вечером накануне операции выполняется очистительная клизма и проводится бритье волос ниже пупка. С позднего вечера накануне операции, а особенно утром, нельзя есть и пить.
Какие бывают операции при лечении аденомы простаты?
Целью любой операции при аденоме простаты является удалении избыточ-ной ткани, которая сужает просвет мочеиспускательного канала, препятствуя нормальному мочеиспусканию. То есть, речь идет не об удалении всей простаты, а только той ткани, которая сдавливает уретру.
Для хирургического лечения аденомы предстательной железы существуют две основные операции:
- Трансуретральная резекция простаты (ТУР);
- Аденомэктомия.
В чем различие между операциями?
- Трансуретральная резекция простаты.
ТУР простаты (или эндоскопическая резекция простаты) – высокотехнологическое вмешательство. Во время операции пациент лежит на спине с разве-денными и согнутыми в коленях ногами. Через наружное отверстие мочеис-пускательного канала врач вводит в мочевой пузырь специальный инструмент — резектоскоп.
Все манипуляции выполняются под контролем зрения. При помощи резектоскопа производится удаление кусочков ткани предстательной железы и коагуляция (прижигание) кровоточащих сосудов.
Полученная ткань направляется на гистологическое исследование. В конце операции в мочевой пузырь через мочеиспускательный канал устанавливается катетер.
При этом виде операции отсутствует разрез снаружи. Следует подчеркнуть, что ТУР простаты – это одна из самых сложных и ювелирных операции в трансуретральной хирургии. Количество ткани, удаляемой во время операции, определяется врачом-урологом, выполняющим операцию, а его решение зави-сит от многих факторов – размеры аденомы, выраженность симптомов болезни, возраст пациента, наличие и выявление сопутствующих заболеваний и т.д.
- Чрезпузырная аденомэктомия.
Аденомэтомия – это открытая операция, во время которой между пупком и лобком производится разрез кожи передней брюшной стенки, подкожно-жировой клетчатки, мышц и передней стенки мочевого пузыря, после чего при помощи пальца врач удаляет аденому простаты. В мочевой пузырь через мочеиспускательный канал устанавливается катетер и дополнительная дренажная трубочка (цистостомическая трубка), которая выводится наружу через операционную рану.
Как протекает послеоперационный период?
Сразу после операции Вам будет установлена система непрерывного промывания мочевого пузыря (специальным раствором или фурацилином), промывная жидкость поступает по одному из внутренних каналов катетера в мочевой пузырь и выделяется по другому каналу или цистостомической трубке наружу в мочеприемник вместе с мелкими сгустками крови. Длитель-ность функционирования такой системы определяется врачом и может составлять от нескольких часов до 2-3 дней.
Не исключено, что в ближайшее время после операции у Вас появится ощущение, что Вам сильно хочется мочиться — это связано с наличием катетера в мочевом пузыре, баллончик которого может раздражать шейку мочевого пузыря.
Через 1,5-2часа после операции при отсутствии тошноты Вам можно пить (небольшими порциями; до вечера разрешается выпить примерно 200-300мл негазированной воды). Возобновить прием пищи лучше на следующее утро.
После операции избегайте употребления соленых, жареных, копченых продуктов, старайтесь пить не менее 2000мл жидкости в сутки (вода, чай, морс, сок и т.п.). В любом случае режим питания и приема жидкости лучше уточнить у Вашего лечащего врача.
Антибактериальная терапия продолжается обычно до 2-3 месяцев – это зависит от характера заболевания и особенностей заживления тканей.
После ТУР простаты удаление уретрального катера проводится через 2-4 дня. После аденомэтомии — через 7-10 дней, если мочевой пузырь был зашит «наглухо». Если же врач во время операции принял решение установить до-полнительную дренажную трубку, то катетер из мочеиспускательного канала удаляется на 2-3 сутки, а цистостомическая трубка – через 15-20 суток со дня операции.
После удаления катетера моча может быть как светлая, так с примесью крови. Вы можете мочиться часто, небольшими порциями, ощущать жжение и резь в уретре и промежности при мочеиспускании, сильные позывы к мочеиспусканию. Указанные явления обусловлены перенесенной операцией и обычно проходят в течение 6-8 недель. Для уменьшения выраженности и продолжительности неприятных ощущений при мочеиспускании хорошо по-могает прием блокаторов α-адренорецепторов.
Эпизоды появления примеси крови после ТУР простаты могут сохра-няться до трех недель, когда пациент, как правило, уже находиться дома. В та-ком случае Вам следует увеличить объем употребляемой жидкости и избегать тяжелой физической нагрузки, а если Вам кажется, что кровотечение носит угрожающий характер, необходимо немедленно связаться с лечащим врачом или обратиться в стационар.
Заключение от врача–патоморфолога о результатах микроскопического исследования удаленной во время операции ткани можно ожидать через 7-10 дней (в зависимости от того, где выполняется гистологическое исследование). Узнать гистологическое заключение и окончательный диагноз Вы обяза-тельно должны у вашего лечащего врача.
Осложнения после операции.
Любая операция и наркоз всегда сопряжены с определенным риском ос-ложнений, в том числе опасных для жизни, что связанно с Вашим заболеванием, возрастом, индивидуальными особенностями и возможными реакциями организма, которые не всегда можно предусмотреть.
Среди осложнений возможны:
- Кровотечение во время операции или в ближайшем послеоперационном периоде, что может потребовать переливания крови или проведения повторной операции;
- При ТУР возможно повреждение стенки мочевого пузыря, что может потребовать выполнение открытой операции;
- Обострение мочевой инфекции – воспаления простаты, яичек, почек;
- Развития, спустя 1,5-2 месяца, сужения (стриктуры) мочеиспускательного канала;
После операции обязательно выполняется гистологическое исследование всех удаленных во время операции тканей.
Обнаружение среди удаленной ткани раковых клеток возможно даже при нормальном значении ПСА и отрицательном результате биопсии простаты.
Вам обязательно необходимо получить у Вашего врача результаты гистологического анализа и при необходимости продолжить лечение.
После операции, не позднее чем через 3 месяца, мы рекомендуем пройти контрольное обследование, включающее общий анализ мочи, урофлоуметрию, УЗИ с определением остаточной мочи, анализа крови на ПСА.
Заключение.
Доброкачественная гиперплазия (аденома) простаты, к сожалению, неизбеж-ное заболевание для мужчин, но нельзя отчаиваться и принимать болезнь как должное. Своевременное регулярное обследование, вовремя установленный диагноз, позволяет если не предотвратить болезнь, то либо вылечить ее, либо, проводя лечение, обеспечить мужчине достойное качество жизни.
Формы ДГПЖ
Узловая форма аденомы простаты
- говорит о том, что изменения тканей предстательной железы представлены в виде узлов.
Диффузная форма
- подразумевает, что процесс равномерно распределён по всей предстательной железе.
Очаговая гиперплазия простаты
- может означать, что процесс локализован на определённом участке,
Гиперплазия переходных зон предстательной железы
- свидетельствует о смещении акцентов на переходные участки разных долей к участку верхнего отдела мочеиспускательного канала.
«Народная“ медицина
Многие пациенты с аденомой простаты используют в целях терапии препараты из растительного сырья. Некоторый эффект растительные препараты, без сомнения, оказывают, однако широких клинических международных исследований по ним не проводилось! Поэтому, применение этих препаратов носит вспомогательный характер. В России широко применяются средства, выделенные из африканских пальм: Serenoa repens (Простамол УНО,Пермиксон), Pigeum Africanum (Пиджеум), Hypoxisrooperi (Гипоксис).
Из отечественных средств народной медицины в качестве дополнительной общеукрепляющей терапии при аденоме простаты наиболее часто используют:
- Продукты пчеловодства (мёд, перга, «подмор» пчёл, прополис) — внутрь;
- Отвар коры молодой осины;
- Отвар иван-чая (кипрей узколистный);
- Отвар красного корня (алтайский эндемик – копеечник забытый) отвар;
- Тыквенные семечки (содержат цинк, так необходимый простате) до 50 штук в день внутрь;
- Отвар корня лопуха.
Кроме того, в России активно используются средства из животного сырья – простаты бычков, в свечах и инъекциях.
Такие препараты как Витапрост, Простатилен, Простакор и Сампрост. По этим лекарствам есть только российские исследования, и определённый эффект имеет место, особенно, при сопутствующем простатите, но широких международных исследовательских программ, опять же, не проводилось.
Определённое значение в плане симптоматической терапии аденомы простаты имеет гирудотерапия (лечение пиявками), которая уменьшает воспалительный отёк и улучшает кровообращение в зоне предстательной железы. Однако, такая терапия чревата кровотечениями и проводить её нужно исключительно у квалифицированных специалистов.
Важно! Следует чётко понимать, что все вышеперечисленные средства имеют достаточно неопределённое действие, поэтому при развитии симптомов аденомы простаты, визит к урологу обязателен!
Бесполезные средства и противопоказания
Совершенно непонятное действие оказывают : ударно-волновая терапия, настрои Сытина, солевые повязки, уринотерапия, термекс, магнитотерапия, микроклизмы, «Витафон», «Алмаг», сероводородные ванны, фонирование, китайский урологический пластырь, радоновые ванны, различные биодобавки, гомеопатия, лечение солью по методике профессора Окулова, перекись водорода по Неумывакину, бобровая струя, индигал, аденорфин и другие “экзотические” средства.
Важно! При аденоме простаты противопоказаны все физиопроцедуры, массаж предстательной железы, в противном случае это может привести к прогрессированию заболевания и даже развитию онкологии.
Медикаментозная терапия
Медикаментозная терапия при аденоме простаты призвана решить несколько важных задач:
- устранение затруднения при мочеиспускании,
- снижение частоты мочеиспусканий,
- уменьшение размеров предстательной железы и сдерживание её роста.
Разрабатывает терапию врач-уролог, который взвешивает все «за» и «против» при назначении каждого конкретного препарата, в противном случае лекарства могут только навредить, ухудшить состояние.
Первый этап
«Терапией первой линии» в лечении аденомы простаты являются альфа-адреноблокаторы, устраняющие обструкцию нижних мочевых путей, улучшающие мочеиспускание и опорожнение мочевого пузыря. Приём их может продолжаться пожизненно, либо до устранения причины обструкции.
Эта группа включает в себя 5 препаратов, которые обладают, примерно одинаковым эффектом:
- тамсузолин в дозе 0,4 мг /сутки – наиболее популярный препарат в России, препарат, не требует подбора дозы.
- альфазозин – в дозе 10 мг/сутки – обладает безопасным профилем.
- силодозин – доза 8 мг/сутки – имеют большую избирательность в плане устранения неприятных симптомов.
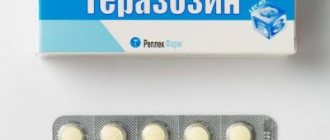
- теразозин – дозу повышают постепенно – с 1 до 10 мг, может снижать артериальное давление, поэтому лучше принимать на ночь.
- доксазозин – доза подбирается индивидуально с 1 до 8 мг, значительно снижает артериальное давление.
Второй этап
Следующим этапом медикаментозной терапии аденомы простаты является назначение препаратов группы ингибиторов 5-альфа редуктазы, единственных из медикаментозных средств, которые действительно могут уменьшить размер предстательной железы (в среднем на 30%). Это два основных лекарства:
- финастерид — 5 мг в сутки, курс 12 месяцев;
- дутастерид – 0,5 мг в сутки, курс 6 месяцев.
При приёме этих препаратов состояние может значительно улучшаться: уменьшаются признаки сдавления мочеиспускательного канала, снижается риск оперативного вмешательства и острой задержки мочи.
Некоторые зарубежные специалисты рекомендуют назначение ингибиторов редуктазы как можно раньше с целью раннего предотвращения роста гиперплазии и устранения нежелательных явлений, но этот вопрос находится в стадии изучения.
Кроме того, у ингибиторов 5-альфа-редуктазы имеется очень неприятный побочный эффект — нарушение сексуальной функции, поэтому применение препарата ограничено у больных молодого возраста.
Важно! При терапии финастеридом и дутастеридом следует обязательно контролировать уровень ПСА.
Комбинированная терапия
Для улучшения результатов лечения аденомы простаты используют тактику комбинированной терапии, которая влияет на разные патологические звенья патогенеза заболевания.
Достаточно эффективна комбинация адреноблокаторов и ингибиторов 5-альфа-редуктазы. Эта оптимальная терапия для пациентов с высоким риском дальнейшего развития аденомы простаты.
Хорошо зарекомендовала себя и другая комбинация: ингибиторы мускариновых рецепторов в сочетании с теми же адреноблокаторами. Такая терапия значительно улучшает качество жизни пациентов с сопутствующим недержанием мочи.
При сочетании гиперплазии предстательной железы с простатитом, к средствам по поводу аденомы, добавляют противовоспалительные препараты и антибиотики, с учётом действующей микрофлоры.
Препараты для нормализации мочеиспускания
При частых, мучительных позывах к мочеиспусканию, в том числе и ночью, решается вопрос о назначении блокаторов мускариновых рецепторов, представленных такими средствами как:
- солифенацин,
- толтеродин.
Важно! Необходимо знать, что назначение антимускариновых препаратов ограничено при больших размерах предстательной железы и значительном объёме остаточной мочи, так как их применение может вызвать обратный эффект и привести к острой задержке мочи.
Десмопрессин
При мучительных ночных позывах к мочеиспусканию, более 5 раз за ночь, человек практически лишается сна. В этом случае перспективно использование аналога антидиуретического гормона – препарата десмопрессин, который уменьшает мочеотделение.
Но назначается данное лекарство очень осторожно, урологом совместно с терапевтом, под контролем уровня натрия в крови.
Препараты для улучшения эрекции при аденоме простаты
Интересен вопрос применения препарата, подобного знаменитой «Виагре» — ингибитора фосфодиэстеразы 5-го типа (И-ФДЭ-5):
- Тадалафил в дозе 5 мг в сутки, помимо улучшения эрекции, положительно влияет на процесс опорожнения мочевого пузыря — устраняет затруднения при мочеиспускании и предотвращает воспалительные явления предстательной железы.
Важно! Применяется исключетельно тадалафил (Сиалис). У Виагры другое действующее вещество (сидденафил), которое в данном случае лечебного эффекта не окажет. Левитра (варденафил) также не используется.