Как развивается миелома?
Заболевание начинается с появления в организме измененных клеток иммунной системы. В норме в ней присутствует несколько типов клеток, в том числе:
- Т-лимфоциты, одна часть которых уничтожает микробы и неправильные клетки, а вторая помогает повысить или замедлить активность работы иммунитета.
- В-лимфоциты, которые реагируют на инфекцию и превращаются в плазматические клетки, вырабатывающие антитела, или иммуноглобулины – белки, защищающие организм от бактерий и вирусов. Большая их часть находится в костном мозге – мягких внутренних тканях костей, в котором образуются все виды клеток крови:
- Эритроциты, переносящие кислород от легких к другим тканям.
- Лейкоциты, которые борются с инфекциями.
- Тромбоциты, образующие сгустки и прекращающие кровотечение.
В результате влияния различных факторов, в том числе ожирения, наследственных особенностей, генетических заболеваний или случайных сбоев плазматические клетки мутируют – изменяются. После чего начинают бесконтрольно расти, размножаться и нарушать нормальное кроветворение – создание эритроцитов, лейкоцитов и тромбоцитов. Кроме того, они вырабатывают антитела – особый белок М-протеин, или парапротеин, который не способен участвовать в работе иммунной системы и защищать организм. Со временем их становится больше, они превращаются в опухоль – плазмоцитому, или во множественную миелому – несколько подобных новообразований в различных частях тела.
Неправильные клетки скапливаются в органах, включая почки и печень, из-за чего снижается выделение разжижающих кровь соединений, а обмен веществ в тканях нарушается. Разрушают они и кости, из которых выходит кальций, что приводит к тяжелым последствиям – от переломов и болей до развития комы – бессознательного состояния.
Осложнения
Из костного мозга заболевание быстро распространяется в кости, провоцируя переломы и деформации. Возможны сдавливание спинного мозга, что сопровождается параличами соответствующих конечностей. Повышается кровоточивость. На более поздних стадиях заболевания у пациентов начинаются функциональные нарушения в почках. Развиваются почечная недостаточность, протеинурия, снижается фильтрационная способность органа. Это ведет к инвалидизации и смерти. После постановки диагноза при условии соответствующего лечения продолжительность жизни пациентов составляет 2–2,5 года, максимум – до 10 лет.
Причина развития миеломы
Врачи и ученые не знают точных причин ее возникновения – им известны только факторы, повышающие вероятность этого события:
- Чем старше человек, тем выше его риски – в большинстве случаев заболевание выявляется у людей не моложе 65 лет. Она может развиться и у молодых, но это происходит довольно редко – менее чем в 1% всех случаев оно обнаруживается до 35 лет. Средний возраст
пациентов составляет 66-70 лет. - Генетика
. Наличие кровных родственников с миеломой – родителей, детей, братьев или сестер увеличивает шансы возникновения подобных опухолей у членов их семьи. - К подобным факторам относят и пол
– шансы возникновения данного типа онкологии у мужчин немного выше, чем у женщин. На сегодняшний день причины такой разницы врачам не известны. - Ожирение
. Люди с лишним весом подвергаются повышенному риску развития некоторых типов опасных опухолей, включая миелому, рак поджелудочной и предстательной желез, почек, желчного пузыря, кишечника, эндометрия, пищевода, яичников, шейки матки и молочной железы. Чем выше у человека индекс массы телаИндекс массы тела равен весу в килограммах, разделенному на квадрат роста в метрах. ИМТ = кг/м2., тем с большей вероятностью у него разовьется опасное новообразование. Ожирение приводит к усилению воспалительных процессов в организме, вынуждает кровеносные сосуды расти, а также изменяет уровень различных гормонов, которые могут способствовать размножению измененных клеток. - Раса
: у чернокожих людей миелома встречается в 2 раза чаще, чем у представителей других рас. - В довольно редких случаях вероятность развития онкологии повышается из-за воздействия рентгеновских лучей или других видов излучения
.
Наличие других заболеваний плазматических клеток также повышает риски. К ним относятся:
- Моноклональная гаммапатия неясного генеза – присутствие в костном мозге неправильных плазматических клеток, производящих ненормальный белок. Он нарушает работу различных тканей и систем, например, почек. Часто никаких симптомов у обладателей такого состояния нет, но в некоторых случаях оно способно превращаться в миелому.
- Солитарная плазмоцитома – состоящая из измененных плазмоцитов опухоль, расположенная либо в кости, либо в других органах – например, в пищеварительной системе или дыхательных путях. Примерно 65-84% ее случаев перерождаются в онкологию в течение 10 лет.
Кто в группе риска миеломной болезни?
- Люди возрастом от 60 лет;
- Люди, страдающие от ожирения;
- Люди, которые подвергались облучению;
- Люди, которые работали с пестицидами, инсектицидами, продуктами нефтепереработки, а также другими токсичными веществами;
- Люди, чьи родственники страдали от миеломной болезни;
- Пациенты, страдающие от ВИЧ-инфекции;
- Пациенты, страдающие от моноклональной гаммопатии (группы заболеваний, при которых организм человека начинает вырабатывать
- аномальные антитела);
- Пациенты, страдающие от аутоиммунных заболеваний (к примеру, от системной красной волчанки или ревматоидного артрита).
Симптомы и признаки миеломы
Как правило, на ранних этапах заболевание выявляют редко, поскольку оно обычно не беспокоит своего обладателя до того момента, пока поражения не станут довольно серьезными. Симптомы миеломы могут выглядеть следующим образом:
Проблемы с костями
:
- Боль в любой области тела, но чаще всего – в спине, бедрах и черепе.
- Остеопороз – снижение плотности костной ткани и нарушение ее строения из-за вымывания из нее кальция – во всем организме или только в том месте, где располагается опухоль.
- Переломы, возникающие при незначительных травмах или небольшой нагрузке.
Низкие показатели крови
:
- Анемия: пониженное количество переносящих кислород клеток, что приводит к слабости, неспособности переносить нормальную и привычную нагрузку, головокружениям и одышке – ощущению нехватки воздуха.
- Тромбоцитопения: недостаток образующих сгустки крови тромбоцитов может вызвать развитие серьезных кровотечений даже при незначительных ссадинах, порезах или синяках.
- Лейкопения: нехватка защищающих нас лейкоцитов снижает устойчивость к различным инфекциям.
Гиперкальциемия – высокий уровень кальция в крови
из-за его выхода из костей:
- Сильная жажда.
- Учащенное мочеиспускание.
- Обезвоживание.
- Проблемы с почками, вплоть до недостаточности – отказа органов.
- Сильные запоры.
- Боли в животе.
- Потеря аппетита.
- Слабость.
- Сонливость.
- Спутанность сознания.
- Если уровень кальция критически повышается, человек может даже впасть в кому – бессознательное состояние.
Повреждение нервной системы
. Ослабленные кости позвоночника могут стать хрупкими, разрушиться и давить на нервы, вызывая:
- внезапную сильную боль в спине;
- онемение, чаще в ногах;
- слабость мышц, обычно в нижних конечностях.
Некоторые белки, вырабатываемые клетками миеломы, токсичны – ядовиты для нервов
. Их поражение также способно привести к слабости, онемению и ощущению покалывания.
У некоторых пациентов избыток этих веществ приводит к «загустению» крови
–
повышению
ее
вязкости
. Такое состояние замедляет приток этой жизненно важной жидкости к мозгу и может вызвать головокружения, нарушения сознания и развитие симптомов инсультаИнсульт – это острое нарушение кровообращения в головном мозге – слабость мышц на одной стороне тела и невнятная речь.
Кроме того, измененные белки повреждают почки
. На ранних этапах заболевания никаких симптомов это не вызывает, но признаки их поражения можно увидеть по анализам крови или мочи. Когда эти органы начинают отказывать, они перестают выводить лишние соль и жидкость, а также продукты жизнедеятельности тела, что приводит к слабости, зуду, затрудненному дыханию и отечности ног.
Больные миеломой нередко страдают от различных инфекций
, чаще всего от пневмонии – воспаления легких, обычно плохо реагируют на лечение и долго восстанавливаются.
Диагностика миеломы
Обследование – очень важный процесс для любого пациента, поскольку в его ходе врачи не просто выявляют заболевание. Они выясняют, насколько серьезно успел пострадать организм и представляют примерные прогнозы пациента, что позволяет им подбирать самую подходящую в каждом конкретном случае терапию.
Полную диагностику миеломы можно пройти в онкологическом . У нас есть самое современное оборудование, собственная лаборатория и все необходимые специалисты – кандидаты и доктора медицинских наук с огромным опытом работы. В нашем центре нет очередей, все процедуры проводятся вовремя, а выполненные у нас исследования не приходится переделывать – их результатам доверяют все лечебные учреждения.
Обследование начинается с анализов крови и мочи
и измерения в них количества:
- Эритроцитов, лейкоцитов и тромбоцитов, уровень которых может падать при скоплении слишком большого количества измененных клеток. Чаще всего у пациентов обнаруживается анемия – нехватка эритроцитов.
- Креатинина – вещества, образующегося в ходе белкового обмена. При повреждении почек в организме его становится больше, а перспективы выздоровления ухудшаются.
- Альбумина – белка, поддерживающего давление, доставляющего в ткани различные химические соединения и участвующего в обмене веществ. Его количество у пациентов с миеломой нередко понижается.
- Кальция, количество которого растет при разрушении костей.
- Антител, или иммуноглобулинов – белков, защищающих организм от бактерий и вирусов: IgA, IgD, IgE, IgG и IgM. Уровень одних типов таких веществ может быть очень высоким, а других – крайне низким.
- Анализ на определение типа измененных антител – М-протеина или парапротеина.
- b2-микроглобулина – белка, присутствующего на поверхности практически всех клеток организма. Его содержание в крови при воспалительных процессах, миеломе, лимфоме и некоторых других заболеваниях повышается.
- Белка Бенс-Джонса, выделяемого опухолевыми клетками.
- Суточный анализ мочи, показывающий количество миеломного белка и качество работы почек.
Для выявления измененных плазматических клеток в костном мозге врачи проводят биопсию
– забирают небольшое его количество с помощью иглы и передают образец на исследование в лабораторию.
Рентген
– помогает обнаруживать разрушение костей. С той же целью проводится
компьютерная томография,
– в ходе сканирования специальный аппарат создает четкое изображение и позволяет подробно изучать повреждения частей скелета.
Магнитно-резонансная томография, МРТ
– подробно показывает состояние мягких тканей, головного, костного и спинного мозга. МРТ обнаруживает даже те плазмоцитомыПлазмоцитома – это опухоль, состоящая из измененных плазмоцитов – клеток, производящих антитела – белки, защищающие организм от бактерий и вирусов., которые нельзя увидеть на обычном рентгеновском снимке.
Позитронно-эмиссионная томография, ПЭТ
. Исследование проводится после приема пациентом небольшой дозы радиоактивного сахара, способного накапливаться в опасных клетках. Метод не дает четкой «картинки» внутренних органов, но позволяет обнаруживать любые очаги заболевания во всех областях тела.
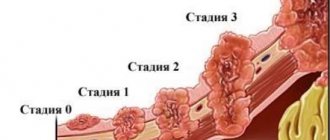
Стадии миеломы
Сразу после выявления заболевания врачи определяют его стадию – выясняют, насколько серьезно успел пострадать организм. Данная информация необходима им для представления примерных прогнозов пациента и подбора самого подходящего для него лечения.
Стадирование миеломы проводится на основе 4 факторов:
- Количества в крови альбумина
– белка, который поддерживает давление, доставляет в ткани различные химические соединения и участвует в обмене веществ. - Количества в крови b2-микроглобулина
– белка, присутствующего на поверхности практически всех клеток организма. Его содержание в крови при воспалительных процессах, миеломе, лимфоме и некоторых других заболеваниях повышается. - Количества в крови ЛДГ, лактатдегидрогеназы
– содержащегося почти во всех клетках тела белка, участвующего в выработке энергии из глюкозы. - Цитогенетические аномалии
в измененных клетках: неправильное количество или нарушение строения хромосом, каждая из которых представляет из себя одну молекулу ДНК, хранящую генетический материал. Такие изменения могут означать ухудшение прогноза. Например, потеря части 17-й хромосомы, а также обмен материалом между 4 и 14, либо между 14 и 16 считаются высокорисковыми, поскольку они значительно ухудшают перспективы пациента. Все остальные аномалии относят к стандартному риску.
Всего врачи выделяют 3 стадии миеломы
:
I:
Уровень
альбумина
3,5 грамм/децилитр1 децилитр = 100 кубических сантиметров, или 1/10 литра или выше,
b2-микроглобулина
менее 3,5 мг/л,
ЛДГ
в норме, цитогенетические изменения стандартного риска.
II:
Ко второму этапу заболевания причисляют все состояния, показатели которых нельзя отнести к I или III стадии.
III
: Уровень
b2-микроглобулина
составляет 5,5 мг/л или более, цитогенетические аномалии высокого риска, и/или высокий
ЛДГ
.
Список источников
- Менделеева Л. П., Вотякова О.М., Рехтина И.Г. Множественная миелома. Российские клинические рекомендации по диагностике и лечению злокачественных лимфопролиферативных заболеваний. Под ред. И.В. Поддубной, В. Г. Савченко. М., 2021. P.: 213–41.
- Бессмельцев С.С. Множественная миелома (патогенез, клиника, диагностика, дифференциальный диагноз) // Клиническая онкогематология. — 2013.— Т6, №3.— С. 237-257.
- Бессмельцев С.С., Абдукадыров К.М. Множественная миелома. Современный взгляд на проблему. Алматы, 2007.
- Моисеев С. И., Салогуб Г.Н., Степанова Н. В. Современные принципы диагностики и лечения множественной миеломы. – СПб.: Издательство СПбГМУ, 2006. – 39 с.
- Вотякова О.М. Множественная миелома: достижения лекарственного лечения XXXXI веков // Онкогематология. – 2004. – Т. 6, № 4 – С. 1925.
Лечение миеломы
Борьба с миеломой – сложная задача, требующая участия множества докторов различных специальностей: онколога, химиотерапевта, невролога, уролога и других. Чем больше информации о состоянии организма и течении заболевания они получают друг от друга, тем больше факторов им удается учесть.
В онкологическом проводится полная диагностика и любое лечение миеломы. Каждый случай мы рассматриваем индивидуально – все наши пациенты получают терапию, назначенную по решению консилиума врачей, кандидатов и докторов медицинских наук с большим опытом работы. Такой подход позволяет нам подбирать наилучшие варианты воздействия на измененные клетки и наносить минимум вреда здоровым тканям. Мы используем только самое современное оборудование и оригинальные препараты, дающие предсказуемый результат. С нами вам не придется терять время – обследование и лечение у нас проводятся без очереди и задержек, точно в срок.
Для лечения миеломы врачи применяют несколько методов:
Медикаментозная терапия
Химиотерапия
– разрушение или предотвращение роста измененных клеток с помощью специальных препаратов. К ним относят: Циклофосфамид, Этопозид, Доксорубицин, Мелфалан и Бендамустин. Они попадают в кровоток и достигают почти всех участков дела, воздействуя на любые очаги заболевания.
Кортикостероиды
– мощные противовоспалительные средства, такие как Дексаметазон и Преднизолон, являются важной частью терапии. Их можно использовать как отдельно, так и в сочетании с другими лекарствами.
Иммуномодуляторы
– вещества, которые воздействуют на собственную иммунную систему человека и помогают ей бороться с заболеванием: Леналидомид и Помалидомид.
Ингибиторы протеасом
– не позволяют расщепляться белкам, необходимым для деления клеток: Бортезомиб, Карфилзомиб и Иксазомиб.
Ингибиторы гистондеацетилазы
, такие как Панобиностат – влияют на активность определенных генов в клетках.
Моноклональные антитела
:
вещества, искусственно разработанные для атаки на конкретную цель – например, белки на поверхности миеломных клеток. К ним относят Даратумумаб и Элотузумаб. Бисфосфонаты
– лекарства, которые замедляют процесс ослабления костей и уменьшают возникающие в них боли: Памидронат. золедроновая кислота и Деносумаб.
Трансплантация стволовых клеток
– пересадка костного мозга, клетки которого могут становиться красными кровяными тельцами, переносящими кислород по телу, лейкоцитами, помогающими бороться с инфекциями, и тромбоцитами, останавливающими кровотечения. Сначала пациенту назначают высокодозную химиотерапию, уничтожающую поврежденный костный мозг, после чего вводят новые, здоровые кроветворные клетки. Трансплантация бывает аутологичной – с использованием заранее собранного собственного материала, или аллогенной – с применением клеток другого человека – донора.
Лучевая терапия
: уничтожение очагов заболевания с помощью радиации – один из самых подходящих вариантов для борьбы с одиночными плазмоцитомамиПлазмоцитома – это опухоль, состоящая из измененных плазмоцитов – клеток, производящих антитела – белки, защищающие организм от бактерий и вирусов.. Ее применяют для лечения поврежденных миеломой участков костей, которые не ответили на химиотерапию или другие препараты, болят или могут сломаться.
Поддерживающая терапия
ВВИГ
– внутривенное введение нормальных антител – белков иммуноглобулинов, необходимых для борьбы с инфекцией.
Эритропоэтин
– препарат, повышающий количество эритроцитов, переносящих кислород от легких к другим тканям.
Плазмаферез
– процедура, позволяющая удалять миеломные белки и снижать вязкость крови.
7 курс химиотерапии при редком заболевании- миелома.
Диета
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Питание при данном заболевании должно быть полноценным по основным нутриентам и иметь достаточную энергетическую ценность. В рационе важен полноценный белок в достаточном количестве (говядина, птица, кролик, индейка, печень, рыба, творог). Больной должен получать ежедневно 2 грамма белка на килограмм веса.
Из мясных продуктов готовят паровые биточки, тефтели или котлеты. Источниками кальция становятся кисломолочные продукты, творог, семена подсолнечника и кунжута. Ежедневный рацион должен включать продукты, содержащие витамины и B и C, а с учетом анемии — богатые железом (говядина, говяжья печень, гранат). Питание должно быть дробным — порции небольшие для лучшего переваривания и исключения перегруза пищеварения.
Простые углеводы исключаются, поскольку на фоне приема дексаметазона и преднизолона может повыситься уровень сахара. Не стоит употреблять жирую, жареную и острую пищу, жирное молоко и сливки, наваристые супы, копчености, консервы и соленья. В период ремиссии питание может быть более разнообразным и строгих ограничений не предусматривается. В рационе по прежнему важны витамины и микроэлементы, источниками которых являются зеленые овощи, фрукты, масло льняное и оливковое, рыбий жир, разнообразные орехи.