Лимфа — это живая вода нашего организма. Лимфатическая система пронизывает человека полностью и отвечает за одни из самых важных функций — за очищение и иммунитет. Без лимфы организм превратился бы в зловонное болото. Но, несмотря на то, что по большей части она сама прекрасно справляется со своими обязанностями, все же иногда ей необходимо помогать. Потому что современные реалии таковы, что количество поступающей дряни в организм значительно преобладает над очистительными возможностями лимфы.
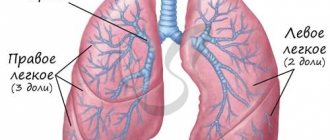
Строение лимфатической системы человека
Так как лимфатическая система является частью сосудистой системы, то ее строение очень похоже. Она состоит из капилляров, узлов, сосудов, стволов, протоков и межклеточной жидкости, которая как раз и выводит из организма всю грязь.
Стволы, сосуды и капилляры — это лимфа-сеть. Она представляет собой сплетение трубок, которые пронизывают почти весь организм. Именно по ним и движется та самая живая вода.
Узлы — это образования, которые являются первичным фильтром. Они очищают организм от опасных патогенов — своеобразный отстойник.
Протоки — это места, где лимфа-система соединяется с кровеносной.
Лимфа — это жидкость, которая постоянно движется по стволам, сосудам и капиллярам.
Анатомия Лимфы человека – информация:
Лимфа (от лат. lympha — чистая вода, влага) — разновидность соединительной ткани. Лимфа представляет собой прозрачную бесцветную жидкость, в которой нет эритроцитов и тромбоцитов, но много лимфоцитов. Выделяющаяся из мелких ран лимфа называется в народе сукровицей. Из капилляров лимфа поступает в лимфатические сосуды, а затем в протоки и стволы: слева в грудной проток (самый большой проток), левый яремный и левый подключичный стволы; справа в правый лимфатический проток, правый яремный и правый подключичный стволы. Протоки и стволы впадают в крупные вены шеи, а затем в верхнюю полую вену. На пути лимфатических сосудов расположены лимфатические узлы, выполняющие барьерную и иммунную роль.
Функции лимфы — возвращение белков, воды, солей, токсинов и метаболитов из тканей в кровь. В организме человека содержится 1-2 литра лимфы. Лимфатическая система участвует в создании иммунитета, в защите от болезнетворных микробов. По лимфатическим сосудам при обезвоживании и общем снижении защитных сил иммунитета возможно распространение паразитов: простейших, бактерий, вирусов, грибков и др., что называют лимфогенным путем распространения инфекции, инвазии или метастазирования опухолей. Ветвясь внутри органа, лимфатические капилляры переходят в мелкие сосуды, которые, сливаясь и все увеличиваясь в диаметре, образуют два главных лимфатических протока — грудной и правый. Эти протоки впадают в правую и левую безымянные вены шеи, где лимфа, смешиваясь с венозной кровью, поступает в общий кровоток.
Скорость образования лимфы зависит главным образом от двух факторов: проницаемости стенок лимфатических капилляров и давления крови в венозном русле. Замечено, что, когда давление крови в венах повышается (что может быть связано с нарушением оттока венозной крови и развитием отека), объем лимфы увеличивается. Лимфатические же сосуды не сдавливаются даже при отеке тканей, благодаря чему выводится избыток жидкости.
Таким образом, лимфатическая система выполняет дренажную функцию и препятствует дальнейшему развитию отека. Специалисты не без оснований полагают, что лимфа могла бы рассказать о том, о чем кровь «умалчивает», потому что многие продукты жизнедеятельности клеток сначала поступают в лимфу, а затем уже в кровь. Эндокринные железы обогащают ее гормонами, кишечник — питательными веществами, прежде всего жирами, в лимфе, оттекающей от печени, содержится много белка и т. д. Кроме того, в лимфу из клеток и тканей попадают те вещества, которые не могут всосаться в венозный капилляр. Прежде всего, это крупные белковые молекулы. Для них стенка венозного капилляра непроницаема, поскольку в ней поры мелкие, а в лимфатическом капилляре они побольше. Для крупных белковых молекул путь в венозный капилляр закрыт не случайно. Ведь эти белки всегда могут оказаться и бактериями, и микробами, и токсинами, вредными для организма. Поэтому прежде чем попасть в кровоток, они проходят через своеобразные контрольно-пропускные пункты — лимфатические узлы, расположенные по ходу лимфатических сосудов. Их насчитывается около пятисот. Они невелики по размеру — от просяного зерна до грецкого ореха, — но работу выполняют очень нужную. В них происходит фильтрация лимфы: оседают, например, частицы пыли, попадающие с воздухом в легкие, а также крупные обломки клеточных мембран, крохотные кусочки различных тканей, которые, проникнув в кровь, могли бы стать причиной образования тромбов, закупорки кровеносных сосудов. Здесь же задерживаются многие болезнетворные микробы и их токсины. И не только задерживаются, но и обезвреживаются. Большое участие в этом принимают лимфоциты — клетки, умеющие почти безошибочно отличать «свое» от «чужого» и бороться с врагом. Лимфатические узлы буквально нафаршированы лимфоцитами. Они попадают сюда с кровью и находят здесь весьма благодатную почву для размножения. Ведь лимфа очень богата белками, жирами, углеводами, необходимыми для построения новых клеток. Установлено, что после прохождения через лимфатический узел лимфа теряет часть жира и жироподобных веществ.
Есть основания полагать, что эта часть как раз и используется для построения клеточных мембран лимфоцитов. Способность лимфатических узлов утилизировать жиры в последнее время привлекает все большее внимание специалистов. И связано это с той ролью, которую лимфатические узлы играют в атеросклеротических процессах. Имеются сведения, что при атеросклерозе часто наблюдается нарушение лимфотока, а лимфатические узлы при этом как бы пропитываются жироподобными веществами, в частности холестерином. Специалисты предприняли попытки нормализовать лимфоток, применив лимфогонные и лимфостимулирующие препараты. Оказалось, что при усилении лимфотока жир вымывался из лимфоузлов, но — что удивительно — и в крови его содержание не увеличивалось. Удавалось в значительной степени нормализовать и жировой обмен. Это позволило предположить, что происходит не просто механическое отмывание тканей от жира и холестерина, но, очевидно, включаются и глубинные механизмы регуляции жирового обмена. Исследователи стремятся познать детали этих механизмов, чтобы затем научиться направленно на них воздействовать.
Органы лимфатической системы человека
Главные органы лимфосистемы — это костный мозг и тимус. Вторичные — селезенка, миндалины, аппендикс, пейеровы бляшки, лимфатические узлы. Главная функция этих органов — формирование иммунных клеток организма.
Селезенка — следит за состоянием крови, убирает из нее все мертвые клетки и антигены (опасные для организма соединения).
Вторичные органы соединены с остальными тканями и между ними передвигаются лимфоциты (такие клетки). Они переходят из крови в лимфоузлы, селезенку и другие ткани, а затем возвращаются обратно в кровь по трубкам лимфосистемы. Лимфоциты образуются в костном мозге, а разделятся еще и в тимусе.
Иммунная система человека
к.м.н. Гольдинберг Б. М., Васюк Я.В.
Городской центр трансфузиологии учреждения здравоохранения «6-я городская клиническая больница», г. Минск,
учреждение здравоохранения «7-я городская детская поликлиника», г. Минск
ИММУНННАЯ СИСТЕМА ЧЕЛОВЕКА
Введение
Группа органов, имеющих общее происхождение, единый план строения и выполняющая общую функцию называется системой органов. Пять из всех десяти систем органов являются регулирующими (управляющими): нервная, кровеносная, эндокринная, лимфатическая и иммунная. Уточним, что лимфатические органы и лимфатических узлы, которых насчитывается около 600, функционально является частью иммунной системы, а к собственно лимфатической системе относится обширная сеть сосудов, которая проходит почти через все наши ткани, обеспечивая движение жидкости, называемой лимфой.
Слово «иммунитет» происходит от латинского «immunis» (на английском – immunity), что означает «чистый от чего-либо», невосприимчивый к чему-либо. Иммунная система появилась вместе с многоклеточными организмами и развивалась, как помощница их выживанию. Она объединяет органы и ткани, которые гарантируют защиту организма от генетически чужеродных клеток и веществ, поступающих из окружающей среды.
Иммунная система представлена тремя уровнями: органным, клеточным и молекулярным.
Органы иммунной системы человека
Иммунная система включает центральные и периферические органы.
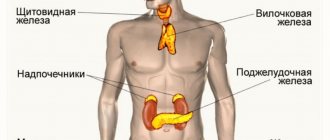
Центральные органы иммунной системы представляют собой красный костный мозг и тимус.
Костный мозг является хранилищем стволовых клеток, из которых образуются клетки крови (рис.1). В зависимости от ситуации, стволовые клетки трансформируются в иммунные В-лимфоциты. При необходимости, определенная часть B-лимфоцитов превращается в плазматические клетки, которые способны вырабатывать антитела.
Рис.1. Костный мозг содержит стволовые клетки
Тимус (или вилочковая железа) – один из главных органов иммунной системы, расположенный у человека за грудиной ниже ключиц, который отвечает за образование Т-клеток иммунной системы в лимфоидных тканях организма (рис.2).
Рис.2. Тимус
К периферическим органам относятся селезенка, миндалины и лимфоузлы, в которых находятся зоны созревания иммунных клеток.
Миндалины, получившие свое название из-за внешней схожести с миндалем, представляют собой скопление лимфоидной ткани в верхней части носоглотки. У человека шесть миндалин: две небные, две грудные и по одной носоглоточной и язычной.
Самыми крупными из них являются небные миндалины, или гланды, которых легко осмотреть самостоятельно в зеркале, если достаточно широко раскрыть рот (рис.3).
Рис. 3. Небные миндалины
Селезенка является самым крупным лимфоидным органом (рис. 4). Кроме того, она может накапливать некоторое количество крови. В экстренных ситуациях селезенка способна послать свои запасы в общий кровоток. Это позволяет улучшить качество и скорость иммунных реакций организма. Селезенка очищает кровь от бактерий и перерабатывает всевозможные вредные вещества. В ней полностью разрушаются эндотоксины, а также остатки умерших клеток при ожогах, травмах или других повреждениях тканей. У людей, оставшихся по какой-либо причине без селезенки, ухудшается иммунитет.
Рис. 4. Селезенка
Лимфатические узлы представляют собой небольшие образования округлой формы (рис. 5), расположенные в грудной полости (бронхолегочные, бронхотрахеальные) и брюшной полости (пейеровы бляшки, аппендикс и другие), окологрудные на поверхности грудной клетки, на шее и на конечностях. Лимфоузел – это один из барьеров на пути инфекций и раковых клеток, играющий роль своеобразной таможни (рис. 5). В нем образуются лимфоциты – специальные клетки, которые принимают активное участие в уничтожении вредных веществ.
Рис. 5. Лимфоузел
Центральные органы иммунной системы отвечают за образование и созревание клеток, а периферические органы обеспечивают защиту, то есть иммунный ответ. Периферические и центральные органы иммунной системы выполняют свои работу только вместе и если выходит из строя какой-либо один из этих органов, то организм лишится защитного барьера.
Компоненты иммунной системы
Современная иммунология различает два взаимодействующих компонента иммунной системы – врожденный и приобретенный виды иммунитета, обеспечивающие развитие иммунного ответа на генетически чужеродные субстанции (сущности).
Врожденный (видовой) иммунитет – наследственно закрепленная система защиты организма человека от патогенных и непатогенных микроорганизмов, а также продуктов тканевого распада. Клетки врожденного иммунитета распознают патоген по специфичным для него молекулярным маркёрам – так называемым «образам патогенности». Эти маркёры не позволяют точно определить принадлежность патогена к тому или иному виду, а лишь сигнализируют о том, что иммунитет столкнулся с возмутителями спокойствия: чужаком или своим, но ставшим для организма предателем (рис.6).
Рис.6. Врожденный иммунитет: главное – спокойствие!
Врожденный иммунитет на клеточном уровне представляют:
- моноциты – предшественники макрофагов (клетки, пожирающие чужеродные частицы). Образуются в костном мозге, затем поступают в кровь, но быстро ее покидают, превращаясь в тканевые макрофаги и дендритные клетки (рис. 7);
Рис.7. Моноцит
- макрофаги и дендритные клетки расположены в коже, слизистых. Обладают подвижностью, переносятся с током крови и лимфы. Они поглощают (фагоцитируют) патоген, и уже внутри себя при помощи содержимого вакуолей растворяют его. Дендритные клетки ветвятся подобно дереву. Благодаря ветвям-антеннам они работают связистами между врожденным и приобретенным видами иммунитета(рис.8);
Рис.8. Дендритная клетка и
и макрофаг
- клетки крови, содержащие в цитоплазме гранулы (гранулоциты): нейтрофилы, эозинофилы и базофилы (рис.9);
Рис.9. Гранулоциты
Нейтрофилы – самые многочисленные иммунные клетки в крови человека. Они циркулируют в крови всего 8-10 часов и бόльшую часть своей жизни путешествуют по тканям организма. При встрече с патогеном они его захватывают и переваривают, после чего обычно сами погибают. Из разрушенных нейтрофилов высвобождаются гранулы, содержащие антибиотические вещества.
Гранулы эозинофилов и базофилов осуществляют химическую защиту организма от крупных патогенов, например, паразитических червей, грибов, внеклеточных бактерий. Однако при чрезмерной активности могут участвовать и в развитии аллергической реакции;
- натуральные (естественные) киллеры или NK-клетки (англ. Natural killer cells, NK cells) – тип цитотоксических лимфоцитов, участвующий в функционировании врождённого иммунитета. Они на высокой скорости уничтожают клетки, инфицированные бактериями и вирусами, а также опухолевые клетки.
Рис.10. Натуральный киллер
Действуют натуральные киллеры с помощью агрессивных веществ перфорина и гранзима, которые наподобие буравчиков «кусают» и разрушают пораженную клетку, ставшую для них мишенью (рис.11)
Рис.11. Проникновение перфорина и гранзима в раковую клетку и ее уничтожение
Молекулярными(гуморальные) факторами врожденного иммунитета являются (рис.12):
- белки, связывающие ионы металлов (железа, цинка), необходимых для жизнедеятельности и размножения патогенов – лактоферрин, кальпротектин, мембранный белок и другие;
- ферменты, генерирующие окислители – кислород и оксид азота:
- ферменты, способные расщеплять клеточную мембрану патогенов – лизоцим, хитиназа, фосфолипаза А2;
- белки и пептиды, нарушающие целостность клеточной оболочки микроорганизма – комплемент, эозинофильный протеин, дефензины и другие.
Рис.12.Гуморальные факторы врожденного иммунитета
Система комплемента – это многокомпонентная самособирающаяся система более 20 сывороточных белков, которые в норме находятся в неактивном состоянии.
После активации проявляются биологические эффекты комплемента: образование мембраноатакающего комплекса для лизиса патогенов, выброса медиаторов воспаления для привлечения фагоцитов и усиления их поглотительной способности.
Цитокины – это система низкомолекулярных белков организма, синтезируемых преимущественно активными клетками иммунной и кроветворной систем, регулирующих межклеточные взаимодействия «универсальный» язык для всех клеток), представленные на рис.13 и 14.
Рис. 13. Цитокины: ИЛ – интерлейкины, которых в настоящее время насчитывается 34 разновидности;
Рис. 14. Разнонаправленность действия цитокинов на примере гамма-интерферона
В результате активации гуморальных и клеточных факторов врожденного иммунитета в течение нескольких часов после внедрения патогена во внутреннюю среду организма формируется базовая реакция инфекционного воспаления (рис. 15)
Рис. 15. Инфекционное воспаление ткани на месте внедрения инородного тела с целью его удаления
Приобретенный иммунитет (или адаптивный – от франц. adapter «приспосабливать») формируется индивидуально в течение жизни под влиянием антигенной стимуляции и, в свою очередь, подразделяется на естественный и искусственный (рис.16).
Рис.16. Адаптивный
иммунитет
Естественный иммунитет формируется при встрече с патогеном, в результате чего в организме вырабатываются защитные иммунные факторы (активный естественный иммунитет), либо они попадают в готовом виде из материнского оргазма в период внутриутробного развития или при грудном вскармливании (пассивный естественный иммунитет).
Искусственный иммунитет создается путем введения вакцин или анатоксинов, которые стимулируют выработку антител против конкретных патогенов или их ядов. При этом с профилактической целью воспроизводится процесс реакции иммунной системы пациента на патоген, но в бессимптомной или легкой клинической форме с сохранением их защитной иммунной силы в течение нескольких месяцев, лет или даже пожизненно (искусственный активный иммунитет). Когда необходимо быстро и на короткое время защитить пациента от реального риска встречи с патогеном во время эпидемии или нейтрализовать уже проникший в его организм патоген применяются иммуноглобулины (антитела) как в очищенном виде, так и в дозированных объемах плазмы или сыворотки, полученных из крови донора (человека или животного). Применение готовых антител формирует пассивный искусственный иммунитет, сохраняющийся 2-3 недели.
Адаптивный иммунитет основывается на трех главных процессах:
- распознавание антигенов (как правило чужеродных для организма) с помощью рецепторов;
- удаление (элиминация) распознанных чужеродных агентов (рис. 17);
- формирование иммунологической памяти о контакте с антигеном, позволяющей быстрее и эффективнее удалять этот антиген при повторном его распознавании.
Рис.17.Варианты реагирования иммунной системы на пересадку органов или тканей, возникновение злокачественных новообразований и инфекций
Иммунокомпетентными клетками адаптивного иммунитета являются лимфоциты, которые живут в организме человека от нескольких месяцев до несколько лет. По функциям клетки подразделяются на Т-лимфоциты – 80% и В-лимфоциты – 20%.
То, что Т-лимфоцит распознает только чужеродные антигены, а не молекулы собственного организма, является следствием процесса, называемого селекцией, которая происходит в тимусе, где завершают свое развитие Т-клетки. Суть селекции такова: клетки, окружающие юный, или наивный, лимфоцит, показывают (презентируют) ему пептиды собственных белков. Тот лимфоцит, который слишком хорошо или слишком плохо узнает эти белковые фрагменты, уничтожается. Выжившие же клетки (а это менее 1% всех предшественников Т-лимфоцитов, пришедших в тимус) обладают промежуточным сродством к антигену, следовательно, они, как правило, не считают собственные клетки мишенями для атаки, но имеют возможность среагировать на подходящий чужеродный пептид.
Для активации Т-лимфоцита нужно, чтобы он получил специальные сигналы от рецепторов лейкоцитарной антигенной системы и коктейля из множества провоспалительных цитокинов.
С помощью специальных реагентов определяются маркеры поверхностных белков лейкоцитов определенного типа, которые называются кластерами дифференциации (Сluster of differentiation) – CD. В настоящее время известно 350 CD-антигенов и их подтипов (табл. 1).
Таблица 1. Главные идентификациионные СD-маркёры клеток
| Обозначение кластера | Клетки |
| CD 10, CD34 | Лимфоидная стволовая клетка |
| CD3 | Т-лимфоцит |
| CD4 | Т-хелпер |
| CD8 | Т-киллер |
| CD19, CD72, CD79 и др. | В-лимфоцит |
| CD16/ CD56 | NK-клетки |
| CD14, CD64 | Моноцит/макрофаг |
Т-лимфоциты распознают клетки, несущие чужеродные антигены, и уничтожают их после непосредственного контакта (атаки), а также выполняют функцию регуляции иммунного ответа.
Т-лимфоциты имеют подтипы (рис. 18):
Рис. 18. Подтипы Т-лимфоцитов и их функции
- Т-киллеры (их еще называют CD8+ Т-лимфоциты), которые подобно NK-клетке (натуральному киллеру), выделяет белки перфорин и гранзим, что приводит к лизису клетки-мишени;
- Т-хелперы (от английского helper – помощник). Они еще обозначаются как Th-клетки, CD4+ T-лимфоциты. Активированные Т-хелперы продуцируют хемокины и цитокины, участвующие в иммунном процессе (рис.19);
Рис. 19. Активация цитокинами разных субпопуляций Т-хелперов
- Т-супрессоры (Ts) подавляют (супрессируют) реакции В-лимфоцитов и блокируют Т-хелперы. Притом эти клетки вовсе не устраивают саботаж иммунным процессам и не вредят здоровью. Они просто регулируют силу иммунного ответа, что позволяет иммунной системе сдержанно и с умеренной силой отвечать на раздражители (тушить пожар, а не костер);
- Т-регуляторные клетки (Tr1) влияют на образование зернистых лейкоцитов (гранулоцитов), которых мы уже представляли в качестве макрофагов.
Соотношение количества клеток CD4/CD8 называют иммунорегуляторным индексом (ИРИ). Если у пациента ИРИ повышен (более 2,2), то это говорит о чрезмерной активности T-хелперов и ослаблении регулирующей функции T-киллеров. При таком показателе иммунные клетки могут разрушать собственные ткани организма. Повышенный ИРИ чаще всего отмечается у пациентов с аутоиммунными болезнями (системной красной волчанкой, склеродермией, ревматоидным артритом и др.). Причиной чрезмерной активности T-хелперов может также стать опухоль вилочковой железы. При этой патологии продуцируется избыточное количество лимфоцитов. Высокие показатели ИРИ отмечаются при остром лимфобластном лейкозе. Это тяжелое онкологическое заболевание сопровождается неконтролируемым увеличением количества незрелых лимфоцитов.
Если иммунорегуляторный индекс понижен (менее1,6), то это говорит о серьезном ухудшении работы иммунитета. Низкие показатели ИРИ свидетельствуют о том, что в организме ослаблена функция защитных клеток, а регуляция со стороны T-киллеров чрезмерна. Обычно это отмечается при следующих патологиях, сопровождающихся иммунодефицитом: инфекционных болезнях (в том числе ВИЧ-инфекции); врожденном иммунодефиците; любых затяжных и хронических болезнях; опухолях костного мозга.
В-лимфоциты ответственны за гуморальное звено иммунитета – продукцию антител. После антигенного стимула В-лимфоцит превращается в лимфобласт – клетку, способную к делению. Часть лимфобластов дифференцируется в В-лимфоциты памяти, другая часть превращается в плазматические клетки, которые осуществляют продукцию антител.
В-лимфоциты несут на своей поверхности В-клеточный рецептор. При контакте с антигеном эти клетки активируются и превращаются в особый клеточный подтип – плазматические клетки, живущие до трех недель и обладающие уникальной способностью секретировать в этот срок тысячи антител.
Антитело имеет сродство к распознаваемому им антигену, как бы «прилипает» к нему. Это дает возможность антителам обволакивать (опсонизировать) клетки и вирусные частицы, покрытые молекулами антигена, привлекая макрофаги и другие иммунные клетки для уничтожения патогена. Антитела также умеют активировать специальный каскад иммунологических реакций, называемый системой комплемента, который приводит к перфорации клеточной мембраны патогена и его гибели.
Рис. 20. Выработка антител и маркировка патогена
Различают несколько классов антител (иммуноглобулинов). Первыми после антигенного раздражения, вызывающих агглютинацию бактерий и нейтрализацию вирусов, появляются иммуноглобулины М (IgM). В длительном иммунитете участвуют иммуноглобулины G(IgG).
В табл.2 представлена интерпретация лабораторных исследований на наличие патогена на молекулярном уровне и с помощью тестов на иммуноглобулины М и G.
Таблица 2. Интерпретация лабораторных исследований на наличие патогена на молекулярном уровне
| Результат молекулярного исследования | Тест на антитела | Интерпретация | |
| IgM | IgG | ||
| Положительный | Отрицательный | Отрицательный | Острая инфекция |
| Положительный | Положительный | Отрицательный | Острая инфекция |
| Положительный | Положительный | Положительный | Инфицированный пациент |
| Положительный | Отрицательный | Положительный | Инфицированный или повторно инфицированный пациент |
| Отрицательный | Положительный | Отрицательный | Ранние стадии инфекции. Требуется дополнительное исследование |
| Отрицательный | Положительный | Положительный | Инфекция. Требуется дополнительное исследование |
| Отрицательный | Отрицательный | Положительный | Постинфекционный период |
| Отрицательный | Отрицательный | Отрицательный | Неинфицированный пациент |
Врожденный и приобретенный виды иммунитета имеют точки соприкосновения, которые представляют две триады (рис.21)
Рис. 21. Две триады, объединяющие врожденный и приобретенный виды иммунитета
Развитие адаптивного иммунного ответа требует достаточно много времени (от нескольких дней до двух недель), и для того чтобы организм мог защищаться от уже знакомой инфекции быстрее, из Т- и В-клеток, участвовавших в прошлых битвах, формируются так называемые клетки памяти. Они, подобно ветеранам, в небольшом количестве присутствуют в организме, и, если появляется знакомый им патоген, вновь активируются, быстро делятся и целой армией выходят на защиту границ (рис.22).
Рис.22. Т-клетки памяти быстро формирует вторичный иммунный ответ
Иммунологическая толерантность
Под иммунологической толерантностью (терпимостью, ареактивностью) понимают отсутствие иммунного ответа на специфический антиген. Перечень антигенов, к которым может развиваться толерантность, практически неотличим от набора антигенов, против которых развивается специфический иммунный ответ (рис.23).
Рис. 23. Иммунная толерантность
Механизмы толерантности необходимы, поскольку иммунная система продуцирует огромное число разнообразных антиген специфичных рецепторов, и некоторые из них оказываются специфичными к собственным антигенам организма; толерантность предотвращает нежелательные реакции против собственных органов и тканей, также для нормального протекания беременности.
Нарушения иммунной системы у человека
Нарушения в работе иммунной системы можно подразделить на три категории: иммунодефициты, аутоиммунные заболевания и реакции гиперчувствительности.
Иммунодефициты
Иммунодефицит – снижение количественных показателей и/или функциональной активности основных компонентов иммунной системы, приводящее к нарушению защиты организма от патогенных микроорганизмов и проявляющееся повышенной инфекционной заболеваемостью.
Первичные иммунодефициты (ПИД) – наследственные заболевания, обусловленные дефектами генов, контролирующих иммунный ответ. В основном ПИД заявляют о себе уже в раннем детском возрасте, но иногда лишь к 30-40 годам жизни.
- симптомов, которые могут быть признаками первичных иммунодефицитов:
- 4 и более случаев отита в течение года;
- 2 и более синусита в течение года;
- низкая эффективность антибиотиков в течение двух и более месяцев приема;
- 2 и более случаев пневмонии в течение года;
- невозможность ребенка набирать вес и нормально расти;
- частые и глубокие абсцессы кожи и внутренних органов
- постоянный кандидоз полости рта и кожи;
- необходимость внутривенного введения антибиотиков для разрешения инфекции;
- две и более системных инфекции, включая сепсис;
- наследственная предрасположенность.
По механизмам развития выделяют 4 основные группы ПИД (табл.3):
- 1-я группа – преимущественно гуморальные, или В-клеточные ПИД;
- 2-я группа – комбинированные ПИД (при всех Т-клеточных иммунодефицитах есть нарушение функции В-клеток);
- 3-я группа – ПИД, обусловленные дефектами фагоцитоза;
- 4-я группа – ПИД, обусловленные дефектами в системе комплемента.
Таблица 3. Некоторые первичные иммунодефициты
| Патология | Симптомы | Диагностика | Лечение |
| Дефекты антителообразования | |||
| Агаммаглобулинемия | Частые бактериальные инфекции | Дефицит или полное отсутствие В-лимфоцитов | Антибиотики, пожизненное введение IgG |
| Общая вариабельная иммунная недостаточность | Частые респираторные инфекции, отиты | Дефекты Т- и В- лимфоцитов | Антибиотики, пожизненное введение IgG |
| Комбинированные ПИД | |||
| Атаксия-телеангиоэкстазия (синдром Луи-Бар) | Аномалия двигательной функции, слабость мышц, нарушение речи | Дефицит Т- и В- лимфоцитов | Симптоматическое |
| ПИД, обусловленные дефектами фагоцитоза | |||
| Хроническая гранулёматозная болезнь | Частые пневмонии, гнойные инфекции | Генетический дефект | Пожизненная антибактериальная и противогрибковая терапия, интерферон гамма |
| ПИД, обусловленные дефектами в системе комплемента | |||
| Наследственный ангионевротический отек | Отеки губ и век при отсутствии зуда. Отеки гортани, носа, языка опасны для жизни | Низкая концентрация ингибитора эстеразы С1 | Введение концентрата ингибитора эстеразы С1 |
Как следует из табл.3, основным и часто единственным методом лечения большинства пациентов с первичными В-клеточными иммунодефицитами являются иммуноглобулины. Это лекарственные средства, получаемые из плазмы крови человека. Они призваны заменить защитные антитела, отсутствующие в иммунной системе, с целью предотвращения или остановки развития тяжелых инфекционных заболеваний. Сегодня в арсенале врача имеются иммуноглобулины, различающиеся по концентрации активного вещества (5 и 10%), а также по способу введения (внутривенный и подкожный).
ПИД может проявиться в любом возрасте. В зависимости от этого у пациента возникают своеобразные проблемы, требующие определенных видов поддержки на протяжении всей жизни (табл. 4).
Таблица 4. Необходимость в видах поддержки пациента с ПИД в различных возрастных группах
| Возраст, лет | Виды поддержки | |||
| семьи | врача | психолога | общества | |
| 0-14 | +++ | + | + | +++ |
| 14-18 | +++ | + | +++ | +++ |
| 18-65 | + | ++ | + | +++ |
| Старше 65 | + | ++ | ++ | +++ |
В возрасте от 0 до 14 лет требуется уход со стороны родителей, направленный на профилактику инфекций и на период лечения. Могут потребоваться: обучение на дому; оказание психологической помощи; социальная поддержка в приобретении лекарственных средств.
В подростковом возрасте (14-18 лет) дополнительно могут возникнуть потребности в продолжении непрерывного обучения, профессиональной ориентации, налаживании взаимоотношений со сверстниками, организации досуга.
В возрасте от 18 до 65 лет у пациентов чаще возникают инфекционные осложнения, а с ними и расходы на приобретение лекарственных средств, не подлежащих восполнению, а также проблемы с трудоустройством.
В пожилом возрасте (старше 65 лет) возникают потребности в материальной, социальной и психологической поддержке пациента с ПИД.
Аутоиммунная патология
Повреждение собственных органов и тканей организма иммунной системой называется аутоиммунным процессом. Заболеваниями такого типа страдает около 5% человечества. В организме пациента развиваются боевые действия, напоминающие гражданскую войну: в атаку идут «свои против своих». В этой борьбе победителей нет – одни страдания.
Селекция Т-лимфоцитов в тимусе, а также удаление аутореактивных клеток на периферии (центральная и периферическая иммунологическая толерантность), о которых мы говорили ранее, не могут полностью избавить организм от аутореактивных Т-лимфоцитов. Что же касается В-лимфоцитов, вопрос о том, насколько строго осуществляется их селекция, до сих пор остается открытым. Поэтому в организме каждого человека обязательно присутствует множество аутореактивных лимфоцитов, которые в случае развития аутоиммунной реакции могут повреждать собственные органы и ткани.
В качестве аналога можно привести созданную турками в ХIV веке янычарскую пехоту, в которую набирали юношей-христиан 8-16 лет, воевших против своих сородичей.
Т-клеточная аутоиммуннная агрессия хорошо изучена при ревматоидном артрите, сахарном диабете первого типа, рассеянном склерозе и многих других болезнях.
Такие же клетки-янычары, не помнящие своего родства, прослеживаются среди В-лимфоцитов:
- аутоантитела могут вызывать гибель клеток, активируя на их поверхности систему комплемента или же привлекая макрофаги;
- мишенями для антител могут стать рецепторы на поверхности клетки.
Например, вследствие срыва иммунологической толерантности происходит активация В-лимфоцитов, продуцирующих антитела. Это приводит к выраженному повышению выработки тиреоидных гормонов (Т4 и Т3), а также к увеличению щитовидной железы в размерах (гипертрофии). Патология носит название болезнь Грейвса.
Еще одним примером может быть миастения гравис, которая характеризуется слабостью скелетной мускулатуры вследствие образования аутоантител против структур, отвечающих за холинергическую передачу и сокращение мышечного волокна;
- аутоантитела вместе с растворимыми антигенами могут образовывать иммунные комплексы, которые оседают в различных органах и тканях (например, в почечных клубочках, суставах, на эндотелии сосудов), нарушая их работу и вызывая воспалительные процессы.
Как правило, аутоиммунное заболевание возникает внезапно, и невозможно точно определить, что стало его причиной. Считается, что триггером для запуска может послужить практически любая стрессовая ситуация, будь то перенесенная инфекция, травма или переохлаждение. Значительный вклад в вероятность возникновения аутоиммунного заболевания вносит как образ жизни человека, так и генетическая предрасположенность – наличие определенного варианта какого-либо гена.
Гиперчувствительность
Под гиперчувствительностью понимают чрезмерный иммунный ответ на какой-либо антиген. Реакции гиперчувствительности подразделяют на несколько типов в зависимости от их длительности и механизмов, лежащих в их основе:
- гиперчувствительность I типа включает немедленные анафилактические реакции, часто связанные с аллергией. Реакции этого типа могут как вызывать небольшой дискомфорт, так и приводить к смерти. Основу гиперчувствительности I типа составляют иммуноглобулины E (IgE), которые вызывают дегрануляцию базофилов и тучных клеток;
- гиперчувствительность II типа характеризуется присутствием антител, распознающих его собственные белки и помечающие экспрессирующие их клетки к разрушению. Гиперчувствительность II типа также называют зависимой от антител или цитотоксической гиперчувствительностью, её основу составляют иммуноглобулины G (IgG) и (IgM);
- гиперчувствительность III типа обусловлена иммунными комплексами, состоящими из антигенов, белков комплемента, IgG и IgM;
- гиперчувствительность IV типа, также известная как отложенная гиперчувствительность, развивается в течение 2-3 дней. Реакции гиперчувствительности IV типа наблюдаются при многих аутоиммунных и инфекционных заболеваниях, а их основу составляют T-клетки, моноциты и макрофаги.
Эффективные методы воздействия на иммунитет:
- регулярная вакцинация по скорости и качеству реакции превышает естественный процесс формирования иммунитета на конкретную инфекцию;
- сбалансированное питание, обеспечивающее поддержание нормального обмена веществ;
- регулярные физические нагрузки, обеспечивающие физиологическое функционирование всех систем организма, поддержание оптимальных показателей массы тела;
- отказ от вредных привычек, приводящих к зависимостям (алкогольной, никотиновой, наркотической, токсической, компьютерной);
- режим дня, особенно влияние циркадных ритмов (смена дня и ночи): во время бодрствования пика достигает численность T-киллеров и NK-клеток, а также концентрация противовоспалительных веществ, таких как кортизол и катехоламины; во время сна достигает своего пика формирование Т-клеток памяти.
Спекулятивные методы вокруг иммунитета:
- прием иммуностимуляторов клинически не оправдан. Если постоянно стимулировать выработку лейкоцитов лекарственными средствами, иммунная система начнет утрачивать свои непосредственные функции. Вот тогда и наступает момент начала серьезных проблем с иммунитетом. Совершенно не влияют на иммунную систему природные адаптогены: лимонник китайский, женьшень, элеутерококк, радиола розовая. Они воздействуют, как усилители синтеза РНК и белков (основу человеческих клеток), активизируют ферменты обмена и работу эндокринной и вегетативной систем;
- прием витаминов явно переоценен. Положительное влияние на иммунную систему оказывает витамин D, который стимулирует образование Т-киллеров. Все остальные группы витаминов прямого участия в функционировании иммунной системы не принимают;
- банные процедуры и сауна на иммунную систему не влияют;
- народные средства, такие как мед и чеснок обладают легким бактерицидным, но не иммуногенным действием.
Заключение
Иммунная система представлена тремя уровнями: органным, клеточным и молекулярным со сложнейшими взаимодействиями между ними.
Современная иммунология различает два взаимодействующих компонента иммунной системы – врожденный и приобретенный (адаптивный) виды иммунитета, обеспечивающие развитие иммунного ответа на генетически чужеродные субстанции, которые представляют собой микроорганизмы, злокачественные опухолевые клетки, пересаженные органы и ткани.
Адаптивный иммунитет основывается на трех главных процессах: распознавание антигенов, их удаление (элиминация) и формирование иммунологической памяти.
Поломки в структуре иммунной системы приводят к развитию иммунодефицитов, аутоиммунным заболеваниям или реакции гиперчувствительности.
Иммунодефицит на генетическом уровне (первичный) или приобретенный (вторичный) может проявиться в любом возрасте и привести к повышенной инфекционной заболеваемости. В последние годы появились средства заместительной терапии, которые продлевают жизнь этим пациентам. Для повышения качества их жизни требуется не только обеспечение дорогостоящим лечением, но и организация поддержки со стороны семьи, психологов и социальных институтов.
Аутоиммунные заболевания и гиперчувствительность – это неспособность организма противостоять разбушевавшейся иммунной системе, которая перепутала свое и чужое.
К сожалению, ни одно из заболеваний иммунной системы медицина еще не научилась излечивать, а только применять заместительную терапию.
Эффективными профилактическими методами воздействия на иммунную систему являются вакцинация и здоровый образ жизни. Купить иммунитет в аптеке пока никому не удалось.
Состав лимфы
Лимфа очень богата по своему составу. В ней содержатся:
- огромное количество лимфоцитов;
- эритроциты, которые в обычное время содержатся не в очень большом количестве, но во время травм быстро размножаются. Если ты посмотришь на свою рану, которая начинает медленно затягиваться, то увидишь тонкую пленочку — она появилась благодаря этому размножению;
- гранулоциты — активируются при инфекционных заражениях;
- белки, липиды, аминокислоты, глицерин, глюкоза, электролиты и прочие соединения — их количество зависит от того, сколько воды ты пьешь. Чтобы лимфа работала правильно, организму необходимо нормальное и регулярное поступление влаги;
- Липопротеины — обычным языком это холестерин и фосфолипиды. Их количество зависит от питания. Чем качественнее ты питаешься, тем их меньше.
Как работает лимфатическая система человека
Каждый день через воздух и пищу в наш организм попадают “враги” — токсичные вещества, бактерии, вирусы и инфекции. К тому же постоянно обновляются клетки. И чтобы весь этот неприятный букет не скапливался внутри, существует лимфосистема, которая все выводит. Но очищение — не единственная функция лимфосистемы.
Она также помогает защищать организм, вырабатывая иммунные клетки, от которых зависит как тот или иной вирус повлияет на нас и как долго мы будем болеть, если все же урон здоровью будет нанесен.
Гуморальная функция в очередной раз доказывает, что наш организм работает как слаженный целостный механизм, где одно зависит от другого. Она отвечает за передачу импульсов, которые сообщают какие вещества необходимо синтезировать для правильной работы.
По лимфатической системе также происходит транспортировка полезных веществ. Доставка липидов и молекул альбумина в кровь. В среднем, каждый день из лимфы в кровь поступает около 100 грамм белка, без которых организм не сможет нормально функционировать.
С лимфой из организма выводится лишняя жидкость. Эта функция называется дренажной и, если она нарушается, то могут появиться отеки, порой настолько сильные, что мешают двигаться.
Лимфатическая система человека: схема движения лимфы
Лимфоток строго координируется особенностями анатомии лимфатической системы человека: даже незначительное изменение в этом случае может привести к необратимым последствиям. В норме лимфа протекает по руслу снизу вверх, то есть от мельчайших капилляров до крупных протоков, и только в таком направлении, обратный же ток лимфы является серьёзной патологией и в норме невозможен в принципе.
Лимфатические капилляры — самые мелкие единицы лимфосистемы, ими начинается цикл лимфотока. С одной стороны они имеют замкнутый конец, с другой — впадают в более крупные капилляры и сосуды лимфатического русла. Капиллярные стенки имеют очень тонкую, практически прозрачную структуру, благодаря чему жидкость и более крупные белковые молекулы беспрепятственно просачиваются внутрь, что и отличает их от кровеносных капилляров, которые не обладают столь высокой пропускной способностью.
Лимфатические сосуды — более крупные трубки, по которым лимфа перемещается от капилляров к стволам. Их строение чем-то напоминает вены кровеносной системы, однако, как и в случае с капиллярами, стенки лимфососудов более тонкие. Кроме того, внутри этих сосудов содержится большое количество плотно смыкающихся клапанов, которые препятствуют току лимфы в обратном направлении.
На пути от капилляров к стволам лимфа попадает в лимфоузлы, расположенные по ходу сосудов. Такие образования разделены на группы в зависимости от локализации. Как правило, каждый лимфоузел выглядит как небольшое шаровидное или овальное образование порядка 2 см в диаметре, в который впадают несколько сосудов, а выходит только 1–2. Именно здесь происходит основная фильтрация лимфы — отделяются инородные тела и вырабатываются лимфоциты при выявлении болезнетворных микроорганизмов.
Отходя от лимфоузлов, выносящие сосуды постепенно впадают в 2 ключевых ствола лимфатической системы, в результате чего образуется такое же количество протоков — грудной и правый:
- Грудной лимфопроток начинается в капиллярах левой руки, левой части головы и внутренних органов, расположенных ниже рёберной линии. Его конечным пунктом служит левая подключичная вена.
- Правый лимфопроток, соответственно, начинается от правой руки, правой половины головы и грудной клетки и вливается в правую подключичную вену.
В кровеносной системе и клетках печени завершаются иммунные процессы, которые начались в лимфоузлах, в результате чего основные патогены обезвреживаются, а токсины и яды выводятся из организма. Помимо иммунной реакции, таким путём большая часть жидкости переносится из клеток тканей и межтканевого пространства в кровеносное русло. Движущая сила лимфотока напрямую зависит от физиологии и анатомии лимфатической системы человека:
- Различный диаметр трубок лимфосистемы, начиная с мельчайших капилляров и заканчивая крупными протоками, обеспечивает ощутимую разность гидростатического давления, которое поднимает лимфу: если на начальном этапе русла величина давления составляет от 2 до 5 мм рт. ст., то ближе к протокам эта цифра плавно приближается к нулю.
- Сосудистые стенки лимфатической системы человека включают гладкомышечные клетки, способные к попеременному сокращению и расслаблению. Благодаря этому лимфа может продвигаться к протоку.
- Сокращение мышечных волокон, окружающих лимфатические сосуды, периодически повышает давление внутри лимфатической системы, из-за чего скорость тока жидкости увеличивается.
Любой сбой, закупорка и прочее нарушение приводят не только к возникновению заболевания на фоне сниженного иммунитета, но и к отёкам тканей вплоть до образования незлокачественной опухоли.
Пункты очищения лимфы
Очищение обычно происходит через выделительную и пищеварительную системы. Но иногда они не справляются и организм начинает задействовать другие органы.
Влагалище у женщин и уретра у мужчин
В организм попал какое-то опасный микроорганизм, лимфосистема быстро с ним справилась и начинает избавляться от “трупиков” этих бактерий. У женщин обычно это сопровождается обильными выделениями из влагалища (в тяжелых случаях может появиться зуд), у мужчин выделения сопровождаются болью при мочеиспускании.
Что обычно в этом случае делают люди? Не разобравшись с проблемой, глотают таблетки. Но это не помогает решить первопричину, а лишь убирает следствие. Таблетки гасят способность организма к очищению, но от опасных микроорганизмов не спасает — они прячутся в других органах и вредят там. К тому же таблетки сильно влияют на печень и в итоге только вредят нам.
Бороться надо не с выделениями, а с тем, что их вызвало.
Желудочно-кишечный тракт
Желудочно-кишечный тракт пронизан множеством лимфоузлов, поэтому он также участвует в очищении. Кишечник не только выделяет остатки пищи, но и яд, который тем или иным образом попал внутрь нас.
Различные расстройства, боли, метеоризм — результат борьбы лимфосистемы с бактериями. Если тебя все это довольно часто беспокоит, срочно займись своим иммунитетом!
Потовые железы
Через пот выходят различные яды, токсины и гормоны. А главное сосредоточение этой силы — подмышки. И вместо того, чтобы давать им нормально работать, мы пользуемся дезодорантами. В итоге, не найдя выхода, лимфа гонит всю грязь дальше и оказывается в груди. И вот тут образуется мастопатия.
Если ты никак не можешь обойтись без дезодоранта (это логично, плохо пахнуть никто не хочет), то хотя бы откажись от их использования 24/7. И замени на органические варианты. Например, на минеральный дезодорант от Beauty 365. Он не блокирует работу потовых желез, но мягко ее регулирует.
При возможности чаще принимай душ и смывай с себя косметические средства. Ты должна потеть — это нормально!
Нос
Нос — один из главных фильтров. Он очищает вдыхаемый воздух от пыли и бактерий. Обильное выделение слизи — это может быть не симптом простуды, а лишь защитная реакция организма. В этом случае не стоит лечить сопли, а необходимо выяснить причину по которой они появились.
Миндалины
Раньше миндалины (и аденоиды тоже) считались ненужными органами и врачи их спокойно вырезали. Но это неправильно! Они являются важной частью лимфатической системы. Именно там происходит борьба между вирусами и лимфоцитами, а также выделяются иммунные клетки.
Если работа миндалин будет нарушена, то человек постоянно болеет, а миндалины воспаляются. Мы начинаем лечить их антибиотиками, но они либо не справляются, либо их действие быстро проходит. В итоге их удаляют, но проблема никуда не уходит. Вирусы идут дальше, захватывая трахею, гортань, бронхи и легкие. Прежде, чем удалять воспалившиеся миндалины или аденоиды, попробуй почистить лимфосистему. Это должно помочь.
Дыхательные пути
Когда слизистые оболочки полости носа не справились с инфекцией, она может пройти дальше. В гортани возникает ларингит. Если и там не получилось справиться с вирусом, то он идет дальше и может вызвать трахеит, бронхит и, в конце своего пути, даже пневмонию.
Как сохранить лимфатическую систему: профилактика патологий
Если лимфосистема перегружена или засорена, то обязательно появляются проблемы со здоровьем. Старайся минимизировать негативное влияние извне — не пропускай то, что может навредить. Как минимум, ты можешь начать с правильного питания. Обязательно включи в рацион продукты, которые стимулируют работу кишечника.
Лимфодренажный массаж — замечательная техника, которая позволяет разогнать застоявшуюся жидкость, а значит улучшает вывод токсинов.
Специальные упражнения и дыхательная гимнастика также помогают очистить лимфатические узлы и протоки.
Сидячий образ жизни вредит всем органам, но в первую очередь страдает лимфа. Долго сидела за работой? Встань и пройдись по офису, сделай легкую гимнастику. Старайся гулять на свежем воздухе каждый день.
Лимфоузлы очень чувствительны к перепадам температур. Избегай переохлаждения или перегрева — они могут привести к воспалениям.
И, конечно, избегай стрессов! Депрессивные состояния вызывают выброс гормона, который замедляет все процессы и приводит к спазмам. Спи минимум 7-8 часов, медитируй, употребляй витамины и чаще улыбайся.
«Внутренняя Британия»: каким должно быть здоровое движение лимфы?
У лимфосистемы нет сердца. Движение лимфы создаёт не мощный насос, а тонкая, нежная, уязвимая к воздействиям клапанная система. Её работа зависит от текучести лимфы, тонуса сосудов, тургора тканей, кровяного давления, температуры, степени обезвоживания… А от самой лимфы также во многом зависит наше здоровье и самочувствие. Давайте разбираться, что лимфа любит, что не любит, как движется и как нам о ней заботиться.
Лимфа представляет собой прозрачную или слегка желтоватую жидкую субстанцию со слабощелочной реакцией. В её состав входят:
- лимфоциты,
- единичные эритроциты,
- белковые соединения,
- липиды,
- глюкоза,
- холестерин,
- фосфолипиды,
- а ещё – жирорастворимые токсины, продукты клеточного распада и патогены, которые лимфа отвела от тканей.
Всё это содержится в лимфе в той или иной концентрации, но главным несущим компонентом является универсальный природный растворитель – вода. Водный баланс для лимфы крайне важен, потому что её объём в человеческом теле в 5 раз больше объёма крови.
Если воды не хватает, в лимфе повышается концентрация белковых соединений. В норме скорость лимфотока 0,5-0,8 см /сек, но если лимфа становится гуще, то и течёт медленнее, а это грозит застоями.
Одним из признаков уже имеющегося нарушения лимфотока является целлюлит. Рыхлая, неравномерная структура подкожно-жировой клетчатки говорит не столько об отложении жира, сколько о том, что лимфа не справляется с выводом токсинов и «прячет» их в жирах, где они могут храниться годами. А при резком похудении – выйти наружу, попасть в кровоток и вызвать заболевание.
Также на проблему с лимфосистемой указывают отёки и вдавленные красные полосы от постели по утрам. Когда жидкости организму хватает, и тургор (упругость) тканей в норме, а также в порядке выводящие системы (в частности, почки), такая симптоматика отсутствует.
Что замедляет лимфу?
- Употребление алкоголя, кофе, газировок
- Курение
- Вредная и трудноперевариваемая пища
- Недостаток чистой воды
- Избыток соли и сахара в рационе
- Ношение узкой, тесной одежды, а также обуви на высоких каблуках
- Приём лекарственных препаратов
- Гиподинамия
Что ускоряет лимфу?
- Питьё чистой воды
- Нормализация рациона
- Отказ от вредных привычек
- Лимфодренажные массажи
- Упражнения для лимфосистемы
- Грамотная фитотерапия
Движение лимфы не должно быть слишком медленным, но и слишком быстрым не должно быть тоже. Лимфе нужно время, чтобы омыть каждую клеточку. Она не спринтер, а неутомимый тихоход, который не спеша собирает мусор и уносит, чтобы ткани могли функционировать безопасно.
Также для лимфосистемы время от времени полезно проводить разгрузки: прежде всего, пищевые. На эти периоды следует отказываться от сложносочинённых кулинарных изысков, чтобы помочь себе.
Важное замечание для тех, кто ищет способ эффективно почистить лимфосистему. Лимфосистема – сама по себе средство очищения. Она не нуждается в тотальном очищении, и на 100% освободить её от токсинов нельзя, потому что ряд токсинов производят и выбрасывают наши же клетки. Естественным образом.
Но мягкие детоксикации допустимы и полезны. Тем, кто хочет сделать это грамотно, рекомендуется пройти короткий цикл уроков «Диетология Лайт» от врача-иммунодиетолога™, нутрициолога с 30-летним стажем Марины Николаевны Внуковой. Это поможет правильно подготовиться, персонализировать схему очищения и избежать ухудшения состояния из-за неправильной, резкой детоксикации организма.
Лимфообразование: что это такое и как оно происходит?
Кислород и другие питательные вещества поступают в ткани и органы с помощью крови. Но они нуждаются в очищении, чтобы не засорять организм. Так сквозь стенки капилляров происходит фильтрация в межклеточное пространство, где образуется специальная тканевая жидкость. Но она не только очищает кровь, но и дополнительно питает ее необходимыми элементами.
Затем эта жидкость попадает в лимфатические сосуды, где насыщается лимфоцитами и превращается в лимфу. Вся лимфа движется в одном направлении — к сердцу.
Схема лимфосистемы: из чего состоит лимфосистема человека?
Лимфатическая система – это глобальная очистительная структура, которая забирает яды и патогены из всех тканей и органов тела.
Незнание принципов её работы в повседневной жизни приводит к тяжёлым последствиям для здоровья: походам в бани и сауны в неудачное для лимфосистемы время, неправильным техникам массажа, некорректному питьевому балансу.
В клинической практике подход к терапии без учёта состояния лимфосистемы ведёт к некорректным назначениям и ущербу для здоровья пациента, в частности, нарушению состояния микробиоты в результате неправильного выхода из антибиотикотерапии.
Чтобы этого не происходило, крайне важно понимать, как устроена лимфосистема. Поэтому для начала мы поговорим о строении лимфосистемы и о том, где она берёт начало.
Глобально лимфосистема состоит из собственно лимфы и двух отделов:
- транспортного – включающего лимфатические капилляры, посткапилляры, сосуды, стволы и протоки; обеспечивает движение лимфы;
- лимфоидные органы – включающего лимфоузлы, селезёнку, тимус, миндалины и красный костный мозг; обеспечивают фильтрацию лимфы, изучение патогенов и производство клеток крови и иммунной системы.
Лимфоток начинается в межклеточном пространстве, откуда лимфу забирают микроскопические сосуды (капилляры), состоящие из тонкого слоя эндотелиальных клеток. В лимфатических капиллярах нет клапанов. Она продвигается по ним снизу вверх за счёт сократительных движений микрофиламентов клеток, окружающих сосуды.
Дальше лимфа попадает в посткапилляры – сосуды с двойным слоем эндотелия и клапанами, которые способствуют движению лимфы. Их функциональная единица называется лимфангион – отрезок от одного клапана до другого. Благодаря этим клапанам и сократительной деятельности лимфангионов обеспечивается дальнейший восходящий ток лимфы.
Всего в организме насчитывается порядка 500 лимфососудов. Они подразделяются на:
- собирающие,
- отводящие,
- магистральные.
Собирающие сосуды – капиллярная сеть, которая вытягивает лимфу из внеклеточного матрикса. Отводящие сосуды – более крупные, приносят лимфу из органов в лимфатические узлы.
Собирающие и отводящие лимфососуды следуют вдоль кровеносных, чаще вдоль вен. Магистральные сосуды в составе сосудисто-нервных пучков и находятся внутри общей фасциальной оболочки.
После прохождения лимфоузлов лимфа попадает в лимфатические магистрали (или стволы), которые отводят лимфу от головы, верхних, нижних конечностей, грудной и брюшной полости.
На грудном протоке расположен один из важнейших коллекторов лимфы в организме – cisterna chyli или млечная цистерна. Из него, а также через другие, менее крупные лимфатические протоки лимфа централизованно попадает в венозное кровеносное русло, и кровь направляется в печень на очистку.
Так лимфа – «живая вода человеческого тела» – проходит полный цикл и, по сути, омывает наш организм снизу вверх. Исключение составляет голова: здесь лимфа течёт сверху вниз, а кроме того, у головного мозга нет своих лимфоузлов, он пользуется «соседними» – шейными и подчелюстными.
При налаженной работе такой «фильтр» способен противостоять любым инфекциям, которые пытаются атаковать наш организм. Но если бы всё было так просто, мы бы с вами не болели. Давайте разберёмся, как работает лимфосистема и что ни в коем случае нельзя делать, если мы хотим её сохранить в здоровом состоянии.
Зачем нам лимфатические узлы? Что будет, если лимфатическая система даст сбой?
Воспалились миндалины, заноза вызвало нагноение пальца — это все работа лимфосистемы. Она отвечает за уничтожение и вывод наружу всего, что может навредить человеку.
Если очистительная функция дает сбой, то грязь может начать выходить через кожу. Так образуются различные воспаления, угри, покраснения, сыпь. К тому же на печень, кишечник и почки давит дополнительная нагрузка. Но это не самое страшное.
При сильных нарушениях, все токсины не просто остаются внутри, а разносятся с кровью по всему организму. А это уже чревато серьезными последствиями.
Просто о сложном: зачем нам нужна лимфатическая система?
Многое, что сегодня кажется само собой разумеющимся, не всегда таким было. Постепенное накопление знаний в какой бы то ни было области иногда являлось результатом специально спланированных, продуманных экспериментов, а иногда — просто случая или наблюдательности человека.
Как искали «млечный путь»? История открытия лимфатической системы
О наличии кровеносных сосудов у животных люди узнали давно. Несмотря на то, что впервые стройное и непротиворечивое объяснение системы кровообращения было сделано лишь в XVII веке, какое-то представление о ее роли появилось у человечества задолго до этого.
Уильям Гарвей против Клавдия Галена: как открывали систему кровообращения человека? Узнать здесь
Вместе с тем хватало и загадок. Древнегреческий врач Эразистрат, живший в III веке до н.э., подметил, что у коз, которых приносили в жертву, из каких-то сосудов течет не кровь, а белесая жидкость, напоминающая молоко.
Вначале эти белые сосуды называли «млечными путями». Крупнейший их них — так называемый грудной лимфатический проток. Примерно в середине XVI столетия итальянский анатом Бартоломео Евстахий впервые выделяет этот проток на трупе лошади. По-видимому, ученый и сам не осознал значения своего открытия, дав этой структуре название «белой грудной вены». Более мелкие лимфатические сосуды и капилляры прозрачны, поэтому в процессе обычного анатомического исследования увидеть их сложно.
Позднее другой исследователь, Гаспаре Азелли, устанавливает, что содержимое тогда еще непонятных науке сосудов формируется в кишечнике; лимфа накапливается в лимфатических узлах брыжейки и движется по сосудам в печень, т.е. представляет собой «белую кровь». Как и можно было ожидать, к этому открытию отнеслись с недоверием. Даже сам Гарвей уподоблял лимфатические сосуды венам.
С изобретением микроскопа ситуация в морфологических исследованиях разительным образом поменялась. В 40-х годах XVIII века немецкий анатом Иоганн Либеркюн обнаруживает начальные отделы лимфатического русла — капилляры — в ворсинках кишечника.
Что же известно об этой, когда-то загадочной части организма, сегодня?
Лимфатическая система в вопросах и ответах
Что такое лимфатическая система?
В процессе кровообращения артериальная кровь, проходя через ткани и органы, доставляет им кислород и питательные вещества. В свою очередь они “отдают” в кровь различные продукты обмена, которые уже в составе венозной крови уходят в сторону сердца.
Наряду с собственно кровеносными сосудами в различных частях тела (за некоторым исключением) обнаруживается так называемая лимфатическая система. Это часть сосудистой системы. Она состоит из лимфатических капилляров, мелких и крупных лимфатических сосудов, а также располагающихся по их ходу лимфатических узлов (лимфоузлов).
Лимфообразование: что это такое и как оно происходит?
Различные вещества, принесенные артериальной кровью, должны достичь своих “целей” — тканей и органов. Здесь, среди прочего, происходит фильтрация жидкости через стенку капилляров в межклеточное пространство и образование тканевой жидкости. Из нее клетки получают питательные вещества и сюда же выделяют продукты жизнедеятельности.
Далее тканевая жидкость попадает в лимфатические сосуды, узлы, обогащается лимфоцитами и превращается в лимфу. Также лимфой называют жидкость, циркулирующую в лимфатической системе.
Движется лимфа по лимфатическим сосудам в одном направлении — от периферии к центру. В этом ей помогают сокращения мышц, между которыми залегают лимфатические сосуды, а также имеющиеся в просвете сосудов клапаны.
Зачем нам лимфатические узлы? Что будет, если лимфатическая система даст сбой?
Воспалились миндалины? Попавшая в палец заноза вызвала нагноение? А какое отношение к этому имеют лимфатические узлы?
Как оказалось, самое непосредственное, и связано это с функциями лимфатической системы.
Когда в то или иное место в теле человека проникают болезнетворные микроорганизмы (бактерии, вирусы), через какое-то время они сами, части разрушенных ими клеток по лимфатическим сосудам попадают в лимфоузлы.
Здесь они обезвреживаются особыми клетками — макрофагами, захватывающими и “переваривающими” их.
Кроме того, в лимфоузлах образуются клетки иммунной системы — лимфоциты и плазматические клетки, синтезируются антитела.
Таким образом, лимфатические узлы — это своего рода “фильтр” на пути различных потенциально опасных микроорганизмов и веществ. Очищенная таким образом лимфа, двигаясь по всем более крупным лимфатическим сосудам, в конечном счете попадает в венозную систему, т.е. в кровь.
Легко представить, что при “поломке” фильтрующей, обезвреживающей функции лимфатической системы вся масса вредных веществ, патогенов будет напрямую попадать в кровь и уже беспрепятственно разноситься по всему организму.
Как почистить лимфатическую систему? Правда и вымыслы
Методы очистки лимфатической системы существуют. К ним, в частности, относятся лимфаферез, лимфосорбция.
При лимфаферезе из организма удаляется определенный объем лимфы с последующим восполнением потерянной жидкости.
Полученную лимфу также могут пропускать через специальные фильтры, которые задерживают токсические вещества, после чего возвращают ее обратно в организм путем внутривенного вливания. Также вводятся полезные и необходимые организму компоненты, “задержанные” фильтрами.
Эти методы используются, в частности, в токсикологии при повышенном содержании в организме токсических веществ — как образующихся при патологических процессах в нем самом, так и поступающих извне.
Важно:
для проведения такой очистки производится хирургическое вмешательство для доступа к грудному лимфатическому протоку, находящему в грудной полости, и введения в него катетера.
Метод используется только как вспомогательный в дополнении к другим методам удаления токсинов.
Имеющиеся в открытых информационных источниках методы очистки лимфатической системы народными средствами официальной медициной не комментируются.
Достаточно часто в рецептах для этой цели упоминается корень солодки. В частности, было показано, что солодку в принципе не рекомендуется использовать людям, имеющим повышенное артериальное давление.
По каким причинам повышается давление? Рассказывает врач-терапевт, кардиолог «Клиника Эксперт Воронеж» Калинина Ангелина Анатольевна
Что делать, если опухли лимфоузлы?
Здесь возможен только один ответ: сразу обращаться к врачу. Не следует терять время, размышляя о возможных “загрязнениях” лимфатической системы/узлов, способах их “очистки” и т.п.
Болезни лимфатической системы
Условно выделяют несколько групп заболеваний лимфосистемы.
Травмы. Как и другие органы и ткани, лимфатическая система может травмироваться при несчастных случаях, авариях, хирургических операциях и иных подобных ситуациях.
Пороки развития. Они включают недостаточное развитие лимфатических сосудов и узлов (гипоплазию), врожденное расширение лимфатических сосудов (лимфангиэктазию; также бывает и приобретенной), первичную облитерирующую лимфангиопатию, лимфангиоматоз и др.
Воспалительные заболевания. Сюда относятся лимфангиит (воспаление лимфатического сосуда), регионарный лимфаденит (воспаление лимфоузла/лимфоузлов).
Опухоли. Доброкачественные новообразования лимфатических сосудов называют лимфангиомами, а злокачественные — лимфангиосаркомами.
Опухоли лимфатических узлов обычно злокачественной природы. К ним относятся как новообразования, исходящие из ткани самого лимфатического узла, так и метастазы опухолей из других органов.
Какие симптомы должны стать поводом для обращения к врачу?
Общие: непривычная, нередко немотивированная общая слабость, недомогание; спонтанное снижение массы тела; ухудшение аппетита; повышение температуры тела, даже до небольших цифр; потливость.
Местные — со стороны лимфатических узлов: увеличение размеров; болезненность; уплотнение; уменьшение подвижности, “спаивание” их друг с другом; изменение кожи над “проблемным” лимфатическим узлом.
Имеет значение увеличение той или иной конечности в объеме, ее отек.
Обращаться к врачу следует при наличии даже одного проявления – например, при безболезненном увеличении лимфоузла.
Куда бежать?
Любые симптомы со стороны лимфатической системы требуют обязательной консультации медицинского специалиста. Какой же врач лечит болезни лимфатической системы?
Поскольку изначально неизвестно, какова причина изменений лимфоузлов у человека, целесообразно вначале обратиться к педиатру или терапевту (в зависимости от возраста пациента).
Записаться на прием к врачу-терапевту можно здесь
внимание: консультации доступны не во всех городах
Поскольку заболевания, при которых обнаруживаются проявления со стороны лимфоузлов, различны по своей природе, могут быть назначены дополнительные исследования, а также консультации смежных специалистов. Вас могут направить к инфекционисту, фтизиатру, онкологу, гематологу, хирургу.
Для уточнения диагноза могут использовать такие методы, как УЗИ, КТ, МРТ и др.; пункция, биопсия, а также удаление лимфатического узла для последующего микроскопического исследования; лимфография.
Возможно, вас заинтересуют:
Можно ли почистить печень?
Вегетарианство: за и против
Как почистить лимфатическую систему? Правда и вымыслы
Чтобы избавиться от лишней жидкости и вывести все токсины, необходима механическая чистка. Все безопасно и очень легко. Лучшее средство — солодка. Ее необходимо принимать вместе с энтеросгелем или активированным углем.
Солодка обеспечивает разжижение лимфы, что ускоряет вывод шлаков. А активированный уголь не дает им всосаться обратно в клетку.
К тому же солодка обладает целым комплексом эфирных масел и витаминами, которые обеспечивают противовоспалительное действие.
Такую чистку проводят на протяжении двух недель. А если ты будешь регулярно делать дренажный массаж и гимнастику, то эффект станет максимально заметным.
Лимфодренажный массаж
Драйбрашинг — массаж сухой щеткой. Он не только спасает от целлюлита, но и разгоняет лимфу, убирает отеки и улучшает кровообращение. Хорошая щетка есть у Beauty 365.
Также очень хорош вакуумный массаж чудо-банками — уходят отеки, разгоняется межклеточная жидкость и быстрее выводятся шлаки и токсины. Выбирай что тебе больше по душе.
Полезные продукты для лимфы
- Грецкие орехи- благодаря фитонциду повышаются защитные свойства.
- Морковь- бета-каротин, который содержится в огромных количествах в этом овоще, замедляет старение, помогает вырабатывать антитела и не дает лимфоцитам разрушаться.
- Морская капуста — йод также повышает защитные свойства лимфы.
- Яйца — в них содержится лютеин, который участвует в образовании строительного материала для наших клеток.
- Жирная рыба — правильные жиры делают сосуды здоровыми и эластичными.
А теперь немного о тех продуктах, употребление которых необходимо ограничить:
- Алкоголь — вызывает спазм сосудов, а он нарушает движение жидкости по сосудам.
- Соль — большое количество соли вызывает гипертонию.
- Консервы, колбасы и другие полуфабрикаты — это пищевой мусор для человека. Вызывают засорение наших внутренних фильтров, что провоцирует образование застоев и отеков.