Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли). Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз. По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей.
По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность.
Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента. Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха. Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха. Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недос -таточности и боль в груди проявляются даже во время отдыха.
Классификация
Существует классификация ХСН по стадиям развития заболевания (Н.Д. Стражеско, В.Х. Василенко):
I стадия (начальная) — признаки недостаточности проявляются только при физической нагрузке, в покое симптомов нет.
II стадия подразделяется на два периода:
- период А – клинически выраженное нарушение правого или левого отдела сердца, застой в малом или большом круге кровообращения, одышка и симптомы возникают при небольших физических усилиях;
- период Б – застой в обоих кругах кровообращения (проявляется одышкой, отеками), работоспособность резко снижена.
III стадия (конечная) — изменения структуры органов и тканей, из-за нарушения кровоснабжения и трофики, одышка в состояние покоя.
Тяжесть заболевания определяется функциональным классом (ФК), показывающим, насколько ограничена физическая активность пациента.
- I ФК — нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения;
- II ФК — незначительное ограничение в физической активности. Комфортное состояние в покое, но обычная физическая активность вызывает одышку, утомляемость или сердцебиение;
- III ФК — явное ограничение физической активности. Комфортное состояние в покое, но меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение;
- IV ФК — невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Не стоит допускать развития заболевания, своевременная диагностика поможет предотвратить появление патологии. Наш кардиологический центр ФНКЦ ФМБА предлагает вам пройти комплексное исследование сердца. Своевременное установление причины сердечной недостаточности и ее устранение поможет сохранить качество вашей жизни.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Диагностика
При сборе анамнеза врач особое внимание уделяет наличию жалоб на одышку и быструю утомляемость. Собирает информацию о существовании других заболеваний. При подозрении на сердечную недостаточность больного направляют на инструментальные исследования и лабораторные анализы.
Кардиологический центр ФМКЦ ФМБА проводит полный комплекс диагностических мероприятий:
- ЭКГ в 12 отведениях;
- ЭХО-КГ;
- Холтеровское мониторирование;
- ЭКГ с дозированной физической нагрузкой;
- чреспищеводная ЭХО-КГ;
- СМАД (суточное мониторирование артериального давления);
- УЗИ органов брюшной полости;
- общий анализ крови;
- биохимический анализ крови (липидный спектр, глюкоза крови, показатели функции печени и почек);
- гормоны щитовидной железы;
- коагулограмма (анализ, позволяющий узнать свертываемость крови);
- общий анализ мочи;
- спирометрия (исследование функций дыхания);
Левая сторона или правая сторона?
Различные симптомы сердечной недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью. Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия. Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Хроническая сердечная недостаточность у лиц старшего возраста
Рост численности населения старших возрастных групп и существенное повышение распространенности хронической сердечной недостаточности (ХСН) при старении привели к тому, что большую часть пациентов с этой патологией в настоящее время составляют лица пожилого и старческого возраста. По образному выражению Michael W. Rich, ХСН в XXI веке стала «кардиогериатрическим синдромом» [1].
Считается, что физиологические изменения организма при старении могут предрасполагать к развитию ХСН [1, 2]. Так, из-за прогрессирующего снижения количества кардиомиоцитов и изменения соединительной ткани сердечной мышцы (в том числе накопления амилоида) с возрастом независимо от исходного уровня артериального давления (АД) происходит повышение жесткости миокарда и возникновение его умеренной физиологической гипертрофии с формированием диастолической дисфункции желудочков. А структурные изменения клапанов (фиброз и кальцификация) и нарушения возбудимости и проводимости, возникающие при уменьшении количества функционирующих клеток в синусовом узле и проводящей системе сердца, могут вызывать снижение систолической функции миокарда [3, 4]. Особое значение в развитии ХСН при старении имеют нарушения выделительной функции почек, которые приводят к снижению экскреции натрия и воды и развитию объемной перегрузки сосудистого русла [5, 6]. Почечная дисфункция имеется у 20% пожилых, в возрасте старше 80 лет клиренс креатинина может уменьшаться до 50 мл/мин и более даже без сопутствующей патологии [7].
Наиболее частыми причинами развития ХСН в старших возрастных группах являются ишемическая болезнь сердца (ИБС), артериальная гипертензия (АГ), их сочетание и сахарный диабет (СД) 2-го типа [8–11].
Хотя симптомы ХСН и данные объективного обследования у лиц старшего возраста часто изменены из-за возрастных изменений и коморбидной патологии, диагностические критерии заболевания для них не меняются [4, 12]. Однако особое значение для лечения таких больных приобретает выявление сопутствующих состояний и заболеваний, так как повышенная истощаемость и быстрый срыв компенсаторных механизмов организма при старении могут вызывать функциональную недостаточность не только той системы, которая поражена, но и других, в том числе способность влиять на клинику и течение сердечной недостаточности [1, 4]. За рубежом при сборе анамнеза жизни пациента особое внимание рекомендуется уделять таким сведениям, как условия проживания, данные об ухаживающих за больным лицах, информации о реакции госпитализируемого лица на чрезвычайные ситуации, и использовать специализированные опросники для выявления когнитивных нарушений [2]. Классические симптомы застойной систолической ХСН, как правило, появляются у пожилых в позднем периоде болезни. Резкое ограничение физической нагрузки и изменение образа жизни при старении приводит к уменьшению жалоб на одышку, учащенное сердцебиение [12]. Преобладают неспецифические жалобы (генерализованная слабость, усталость), характерные также и для симптомов физиологического старения [4]. В старческом возрасте встречаются атипичные признаки ХСН: появление когнитивных и эмоциональных нарушений (эпизоды бреда, раздражительность), изменения сна (как сонливость, так и бессонница), снижение аппетита [1, 13]. Наиболее чувствительным физикальным признаком сердечной недостаточности у пожилых является крепитация в базальных отделах, а самым специфичным объективным признаком — повышение венозного давления в яремной вене [12]. С учетом низкой специфичности жалоб и результатов клинического осмотра особое значение для лечения пожилых пациентов приобретают данные дополнительных исследований. Исследование натрийуретических пептидов для подтверждения и дифференциального диагноза ХСН (например, с первично легочными симптомами), определения прогноза и контроля эффективности лечения остается обязательным у лиц старшего возраста, однако считается, что его информативность (особенно у женщин) с возрастом уменьшается [14]. Из-за высокой распространенности гипотиреоза у пожилых и его влияния на течение ХСН, целесообразным считается определение уровня тиреотропного гормона [9, 11]. Анализ результатов инструментальных методов диагностики ХСН часто затруднен имеющимися возрастными изменениями и сопутствующей патологией. Необходимость дополнительных инвазивных методов диагностики для подтверждения коронарной патологии или клапанных нарушений у лиц старшей возрастной группы с сердечной недостаточностью определяется не паспортным возрастом, а индивидуальным состоянием, ожидаемой продолжительностью активной жизни, выгодами и рисками, связанными с вмешательством [9, 11].
Целями лечения ХСН у пациентов старших возрастных групп остаются контроль факторов риска, уменьшение симптомов, улучшение качества жизни, сокращение числа госпитализаций и, по возможности, улучшение прогноза [8, 9, 11]. Необходимым условием профилактики прогрессирования и декомпенсации сердечной недостаточности является эффективная терапия заболеваний, являющихся этиологическими факторами развития ХСН. Доказано, что адекватное медикаментозное лечение АГ и ИБС столь же эффективно для снижения симптомов и улучшения прогноза у пожилых, как и у более молодых пациентов [9, 15]. При терапии фибрилляции предсердий, являющейся предиктором высокого риска смертности у больных с ХСН, у больных старшего возраста предпочтителен контроль частоты сердечных сокращений (ЧСС) [16, 17]. Особое значение при этом приобретает антикоагулянтная терапия, так как риск развития тромбоэмболических осложнений у пожилых пациентов более значителен [18].
Хотя данные наблюдения 5314 лиц мужского пола в возрасте 65–92 лет в течение 20 лет свидетельствуют о том, что уровень толерантности к физическим нагрузкам является независимым предиктором смертности от всех причин у пожилых, а его повышение увеличивает выживаемость в этой популяции [19], результаты зарубежных исследований с физическими тренировками у пожилых пациентов с ХСН противоречивы. Большая часть имела благоприятный результат, но имеются и сообщения об отсутствии улучшения большинства показателей (толерантности к физической нагрузке, качества жизни, уровня нейрогормонов в крови, клинических проявлений ХСН). Отечественные публикации содержат данные об эффективности физической реабилитации у пациентов в возрасте от 60 до 84 лет с ХСН от II до IV функционального класса по критерям Нью-Йоркской ассоциации кардиологов (New York Heart Association, NYHA) в отношении замедления процессов ремоделирования миокарда, увеличения толерантности к физической нагрузке и улучшения качества жизни [20], но не позволяют сделать окончательных выводов о тактике выбора оптимального режима физических тренировок в зависимости от исходного состояния пациента, сопутствующих заболеваний, применяемой медикаментозной терапии, места и условий проведения занятий.
Общие рекомендации в отношении снижения в рационе соли и контроля количества принимаемой жидкости у пожилых пациентов с ХСН сохраняются. Сама ХСН может привести к прогрессированию пищевой недостаточности, что увеличивает риск проявлений старческой немощности, иммунодефицита и неблагоприятного прогноза [21]. Зарубежные авторы обращают внимание на связанные с финансовыми ограничениями и условиями жизни лиц старшего возраста такие неблагоприятные особенности их питания, как более частое употребление готовых продуктов и полуфабрикатов с высокой калорийностью и большим количеством натрия, что ухудшает течение сердечной недостаточности [7].
Существует ограниченное количество исследований, посвященных оптимальной медикаментозной терапии ХСН у пациентов старшего возраста (особенно 80 лет и более), но пока нет оснований предполагать, что фармакотерапия у них должна отличаться от рекомендованной в более молодом возрасте. Особое значение приобретает учет индивидуальных особенностей, сопутствующей патологии и возможности усваивать или переносить лекарственные препараты.
Благодаря данным крупных многоцентровых исследований, не возникает сомнений в значении ингибиторов ангиотензинпревращающего фермента (ИАПФ) при лечении ХСН у лиц пожилого возраста. Хотя в метаанализе исследований ИАПФ выживаемость при активной терапии была выше у тех, кому было менее 60 лет, однако активная терапия ИАПФ в любом возрасте имела сопоставимое влияние на комбинированную конечную точку (общая смертность и госпитализация). Хорошая переносимость высоких доз ИАПФ больными со средним возрастом 64 и 70 лет была продемонстрирована в исследованиях ATLAS и NETWORK, но ряд других работ выявил связь нарастания риска развития ухудшения функции почек при применении ИАПФ с возрастом, что клинически проявлялось гипотонией, азотемией, желудочно-кишечными симптомами, гиперкалиемией и лейкопенией [22]. Поэтому назначение ИАПФ у пожилых требует: тщательной оценки функции почек, начало терапии с меньших доз; более медленные темпы титрации препарата; отмену, при возможности, вазодилататоров; контроль уровня АД в положении лежа, сидя и стоя. Последнее связано с тем, что в пожилом и старческом возрасте при сочетании возрастных изменений сосудов (снижение эластичности крупных сосудов и повышение общего периферического сопротивления за счет уменьшения просвета мелких артерий) и нейрогуморальной регуляции (активация ренин-ангиотензин-альдостероновой системы и снижение эффективности бета-адренергической стимуляции) возникает выраженная лабильность АД с ортостатической гипотензией [4]. Антагонисты рецепторов ангиотензина II, хотя и не выявили преимуществ перед ИАПФ, лучше переносятся, что особенно значимо для повышения комплаентности у пациентов старшего возраста.
Основные рандомизированные исследования по применению блокаторов β-адренергических рецепторов при ХСН включали значительное количество пожилых пациентов. Изучение когорты из почти 12 000 больных (средний возраст 79 лет) показало, что их использование ассоциировано со значительным сокращением смертности от ХСН и смертности от всех причин [23]. Польза от назначения ретардной формы метопролола, карведилола и бисопролола у пожилых оказалась такой же, как и у более молодых пациентов. Анализ результатов применения этих же β-адреноблокаторов у лиц старческого возраста в ряде не очень больших исследований тоже не выявил значимого влияния возраста на сокращение смертности и уменьшение числа госпитализаций. Редким примером исследования, специально посвященного изучению пациентов 70 лет и старше с ХСН, является исследование SENIORS. Оно продемонстрировало уменьшение на фоне лечения β-адреноблокатором небивололом всех случаев смерти или госпитализации по поводу сердечно-сосудистых заболеваний независимо от фракции выброса [24]. Таким образом, назначение β-адреноблокаторов рекомендуется всем пациентам с ХСН, независимо от возраста. Их применение сопровождается улучшением долгосрочной выживаемости больных, а эффективность не зависит от наличия или отсутствия ИБС и АГ, но связана с большей исходной ЧСС. Беспокойство по поводу влияния β-адреноблокаторов на когнитивные функции больше основано на устных сообщениях, чем на строгих научных данных [7].
Хотя влияние мочегонных средств на прогноз при ХСН в серьезных плацебо-контролируемых исследованиях не изучено, эти препараты купируют симптомы легочного или системного застоя и широко используются в практике. Со старением эффективность ряда диуретиков снижается, например, уменьшается почечный клиренс фуросемида. Кроме того, наличие ХСН само по себе ограничивает абсорбцию фуросемида и буметанида. Меньше известно о влиянии старения и ХСН на результаты терапии тиазидными диуретиками. Считается, что применение мочегонных препаратов при физиологическом снижении функции почек у лиц старшего возраста может способствовать нарастанию электролитных нарушений и обострению ассоциированной с возрастом сопутствующей патологии [7]. Сама ХСН значительно усугубляет дефицит калия, характерный для пожилых из-за сокращения его количества в пищевом рационе, снижения эффективности реабсорбции калия в почках и уменьшения сухой массы тела, поэтому пациенты старших возрастных групп особенно склонны к гипокалиемии [25]. Недооцененными проблемами пожилых, усугубляемыми терапией диуретиками, являются задержка мочи и ее недержание. Факторами риска их развития являются возраст и терапия связанной со старением сопутствующей патологии. Значительная часть пациентов с легкими или умеренными симптомами недержания или задержки мочи предпочитает не сообщать об этом, если врач не спрашивает о мочеиспускании специально, предпочитая избегать приема диуретиков [26]. При проблемах с передвижением мочегонная терапия может нарушать повседневную активность больных старшего возраста, а выраженное уменьшение внутрисосудистого объема на фоне применения диуретиков при преимущественно диастолической дисфункции левого желудочка способно снизить сердечный выброс и вызвать гипотензию, к которой пожилые особенно чувствительны. Для уменьшения степени выраженности побочных эффектов терапии мочегонными средствами больных ХСН старшего возраста предлагается деление их дозы на несколько приемов или ее уменьшение при симптомах гипоперфузии или нарастании почечной недостаточности во время титровании доз блокаторов нейрогормонов; исключение приема диуретиков в конце дня во избежание никтурии; назначение минимальных доз мочегонных, необходимых для стабильного веса и симптоматики при длительном лечении, контроль функции почек и электролитного баланса при каждом изменении в терапии.
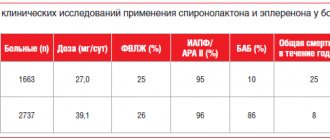
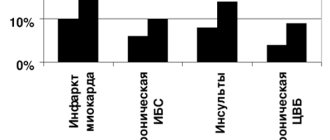
Хотя в исследовании RALES у пожилых пациентов (средний возраст 67 лет) с выраженной сердечной недостаточностью (III–IV функциональный класс, фракция выброса < 35%), получавших лечение ИАПФ и петлевыми диуретиками, назначение малых доз антагониста альдостерона спиронолактона снижало уровень смертности на 30%, число госпитализаций по поводу декомпенсации сердечной недостаточности на 35% и значительно улучшало функциональный класс ХСН, а случаев гиперкалиемии или почечной дисфункции не отмечено даже при пристальном контроле лабораторных показателей в динамике [27], результаты исследования не могут быть полностью перенесены на популяцию больных пожилого возраста с ХСН, так как уровень креатинина более 220 мкмоль/л или существенная сопутствующая патология служили критериями исключения из исследования. Действующие рекомендации по терапии сердечной недостаточности предусматривают снижение первоначальной дозы спиронолактона до 12,5 мг/сут у лиц старшего возраста при клиренсе креатинина менее 50 мл/мин и отказ от его назначения при клиренсе креатинина менее 30 мл/мин. Для исключения почечной дисфункции и гиперкалиемии пациентам должны быть даны рекомендации о немедленной отмене препарата при развитии диареи или других состояний, приводящих к обезвоживанию.
Дигоксин длительное время был основой терапии застойной ХСН. И хотя в результате анализа данных, полученных в исследовании DIG, эффект в отношении общей смертности не получен, в действующих национальных и европейских рекомендациях его назначение рекомендовано для контроля симптомов и уменьшения случаев госпитализации при тяжелой ХСН и снижении фракции выброса левого желудочка либо при выраженной сердечной недостаточности в сочетании с тахисистолической формой фибрилляции предсердий. Пациенты в возрасте 70 лет и старше составляли в DIG 27%, и выгоды от терапии сохранялись во всех возрастных группах. Однако возраст являлся и независимым фактором риска развития осложнений терапии дигоксином (токсичность, госпитализация из-за токсичности) [28]. У пожилых достаточно часто возникает нарушение его выведения, причем токсические эффекты могут возникать при приеме малых доз и «нормальном» уровне дигиталиса в сыворотке крови; проявляться типичными симптомами гликозидной интоксикации (нарушения сердечного ритма и проводимости, тошнота и рвота) и атипично (падения, анорексия, депрессия, спутанность сознания). Таким образом, назначение дигоксина у пожилых требует применения более низких доз препарата и тщательного контроля симптомов и лабораторных показателей функции почек в процессе лечения.
У пациентов старшего возраста ХСН крайне редко является изолированной патологией, чаще сочетаясь, как минимум, с тремя, а у 25% больных — с шестью и более сопутствующими заболеваниями [7]. В среднем при госпитализации пожилых с диагнозом ХСН определяют еще пять нозологических форм [29]. По зарубежным источникам, чаще всего это СД, хроническая почечная недостаточность, хронические заболевания легких, анемия и депрессия. По отечественным данным самая распространенная сопутствующая патология: заболевания опорно-двигательного аппарата, цереброваскулярная болезнь, хроническая обструктивная болезнь легких, болезни желудочно-кишечного тракта [30]. Сочетание нескольких нозологических форм значительно затрудняет процесс диагностики и подбора терапии. Так, симптомы, характерные для сердечной недостаточности (одышка, отеки голеней или ночное ортопноэ) могут возникать при ожирении, тахиформе фибрилляции предсердий, коронарной недостаточности, нарушениях гемодинамики с перегрузкой объемом (например, при почечной недостаточности) или при увеличении постнагрузки (например, при гипертоническом кризе). Изменяют выраженность одышки и толерантность к физическим нагрузкам хронические заболевания легких. Анемия, возникающая у больных старшего возраста вследствие хронических заболеваний (болезни почек, злокачественные опухоли), медикаментозных вмешательств (применение нестероидных противовоспалительных препаратов, варфарина и других лекарственных средств, способствующих кровопотерям) или недостаточного поступления в организм железа, фолиевой кислоты, витамина B1, не только усиливает симптомы ХСН, но и является независимым негативным предиктором прогноза [7]. Депрессивные и тревожные нарушения у стариков увеличивают количество симптомов, затрудняют оценку жалоб, снижают эффективность лечения ХСН и повышают частоту госпитализаций. У госпитализированных по поводу ХСН пациентов депрессия значимо и независимо связана со снижением выживаемости [31]. С повышенной смертностью ассоциированы у пожилых падения с переломом бедра, их риск может повышаться при стандартном лечении ХСН из-за постуральной гипотензии; когнитивных нарушений; недержании мочи. Дополнительное значение могут иметь изменение баланса проприоцепции с возрастом и брадиаритмия при нарушении функции синусового узла (синдром слабости синусового узла), а также за счет воздействия лекарств с отрицательными хронотропными свойствами (дигоксин, β-адреноблокаторы). Почечная недостаточность связана у пациентов с ХСН с увеличением риска побочных эффектов лекарственных препаратов, применяемых для лечения, более высокой частотой госпитализации и неблагоприятным прогнозом. Выявление только микроальбуминурии уже является предиктором неблагоприятного прогноза при ХСН (увеличение риска смерти на 60–80% и риска госпитализации в связи с прогрессированием ХСН на 30–70%) [32]. Таким образом, у лиц старшего возраста сочетанная патология при ХСН может не только представлять дополнительные сложности при ведении больных, но и определять их прогноз жизни. Cтратегия, направленная на своевременное выявление и терапию сопутствующих заболеваний у пожилых с ХСН, может предотвратить до 55% госпитализаций. В то же время это неизбежно приводит к полипрагмазии, политерапии, увеличению частоты побочных эффектов медицинских препаратов и нежелательных лекарственных взаимодействий. Так, нестероидные противовоспалительные препараты приводят к задержке почечного натрия и жидкости, снижают эффективность ИАПФ и могут вызвать сердечную недостаточность даже у пациентов, не имеющих повышенного риска. При сочетании их с диуретиками риск госпитализации по поводу ХСН у лиц старше 55 лет увеличивается в два раза, а совместный прием со спиронолактоном значительно повышает вероятность гиперкалиемии и нарушения функции почек. Нитраты увеличивают риск развития у пожилых постуральной гипотензии, могут ухудшить прогноз при пороках сердца и не позволяют достигать оптимальных доз ИАПФ и β-адреноблокаторов. С целым рядом проблем связано медикаментозное лечение депрессии. Трициклические антидепрессанты, повышая уровень норадреналина, могут провоцировать развитие аритмии и ортостатической гипотонии, есть данные о том, что их применения следует избегать у пациентов с высоким риском развития ИБС или ее анамнезом. Более безопасные селективные ингибиторы обратного захвата серотонина, которым отдается предпочтение при ХСН, могут у пожилых приводить к развитию гипонатриемии за счет накопления серотонина с последующей стимуляцией выработки антидиуретического гормона, причем возникновение гипонатриемии, по данным исследований, отмечалось в сроки от недели до нескольких месяцев после начала терапии, поэтому лицам, получающим эти препараты, необходимо контролировать уровень натрия плазмы в динамике. Особую опасность у пожилых пациентов представляет избыточная инфузионная терапия из-за опасности возникновения ятрогенной сердечной недостаточности, поэтому проводить ее рекомендуется только по четким показаниям и при тщательном контроле клинической симптоматики и показателей гематокрита.
Таким образом, ведение пациентов старшей возрастной группы с ХСН имеет целый ряд особенностей. Их знание может помочь улучшить результаты терапии прежде всего врачам первичного звена. Однако самым главным остается совет, изложенный в рекомендациях Американской коллегии кардиологов (American College of Cardiology, ACC) и Американской ассоциации кардиологов (American Heart Association, AHA): «Из общих мер, которые должны использоваться у пациентов с ХСН, возможно самое эффективное, но все же наименее используемое, — тщательное наблюдение и контроль» [9].
Литература
- Rich M. W. Heart failure in the 21 st century: a cardiogeriatric syndrome // J Gerontol A Biol Sci Med Sci. 2001. Vol. 56, № 2. P. 88–96.
- Arnold M., Miller F. Congestive Heart Failure in the Elderly [Электронный ресурс] //? 2002. Режим доступа: https://www.ccs.ca/download/consensus_conference/consensus_conference_archives/2002_05.pdf. [Дата обращения: 12.02.2011].
- Robin A. P. et al. Heart failure in older patients // Br J Cardiol. 2006. Vol. 13, № 4. P. 257–266.
- Руководство по геронтологии и гериатрии. В 4 т. Т. 3. Клиническая гериатрия / Под ред. В. Н. Ярыгина, А. С. Мелентьева. М.: ГЭОТАР-Медиа. 2007. 894 с.
- Allison S. P., Lobo D. N. Fluid and electrolytes in the elderly // Curr Opin Clin Nutr Metab Care. 2004. Vol. 7, № 1. P. 27–33.
- Chae C. U. et al. Mild renal insufficiency and risk of congestive heart failure in men and women > or =70 years of age // Am J Cardiol. 2003. Vol. 92, № 6. P. 682–686.
- Imazio M. et al. Management of heart failure in elderly people // Int J Clin Pract. 2008. Vol. 62, № 2. P. 270–280.
- Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (третий пересмотр) [Электронный ресурс]. Режим доступа: https://medic.ossn.ru/upload/ossn_pdf/Recomend/Guidelines%20SSHF%20rev.3.01%202010.pdf. [Дата обращения: 02.02.2011].
- Hunt S. A. et al. 2009 Focused update incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Developed in Collaboration With the International Society for Heart and Lung Transplantation // J Am Coll Cardiol. 2009. Vol. 53, № 15. P. 1–90.
- Ahmed A. DEFEAT heart failure: clinical manifestations, diagnostic assessment, and etiology of geriatric heart failure // Heart Fail Clin. 2007. Vol. 3, № 4. P. 389–402.
- Dickstein K. et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the diagnosis and treatment of acute and chronic heart failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM) // Eur J Heart Fail. 2008. Vol. 10, № 10. P. 933–989.
- Tresch D. D. Clinical manifestations, diagnostic assessment, and etiology of heart failure in elderly patients // Clin Geriatr Med. 2000. Vol. 16, № 3. P. 445–456.
- Vogels R. L. et al. Cognitive impairment in heart failure: a systematic review of the literature // Eur J Heart Fail. 2007. Vol. 9, № 5. P. 440–449.
- Vaes B. et al. The accuracy of plasma natriuretic peptide levels for diagnosis of cardiac dysfunction and chronic heart failure in community-dwelling elderly: a systematic review // Age and Ageing. 2009. Vol. 38, № 6. P. 655–662.
- Beckett N. S. et al. Treatment of hypertension in patients 80 years of age or older // N Engl J Med. 2008. Vol. 358, № 18. P. 1887–1898.
- Go A. S. et al. National Implications for Rhythm Management and Stroke Prevention: the AnTicoagulation and Risk Factors In Atrial Fibrillation (ATRIA) Study // JAMA. 2001. Vol. 285, № 18. P. 2370–2375.
- Heeringa J. et al. Prevalence, incidence and lifetime risk of atrial fibrillation: the Rotterdam study // Eur Heart J. 2006. Vol. 27, № 8. P. 949–953.
- Man-Son-Hing M., Laupacis A. Anticoagulant-related bleeding in older persons with atrial fibrillation: physicians’ fears often unfounded // Arch Intern Med. 2003. Vol. 163, № 13. P. 1580–1586.
- P. Kokkinos et al. Exercise capacity and mortality in older men: a 20-year follow-up study // Circulation. 2010. Vol. 122, № 8. P. 790–797.
- Осипова И. В., Ефремушкин Г. Г., Березенко Е. А. Длительные физические тренировки в комплексном лечении пожилых больных с хронической сердечной недостаточностью // Сердечная недостаточность. 2002. № 5. С. 218–220.
- Persson M. D. et al. Nutritional status using mini nutritional assessment and subjective global assessment predict mortality in geriatric patients // J Am Geriatr Soc. 2002. Vol. 50, № 12. P. 1996–2002.
- Garg R., Yusuf S. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure. Collaborative Group on ACE Inhibitor Trials // JAMA. 1995. Vol. 273, № 18. P. 1450–1456.
- Sin D. D., McAlister F. A. The effects of beta-blockers on morbidity and mortality in a population-based cohort of 11,942 elderly patients with heart failure // Am J Med. 2002. Vol. 113, № 8. P. 650–656.
- McMurray J., Judge T. G., Caird F. I. Making sense of SENIORS // Eur Heart J. 2005. Vol. 26, № 3. P. 203–206.
- Macleod C. C. Nutrition of the elderly at home. III. Intakes of minerals // Age Ageing. 1975. Vol. 4, № 1. P. 49–57.
- Gillespie N. D. The diagnosis and management of chronic heart failure in the older patient // Br Med Bull. 2005. Vol. 75–76, № 1. P. 49–62.
- Pitt B. et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators // N Engl J Med. 1999. Vol. 341, № 10. P. 709–717.
- Gheorghiade M., Adams K. F. Jr., Colucci W. S. Digoxin in the management of cardiovascular disorders // Circulation. 2004. Vol. 109, № 24. P. 2959–2964.
- Braunstein J. B. et al. Noncardiac comorbidity increases preventable hospitalizations and mortality among Medicare beneficiaries with chronic heart failure // J Am Coll Cardiol. 2003. Vol. 42, № 7. P. 1226–1233.
- Ситникова М. Ю. и др. Особенности клиники, диагностики и прогноза хронической сердечной недостаточности у госпитализированных пациентов старческого возраста // Сердечная недостаточность. 2005. № 2. С. 85–87.
- Jiang W. Relationship between depressive symptoms and long-term mortality in patients with heart failure // Am Heart J. 2007. Vol. 154, № 1. P. 102–108.
- Jackson C. E. et al. Albuminuria in chronic heart failure: prevalence and prognostic importance // Lancet. 2009. Vol. 374, № 9689. P. 543–550.
Е. А. Темникова, кандидат медицинских наук
ГБОУ ВПО ОмГМА МЗ РФ, Омск
Контактная информация
Лечение сердечной недостаточности
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.