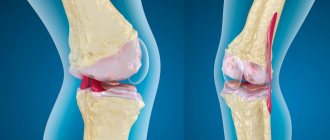
Синовит коленного сустава, что это такое и как лечить?
Синовит – это воспаление синовиальных оболочек, которые выстилают изнутри полость одного или нескольких крупных суставов. При болезни в синовиальных оболочках накапливается жидкость.
В 65–70% случаев страдает коленный сустав, значительно реже поражается плечевой, локтевой, голеностопный, тазобедренный суставы. Заболевание широко распространено, имеет множество вариантов течения, возникает одинаково часто у детей и взрослых всех возрастных групп.
Большинство случаев синовита кроме болевого синдрома, отечности и временного нарушения двигательной активности пораженного сустава – ничем более не грозят. Но существуют и такие его варианты, которые могут стать причиной тяжелого инфекционно-гнойного процесса, сепсиса (заражения крови) и стойкой утраты трудоспособности.
Причины возникновения
Спровоцировать воспаление синовиальной оболочки могут:
- Травмы, в результате которых возникает постоянное раздражение внутренней оболочки сустава кусочками хряща или поврежденным мениском.
- Инфекции, которые проникают в полость сустава из внешней среды (при ранении) или из соседних тканей (при наличии флегмон, абсцессов, ран, ссадин, фурункулов и т.д.). Также болезнетворные микроорганизмы могут попасть в сустав из удаленных очагов инфекции с током лимфы или крови.
- Врожденные и приобретенные патологии сустава и периартикулярных тканей. Они приводят к развитию синовита по разным причинам. Например, при ревматоидном полиартрите или ревматизме болезнь развивается под действием антител, которые поражают синовиальную оболочку, а при артрозе — из-за раздражения этой оболочки хрящом, утратившим свою гладкую поверхность, или костными разрастаниями.
- Аутоиммунные болезни (красная волчанка, ревматоидный артрит). Иммунная система воспринимает внутреннюю оболочку сустава как чужеродного агента, и антитела начинают постепенно ее разрушать.
- Нарушение обмена веществ. Эта причина вызывает синовит, потому что в полости сустава скапливаются продукты обмена, раздражающие оболочку.
- Аллергические реакции. При проникновении в суставную капсулу аллергены воспринимаются как опасные антигены, и иммунная система начинает вырабатывать антитела, в результате чего возникает воспаление, сопровождающееся избыточным образованием синовиальной жидкости.
- Эндокринные заболевания. Гормональные сбои приводят к тому, что синовиальная жидкость начинает продуцироваться в большом количестве. Из-за этого развивается воспаление внутренней оболочки сустава.
- Гемофилия. При этом заболевании происходят постоянные кровоизлияния в полость сустава, что вызывает воспаление.
- Заболевания нервной системы. К возникновению приводят сильные стрессы, ущемление или повреждение нервов при сколиозе, новообразованиях или переломах, а также невриты периферических нервов.
Различают 2 стадии, наблюдающиеся в течении заболевания:
- Острая. Симптомы протекают по нарастающей: отек, боль, покраснение усиливается в течение первых нескольких дней.
- Хроническая (рецидивирующая). Наблюдается при отсутствии адекватного и своевременного лечения заболевания; основной признак хронического синовита – водянка и периодические слабовыраженные боли.
Причины и виды заболевания
Врачи выделяют два основных типа синовита: инфекционный, возникающий из-за проникновения в сустав болезнетворных микробов, и асептический. Последний также бывает нескольких видов:
- экссудативный, развивающийся вследствие удара или травмы коленного сустава;
- посттравматический, вызванный повреждением или разрывом мениска, переломами кости;
- реактивный – аллергическая реакция на те или иные раздражители. Также может возникать на фоне артроза и артрита;
- хронический синовит возникает вследствие неполного излечения других видов. Встречается редко.
Симптомы острой формы
Острый синовит коленных суставов может сопровождаться резкой болью. Поэтому при возникновении подозрения на инфекционную форму заболевания крайне важно, как можно скорее обратиться к врачу, который выявит возбудителя инфекции и назначит необходимую терапию.
Симптомы, которые сопровождают острую гнойную форму:
- сустав увеличен в объеме;
- повышение температуры тела;
- общее состояние характеризуется слабостью и тошнотой;
- присутствует болевой синдром при сгибании-разгибании ноги;
- имеется покраснение в области колена, которое при пальпации оказывается горячим.
Особенно остро протекает болезнь с гноеродной инфекцией. Болезнетворные бактерии часто проникают в суставную полость вместе с током крови либо через раны открытого типа. Скопившиеся кровь, гной и суставная жидкость становятся причиной растяжения суставной сумки, что и вызывает болевые ощущения.
Виды синовита
Разделяют острую и хроническую форму воспалительного процесса. Обычно после первого проявления синовита в будущем у больного отмечаются рецидивы – заболевание становится хроническим. Синовит может затронуть любой сустав, поэтому существует следующая классификация:
- Умеренное воспаление локтевого сустава. Болезнь может проявиться в тяжелой форме, но подобное случается нечасто. Болезнь классифицируется как профессиональное заболевание слесарей и людей, занимающихся спортом. Пациенты испытывают серьезный дискомфорт вплоть до интенсивной боли не только в процессе перемещения, но и в условиях полного покоя.
- Синовит плечевого сустава. Возникает из-за ношения тяжестей и травмы плеча или предплечья. Из признаков можно выделить только болевые ощущения, т. к. сам отёк проявляется лишь при остром течении недуга.
- Синовит коленного сустава. Одним из симптомов болезни считается нестабильность сустава. Проверить все можно за пару минут – нужно выпрямить ногу в колене в положении сидя и нажать на коленную чашку, которая после смещения должна вернуться на место. Лечение острой фазы выполняется только в стационарных условиях. Только в больнице можно быстро восстановить состояние сустава и избежать острой фазы.
- Воспаление тазобедренного сустава считается редчайшей патологией среди взрослых. Обычно эта форма заболевания встречается у детей от 4 до 8 лет. Стоит выделить, что в детском возрасте синовит может возникнуть без явной причины. Иногда помимо травмы причиной воспалительного процесса выступает вирусная инфекция. Синовит тазобедренного сустава приводит к возникновению боли при движении. Больной сустав вспухает, а также в нем наблюдается некая скованность в движениях. Синовит появляется спонтанно, пациенты жалуются на боль в ногах. Далее болевые ощущения локализируются возле тазобедренного сустава. В детском возрасте эта болезнь может привести к временной хромоте.
- Синовит голеностопного сустава во многом схож с другими видами болезни. Голеностоп вспухает, кожные покровы над его поверхностью становится горячими на ощупь и покрываются красными пятнами. Боли могут возникать не только при передвижении, но и в покое. Связано это с тем, что синовиальная оболочка считается чувствительной. Также при минимальных объемах нагрузки на голеностоп возникает быстрая утомляемость. Обычно причиной воспаления голеностопного сустава оказывается травма. Подвывих или прямой удар в лодыжку обычно приводит к микротравме синовиальной оболочки и к развитию синовита.
- Синовит суставов стопы. В основном воспалительный процесс синовиальной оболочки начинается в плюснефаланговом суставе большого пальца (именно этот сустав больше всего подвержен деформации). Иногда воспаление также переходит и на сухожилие длинного разгибателя пальцев стопы (тендинит). Нередко данная локализация синовита говорит о серьезных нагрузках на стопы. В группе риска находятся танцоры, гимнасты и балерины. Для синовита этого типа характерно увеличение сустава в размере, покраснение кожных покровов вокруг него, а также боли при движении. В случае повторного появления симптомов заболевания в некоторых случаях возможны дегенеративного типа изменения в больном суставе (артроз). Чаще всего в течение трех недель воспаление уходит, а функциональность сустава полностью восстанавливается.
Также существует виллонодулярный и супрапателлярный синовит, но эти виды редко наблюдаются у пациентов, они не имеют характерной симптоматики и могут быть диагностированы лишь специалистами. Диагностика любого вида синовита осуществляется с помощью комплексного обследования.
Признаки неинфекционной формы заболевания
Главные симптомы заболевания асептического типа – это увеличение в объеме коленного соединения и отсутствие при этом болевого синдрома. Такое явление вызывается тем, что синовиальная жидкость, находящаяся в суставной сумке при раздражении синовиальной оболочки, резко увеличивается в количестве буквально за несколько часов. Возникшая отечность в области коленного сустава препятствует свободному движению.
Симптомы асептического типа имеют следующую форму:
- увеличение в объеме происходит от нескольких часов до 1-2-х суток;
- пораженная область не имеет высокой температуры;
- при надавливании на надколенную кость она погружается в сустав, после чего вновь всплывает;
- общая слабость.
Чем опасен синовит
Синовиальная мембрана выполняет в суставе важную функцию – обеспечивает разделение твердых тканей. За счет этого сустав двигается с минимальным изгибом компонентов. Мембрана способна изменять форму, тем самым приспосабливаясь к опорным поверхностям и обеспечивая амортизацию. От ее состояния зависит качество и количество синовиальной жидкости в суставе, той самой, при дефиците которой развивается коксартроз или гонартроз.
Соединительная ткань, образующая эту мембрану, может воспаляться. В суставе формируется отек, во время движения человек чувствует боль, возможно кровотечение. Если заболевание не лечить, синовиальная мембрана утолщается, в ней появляются новые кровеносные сосуды. В будущем это приведет к частым суставным кровотечениям.
Синовит без лечения может привести к дисфункции сустава
Признаки хронической формы
Хронический синовит является результатом недолеченности острой формы патологии и характеризуется притупленными симптомами. Болезненные проявления оказывают незначительное беспокойство пациенту. Колено имеет небольшую отечность, покраснение отсутствует, ощущается слабая болезненность при сгибании и ходьбе.
Распознать хроническую форму синовита можно по таким признакам:
- Сустав часто хрустит, наблюдаются регулярные микровывихи.
- Длительные прогулки невозможны, так как ощущается повышенная утомляемость ног.
- Сустав имеет ограниченную подвижность.
При хронической форме нет таких симптомов, как повышение температуры тела или лихорадка. К воспалению может привести неизлеченный ревматизм, аллергические реакции, подагра.
С каждым годом скопления выпота внутри коленного сустава постепенно ускоряют развитие воспалительного процесса. У больного появляются признаки гидрартроза (водянки) и наблюдаются патологические изменения в самом связочном аппарате.
Диагностика и лечение
На первичном осмотре врач проверяет состояние сустава визуально: отмечает присутствие боли, изменение цвета кожи, трудности с движением, повышение локальной температуры. Уточнить количество скопившейся жидкости помогают МРТ или УЗИ. Если в суставе есть повреждение тканей, его покажет рентген-исследование.
Для определения первопричины воспалительного процесса назначают:
- анализ крови на определение бактериальной инфекции, запустившей воспаление;
- анализ синовиальной жидкости.
Самолечение синовита, особенно теплые компрессы, может привести к опасным осложнениям
Диагностика
Программа диагностирования синовита коленного сустава сопровождается:
- Проведением КТ, МРТ, УЗИ коленного сустава, рентгенографии.
- Пункцией и биопсией – в тяжелых случаях.
- Тщательным сбором данных анамнеза, на основе которых имеется возможность подтвердить или опровергнуть ряд болезней.
- Профессиональным осмотром специалиста – пальципация, общий осмотр, под сопровождением тестов.
- Проведением исследований, ОАК и мочи, исследованием синовальной жидкости.
Постановка диагноза – синовит коленного сустава, при грамотном лечении, в принципе победим. Однако нужно знать, что полное выздоровление может быть только при серозном и аллергическом синовитах. После перенесения прочих разновидностей синовита, как правило, остается тугоподвижность суставов, при гнойных образованиях, к сожалению, развивается сепсис.
Диагностические мероприятия
В целях получения максимально точного диагноза, при появлении первых признаков воспалительного процесса, рекомендуется незамедлительно обратиться за профессиональной медицинской помощью.
Ключевой метод диагностики – пункция (извлечение небольшого количества суставной жидкости с целью проведения исследований). Наиболее информативными при этом являются бактериологический или бактериоскопический анализ извлеченного материала.
Определяется разновидность присутствующей патогенной микрофлоры. В обязательном порядке проводится анализ резистентности выявленных бактерий к антибактериальным средствам.
Кроме того, на этапе диагностики также важны инструментальные методы, к которым относятся:
- артроскопия;
- артропневмография;
- КТ/МРТ.
При наличии симптомов, позволяющих предположить доброкачественные или злокачественные новообразования, пациентам назначается биопсия пораженной оболочки.
На основании полученных результатов определяется тяжесть конкретного клинического случая, что помогает наметить пути его разрешения.
Общие принципы лечения синовита
Лечение коленного сустава назначается после полного обследования и постановки диагноза. Метод терапии зависит от типа воспаления, стадии развития синовита коленного сустава и индивидуальных особенностей организма.
Чаще всего применяется комплексный подход, подразумевающий:
- пункцию;
- иммобилизацию поврежденного сустава;
- прием медикаментозных препаратов;
- физиотерапия;
- использование средств народной медицины.
Если консервативные методы лечения синовита коленного сустава не приносят должного результата, применяется оперативное вмешательство.
Методы диагностики
Для выявления причины патологии и точной постановки диагноза, необходимо провести комплексную диагностику. После сбора анамнеза и систематизирования полученных данных о жалобах пациента и перенесенных заболеваниях, проводится визуальный осмотр. При этом выполняется пальпация поврежденного колена, анализируются походка и возможность больного разгибать сустав. Пациенту предлагают сделать:
- Пункцию.
При этом врач-хирург обезболивает, а затем прокалывает тонкой иголкой суставную полость, выполняя забор синовии. При лабораторном анализе обращают внимание на цвет, прозрачность и вязкость жидкости. Далее ее подвергают микроскопическому и цитологическому исследованию, чтобы установить причину воспаления. Полученные результаты дают возможность выбрать правильную тактику лечения. - МРТ.
С помощью данного метода можно увидеть строение синовиальной мембраны. При наличии жидкости аппарат позволяет оценить ее количество. Благодаря МРТ, специалист получит подробное описание функциональности сочленения, а также информацию о состоянии окружающих тканей, сосудов, нервных волокон. - УЗИ.
Используется для визуализации изменения толщины воспаленной синовиальной оболочки. Это один из признаков активности синовита. При этом есть возможность детально рассмотреть структуру мягких тканей и обнаружить патологический процесс на ранней стадии. - Артроскопию.
Эта лечебно-диагностическая процедура дает возможность исследовать пораженный КС, дифференцировать характер поражения, а также изучить рельеф синовиальной мембраны на всем ее протяжении.
На основании этих данных специалист определяют диагноз, уточняет форму и степень развития заболевания и назначает лечение.
Лечение острого травматического синовита
Схему лечения этой формы синовита можно условно разделить на следующие пункты:
1) Лечение травмы — если это открытый перелом, то хирург восстанавливает нормальное положение костей внутри сустава, сшивает поврежденные связки и участки капсулы (при наличии повреждений) и ушивает кожу над раной.
2) При открытых и закрытых внутрисуставных переломах пациенту проводят «скелетное вытяжение» – через кости, образующие сустав, протягивают спицы и подвешивают тяжесть, чтобы избежать их повторного смещения. Обычно в таком состоянии больной должен находиться до 3 недель, если ранее не назначена операция.
3) При возникновении симптомов синовита в любой период времени, пациенту назначают:
- Негормональные препараты противовоспалительного действия (НПВС) внутримышечно или в форме таблеток. Чаще всего используют: Диклофенак, Кеторолак (Кетопрофен, Кеторол), Ибупрофен, Нимесулид (Найз).
- Чтобы устранить побочные эффекты в виде язв желудка и двенадцатиперстной кишки, назначают прием «ингибиторов протонной помпы» – Рабепразол, Омерпазол и т.д.
- Если есть значительная припухлость в области колена или методами обследования обнаружено большое количество жидкости внутри сустава, пациенту проводят пункцию и удаляют излишний объем.
- На период «скелетного вытяжения» пациента отправляют проходить физиотерапевтические процедуры (фото- или магнитотерапия), которые способствуют заживлению тканей. Также они производят противовоспалительный эффект, что снижает выраженность синовита.
4) После снятия спиц, поврежденную ногу гипсуют, не менее чем на 6-8 недель. В этот период, синовит бывает достаточно редко. И даже если он возникает, обнаружить его можно, только сняв гипсовую повязку. Лечат по вышеописанной схеме.
Профилактика синовита
Чтобы предотвратить появление рецидива, нужно не забывать про профилактические меры. Профилактика – это комплекс правил и мер, которые помогут сохранить здоровье ваших нижних конечностей.
При занятиях спортом не забывайте про осторожность, это поможет уберечь колено от травм. Также особое внимание стоит уделить выбору обуви, не только той, в которой вы тренируетесь, но и повседневной. Подходящая обувная коллекция убережет вас от будущих травм. Профессиональным спортсменам стоит фиксировать суставные поверхности специальными накладками или повязками. Обращайтесь к нам, если у вас выраженный или умеренный синовит, мы поможем. У нас работают квалифицированные специалисты. Цены можно узнать в прайсе на сайте или по телефонам +7,).
Лечение острого инфекционного синовита
При этой форме, внутри сустава помимо избыточного количества жидкости находится гной и бактерии, которые постепенно разрушают хрящи, связки и капсулу. Поэтому важно своевременно выполнять пункцию коленного сустава с введение обеззараживающих растворов.
После пункции, назначают антибактериальные препараты и НПВС. Противовоспалительную терапию проводят аналогично таковой при остром травматическом синовите. Антибиотики назначают пенициллинового ряда или макролиды. Они имеют лучший эффект при минимальном количестве побочных эффектов. Показаны следующие препараты:
Макролиды:
- Эритромицин;
- Азитромицин;
- Джозамицин (рекомендуется к приему у детей или беременных женщин).
Пенициллины:
- Амоксициллин;
- Ампициллин;
- Амоксиклав (если неэффективны вышеперечисленные лекарства или больной недавно принимал антибиотики).
Физиотерапевтические процедуры противопоказаны при инфекционных процессах, ведь они способствуют увеличению количества бактерий. Поэтому данный метод лечения не применяют при инфекционном синовите.
Симптомы
Признаки болезни, независимо от ее происхождения, одинаковы. Правда, появляться они могут в разные временные промежутки. Симптомы, характерные для синовита – это:
- повышенная утомляемость при нагрузках, с которыми ранее человек легко справлялся;
- чувство дискомфорта в проблемной зоне;
- боль, локализующаяся в области голеностопа, способная затрагивать окружающие ткани при выраженном отеке;
- покраснение и отечность области, вовлеченной в патологический процесс;
- возможно повышение температуры и появление симптомов общей интоксикации (при инфекционной форме).
Выраженность симптомов зависит от стадии болезни. Первым тревожным звоночком всегда выступает боль, первоначально появляющаяся только при совершении вращательных движений. Постепенно боль нарастает настолько, что сопровождает пациента даже в покое, нарушая сон и нормальную жизнедеятельность в целом.
Как лечить ревматоидный и псориатический синовит
Этот синовит развивается на фоне ревматоидного артрита. Поэтому, чтобы устранить его симптомы необходимо лечить основное заболевание. Терапия должна проводится комплексно и включать следующие элементы:
- Хондропротекторные средства – используются для сохранения тканей коленного сустава. Эффективным и недорогим препаратом этой группы является Хондроитин.
- Противовоспалительное лечение – если есть хороший эффект от НПВС, можно ограничиваться регулярным применением этих препаратов, в сочетание с Омепразолом. Если неэффективно, врач назначает гормоны (Преднизолон, Гидрокортизон и так далее), рассчитывая дозу индивидуально.
- Снижение нагрузки на пораженный сустав – также снижает болевой синдром. Разгрузку коленного сустава можно произвести, порекомендовав больному использовать трость при ходьбе.
- Физиотерапия – обезболивающие процедуры, направленные на пораженный участок. Разрешено применение любых методик: УВЧ-терапия, фото- и магнитотерапия, гальванизация.
Лечением должен заниматься врач-ревматолог. Самостоятельно проводить терапию этой формы синовита не рекомендуется.
Причины
Поражение синовиальной оболочки воспалительным процессом – проблема, с которой в течение жизни сталкиваются далеко не все люди. Врачи выделяют ряд факторов, которые способствуют развитию болезни.
Травмы
Среди основных причин развития болезни называют травматизацию. Чаще всего к синовиту приводят растяжения и разрывы связок, переломы в области голеностопного сустава.
Врожденные дефекты
Нередко в практике травматолога-ортопеда встречаются врожденные дефекты, способствующие развитию болезни. Это может быть, например, вальгусная деформация стопы или плоскостопие. В этом случае происходит неверное распределение нагрузки, что и ведет к воспалению.
Заболевания
Остеохондропатия таранной кости. В результате деформируются суставные поверхности, может образоваться свободный костно-хрящевой суставной фрагмент. Вышеперечисленные факторы становятся причиной синовита.
Обувь
Способствовать развитию симптомов синовита способна неверно подобранная обуви. По этой причине от болезни страдают женщины, вынужденные носить обувь на высоком каблуке, из-за которой нагрузка на область голеностопного сустава очень высока.
Высокие физические нагрузки
Еще один немаловажный фактор, это интенсивные физические нагрузки. Сустав не обладает бесконечным запасом прочности, и рано или поздно его функциональные возможности начинают снижаться, что ведет к появлению неприятных симптомов.
Лечение подагрического синовита
При подагре, очень часто возникают синовиты из-за отложения солей мочевой кислоты в полость сустава, раздражения капсулы и воспаления синовиальной оболочки. Самым эффективным методом лечения является соблюдение диеты, при которой следует:
- ограничить чай, кофе;
- исключить бобовые, грибы, свеклу и «зелень» (лук, петрушку, щавель, салат и так далее);
- исключить мясные и рыбные продукты;
- исключить алкоголь;
- включить в рацион минеральные воды (Нарзан, Есентуки).
Медикаментозная терапия включает:
- НПВС в периоды обострений, если они неэффективны – прием гормонов (Гидрокортизон или Преднизолон).
- Колхицин – препарат, предназначенный для устранения приступов.
- Постоянный прием лекарств, выводящих мочевую кислоту из организма, – Аллопуринол или Бензброманон.
Следует отметить, что применение лекарств без соблюдения диеты бесполезно в лечении подагрического синовита.
Причины синовита
Синовиты делятся на две группы — асептические и инфекционные. К асептическим относят травматические, неврогенные, аллергические факторы и эндокринные нарушения. Инфекционные синовиты могут вызываться патогенными микроорганизмами, которые вызывают специфические (возбудитель — туберкулезные микобактерии) и неспецифические (возбудители — стафилококки, стрептококки, пневмококки) воспалительные процессы в области синовиальной оболочки. Возбудители могут проникнуть в нее из окружающей среды через раневую поверхность контактным путем, а также лимфогенным или гематогенным путем из очага инфекции внутри организма.
Терапия ворсинчато-узелкового синовита
Данная форма синовита по своей природе представлена доброкачественной опухолью. Самым эффективным вариантом ее лечения станет удаление образования. Для этого в настоящее время проводят артроскопические операции:
- делают два небольших разреза по 1—2 см;
- с помощью них удаляют опухоль;
- после процедуры зашивают разрезы;
- вводят инструменты внутрь сустава. Один из них представляет собой камеру с фонариком, а второй – электрический нож или пинцет.
Осложнения после таких манипуляций возникают очень редко. Они не требуют долгой госпитализации – в среднем, пациент пребывает в стационаре 4-7 дней.
Хронический синовит в ревматологии. Оценка активности и тактика лечения
О статье
62184
0
Регулярные выпуски «РМЖ» №8 от 29.04.2005 стр. 548
Рубрика: Общие статьи
Автор: Олюнин Ю.А. 1 1 ФГБНУ НИИР им. В.А. Насоновой, Москва, Россия
Для цитирования:
Олюнин Ю.А. Хронический синовит в ревматологии. Оценка активности и тактика лечения. РМЖ. 2005;8:548.
Среди разнообразных проявлений хронических заболеваний суставов синовит занимает ведущее место. Развивающийся в синовиальной оболочке воспалительный процесс определяет основные особенности клинической картины и является движущей силой прогрессирования болезни. Он представляет собой реакцию организма на патогенный раздражитель, которая реализуется посредством трансформации синовии в своеобразный орган иммунной защиты. При этом функционально активные клетки воспалительных инфильтратов образуются не за счет локальной пролиферации присутствующих здесь исходно клеточных элементов, а в результате миграции соответствующих клеток из циркуляции.
Этот процесс приводит к формированию высокоспециализированных клеточных агрегатов, компоненты которых активно взаимодействуют между собой и вырабатывают агрессивные продукты, вызывающие тканевое повреждение. Образование воспалительных клеточных инфильтратов сопровождается пролиферацией стромальных элементов и кровеносных сосудов синовии. Со временем тонкая оболочка сустава превращается в достаточно мощный тканевой массив. Структура и функциональная активность такой ткани варьирует при разных заболеваниях, у разных пациентов, страдающих одним заболеванием, в разных суставах одного больного и даже в пределах одного сустава. Наиболее распространенными вариантами хронического синовита являются первичное воспаление синовии при хроническом артрите и вторичный синовит у больных с остеоартрозом (ОА). Согласно современным представлениям, ключевым звеном в развитии хронического артрита является распознавание неизвестного патогенного фактора антиген–представляющей клеткой [4]. Клетка, распознавшая антиген, процессирует его и представляет Т–лимфоциту, запуская синтез провоспалительных цитокинов, индуцирующих миграцию в сустав воспалительных клеток и пролиферацию сосудов синовии. Развитие вторичного синовита при ОА связано с накоплением в суставе продуктов деградации хряща (фрагментов молекул протеогликанов и коллагена, мембран хондроцитов и т.д.) [6]. В норме клетки иммунной системы не контактируют с этими антигенами и поэтому распознают их как чужеродный материал. Это приводит к развитию иммунного ответа, сопровождающегося хроническим воспалением синовиальной оболочки. Морфологическая картина вторичного синовита в целом не имеет принципиальных отличий от тех изменений, которые наблюдаются при хроническом артрите. Активный синовит у больных с хроническим артритом сопровождается выработкой протеолитических ферментов, которые опосредуют деструкцию сустава. Хронический синовит при ОА – сам по себе результат деструктивного процесса. Однако и он, в свою очередь, способен усугублять разрушение сустава [1]. Поэтому подавление хронического воспалительного процесса, по–видимому, может замедлять прогрессирование болезни не только при хронических воспалительных заболеваниях суставов, но и при ОА. Основой лечения воспалительных изменений суставов является системная медикаментозная терапия. Однако зачастую системное лечение не позволяет в должной мере купировать местную воспалительную активность и синовит протекает, как относительно автономный процесс, который поддерживается в основном за счет локальных механизмов. В подобных случаях благоприятный результат может быть достигнут при помощи лечебных мероприятий, направленных непосредственно на очаг воспаления. При этом тактика лечебных мероприятий во многом определяется активностью воспалительного процесса. Основными клиническими признаками активности хронического воспаления синовиальной оболочки являются артралгии и припухлость пораженного сустава. Эти симптомы в равной мере присущи как первичному, так и вторичному синовиту. Формирование болевого синдрома при воспалительных и дегенеративных заболеваниях суставов может быть связано с различными механизмами. Но основную роль среди них играет, вероятно, раздражение расположенных в суставе нервных окончаний под влиянием вырабатываемых здесь медиаторов воспаления. Боль в суставе является ведущим симптомом заболевания, и развивающиеся у больного функциональные ограничения связаны в первую очередь именно с ней. В настоящее время существуют два основных способа, позволяющих зарегистрировать интенсивность болевых ощущений. Более простой из них – это оценка артралгий в баллах, которая обычно предусматривает 5 степеней выраженности признака (0 – боли нет, 1 – слабая, 2 – умеренная, 3 – сильная и 4 – очень сильная боль). Несколько сложнее оценивать боль по визуальной аналоговой шкале (ВАШ), но этот метод обеспечивает более точные результаты. ВАШ представляет собой прямую линию длиной 100 мм. Расположенная на ее левом крае нулевая точка шкалы означает отсутствие боли. Крайняя правая точка соответствует нестерпимой боли. Между этими крайними позициями больной должен обозначить уровень, соответствующий его болевым ощущениям. Следует учитывать, что боль – это динамический показатель, выраженность которого колеблется в зависимости от времени суток и физической активности больного. Поэтому следует регистрировать не интенсивность боли на момент осмотра, а ее максимальный уровень за прошедшую неделю. Экссудативный компонент воспаления не столь ощутим для больного как болевой синдром, но имеет исключительное значение как объективный показатель активности синовита. Наличие экссудата в полости пораженного сустава обязательно учитывается при определении тактики лечения и оценке эффективности проводимой терапии. При осмотре больного, как правило, можно вполне надежно судить о наличии или отсутствии экссудата в тех суставах, которые в достаточной мере доступны для визуального и пальпаторного исследования (коленные, лучезапястные локтевые суставы, мелкие суставы кистей и стоп). Выявить умеренное скопление экссудата в голеностопных и плечевых суставах довольно сложно. Обнаружить жидкость в тазобедренных суставах без помощи инструментальных методов исследования не представляется возможным. Для того чтобы достоверно оценить количество экссудата, его необходимо эвакуировать из полости сустава. Можно ориентировочно оценить выраженность экссудативного компонента артрита, измерив окружность воспаленного сустава. При небольших сроках наблюдения динамика этого показателя может учитываться при оценке эффективности лечения. Однако в тех случаях, когда результат оценивается на достаточно отдаленных сроках, уменьшение окружности сустава может происходить за счет атрофии мышц, расположенных в этой области. Поэтому при осмотре больного качественная регистрация наличия или отсутствия экссудата обеспечивает более достоверные данные, чем попытка его количественной оценки. Дополнительную информацию о характере изменений пораженного сустава можно получить при помощи инструментальных методов исследования. Наиболее распространенным из них является рентгенография. Однако стандартное рентгеновское исследование позволяет оценить не особенности развития синовита, а его последствия. Оно дает возможность определить в первую очередь степень деструкции суставов, зафиксировать наличие подвывиха, асептического некроза кости или анкилоза сустава. Для визуализации самой воспаленной синовиальной оболочки может быть использовано ультразвуковое исследование. Оно позволяет получить изображение среза исследуемого сустава, выполненного в определенной плоскости. На таком срезе можно точно измерить толщину синовиальной оболочки, а также ориентировочно оценить количество синовиальной жидкости в данном отделе сустава. УЗИ обеспечивает возможность полуколичественной оценки экссудативных изменений. Степень накопления экссудата в определенном отделе сустава можно выразить в баллах и затем проследить динамику этого показателя на фоне проведенного лечения. Толщина синовиальной оболочки, которую можно зафиксировать по данным УЗИ, также является одним из признаков активности синовита. Ее величина во многом определяется воспалительным отеком и существенно уменьшается при стихании воспаления. Использование артроскопии (АС) обеспечивает возможность непосредственного визуального исследования воспаленной синовиальной оболочки пораженного сустава. В отличие от УЗИ АС не позволяет точно измерить толщину воспаленной синовии и оценить выраженность экссудативных изменений в заданном отделе сустава. Эти два метода не заменяют, а дополняют друг друга. Артроскопическое исследование сустава дает возможность изучить рельеф синовии на всем ее протяжении. В зависимости от давности синовита и особенностей его развития в данном суставе изменения синовиальной оболочки могут варьировать в очень широких пределах. Нормальная синовия в виде тонкой прозрачной пленки покрывает капсулу сустава. Развитие воспалительного процесса сопровождается ее утолщением, появлением гиперемии, пролиферации ворсин, образованием на ее поверхности фибриновых сгустков. АС позволяет дифференцированно оценить характер поражения суставов у больных со сходной клинической картиной заболевания. Для регистрации наблюдаемых изменений предложено несколько способов их полуколичественной оценки. Zschabitz A. и соавт. оценивали выявленные при АС морфологические изменения синовиальной оболочки с помощью индекса, который вычислялся по 4 показателям: васкуляризация, гиперемия, отечность синовии и формирование ворсин [10]. Выраженность каждого показателя определялась в баллах от 0 до 3. Такая схема позволяет зафиксировать выраженность изменений, но не учитывают их распространенность, поэтому с ее помощью сложно охарактеризовать поражение сустава в целом. Paus A.C. и соавт. попытались преодолеть этот недостаток [9]. Они разделили сустав на 5 областей (заднюю, межмыщелковую, медиальную, латеральную, супрапателлярную). В каждой зоне тяжесть поражения оценивалась по 4 степеням: 1 – отсутствие признаков синовита, 2 – умеренная гиперемия без формирования ворсин, 3 – умеренная гиперемия с умеренным формированием ворсин, 4 – умеренная или выраженная гиперемия с массивным формированием ворсин. Общий индекс представлял собой среднее арифметическое оценок 5 указанных областей. Американская Коллегия ревматологов предложила оценивать выраженность гиперемии, утолщения и ворсинчатой пролиферации синовии по визуальной аналоговой шкале и одновременно регистрировать распространенность поражения в процентах по отношению к общей площади синовиальной оболочки. Следует отметить, что одним из наиболее значимых параметров, характеризующих особенности развития хронического синовита может быть степень увеличения объема пораженной синовии, показателем которого является выраженность ее ворсинчатой пролиферации. По мере ее прогрессирования возрастает размер воспалительного очага, что, с одной стороны, приводит к изменению соотношения между количеством вводимого в сустав лекарственного препарата и массой пораженной ткани, а с другой – ухудшает циркуляцию жидкости в суставе и затрудняет поступление препарата в зону воспаления. Можно выделить 4 степени пролиферативных изменений синовиальной оболочки коленного сустава. Первая – это утолщение синовии без значительной ворсинчатой пролиферации. Вторую можно определить как появление на фоне утолщенной синовии очаговых скоплений ворсин. При третьей степени ворсины покрывают большую часть синовии боковых отделов сустава, оставляя свободным верхний. Четвертая степень характеризуется диффузной ворсинчатой пролиферацией, которая охватывает все отделы сустава. Артроскопический контроль мог бы представлять определенный интерес для оценки результатов лечения хронических артритов. Судя по данным публикаций, в которых оценивалась эффективность внутрисуставных инъекций лекарственных препаратов (в частности, метотрексата и рифампицина) наиболее динамичным показателем является гиперемия синовиальной оболочки [8]. Она отчетливо уменьшается при снижении клинических признаков воспаления. В то же время структура синовии в целом достаточно стабильна. При обследовании больных до и после радиосиновэктомии мы также наблюдали исчезновение гиперемии при благоприятных клинических результатах. Кроме того, в отдельных случаях появлялись участки склероза синовии и жировое перерождение синовиальных ворсин. При сохранении клинических признаков активного воспаления во всех случаях сохранялась гиперемия синовиальной оболочки. Тактика местного лечения хронического синовита определяется активностью локального патологического процесса и эффективностью предшествующей терапии. При наличии болевого синдрома, не сопровождающегося значительными экссудативными изменениями, как при хронических воспалительных заболеваниях суставов, так и при ОА в дополнение к системной медикаментозной терапии назначаются обычно лекарственные препараты в виде мазей или гелей. Во многих случаях благоприятный эффект может быть достигнут при назначении местнораздражающих лекарств, уменьшающих выраженность болевых ощущений за счет отвлекающего действия. С этой целью используются препараты на основе ментола, скипидара, камфары. Применение мазевых и гелевых средств, содержащих нестероидные противовоспалительные препараты (НПВП), обеспечивает поступление этих медикаментов через кожу непосредственно в очаг воспаления. С этой целью широко применяются медикаменты, содержащие такие мощные средства, как индометацин, диклофенак, ибупрофен, пироксикам. Обычно их используют 3–4 раза в день, выдавливая из тубы по 4–8 см в зависимости от величины пораженного сустава. Зачастую оптимальный эффект может быть достигнут при помощи комбинированных препаратов, содержащих ингредиенты с различными механизмами действия. Одной из таких удачных комбинаций является Диклоран Плюс. В его составе три противовоспалительных компонента (диклофенак, метилсалицилат, льняное масло) и ментол, обладающий местнораздражающим действием. Ментол обладает так называемым «охлаждающим» действием – за счет раздражения холодовых рецепторов. В ряде исследований препаратов показано, что «охлаждающие» гели, содержащие ментол, обладают значительной анальгетической активностью и способствуют укорочению периода отека и нарушения функций при сравнении с плацебо. Диклофенак и метилсалицилат относятся к числу классических НПВП, реализующих свой эффект за счет подавления активности циклооксигеназ, ведущего к снижению синтеза простагландинов, что уменьшает отек и инфильтрацию воспаленных тканей. На сегодняшний момент, по мнению экспертов FDA (США), только препараты, содержащие метилсалицилат, ментол и капсаицин, могут считаться бесспорно эффективными в качестве анальгезирующих средств. Входящая в состав льняного масла a–линоленовая кислота связывает активированные циклооксигеназы в очаге воспаления. При наличии значительных экссудативных проявлений воспалительного процесса методом выбора является внутрисуставное введение ГК. Оно также практикуется как при воспалительных, так и при дегенеративных изменениях суставов. Следует, однако, отметить, что вторичный синовит в целом отличается большей резистентностью к действию гормонов и клиническое улучшение зачастую бывает недостаточно продолжительным. Для введения в суставы используются микрокристаллические суспензии плохо растворимых гормональных препаратов, способные депонироваться в пораженном суставе на срок до 3 недель. В результате постепенного растворения депонированных в суставе гормональных соединений обеспечивается постоянное поступление достаточного количества лекарства непосредственно в очаг воспаления. Эффект введенных в полость сустава ГК опосредован взаимодействием с соответствующими рецепторами клеток, инфильтрирующих синовиальную оболочку и участвующих в развитии синовита. Воздействие ГК на ткани сустава во многом зависит от дозы и кратности введения. Частые инъекции высоких доз гормонов в эксперименте способствовали развитию дегенеративных изменений суставного хряща. В то же время спорадические внутрисуставные инъекции этих лекарств могут обладать хондропротективным действием. Поэтому в клинической практике введение ГК в один и тот же сустав допускается не чаще, чем 3–4 раза в год. Количество инъекций в разные суставы особо не регламентируется. Однако и они не должны выполняться слишком часто и регулярно. В противном случае локальная терапия фактически станет аналогом системного гормонального лечения, поскольку препарат постоянно всасывается из полости сустава в кровоток и обеспечивает, помимо локального, еще и ощутимое системное воздействие. Противовоспалительный эффект введенных в сустав ГК обычно бывает достаточно выраженным. Длительность достигнутого улучшения может варьировать в очень широких пределах. Она зависит как от свойств лекарственного препарата, так и от особенностей течения воспаления в каждом конкретном случае. Эффективность лекарства напрямую зависит от растворимости микрокристаллической суспензии. Снижение растворимости увеличивает продолжительность действия и повышает эффективность. В настоящее время наиболее продолжительным действием обладают соединения триамцинолона (гексацетонид и ацетонид) [3]. Недостаточная эффективность внутрисуставных инъекций во многих случаях может быть связана с относительной резистентностью к действию ГК вследствие выработки большого количества провоспалительных цитокинов в очаге воспаления. Чтобы избежать нежелательного воздействия стимуляторов воспаления, накапливающихся в суставах при хроническом синовите, перед введением лекарственного препарата экссудат удаляют. Однако формирующиеся в суставе пролиферативные изменения и сгустки фибрина зачастую препятствуют полноценной эвакуации синовиальной жидкости. Поэтому в целом ряде случаев полностью удалить ее при пункции сустава не удается и остающиеся в полости сустава провоспалительные факторы препятствуют действию лекарства. Практически полное удаление воспалительного экссудата может быть достигнуто при промывании сустава большим количеством жидкости во время АС. Данный метод обеспечивает достаточное поступление жидкости во все отделы сустава и свободную эвакуацию содержимого суставной полости. У большинства больных с хроническими артритами промывание сустава при АС уже само по себе обеспечивает существенное уменьшение воспалительных изменений. Однако этот эффект бывает обычно нестойким. Введение после промывания ГК дает значительно более благоприятные результаты. Клиническое улучшение, достигнутое при внутрисуставном введении ГК после АС, у большинства больных бывает более продолжительным, чем при традиционной локальной стероидной терапии. Мы оценивали влияние предварительного промывания суставов при АС на 55 коленных суставах больных РА. В 27 из них ГК вводился традиционным способом после удаления экссудата. 28 перед введением ГК были промыты при АС. Через 3 и через 6 месяцев после лечения уменьшение артралгий у этих пациентов было достоверно более значительным, чем в контрольной группе. Значительное уменьшение болей в коленных суставах наблюдается после АС и у больных ОА [5]. Причем в отличие от хронического артрита, введения в сустав ГК после АС у больных ОА не требуется. Этот феномен был отмечен еще более 50 лет назад и обусловлен, по–видимому, уменьшением характерных для данного заболевания воспалительных изменений. Промывание коленных суставов при АС позволяет удалить из них основную массу хрящевого детрита и кристаллов. Устранение этих стимуляторов воспаления может приводить к снижению активности синовита и уменьшению выраженности болевого синдрома. Не исключено также, что такое лечение способно уменьшать выработку ферментов, участвующих в развитии деструкции суставного хряща, замедляя тем самым прогрессирование заболевания. Клинический эффект АС во многом зависит от технических особенностей ее выполнения. Так, авторы, изучавшие результаты АС при использовании для ее проведения различных объемов жидкости, отмечают, что промывание коленных суставов 3 литрами жидкости давало более благоприятный эффект, чем 250 мл. Количество детрита, удаленного во время процедуры, также коррелирует со степенью уменьшения выраженности болевого синдрома [7]. Благоприятный эффект, наблюдавшийся у больных ОА после промывания суставов при АС, побудил некоторых исследователей использовать для лечения данного заболевания упрощенную процедуру промывания при помощи пункционных игл. Результаты такого лечения оцениваются неоднозначно. По мнению одних авторов, данная процедура не менее эффективна, чем промывание суставов при АС и дает более продолжительное клиническое улучшение, чем внутрисуставное введение ГК. Другие считают, что она существенно не отличается от плацебо [2]. Вероятно, у больных ОА, как и при хроническом артрите, эффект промывания во многом зависит от его технических особенностей. АС позволяет добиться значительно более полного удаления хрящевого детрита и кристаллов из полости пораженного сустава, чем промывание через пункционные иглы. Поэтому, несмотря на большую техническую сложность, данная процедура представляется более перспективной, чем упрощенный вариант промывания. Литература 1. Панасюк Е.Ю., Цветкова Е.С., Олюнин Ю.А., Смирнов А.В. Артроскопия в диагностике гонартроза. Научно–практическая ревматология 2000, № 2, с. 12–17. 2. Bradley JD, Heilman DK, Katz BP, Gsell P, Wallick JE, Brandt KD. Tidal irrigation as treatment for knee osteoarthritis: a sham–controlled, randomized, double–blinded evaluation. Arthritis Rheum. 2002 Jan;46(1):100–8. 3. Centeno L.M., Moore M.E. Preferred intraarticular corticosteroids and associated practice: a survey of members of the American College of Rheumatology 4. Choy E.H.S, Panayi G.S. Cytokine pathways and joint inflammation in Rheumatoid arthritis. New England Journal of Medicine, 2001, 344, 12, 907–916 5. Edelson R, Burks RT, Bloebaum RD, Short–term effects of knee washout for osteoarthritis. Am J Sports Med 1995, 23 (3), 345–9 6. Ghosh P, Smith M. Osteoarthritis, genetic and molecular mechanisms. Biogerontology, 2002, 3, 85–88 7. Kalunian KC, Moreland LW, Klashman DJ, Brion PH, Concoff AL, Myers S, Singh R, Ike RW, Seeger LL, Rich E, Skovron ML. Visually–guided irrigation in patients with early knee osteoarthritis: a multicenter randomized, controlled trial. Osteoarthritis Cartilage. 2000 Nov;8(6):412–8. 8. Lindblad S., Hedfors E., Malmborg A.S. Rifamycin SV in local treatment of synovitis – a clinical, arthroscopic and pharmacological evaluation. J. Rheumatol. 1985, 12, 5, 900–903 9. Paus A.C., Pahle J.A. Arthroscopic evaluation of the synovial lining before and after open synovectomy of the knee joint in patients with chronic inflammatory joint disease. Scand J. Rheumatol. 1990, V. 19, p. 193–201. 10. Zschabitz A., Neurath M., Grevenstein J. et al. Correlative histologic and arthroscopic evaluation in rheumatoid knee joints. Surg endosc. 1992, V. 6, p. 277–282.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Лечение народными средствами
Данное нарушение можно лечить и народными средствами. Но делать это следует только после того, как будет поставлен точный диагноз и назначен основной курс лечения. Народные методики избавления от этого типа недуга хорошо помогают на начальной стадии развития болезни.
Для лечения синовита используются следующие народные средства:
- примочки из фитоотваров;
- растирания колена настойками;
- приём отваров;
- мази на основе трав и жиров животного происхождения.
Но начинать лечить синовит народными средствами можно только по предписанию врача. Даже если на заболевание указывают все симптомы, все равно заниматься самолечением не стоит. Такое нарушение должен лечить только специалист, после окончательной постановки диагноза. Лечение будет наиболее эффективно в том случае, если сочетать «бабушкины» рецепты с медикаментозной терапией.
Диагностика синовита
Диагностика патологии должна базироваться на жалобах больного, а также на проведенном исследовании. Для постановки правильного диагноза обычно прибегают к инструментальным способам исследования. Для подтверждения синовита назначаются следующие методы диагностики:
- рентгенография сустава;
- УЗИ сустава;
- пункция сустава;
- артроскопия;
- КТ;
- МРТ.
Хирургическое лечение
В случае неэффективности медикаментозного лечения для получения более полной информации о патологии делают артроскопию – хирургическую процедуру с минимальным вмешательством в организм. Используя артроскоп, врач уточняет состояние тканей суставной сумки и уточняет диагноз (исключая или подтверждая другие заболевания: подагрический артрит, деформирующий артроз и другие). При необходимости выполняют биопсию измененной ткани синовиальной оболочки.
Также артроскопию можно использовать и для лечения синовита: после обработки медикаментами суставной полости изнутри отек уменьшается, и далее возможно применение обычных медикаментов.
Хронический синовит коленного сустава с частыми рецидивами и непроходящими симптомами, а также выраженные изменения синовиальной оболочки (с опухолевидными разрастаниями) – это показания к проведению синовэктомии (полному или частичному удалению измененной ткани). В послеоперационный период назначают антибиотики и анальгетики, физиотерапию (с первых суток). Неподвижность сустава обеспечивают на протяжении недели, но ходить разрешено уже со второго дня после операции.
Этапы обследования пациента при постановке диагноза «синовит коленного сустава»
| Сбор анамнеза | Систематизирование информации о перенесенных заболеваниях пациента, реакциях на медикаменты, аллергиях, привычках, стрессе, жалобах и симптомах |
| Визуальный осмотр |
|
| Лабораторная диагностика |
|
| Томографическое, рентгенологическое или ультразвуковое обследование | Назначается с целью получения дополнительных сведений о состоянии коленного сустава, в том числе и о степени деформации. |
На снимке МРТ — синовит коленного сустава
ЛФК
После проведенной артроскопии, операции на суставе или консервативного лечения рекомендуется выполнение комплекса упражнений для скорейшего восстановления функций конечности (приступать к занятиям в сроки, обозначенные врачом):
- Лечь на спину, после чего производить неполные сгибания и разгибания колена (10 раз).
- В положении лежа сжимать под коленом любой плоский предмет толщиной до 10 см. (10 раз).
- В любом положении напрягать мышцы бедра и голени (5-6 раз).
- Лечь на спину, медленно приподнимать прямую ногу на 40 см. от пола и опускать ее (10 раз).
- Лечь на бок, противоположный стороне пораженной ноги, после чего отвести больную ногу вверх (5 раз).
- Сесть на стул и немного поднимать над поверхностью пола больную ногу с привязанным 1-килограммовым грузом (5 раз).
- Стоя на пораженной ноге, полуприсесть и производить вращательные движения второй ногой (1 минута).
После стабилизации состояния рекомендуется совершать прогулки на расстояние до 500-600 м. несколько раз в неделю с медленной скоростью, а также заниматься на велотренажере.
В зависимости от стадии заболевания мы выбираем один или несколько методов лечения в Москве:
Лечебный массаж, остеопатия, мануальная терапия
Помогает костям и суставам занять правильное физиологичное положение, снимает боли и спазмы, расслабляет мышцы.
Иглоукалывание в Москве
Работа по биологически активным точкам. Действует на пораженную область и организм в целом. Устраняет причину болезни и убирает симптомы.
Кроме того по показаниям применяются: тейпирование, фармакопунктура, стельки ФормТотикс, ЛФК с инструктором и другие методы. Выбор процедур зависит от текущего состояния, в комплексе они действуют быстрее и дают более стойкий результат.
Осложнения и прогноз
Прогноз серьезен при гнойных и вторичных септических синовитах. Осложнениями могут быть гнойный панартрит, флегмона с поражениями хрящей и костей. В случае реактивных синовитов, прогноз благоприятный.
Синовит коленного сустава, симптомы и лечение которого мы рассмотрели, относится к сравнительно частым заболеваниям. Часто он является вторичным процессом, осложнением артрита. Поэтому любая боль, дискомфорт при движении или отек, должен быть на контроле.
В случае если в течение нескольких дней симптомы не проходят — надо показаться врачу.
Что такое теносиновит
Теносиновит – это воспаление сухожильных оболочек. Последние представляют собой трубчатообразную соединительную ткань, заполненную жидкой смазкой. Оболочки окружают сухожилия, которые состоят из гибкой волокнистой коллагеновой ткани. Именно она прикрепляет мышцы к костям. Если воспаляется наружное покрытие сухожилий, говорят о теносиновите. Оба воспалительных заболевания сопровождаются болью при движениях, поэтому только врач можно поставить точный диагноз.
Теносиновит чаще всего поражает руки, запястья и стопы