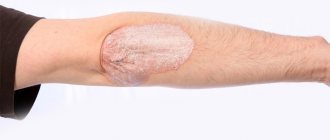
Ревматоидный артрит
— это хроническое воспалительное заболевание соединительной ткани, которое чаще всего проявляется в мелких суставах рук и ног. Опасность болезни кроется в ее системности и высокой степени инвалидизации. Будучи аутоиммунным заболеванием, ревматоидный артрит
может поразить практически любой сустав тела
, а также часто ведет к
полиартритам
(поражениям 4-х и более суставов). Также он может проявиться в органах тела — сердце, легких, глазах, почках, сосудах и других. Вследствие этого частично или полностью утрачивают трудоспособность и способность к самообслуживанию до 70% больных, а в особо тяжелых случаях, оставленных без лечения, возможен даже летальный исход.
Ревматоидному артриту подвержены от 1 до 5% людей старше 45 лет, при этом женщины болеют в среднем в 3-5 раз чаще мужчин из-за природно высокого иммунитета. Поэтому важно быть внимательными к малейшим проявлениям заболевания, вовремя диагностировать его и выбирать хорошие препараты от ревматоидного артрита в соответствии с предписаниями врача.
Ревматоидный артрит — это хроническое воспалительное заболевание соединительной ткани
Развитие ревматоидного артрита
Артрит
– это обобщающий термин, предполагающий обозначение различного рода воспалений и разрушительных процессов, происходящих внутри сустава. Ревматоидный артрит относится к категории аутоиммунных заболеваний и подразумевает прогрессирование воспалительных процессов сустава, возникновение которых обусловлено поражением тканей клетками иммунитета, по различным причинам, атакующим ткани собственного организма.
Воспалительные процессы предполагают дегенерацию (разрушение) хряща и дальнейший распад костных тканей. В связи с тем, что хрящевая ткань, как правило, не восстанавливается, а костная – деформируется, в процессе развития ревматоидных поражений, возникают практически необратимые последствия (деформация суставов, существенное снижение подвижности).
Частые и при этом сильные болевые ощущения и, как следствие, малоподвижность в случае отсутствия лечения неизбежно приводят к инвалидности пациентов.
Симптомы артрита
Проявления заболевания зависят от его клинической формы и тяжести процесса. К основным симптомам артрита относятся местные проявления воспаления в суставе – боль, покраснение и отек окружающих тканей, ограничение подвижности, деформация по мере прогрессирования патологических изменений. Также присутствуют локальное увеличение температуры, пораженная область становится горячей при прикосновении к ней.
Инфекционный
Течение болезни зависит от вида возбудителя. Часто присутствуют резкое повышение температуры, озноб, головная боль, слабость. Туберкулезный артрит протекает в хронической форме, тяжело поддается лечению и приводит к выраженному нарушению функции затронутого сустава. При гонорее, как правило, развивается острое серозное воспаление. Вирусные поражения проходят после излечения от инфекции.
Подагрический
Подагрой называется нарушение обмена веществ, которое сопровождается отложением в суставах солей мочевой кислоты – уратов. Они проникают в ткани, образуя подагрические узлы или тофы. Первыми обычно поражаются плюснефаланговые суставы больших пальцев кистей рук, затем артрит затрагивает и другие области. Во время обострения заболевания развивается острое воспаление с отеком тканей и сильными болями. После нескольких приступов подагры происходит деформация сустава и нарушается его функция.
Ревматоидный
Развивается аутоиммунная реакция с поражением собственных тканей организма, в том числе суставных. Причины заболевания точно не установлены, но известно, что запускает воспаление попадание инфекции в организм. В дебюте заболевания происходит повышение температуры тела, больного беспокоит утренняя скованность – постепенно проходящее ограничение подвижности после пробуждения, боль и припухлость в очаге воспаления. Симптомы могут самопроизвольно исчезать на несколько месяцев с последующим обострением и прогрессированием болезни. Характерно поражение кисти и пальцев, но бывают случаи атипичного течения реактивного артрита с воспалением коленного или плечевого сустава. Постепенно без лечения суставные хрящи разрушаются, разрастается соединительная ткань, происходят подвывихи и вывихи, приводящие к инвалидизации пациента.
Травматический
Развивается после травмы крупных суставов – тазобедренного, коленного, плечевого и других. Присутствуют боль, отек и хруст при движениях. При закрытой травме и асептическом воспалении возможно самостоятельное выздоровление. При открытой ране инфекция проникает вглубь тканей и может вызывать гнойное воспаление.
Псориатический
Характерно поражение конечных межфаланговых суставов пальцев и ногтей с одновременным асимметричным поражением нескольких других областей. Течение болезни происходит с рецидивами и ремиссиями.
Реактивный
Данная форма связана с токсико-аллергической реакцией на инфекцию, которая развивается в течение недели после бактериального, вирусного или грибкового заболевания. Протекает остро, с поражением 1-3 крупных суставов. Характерны боль в месте воспаления, покраснение, отек окружающих тканей, ограничение подвижности. Могут присутствовать и другие симптомы воспалительного поражения слизистой глаз мочевыводящих путей.
Ювенильный идиопатический
Артрит неустановленной причины у детей младше шестнадцати лет. Считается, что в основе лежит генетическая предрасположенность ребенка. Продолжительные обострения чередуются с ремиссиями и приводят к ранней инвалидности больного.
Причины возникновения ревматоидного артрита
Ученые всего мира работают над выявлением наиболее вероятных причин ревматоидного артрита.
На сегодняшний день большинство специалистов придерживается мнения, что ревматоидный артрит относится к заболеваниям полифакторного типа, что предполагает его развитие в условиях наличия комплекса разноплановых причин.
Вероятными предпосылками возникновения ревматоидного артрита могут послужить:
- генетика, а именно, предрасположенность к нарушениям работы иммунитета (выявлены антигены, способные приводить к трансформации гуморального и клеточного иммунитета);
- наличие в организме инфекционных агентов, способных вызвать различного рода иммунные изменения (более чем у половины диагностированных пациентов имеются повышенные показатели антител к вирусу Эпштейн-Барра).
К пусковым же факторам, провоцирующим появление ревматоидного артрита, относят:
- переохлаждение;
- повышенное воздействие ультрафиолета (длительное нахождение од солнечными лучами);
- интоксикация (в частности токсинами микроорганизмов);
- перенесенные бактериальные инфекции;
- влияние некоторых лекарственных препаратов;
- нарушение работы эндокринной системы;
- эмоциональное потрясение.
При этом существует интересный факт о том, что грудное вскармливание на протяжении двух и более лет существенно снижает вероятность возникновения заболевания.
Причины артрита
Артрит – следствие повреждения суставного хряща либо попадания микроорганизмов в синовиальную жидкость. В первом случае патология возникает из-за дегенеративных процессов в тканях при травме или остеоартрозе.
Причинами воспалительного артрита служат инфекция и продукты жизнедеятельности микроорганизмов при:
- миграции возбудителя через кровеносные и лимфатические сосуды из рядом расположенных тканей;
- инфекционных заболеваниях, поражающих весь организм – туберкулезе или гонорее;
- токсико-аллергическом воздействии побочных продуктов жизнедеятельности микроорганизмов;
- аллергической реакции на собственные ткани организма после перенесенной инфекции или при наличии постоянного очага воспаления, сопровождаемых нарушением в работе иммунной системы;
- травмировании сустава и проникновении инфекции через рану либо асептическом воспалении.
Способствуют возникновению заболевания следующие факторы:
- наследственная предрасположенность;
- повышенная нагрузка на опорно-двигательный аппарат;
- инфекционные болезни;
- употребление большого количества кофеина;
- табакокурение;
- лишний вес;
- аллергическая реакция;
- метаболические нарушения;
- травматическое повреждение;
- гиповитаминоз и недостаток питательных веществ;
- патология нервной системы;
- сбои в работе иммунной системы;
- неправильный рацион, употребление алкогольных напитков;
- гормональные нарушения;
- укусы жалящих насекомых;
- переохлаждение организма.
Основные признаки и симптомы ревматоидного артрита
Первыми признаками ревматоидного артрита являются утренняя скованность в движении суставов, сопровождающаяся началом воспалительных процессов.
Изначально опасности разрешения тканей подвержены мелкие суставы конечностей, что приводит к появлению таких признаков ревматоидного артрита, как ощущение поведенной ночи в корсете или тесных перчатках.
В начальной стадии развития заболевания болевые ощущения средней интенсивности, но при этом достаточно ощутимы и порой сравнимы с зубной болью. К суставам сложно прикоснуться, любое совершенное движение многократно усиливает ощущение, что вынуждает занимать изначально наиболее удобные позы.
Первоначальные симптомы ревматоидного артрита могут сохраняться длительный период времени.
Поздние этапы развития сопровождаются таким признаком ревматоидного артрита, как визуально заметная деформация суставов. При этом стоит отметить, что в этот период человеку сложно выполнять простейшие бытовые операции, что существенно снижает качество жизни.
В целях упрощения определения лечения, все симптомы ревматоидного артрита принято классифицировать на две больше группы:
- Внесуставные проявления – сигнализируют о нарушениях работы внутренних органов:
- уменьшение объема мышечной массы;
- истончение и сухость кожи;
- деформация и хрупкость ногтевой пластины;
- кровоизлияния на коже, внутренние кровотечения;
- воспаление и увеличение лимфатических узлов.
- Суставные проявления – указывают на развитие дегенеративно-дистрофических процессов в суставах:
- симметричное поражение мелких суставов;
- визуально заметное развитие заболевания (припухлость, скованность, локальное повышение температуры);
- появление сверлящей боли.
Симптомы
Начальная стадия заболевания практические не имеет явно выраженной симптоматики. С течением времени проявляется небольшая скованность в пораженных суставах. Как правило, она возникает к утру, поскольку снижается секреция глюкокортикоидов. Больному трудно двигаться, движения заторможены. Иногда, чтобы встать, требуется помощь. Но, уже через 30 минут ― час все приходит в норму. Клиника может развертываться в течение нескольких месяцев или даже лет, постепенно усиливаясь.
К первичным симптомам также стоит отнести:
- периодические суставные боли;
- потеря аппетита;
- повышенная утомляемость.
Вторая стадия
характеризуется стремительным делением клеток, уплотнением синовиальной оболочки. Отмечается симметричная отечность суставов, кожные покровы в пораженных областях имеют повышенную температуру. Также наблюдается внезапные боли, усиливающиеся при активном движении. Чтобы полностью пройти им необходимо такое же время покоя, которое было затрачено на движение.
Третья стадия
― активная фаза воспаления с вовлечением хрящей и костей. Пораженные суставы начинают деформироваться, что ведет к усилению боли и утрате двигательной функции.
Ревматоидный артрит часто имеет сопутствующие заболевания суставов, а смазанная симптоматика затрудняя дифференциальную диагностику. Среди сочетающихся полезней ревматизм, остеоартроз и иные системные патологии соединительной ткани. Единственным специфическим проявлением ревматоидного артрита можно назвать узелки, так называемые подкожные образования на разгибательной поверхности. Их можно обнаружить при пальпации.
Внесуставные проявления РА
Патологические процессы вызванные ревматоидным артритом, протекающие вне суставов встречаются у трети больных. Эти симптомы также усложняют диагностику, влияют на выбор тактики лечения. Среди них:
- Кожные васкулиты (язвенно-некротические, ливедо-ангииты, инфаркты ногтевого ложа).
- Синдром Шегрена (поражение слюнных и слезных желез).
- Поражения глаз (склерит ― воспаление глубинного слоя глаза, эписклерит ― воспаление соединительной ткани глаза).
- Интерстициальное заболевание легких (воспаление альвеол, легочных капилляров и других тканей).
В результате воспалений, сопровождающих ревматоидный артрит, могут возникнуть патологии со стороны сердечно-сосудистой, дыхательной, нервной систем. Самым серьезным осложнением считается АА-амилоидоз, вызывающий почечную недостаточность.
Отдельно стоит выделить различные ассоциированные заболевания, не вызванные напрямую, но связанные с РА. Это ишемическая болезнь сердца, тромбоэмболия, анемия, психоневрологические нарушения, среди которых внимания заслуживает депрессия. Как любое другое аутоиммунное заболевание с хроническим воспалением, ревматоидный артрит влияет на психологическое состояние. Пациенту рекомендовано прохождение психологических курсов и комплексное, всестороннее обследование.
Возможные осложнения заболевания
При несвоевременном обращении за квалифицированной помощью, а также отсутствии лечения ревматоидного артрита, высока вероятность возникновения осложнений, среди которых встречаются:
- сердечная недостаточность/инфаркт миокарда;
- почечная недостаточность;
- нарушение обменных процессов;
- воспаление серозных оболочек внутренних органов;
- возникновение бронхоплевральных свищей (прямого канала между бронхиальным деревом и полостью плевры).
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1 Исследование крови на АЦЦП
2 Анализ крови на С-реактивный белок
3 Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Классификация ревматоидного артрита
Процесс развития ревматоидного артрита классифицируется по стадиям. Важно, что на ранних стадиях болезнь достаточно успешно купируется медикаментами, а на поздних – они могут быть неэффективны. Именно от стадии заболевания зависит прогноз инвалидности.
Кроме клинических выделяются также и рентгенологические стадии ревматоидного артрита. Рассмотрим детально.
Первая стадия (начальная)
Протекает достаточно благоприятно и практически никак не проявляется. Как правило, болезненные ощущения отсутствуют, общее состояние организма – удовлетворительное.
Самостоятельно выявить болезнь – практически невозможно.
Основными симптомами ревматического артрита начальной стадии являются:
- дискомфорт в суставах, едва заметные болевые ощущения;
- уплотнение пальцем (визуально заметное утолщение);
- уплотнение околосуставных тканей;
- скованность движений преимущественно в утренние часы.
Рентгенологические проявления:
- утончение костной ткани;
- крайне редко – образование светлых участков на пораженной ткани.
Лечение ревматоидного артрита начальной стадии достаточно простое, прогнозы – благоприятные.
Вторая стадия
Отличается более выраженной клинической картиной. Диагностика ревматоидного артрита осуществляется преимущественно на этой стадии.
Среди наиболее выраженных симптомов ревматоидного артрита второй стадии выделяют:
- поражение сразу нескольких групп суставов;
- возникновение достаточно сильной боли, ослабевающей при активных движениях и нагрузке;
- ощущение скованности, будто «тело затекло»;
- визуально заметные изменения (локальные покраснения кожи).
Рентгенологические проявления:
- изменения в костной ткани по типу эрозии;
- деформация хрящей;
- отечность и воспаление суставной сумки.
Лечение ревматоидного артрита второй стадии – преимущественно медикаментозное. Прогноз – благоприятный.
Третья стадия
Характеризуется серьезными изменениями. Наблюдаются ярко выраженные боли, ограничение подвижности суставов.
Признаками ревматоидного артрита третьей стадии являются:
- распространение заболевания на крупные суставы организма;
- локальное повышение температуры, ощущение жара;
- образование подкожных узелков (преимущественно около пораженных суставов);
- заметная деформация хрящевой ткани;
- атрофия мышц, потеря суставной подвижности.
Рентгенологические проявления:
- утончение костной ткани, возникновение эрозий;
- заметная атрофия мышечного каркаса;
- деформация суставов;
- солевые отложения, а также кальцификация суставов.
Лечение ревматоидного артрита этой стадии осуществляется только в условиях стационара. Прогноз – условно неблагоприятный.
Четвертая (терминальная) стадия
Крайне тяжелое течение заболевания, сопровождающееся большим количеством осложнений.
Диагностика ревматоидного артрита этой стадии определяет такие признаки, как:
- сильные боли, препятствующие отдыху;
- болевые ощущения в глазницах, дискомфорт в груди;
- частичная или полная потеря чувствительности конечностей;
- существенное снижение двигательной активности;
- распространение воспалительного процесса на крупную мускулатуру;
- поражение ЖКТ;
- возникновение большого количества язв/сыпи.
Рентгенологические проявления:
- очевидно заметный остеопороз;
- множество эрозий/кист;
- сращение тканей;
- тотальная деформация (не подлежащая восстановлению).
Лечение ревматоидного артрита четвертой стадии – только в условиях стационара. Прогноз – крайне неблагоприятный.
Классификация
Согласно МКБ-10 заболевание систематизируется по следующим группам:
1. Серопозитивный РА:
- Синдром Фелти.
- РА с втягиванием других органов и систем.
- Неуточненные формы.
2. Юношеский РА.
3. Другие РА:
- Серонегативный тип.
- Болезнь Стилла.
- Ревматоидный бурсит.
- Ревматоидный узелок.
- Другие уточненные и неуточненные артриты.
По клиническим проявлениям болезнь делят на первичную стадию (с момента начала заболевания прошло менее 6 мес.), раннюю (от 6 мес. до года), развернутую (от 1 года) и позднюю (больше 2 лет). Различают ревматоидный артрит по степени потери функциональности, иммунологическим факторам, активности течения болезни, инструментальным характеристикам.
Для врачей наибольшее значение имеет иммунологическая характеристика. Наличие ревматоидного фактора в крови или наличие анти-ЦЦП (серопозитивные и серонегативные РА). Результаты анализов, выявляющих эти значения, позволяют грамотно спланировать терапию.
Диагностика ревматоидного артрита
Отправиться на диагностику ревматоидного артрита стоит при возникновении таких признаков, как:
- болезненная симметричная припухлость/отечность нескольких суставов;
- возникновение утренней скованности;
- наличие подкожных узелков;
- изменения на рентгенограмме (выявление остеопороза/эрозий/кист).
В целях уточнения предполагаемого диагноза используются методы:
- МРТ (магнитно-резонансная томография) – дает возможность определить состояние околосуставных тканей;
- пункция (извлечение образца суставной (синовиальной) жидкости) – помогает определить наличие специфичных клеток и лейкоцитов.
Симптомы и виды артритов
Существует несколько оснований для классификации артритов, которые используются при постановке диагноза, уточнении причин и симптомов артрита суставов, а также подборе лечения.
По причине происхождения
По причине происхождения выделяют артриты, вызванные:
- Инфекционнымилипаразитарным заражением организма
. Реактивное воспаление суставов и околосуставных тканей, а также другие симптомы артрита могут возникнуть через 4-6 недель после заболевания, как ответ организма на жизнедеятельность самих возбудителей или массивное количество антигенов, выработанных для борьбы с ними. Также к инфекционным артритам относят генерализованные патологии, которые затрагивают больше 3-х суставов и связаны с протеканием хронических инфекций (туберкулез, сифилис, вирусный гепатит, ВИЧ и другие). Спровоцировать инфекционный артрит может и нежелательное разрастание микрофлоры в слепом отделе кишечника в постоперационный период, а также заражение глистами или простейшими. В редких случаях воспалительная патология возникает как ответ на проведенную вакцинацию (обычно встречается у детей). При проникающих ранениях и травмах, которые сопровождаются разрывами кровеносных сосудов, а также при укусах кровососущих насекомых в околосуставную область возможно прямое инфицирование суставной сумки. - Неинфекционными причинами
. Симптомы и причины артрита суставов могут зависеть от наличия в организме таких патологий, как: — новообразования (артрит развивается вследствие метастазирования в суставные или околосуставные ткани или из-за иммунного ответа организма на опухоль); — заболевания крови и кровеносных сосудов (анемия, геморрагии); — панкреатит, рак поджелудочной железы (вследствие влияния ферментов на синовиальную оболочку сустава); — кессонная болезнь вследствие несоблюдения техники безопасности при дайвинге; — метаболические нарушения (сахарный диабет, подагра); — гормональные изменения в организме (гормональные сбои, климакс у мужчин и женщин, возрастные изменения); — аллергия на пищевые продукты, лекарственные препараты, вакцины или химикаты, отторжение организмом протезов; — ушибы, растяжения и разрывы связок, мышц, сухожилий, переломы, а также другие травмы (в т.ч. повторяющиеся микротравмы, например, при работе с виброоборудованием); — износ сустава из-за нестабильности хондроцитов и других патологий хрящевой ткани; — однообразные нагрузки и неблагоприятное влияние климатических и санитарных условий на рабочем месте (в этом случае можно говорить о т.н. доброкачественном артрите, который уходит сам собой при смене условий). - Неуточненными причинами
. Как правило, к ним относят вторичные артриты, которые возникают на фоне аутоиммунных болезней( в т.ч. гепатита, ревматоидного полиартрита, амилоидозе, системных васкулитах и прочих). Поскольку причины этих заболеваний до сих пор не выяснены, сопутствующие им симптомы и виды артритов также имеют неуточненную этиологию.
По клиническим проявлениям
Артрит может затрагивать как мелкие, так и крупные суставы, ограничиваясь одним сочленением или поражая сразу несколько. Поэтому ревматологи подразделяют заболевание на следующие виды:
- моноартрит
(затрагивает только один сустав); - олигоартрит
(наблюдается в 2-3 суставах); - полиартрит
(возникает в 4 и более суставах одновременно).
По симптоматике
По степени выраженности симптомов артрита:
- артрит с острым течением
(характеризуется внезапным началом, сильными болями и быстрым прогрессированием); - артрит с хроническим течением
(развивается медленно, периоды ремиссии чередуются с периодами обострения, боль менее выражена, чем при остром артрите).
Существует множество симптомов артрита
Лечение ревматоидного артрита немедикаментозными методами
Несмотря на то, что заболевание полностью не излечивается, борьба с ним имеет смысл и при грамотном подходе дает максимально возможные результаты.
Ключевой задачей немедикаментозной и медикаментозной терапии является:
- устранение симптомов;
- достижение устойчивой и длительной ремиссии;
- сдерживание активности аутоиммунных реакций;
- предотвращение или замедление проявления осложнений.
Физиотерапия
Физиотерапевтические методы направлены на ускорение восстановления/заживления тканей, а также поддержку мышечного тонуса и максимального сохранения подвижности суставов при ревматическом артрите.
К физиотерапии относят:
- электрофорез/фонофорез (воздействие электрического поля/ультразвука);
- бальнеотерапия (ванны из минеральных вод);
- грязелечение.
Лучше всего, если терапия будет проводиться в условиях стационарного лечения.
Массаж
Отличный метод лечения, использование которого необходимо в период ремиссии заболевания. Продолжительность курса и длительность сеансов определяется характером заболевания.
Процедуры должны осуществляться только профессиональным массажистом, после консультации с лечащим врачом.
Лечебная физкультура (ЛФК)
Способствует сохранению подвижности, а также локально активизирует обменные процессы, благодаря улучшению кровообращения.
Комплекс упражнений подбирается в соответствии с имеющейся стадией заболевания и учетом рекомендаций лечащего врача.
Ортопедические операции
Возможность восстановления функциональных возможностей и структуры суставов. На сегодняшний день доступны такие решения, как:
- артроскопия – малоинвазивное вмешательство (предполагает точечные проколы), выполняемое с целью лечения повреждений сустава;
- эндопротезирование – замена компонентов или сустава целиком, обеспечивающая возможность подвижности.
Лечение
Терапия направлена на сдерживание развития болезни, уменьшение воспаления и предупреждение деформаций суставов и потери их функциональности. Назначаются следующие медикаменты:
- Нестероидные противовоспалительные вещества. Они в некоторой степени снижают боль, замедляют прогрессирование РА. Могут включать ингибиторы и блокаторы для ИЛ-1, ИЛ-6, ФНО-альфа. Они не блокируют развитие эрозии и болезни, потому используется как вспомогательные средства.
- Глюкокортикоиды. Назначаются в сочетании с противовоспалительные препаратами. Позволяют контролировать развитие тяжелых моноартикулярных и олигоартикулярных симптомы. Не используются на постоянной основе, так как часто вызывают неприятные метаболические эффекты.
- Базисные препараты. Основные лекарственные средства, способные существенно замедлить прогрессирование артрита. Курсы приема от нескольких недель до нескольких месяцев. Препараты отличаются по химическому составу и фармакологии. Они комбинируются между собой для подбора оптимального лечения с наибольшим эффектом. Согласно статистике ⅔ пациентов прошедших курс отпечают значительные улучшение, более половины из них достигают полной ремиссии. Однако, следует знать о токсичности этих препаратов. Врач и пациент должны взвесить все риски, проводить регулярных контроль за состояние больного.
Таким образом, основное лечение включает базисные препараты, в особенности метотрексат, биологические препараты-антагонисты, иммуномодулирующие лекарства. К другим методам вспомогательной терапии относятся физиотерапевтические процедуры, лечебная гимнастика, сбалансированное сочетание физической нагрузки и отдыха. Отказ от алкоголя и курения может продлить жизнь пациента. Исправить искривление суставов можно при помощи хирургической коррекции.
Прогноз
Ревматоидный артрит сокращает продолжительность жизни человека по ряду причин. В 2 раза увеличивается риск сердечных заболеваний. Это вызвано наличием хронического воспаления. Усугубить ситуацию могут сопутствующие патология, например, диабет, ожирение, алкоголизм.
При развитии АА-амилоидоза, несмотря на лечение, средняя продолжительность жизни пациента около 10 лет с момента начала болезни. Без терапии срок исчисляется несколькими годами. Частая причина смерти — почечная недостаточность. В среднем РА сокращает жизнь на 3 — 7 лет из-за высокого риска развития инфекций и желудочно-кишечных кровотечений.
Медикаментозная терапия также не совершенно. Может вызвать сопутствующие заболевания, стать одним из факторов развития злокачественных новообразований. К критериям неблагоприятного прогноза относят:
- ранние (до 4 мес.) рентгенологические изменения суставов;
- стойкое увеличение скорости оседания эритроцитов;
- постоянное вовлечение новых суставов;
- носительство антигенов HLA-DR4.
Около 10% больных обречены на тяжелую инвалидизацию с потерей навыков самообслуживания. Наиболее тяжело ревматоидный артрит протекает у женщин, курящих, представителей европеоидной расы.
Лечение ревматоидного артрита препаратами
Как лечить ревматоидный артрит с помощью медикаментозных методов может определить только лечащий врач, имеющий полноценную клиническую картину заболевания пациента.
Лечение ревматоидного артрита препаратами осуществляется под чутким наблюдением специалиста и корректируется в соответствии с имеющимся/отсутствующим прогрессом.
Хондропротекторы
Широкая группа препаратов, способствующая регенерации соединительной ткани и улучшению состояния хряща. Выпускаются в различных формах (таблетки/мази).
К часто назначаемым относят: «Артракам», «Мукосат», «Хондролон».
Спазмолитики
Способствуют снятию спазмов гладкой мускулатуры, окружающей воспаленные суставы.
Наиболее эффективными являются «Спазмалгон», «Триган», «Максиган».
Нестероидные противовоспалительные средства (НПВС)
Оказывают противовоспалительный эффект и способствуют угнетению активности фермента, вызывающего разрушительные процессы. К наиболее часто назначаемым и при этом весьма эффективным принято относить препарат «Артрадол».
Биологические агенты
Препараты, имеющие протеиновую основу. Ключевое предназначение – подавление воспалительных процессов, благодаря воздействию на составляющие иммунной системы.
Наиболее эффективными являются: «Галофугинон», «Хумира», «Оренция».
Стадии артрита
Определение стадии артрита — важный этап диагностики
, который позволяет подобрать соответствующее лечение и отслеживать темпы прогрессирования болезни. Специалисты выделяют 4 стадии, в зависимости от степени выраженности симптомов артрита, поражения хрящевой и костной тканей,.
1-я стадия артрита
Артрит может начаться незаметно для самого больного, ведь большинство симптомов артрита суставов проявляются лишь на 2-й стадии. Особо внимательные пациенты отмечают незначительную скованность в больных суставах и легкую отечность, против которой не помогает сокращение соли в рационе. Легкая болезненность может ощущаться при сгибании-разгибании сустава, в особенности, резком. Пациенты жалуются на растущую усталость и снижение выносливости.
Особенно коварна начальная стадия болезни коленного или плечевого сустава
— в этом случае симптомы артрита обычно списывают на возрастные изменения или усталость после тяжелого дня.
Заметить артрит 1-й степени у ребенка родители могут по снижению его активности, отсутствию интереса к играм, частым падениям и неловкости при выполнении физических упражнений. Больной ребенок не любит бегать, избегает физической работы, капризничает и хнычет, если его заставляют нагружаться.
Несмотря на трудность диагностики, артрит 1-й стадии лучше всего поддается излечению
. При позднем начале болезни прогноз благоприятный: терапия может окончиться полным восстановлением хрящевой ткани.
2-я стадия артрита
На 2-й стадии боль становится сложно игнорировать. Болевой синдром усиливается в утреннее и ночное время, может нарушать здоровый сон пациента. Отеки хорошо заметны со стороны, но и сам больной может отмечать необычную узловатую или веретенообразную форму пальцев, утолщение конечности (связанное со скоплением синовиальной жидкости) в суставе и другие визуальные признаки воспаления. На 2-й стадии артрита суставов ног к симптомам добавляются нарушения походки и боли при ходьбе.
На 2-й стадии возможно появление необратимых изменений и эрозий на синовиальной оболочке
. Без применения хондропротекторов — например,
саше Артракам
— остановить или замедлить процесс разрушения хряща довольно затруднительно.
3-я стадия артрита
На 3-й стадии визуальные изменения и болевой синдром становятся значительными. Сустав деформируется, при выполнении движений в нем отмечается сильная скованность и боль. Простейшие бытовые занятия вызывают трудности у пациента. Даже при отсутствии нагрузок, во время отдыха, больные суставы продолжают беспокоить больного. На этом этапе большинство пациентов частично утрачивает трудоспособность — им может быть присвоена инвалидность.
4-я стадия артрита
На последней стадии артрита пораженные суставы полностью утрачивают подвижность
. Боль мучает пациентов беспрерывно, создавая серьезную психоэмоциональную нагрузку. На этом этапе показано исключительно хирургическое лечение, поскольку хрящевая ткань почти полностью разрушена, а края костей начинают срастаться.
На 4-й стадии болезнь необратима
, сопровождается утратой способности к самообслуживанию и/или самостоятельному передвижению, стойкими контрактурами.
Существует 4 стадии артрита
Для постановки диагноза и исключения схожих заболеваний врач-ревматолог проводит первичный осмотр, пальпацию (прощупывание) пораженного сустава, а также двигательные тесты. На первом приеме проводится сбор анамнеза, опрос пациента о симптомах артрита, после чего специалист выдает направление на анализы и аппаратные исследования. В их числе:
- общий и биохимический анализ крови, анализ на ревмофактор;
- рентгенологическое исследование (в 2-х стандартных проекциях);
- пункция и анализ синовиальной жидкости;
- артрография (рентгенологическое исследование с предварительным введением контрастного вещества — проводится, обычно, при воспалительном процессе в плечевом или коленном суставе);
- артроскопия (введение датчика непосредственно в полость сустава через микронадрез);
- УЗИ (для крупных суставов, таких как плечевой или тазобедренный);
- серологические реакции на возбудитель или антитела к инфекционному агенту.
Так, рентгенологическое исследование помогает определить ширину просвета суставной щели, остеопороз, разрастание остеофитов, наличие эрозий, вывихов, подвывихов, деформаций. Если изменения видны недостаточно четко или костные разрастания препятствуют их оценке, а также если есть необходимость исследования мягких тканей, дополнительно может быть назначена компьютерная (КТ) или магнитно-резонансная томография (МРТ). УЗИ также помогает оценить степень заболевания и изменений, вызванных им.
Будьте здоровы, и пусть артрит обойдет вас стороной!
Images designed by Freepik
Питание
Соблюдение принципов здорового питания помогает закрепить благоприятный результат успешного лечения и как можно дольше сохранить ремиссию. Диета при ревматоидном артрите и переход преимущественно на растительную пищу способствует существенному сокращению возникающих обострений.
Как лечить ревматоидный артрит с помощью диеты? Специалисты рекомендуют исключить продукты-аллергены (например, томаты и баклажаны), а также ввести больше витаминов и животных белков, что помогает сократить потерю мышечной массы. Предпочтение стоит отдавать нежирным сортам мяса, а также морской рыбе и запеченной пище.
Кроме того, рекомендуется отказаться от вредных привычек, так как любая интоксикация может спровоцировать обострение.
Разновидности болезни в зависимости от течения
Медленно прогрессирующий ревматоидный артрит предполагает, что болезнь развивается долгие годы, постепенно поражая суставы. Сами сочленения страдают не очень сильно. Здесь помогает лечение и можно сохранить довольно комфортный уровень жизни.
Быстро прогрессирующий тип характеризуется частыми и сильными обострениями, повреждения суставов сильные, лечение помогает слабо. Качество жизни человека ухудшается ощутимо.
Самый простой и легкий тип для пациента – болезнь без заметного прогрессирования. С ней можно прожить до глубокой старости, не особенно страдая от симптомов.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1 Анализ крови на уровень мочевой кислоты
2 анализ крови на антинуклеарные антитела
3 Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Многопрофильная клиника «МедикСити» — это диагностика высочайшего уровня, опытные квалифицированные врачи-ревматологи и специалисты более чем 30 специальностей. У нас проводится лечение артрита, артроза, васкулита, красной волчанки, остеопороза, подагры, ревматизма и многих других ревматологических заболеваний. Не откладывайте визит к врачу, обращайтесь при малейших симптомах. Качественная диагностика – это 90% успешного лечения!