Фиброз – диагноз, указывающий на образование рубцов, фиброз легких – образование рубцов в легких. У пациентов с таким диагнозом снижены эластичные свойства и растяжимость легочной ткани, затруднено прохождение кислорода через стенки альвеол. Заболевание крайне сложно лечится и может привести к необратимым последствиям. Патология обнаруживается в большинстве случаев у людей старше 60 лет.
Симптоматика фиброза
Среди ярко выраженных симптомов фиброза легких:
- одышка, которая усиливается после физической нагрузки,
- приступы сухого кашля,
- не проходящая боль в области грудной клетки,
- хрипы,
- изменение окраски губ и конечностей,
- увеличение фаланг,
- снижение массы тела,
- быстрая утомляемость и общая слабость.
Другие болезни органов дыхательной системы также обладают схожей симптоматикой, поэтому при появлении неприятных сигналов лучше всего незамедлительно обратиться к врачу. Точно поставленный диагноз поможет в короткие сроки принять наиболее верное решение о схеме лечения и приступить к ее реализации.
Диагностические мероприятия
Диагностика фиброза легких начинается со сбора жалоб, изучения анамнеза и объективного осмотра пациента. Важно выявить наличие хронических заболеваний, которые могут спровоцировать развитие данной патологии, а также обратить внимание на типичные клинические проявления.
Для подтверждения диагноза специалист назначает ряд лабораторных и инструментальных исследований, а именно:
- Общий и биохимический анализы крови.
- Общий анализ мочи.
- Спирография. Данный метод исследования позволяет оценить пиковую скорость выдоха воздуха, а также жизненную емкость легких.
- Обзорная рентгенография органов грудной клетки, как минимум в двух проекциях. На снимке врач выявляет деформацию и усиление легочного рисунка, особенно в нижних отделах.
- Компьютерная и магнитно-резонансная томография. Как и предыдущий метод, позволяют выявить структурные изменения легких. Однако с их помощью можно провести более детальную и четкую оценку патологического процесса.
Причины заболевания
Патология может быть вызвана различными причинами:
- наследственная предрасположенность,
- воспалительные процессы в легких,
- инфекционные заболевания,
- негативное влияние окружающей среды,
- работа на вредном производстве,
- воздействие лучевой терапии,
- хронические аутоиммунные болезни,
- осложнение болезней легких,
- лечение различными препаратами.
Вредные привычки, например курение, также могут вызвать опасную патологию. Однако встречаются случаи развития болезни без наличия какой-либо ярко выраженной причины. Каждый конкретный пациент должен пройти полноценное обследование для выявления факторов, повлиявших на возникновение патологии, это поможет подобрать правильное лечение, которое значительно улучшит состояние.
Как убрать негативные последствия после «короны»
Реабилитационный процесс после Ковид-19 включает в себя три основных шага:
- Налаживание кислородного обеспечения легочных тканей.
- Устранение симптомов неудовлетворительной работы легких.
- Улучшение общего физического и психологического состояния.
Для решения этих задач пациентам назначают:
- Лекарственную терапию. Предусматривает прием препаратов, усиливающих кровоснабжение легких, ускоряющих рассасывание фиброзных очагов, снимающих воспаление. Медикаменты должны подбираться сугубо в индивидуальном порядке. Недопустимо принимать лекарства, если их не назначил доктор, так как самолечение очень часто приводит к печальным последствиям.
- Физиотерапевтические процедуры. Позволяют уничтожить патогенную микрофлору, убрать воспаление, повысить местный иммунитет. В постковидный период отлично зарекомендовали себя: импульсная и низкочастотная магнитотерапия, СМТ, использование электромагнитного поля сверхвысокой частоты и полихроматического поляризованного света, электрофорез, УЗТ, индуктотермия. Очень важно, чтобы пациент прошел целый курс физиопроцедур и не пропускал сеансы. Только тогда физиолечение будет высокоэффективным и обеспечит получение скорой положительной динамики.
- Специальную диету. После коронавируса нужно есть много белковой пищи. Основу рациона должны составлять молочные продукты низкой жирности, мясо, свежие овощи и фрукты.
- Лечебную физкультуру. Умеренная физическая активность способствует рассасыванию застойных очагов. Начинать гимнастику следует с самых простых упражнений. По мере того, как будет повышаться работоспособность, можно будет усложнять используемые приемы. Если больной далек от спорта и не хочет заниматься ЛФК, ему подойдет езда на велосипеде или длительные пешие прогулки в лесопарковой зоне.
Не переживайте, если врач диагностировал негативные изменения в ваших легких после коронавируса. Займитесь своим здоровьем, и вскоре ситуация наладится.
Лечение фиброза
Лечение заболевания назначается профессиональным специалистом, с учетом результатов обследования и особенностей течения болезни у пациента. Существует целый ряд препаратов, которые помогают предотвратить присоединение различных инфекций, развитие воспалений. Лечение фиброза подкрепляется лечебной дыхательной гимнастикой и полным исключением провоцирующих факторов. При тотальной форме заболевания рекомендуется оперативное вмешательство.
На ранних стадиях заболевания применяется терапия, способствующая уменьшению образования рубцов. Проконсультироваться с пульмонологом и записаться на прием вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
Изменения в легких после коронавируса
После попадания вирусных агентов в организм изменяется структура легочных альвеол. Тогда полноценный газообмен становится невозможным. Даже при бессимптомном течении заболевания на рентгене доктора нередко наблюдают признаки вирусной пневмонии.
В результате разрушения внутреннего слоя альвеол освободившееся пространство заполняется патологическими клетками, лимфоцитами и эритроцитами. Вентиляция легких нарушается. Клинически это проявляется выраженной одышкой. На снимках рентгенограммы визуализируются затемненные зоны, которые называют «матовым стеклом».
Если иммунитет пациента ослаблен и не проводится лечение Ковид-19, патологические очаги начинают увеличиваться в размерах и соединяться друг с другом. С каждым днем процент поврежденной легочной ткани увеличивается. Тогда у больного затрудняется дыхание. Его беспокоит ощущение нехватки воздуха. Сделать глубокий вдох человек не может. Многих людей с такой симптоматикой приходится подключать к аппарату ИВЛ, так как возникает угроза для их жизни.
Далее между легочными дольками образуются плотные «перегородки», состоящие из соединительной ткани. Это осложнение после коронавируса на легкие считается очень опасным. Оно приводит к фиброзу.
Лекарства
Фото: ravenna24ore.it
Основными препаратами, используемые в лечении фиброза легких, являются:
- глюкокортикоиды;
- цитостатики;
- антифиброзные средства.
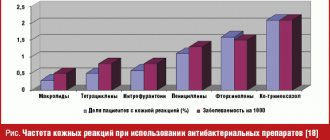
Назначение глюкокортикоидов системного действия (преднизолона, дексаметазона) облегчает общее состояние организма. Также считается, что препараты данной группы способны влиять на замещение нормальной легочной ткани соединительной, затормаживая этот процесс. Однако имеется и отрицательная сторона приема глюкокортикоидов. В лечении фиброза глюкокортикоиды назначаются на длительный промежуток времени, в некоторых случаях курс приема может достигать до 3 месяцев. Такой продолжительный прием опасен развитием побочных эффектов. К ним относятся:
- повышение артериального давления, что в особенности опасно для людей, страдающих артериальной гипертензией. На фоне приема глюкокортикоидов может наступить резистентность к раннее подобранной антигипертензивной терапии;
- обострение язвенной болезни желудка или двенадцатиперстной кишки;
- остеопороз, который приводит к повышенной ломкости костей;
- увеличение массы тела;
- гипергликемия. Поэтому, принимая глюкокортикоиды, важно следить за уровнем гликемии. Особое внимание необходимо уделять людям, имеющим сахарный диабет.
Появление перечисленных симптомов служит причиной обращения к лечащему врачу, который, в свою очередь, или корректирует дозировку препарата, или производит его отмену.
Применение цитостатиков (азатиоприна, циклофосфамида) также сопровождается некоторыми побочными эффектами: нарушается функция половых желез, происходит угнетение гемопоэза, наблюдаются нежелательные эффекты со стороны желудочно-кишечного тракта, нефро- и гепатотоксичность. Наиболее щадящим в этом плане препаратом данной группы является азатиоприн. Данный препарат способен блокировать клеточное деление и перерождение тканей в фиброзную, что имеет значительную роль в лечении фиброза легких. Прием препарат категорически запрещается в период беременности и лактации, также нежелателен при имеющейся почечной или печеночной недостаточности.
Также к антифиброзным препаратам относится колхицин, который способен угнетать выработку фибронектина. При длительном приеме можно обнаружить картину миелосупрессии, то есть снижение в крови лейкоцитов, а также не редким случаем является тромбоцитопения (снижение тромбоцитов), временная алопеция, миопатия, периферические невриты и т.д.. Препарат противопоказан при выраженном нарушении функций печени и почек, сердечно-сосудистой патологии, гнойных инфекциях, беременности и лактации. Во всех остальных случаях использование препарата оправдано.
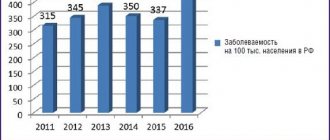
Профилактика пневмофиброза
Пневмофиброз часто развивается на фоне инфекционных и воспалительных болезней в легких, при вдыхании отравляющих веществ и загрязненного воздуха (пыли).
Для профилактики заболевания следует полностью отказаться от курения, вести активный образ жизни, своевременно выявлять и лечить заболевания.
Если по роду деятельность приходится работать с отравляющими веществами, пылью и другими загрязнителями, нужно придерживаться техники безопасности, использовать респираторы.
Не только лёгкие
— Чем опасен пневмофиброз?
МК: Беда в том, что от болезни лёгких страдают не только лёгкие. Известно, что при ограничении поступления кислорода, если не происходит газообмен, в дальнейшем возникают осложнения в работе сердечно-сосудистой и нервной систем. Сердце начинает больше работать: появляется деформация, формируются различные патологии во всей сердечно-сосудистой системе, т. к. поражение лёгкого не случается отдельно от поражения сосудов. А дальше — повышение давления с возможной гипертонией, могут также отрываться тромбы.
Затем начинается нервный откат, потому что от недостатка кислорода развивается депрессия, у людей просто пропадает желание жить. Подводит память: человека могут попросить с работы, потому что падает производительность труда. Если не лечиться, такое состояние может не ограничиться 6 месяцами или годом, а сохранится навсегда.
Процесс реабилитации таких пациентов — это новое направление, мы должны его сейчас развивать и разрабатывать. Здесь придётся работать и психологам, и кардиологам, и невропатологам, и эндокринологам.
Диагностика пневмофиброза
Пневмофиброз диагностируется на основании симптомов и тщательного медицинского обследования.
При подозрении на пневмофиброз пациент направляется на консультацию к пульмонологу.
Основным диагностическим инструментом при данной патологии является рентген, который поможет установить склеротический характер изменения тканей легкого и отличить пневмофиброз от опухоли в легких.
При необходимости врач может назначить компьютерную томографию, томографию, рентгенографию.
Описание
Фиброз легких – это процесс, характеризующийся замещением легочной ткани фиброзной (рубцовой), что сопровождается нарушением дыхательной функции.
Благодаря работе наших легких происходит насыщение крови кислородом, необходимым для потребления энергии, а также выделение углекислого газа, который образуется как побочный продукт в процессе жизнедеятельности клеток. Развитие фиброза легких приводит к уменьшению объема нормально функционирующей легочной ткани, как следствие, снижается эффективность дыхания.
Замещение легочной ткани соединительной может происходить как в одном легком, так и в обоих одновременно. В зависимости от этого выделяют односторонний и двусторонний фиброз. Помимо этого, фиброз легких разделяют на очаговый, при котором поражается небольшой участок легочной ткани, и тотальный, при котором патологический процесс распространяется практически на все легкое.
Причины развития фиброза легких многообразны:
- заболевания дыхательной системы (хронический бронхит с бронхообструктивным синдромом, пневмония, туберкулез, хроническая обструктивная болезнь легких);
- заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия);
- воздействие производственных факторов, негативно влияющих на органы дыхания. Например, при длительном вдыхании на производстве пыли силикатов возникает силикоз. Также к профессиональным заболеваниям относится асбестоз, возникающий вследствие вдыхания пыли асбеста;
- длительный прием некоторых лекарственных средств (антиаритмические препараты, средства, используемые для лечения злокачественных образований);
- наличия васкулита (заболевания, сопровождающегося воспалением стенок кровеносных сосудов);
- идиопатический или первичный фиброз легких, точная причина которого не установлена.
Прогноз заболевания относительно неблагоприятный, прогрессирование патологического процесса приводит к развитию пневмосклероза, а затем цирроза легких, что значительно снижает качество жизни человека и может привести к инвалидности. Кроме того, данное состояние приводит к появлению таких грозных осложнений, как хроническая дыхательная недостаточность, легочная гипертензия, хроническая сердечная недостаточность. Поэтому крайне важно, как можно раньше обратиться к специалисту, который, в свою очередь, назначит необходимый спектр диагностических процедур и необходимое лечение.
Процедуры и операции
Во время выполнения любых упражнений активно работают сердце и легкие. Специальная дыхательная гимнастика направлена на повышение функциональных возможностей легких, снижение одышки и увеличение переносимости нагрузки. В комплекс нужно включать упражнения на тренировку диафрагмального дыхания и упражнения с форсированным выдохом. За основу можно взять дыхательные упражнения по методике П. А. Бутейко. Продолжительность дыхательной гимнастики — 10 минут, а выполнять ее нужно 3-5 раз в течение дня. Идеальным вариантом является индивидуально подобранная гимнастика. Если состояние дыхательной системы позволяет можно заниматься спортивной ходьбой.
Из процедур показана заместительная кислородотерапия, которая проводится при снижении давления кислорода крови менее 60 мм рт. ст. При хронической дыхательной недостаточности кислородотерапию проводят в домашних условиях длительно (по 18 часов в сутки) в режиме малопоточной (2-5 л/мин) подачи кислорода. При тяжелой дыхательной недостаточности используют гелиево-кислородные смеси. В домашних условиях применяются концентраторы кислорода.
Для удаления из крови циркулирующих иммунных комплексов (особенно при бронхиальной астме) применяют гемосорбцию.
Классификация ИБЛ
В настоящее время за основу принята классификация, разработанная в 2002 г. Американским торакальным обществом (ATS) и Европейским респираторным обществом (ERS). Согласно этой классификации, существуют интерстициальные болезни легких. С установленной этиологией:
- Лучевые, лекарственные, токсические;
- Пневмомикозы, ассоциированные с ВИЧ-инфекций
- Интерстициальные болезни легких на фоне коллагенозов и пневмокониозов;
- Интерстициальные болезни легких на фоне инфекций;
- Интерстициальные болезни легких на фоне аллергического альвеолита.
Идиопатические интерстициальные пневмонии:
- Неспецифическая, лимфоидная, острая, десквамативная, криптогенная организующаяся;
- Идиопатический легочный фиброз.
- Гранулематозные: интерстициальные болезни на фоне саркоидоза, экзогенного аллергического альвеолита, гемосидероза.
Ассоциированные с другими заболеваниями:
- Патологией печени, кишечника, почек;
- Наследственными заболеваниями;
- Злокачественными новообразованиями.
Прочие: связанные с первичным амилоидозом легких, легочным протеинозом.
Патоморфологи различают следующие виды фиброза при интерстициальных болезнях легких:
- Простой;
- Десквамативный;
- Лимфоцитарный;
- Облитерирующий бронхиолит с пневмонией;
- Гигантоклеточный.
Записаться на приём
Литература:
- Патогенез Covid-19 / Абатуров А.Е., Агафонова Е.А., Кривуша Е.Л., Никулина А.А./ 2021 / Журнал «Здоровье ребенка».
- Экспертный анализ лечения острых респираторных инфекций участковыми педиатрами / Землякова Э. И., Шакирова Э. М., Сафина Л. З. / 2012 / Журнал «Практическая медицина».
- Основы физической реабилитации и физиотерапии / Н. Б. Серова ; М-во образования и науки Российской Федерации, Уральский федеральный ун-т им. первого Президента России Б. Н. Ельцина, [Ин-т физической культуры, спорта и молодежной политики]. — Екатеринбург : Изд-во Уральского ун-та, 2021. – 220 с.
Текст проверен врачами-экспертами: Заведующей социально-психологической службы МЦ «Алкоклиник», психологом Барановой Ю.П., врачом психиатром-наркологом Серовой Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь со специалистом
Или позвоните:+7 (495) 798-30-80
Звоните! Работаем круглосуточно!