13 Май 2020
185258
3
3.9 из 5
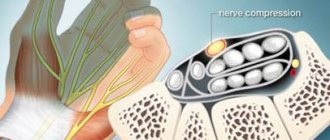
Ишиас иногда еще называют пояснично-крестцовым радикулитом – хроническое неврологическое заболевание, при котором проходящий через ягодицу и ногу седалищный нерв сдавливается. Это сопровождается сильными болями и рядом других нарушений. Он может возникать в любом возрасте у людей обоих полов, нередко встречается у беременных женщин, но чаще всего диагностируется у людей 40–60 лет. Хотя ишиас не несет опасности для жизни, он способен существенно снижать качество жизни и лишать человека работоспособности. Поэтому при возникновении первых признаков стоит обратиться к неврологу и немедленно начать лечение. В таком случае оно будет максимально легким, эффективным и позволит быстро устранить как признаки заболевания, так и причины его возникновения.
Что такое ишиас
Ишиас – заболевание невоспалительной природы, возникающее из-за сдавления седалищного нерва на любом участке. Понятие «ишиас седалищного нерва» не используется ни в литературе, ни в обиходе, поскольку термин «ишиас» применяется исключительно для описания случаев компрессии именно седалищного нерва и никакого другого.
Сам седалищный нерв парный и представляет собой один из самых крупных нервов человеческого тела. Две его ветки начинаются у крестцового нервного сплетения, находящегося в непосредственной близости от позвонков и крестца, и симметрично проходят по ягодицам, спускаются по задней поверхности бедер и доходят голеней.
Крестцовое нервное сплетение образовано тесно переплетенными нервами, проходящими по обеим сторонам позвоночника с его наружной стороны.
В верхней части голени седалищный нерв делится на 2 крупные ветви: малоберцовую и большеберцовую. Они проходят по задней поверхности голени справа и слева.
Таким образом, седалищные нервы довольно длинные, поэтому ишиас может провоцировать огромное множество самых различных причин. А в зависимости от того, на каком участке произошло сдавление нервного волокна, различают 3 вида ишиаса:
- верхний – компрессии подвергается канатик или спинномозговые корешки на уровне поясничных позвонков позвоночника;
- средний (плексит) – седалищный нерв защемляется в области крестцового нервного сплетения;
- нижний – ущемление нервного волокна наблюдается на любом его участке по всей длине от ягодицы до стопы.
Чаще всего встречается именно нижний ишиас, который нередко называют невритом. Но поскольку последний термин описывает воспалительное поражение нерва, то его применение в качестве синонима ишиаса не совсем корректно. Ведь при ишиасе боли обусловлены исключительно сдавливанием нерва на том или ином участке, в то время как при неврите он может вовлекаться в воспалительный процесс или ущемляться гиперемированными тканями.
Не стоит пускать течение заболевания на самотек. Невмешательство и игнорирование симптомов ишиаса чревато возникновением изменений в нижних конечностях, что в конечном итоге может привести к утрате работоспособности, возможности самостоятельно себя обслуживать.
Как ставят диагноз
Заболевание определяет невролог по результатам двигательных тестов, выявляющих наличие описанных выше синдромов. Но лабораторные и инструментальные исследования все равно необходимы. Как правило, ограничиваются рентгеном в двух плоскостях. Возможно, придется получить более наглядную картину состояния позвоночника. В этом случае назначат томографию. Радиоизотопное сканирование делают, если подозревают наличие опухоли.
Когда у человека воспаление седалищного нерва, лечение в домашних условиях не всегда допустимо, ведь заболевание может проявляться в настолько серьезной форме, что пациенту предписывается постельный режим в условиях стационара. К болезням, связанным с нервами, нужно относиться серьезно, иначе можно потерять возможность двигаться.
Незамедлительный визит к врачу необходим в случаях:
- сильного онемения, которое не дает передвигаться;
- повышения температуры тела;
- перехода боли на другие локации;
- недержания продуктов метаболизма;
- отека в нижней части хребта.
Причины
Сдавливание седалищного нерва может наблюдаться в массе различных случаев. Подобное может возникать при получении травм ног, таза и спины, при беременности, длительном пребывании в неподвижном состоянии, ущемлении нерва фиброзными тяжами или новообразованиями и т. д.
Чаще всего ишиас становится осложнением различных заболеваний позвоночника, среди которых:
- остеохондроз поясничного отдела – дегенерация крупных межпозвоночных дисков поясничного отдела позвоночника является основной предпосылкой для развития других заболеваний позвоночника и ущемления нервных волокон разной величины;
- образование межпозвоночных грыж – самое частое осложнение остеохондроза, проявляющееся выпячиванием диска, что приводит к сдавливанию и повреждению спинномозговых корешков;
- спондилолистез – смещение позвонков относительно нижележащего на разную величину, что может провоцировать ущемление нервных корешков;
- фасеточный синдром – нервные волокна ущемляются в узких естественных отверстиях позвоночника в результате деформации позвонков, образования остеофитов или возникновения других нарушений.
Также распространенной причиной возникновения ишиаса является спазм расположенной в ягодице грушевидной мышцы. Поскольку седалищный нерв проходит сквозь нее, повышение ее тонуса приводит к растяжению и раздражению нервного волокна, что немедленно отзывается сильной болью.
В качестве других предпосылок для развития ишиаса можно привести:
- чрезмерные физические нагрузки;
- опухоли позвоночника разной природы от гемангиом до злокачественных новообразований;
- артрит;
- тромбоз кровеносных сосудов;
- переохлаждение и развитие воспалительных процессов в прилегающих к позвоночнику на уровне пояснично-крестцового отдела анатомических структурах;
- инфекционные гинекологические и другие заболевания, включая грипп, туберкулез, брюшной тиф, сепсис (выделяемые токсины поражают оболочки седалищного нерва);
- деформации позвоночника (сколиоз и пр.).
Почему возникает патология?
Медики рассматривают первичную и вторичную невропатию. Причина первичной – в травмах, инфекционных заболеваниях и переохлаждениях. Перечень причин, способных вызвать вторичный вид недуга, намного обширнее. Сюда относятся:
- смещения дисков;
- новообразования любой природы;
- остеохондроз;
- протрузии;
- остеофиты;
- спазмированные мышцы;
- искривления хребта;
- туннельный синдром;
- межпозвонковые грыжи;
- постинъекционные нагноения.
Симптомы
Как правило, развитие ишиаса происходит постепенно. Первые признаки носят характер легкого дискомфорта и часто воспринимаются людьми в качестве проявления банальной усталости после выполнения физической работы. Изначально может присутствовать незначительная боль в области поясницы, которая отдает в ягодицу. При этом возникает легкий дискомфорт в ноге по задней стороне бедра.
Укореняют убеждение больных в том, что подобные симптомы являются следствием переутомления и тот факт, что они возникают в основном после физических нагрузок и бесследно проходят после непродолжительного отдыха. Подобное состояние может сохраняться несколько лет и уже воспринимается больным в качестве нормы.
Но рано или поздно поднятие слишком тяжелого предмета, переохлаждение или просто неосторожное движение провоцирует приступ. Человека сковывает боль. Она препятствует нормальной подвижности и нередко сопровождается вегетативными и неврологическими симптомами.
Специфическим признаком ишиаса является односторонняя боль, затрагивающая только одну из ягодиц и ногу. В результате прогрессирования патологических изменений она все больше отличается по функциональности и даже внешнему виду от здоровой ноги: она холодная на ощупь, меньше здоровой, кожа бледная и сухая.
Характер нарушений напрямую зависит от того, какие из волокон седалищного нерва страдают в результате ущемления: двигательные или чувствительные. Таким образом, больные могут страдать от:
- снижения чувствительности кожи пораженной нижней конечности, иногда, наоборот, наблюдается повышенная чувствительность наружного края стопы;
- мышечной слабости в голенях и стопах;
- изменений питания тканей, что приводит к бледности кожи, ее истончению;
- нарушений работы органов малого таза, что может сопровождаться потерей контроля над процессом мочеиспускания и дефекации;
- нарушений работы кишечника и пр.
Для ишиаса типично приступообразное течение с периодическими обострениями.
Проявления заболевания могут различаться по степени интенсивности и характеру. В одних случаях на первый план выходят острые боли, в других больные будут больше жаловаться на ограничение подвижности или остальные симптомы, упоминая о боли лишь вскользь. Таким образом, ишиас может проявляться разной степени выраженности болью, двигательными, чувствительными и неврологическими нарушениями. Разберем подробнее каждую группу симптомов отдельно.
Боль при ишиасе
Характер болей при ущемлении седалищного нерва может быть различным. Во время приступа они резкие, мощные, жгучие и стреляющие. Больные описывают их как удар ножом, электрическим током. Буквально любое движение или смена положения тела крайне болезненны, а наклоны или сидение приводят к внезапному обострению болевого синдрома. Нередко боль не утихает даже при занятии лежачего положения.
При хроническом ишиасе боли могут быть не настолько сильными. Зачастую они тянущие, ноющие, присутствуют постоянно или проявляются после физических нагрузок. Так же, как и при приступе, они склонны усиливаться во время выполнения наклонов, поднятия ноги или продолжительного сидения или стояния.
При ишиасе эпицентр боли находится в области пояснично-крестцового отдела позвоночника или непосредственно на том участке, где седалищный нерв пережат. Но типичной особенностью заболевания является распространение боли по ходу нерва, т. е. по ягодице, задней поверхности бедра, голени, а иногда и вплоть до пальцев ног. Чтобы уменьшить боли, человек занимает вынужденное положение тела. Он наклоняется вперед и в сторону.
При попытке повернуть вовнутрь согнутую в бедре и колене больную ногу возникает резкая боль в ягодице.
Двигательные и чувствительные нарушения
Седалищный нерв образован чувствительными и двигательными волокнами. Он отвечает за обеспечение чувствительности и подвижность мышц задней поверхности ног. Поэтому при его компрессии возможно возникновение как двигательных, так и чувствительных нарушений. Они могут проявляться в разной степени, сочетаться с болевым синдромом или быть изолированными. В большинстве случаев присутствует один или несколько из следующих симптомов. Комбинации могут быть различными, поэтому у разных больных ишиасом редко клиническая картина полностью совпадает:
- снижение чувствительности кожи по боковой и задней поверхности голени и во всей стопе;
- присутствие покалывания, онемения, ощущения бегания мурашек;
- нарушения сгибания и разгибания мышц задней поверхности бедра и голени, что негативно отражается на работе коленного и голеностопного суставов и, соответственно, походке (создается впечатление, что человек при ходьбе не сгибает ногу вовсе);
- сложности при совершении наклонов;
- слабость в стопе, которая может буквально полностью неподвижно повисать на голени;
- уменьшение размеров мышц, обусловленное их постепенной атрофией;
- полный паралич мышц стопы и задней поверхности бедра и голени (при тяжелой форме ишиаса);
- сухость, шелушение, истончение, побледнение или, наоборот, покраснение кожи нижних конечностей;
- повышенная потливость;
- истончение и ломкость ногтей на ногах.
Со временем больному становится все сложнее ходить, поскольку пораженная нога теряет устойчивость и не может в полной мере выполнять опорную функцию. Возникает прогрессирующая слабость, хромота.
Нарушение нервной проводимости может приводить к недостаточно трофике тканей, следствием чего может становиться остеопороз. В таких случаях часто случаются переломы, причем даже под действием факторов, в норме неспособных нарушить целостность костей.
Остеопороз – заболевание, при котором костная ткань становится пористой, утрачивает нормальную прочность и становится хрупкой.
Симптомы — неврологические проявления
Поскольку седалищный нерв ущемляется в том или ином месте, это сопровождается нарушением проводимости нервных импульсов и снижением интенсивности или полной потерей рефлексов. Именно наличие таких симптомов чаще всего помогает неврологу поставить правильный диагноз.
При ишиасе практически не проявляются или полностью отсутствуют:
- рефлекс ахиллова сухожилия – удар молоточком или ребром ладони по ахиллову сухожилию при занятии человеком лежачего положения на животе в норме провоцирует уход стопы назад в положение, как будто человек встает на цыпочки;
- коленный рефлекс – удар молоточком или ребром ладони в точку под коленом в норме приводит к разгибанию коленного сустава, если человек сидит на краю кровати со свободно свешенными ногами;
- подошвенный рефлекс – проведение кончиком молочка или любым другим тупым предметом по расслабленной стопе от пятки к пальцам провоцирует ее сгибание.
Также ярким неврологическим признаком ишиаса является возникновение сильной боли в пояснице, ягодице и бедре при попытке поднять прямую ногу лежа на спине. При сгибании ноги ее интенсивность снижается.
Кроме того, в некоторых точках седалищный нерв проходит очень близко к коже: в подягодичной складке, задней поверхности колена, центре голени и в области ахиллова сухожилия. Такие точки называют точками Валле. Поэтому надавливание на них провоцирует приступ боли при наличии ишиаса.
Невропатия седалищного нерва. Синдром грушевидной мышцы
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004). Причины развития невропатического болевого синдрома могут быть различными: сахарный диабет, паранеопластические процессы, ВИЧ, герпес, хронический алкоголизм (А. М. Вейн, 1997; И. А. Строков, А. Н. Баринов, 2002).
При поражении периферической нервной системы выделяют два типа боли: дизестезическую и трункальную. Поверхностная дизестезическая боль обычно наблюдается у пациентов с преимущественным поражением малых нервных волокон. Трункальная боль встречается при компрессии спинно-мозговых корешков и туннельных невропатиях.
У пациентов с этим видом болевого синдрома невозможно выбрать оптимальную стратегию лечения без идентификации патофизиологических механизмов. Поэтому при определении тактики терапии необходимо учитывать локализацию, характер и выраженность клинических проявлений болевого синдрома.
Под компрессионно-ишемической (туннельной) невропатией понимают невоспалительные поражения периферического нерва, развивающиеся под влиянием компрессии или ишемических воздействий.
В зоне компрессии соответствующего нерва нередко находят болезненные уплотнения или утолщения тканей, приводящие к существенному сужению костно-связочно-мышечных влагалищ, через которые проходят нервно-сосудистые стволы.
В настоящее время известно множество вариантов компрессионных невропатий. Их клиническая картина складывается из трех синдромов: вертебрального (в случаях участия одноименного фактора), неврального периферического, рефлекторно-миотонического или дистрофического. Вертебральный синдром на любом этапе обострения, и даже в стадии ремиссии, может вызывать изменения в стенках «туннеля». Миодистрофический очаг, выступающий в качестве реализующего звена, обусловливает невропатию на фоне своего клинического пика. Неврологическая картина компрессионных невропатий складывается из симптомов поражения той или иной выраженности в соответствующих мио- и дерматомах. Диагноз компрессионных невропатий ставится при наличии болей и парестезий в зоне иннервации данного нерва, двигательных и чувствительных расстройств, а также болезненности в зоне рецепторов соответствующего канала и вибрационного симптома Тинеля. При затруднениях в диагностике используются электронейромиографические исследования: определяются поражения периферического нейрона, соответствующего данному нерву, и степень уменьшения скорости проведения импульса по нерву дистальнее места его компрессии. Синдром грушевидной мышцы — самая распространенная туннельная невропатия. Патологическое напряжение грушевидной мышцы при компрессии корешка L5 или S1, а также при неудачных инъекциях лекарственных веществ ведет к сдавливанию седалищного нерва (или его ветвей при высоком отхождении) и сопровождающих его сосудов в подгрушевидном пространстве.
Для выбора правильной стратегии терапии необходимо четко знать основные клинические симптомы поражения той или иной области. Основные клинические проявления поражения нервов крестцового сплетения:
- компрессия нервов в области таза или выше ягодичной складки;
- синдром грушевидной мышцы;
- поражение седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или поражения седалищного нерва в полости малого таза;
- синдром седалищного нерва;
- синдром большеберцового нерва;
- синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра;
- синдром верхнего ягодичного нерва;
- синдром нижнего ягодичного нерва.
Наиболее трудны в плане диагностики поражения в области таза или выше ягодичной складки — из-за наличия соматической или гинекологической патологии у пациентов. Клинические симптомы поражения в области таза или выше ягодичной складки складываются из следующих вариантов нарушений двигательных и чувствительных функций.
- Снижение и выпадение функции n. peroneus и n. tibialis communis, паралич стопы и пальцев, утрата ахиллова и подошвенного рефлексов, гипестезия (анестезия) голени и стопы.
- Снижение или выпадение функции двуглавой мышцы бедра, полуперепончатой и полусухожильной мышц, ведущее к нарушению функции сгибания голени.
- Снижение или выпадение функции заднего кожного нерва бедра, ведущее к гипестезии (анестезии) по задней поверхности бедра.
- Затруднение при наружной ротации бедра.
- Наличие положительных симптомов Ласега, Бонне.
- Наличие вазомоторных и трофических расстройств (гипо-, гипергидроз, образование трофических язв в области пятки и наружного края стопы, изменение роста ногтей, гипо- и гипертрихоз).
Поражение седалищного нерва на уровне подгрушевидного отверстия может наблюдаться в двух вариантах:
- поражение ствола самого седалищного нерва;
- синдром грушевидной мышцы.
Для компрессии седалищного нерва и идущих рядом сосудов характерны следующие клинические проявления: ощущение постоянной тяжести в ноге, боли тупого, «мозжащего» характера. При кашле и чихании усиления болей не наблюдается. Отсутствует атрофия ягодичной мускулатуры. Зона гипестезии не распространяется выше коленного сустава.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе. Часто синдром грушевидной мышцы регистрируется в гинекологической практике. При синдроме грушевидной мышцы возможно:
- сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой;
- сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва).
Клиническая картина синдрома грушевидной мышцы состоит из локальных симптомов и симптомов сдавления седалищного нерва. К локальным относится ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках; несколько стихает в положении лежа и сидя с разведенными ногами. При хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца. При перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги (симптом Виленкина). Клиническая картина сдавления сосудов и седалищного нерва в подгрушевидном пространстве складывается из топографо-анатомических «взаимоотношений» его больше- и малоберцовых ветвей с окружающими структурами. Боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения), с иррадиацией по всей ноге или преимущественно по зоне иннервации больше- и малоберцовых нервов. Провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации. Иногда снижаются ахиллов рефлекс, поверхностная чувствительность. При преимущественном вовлечении волокон, из которых формируется большеберцовый нерв, боль локализуется в задней группе мышц голени. В них появляются боли при ходьбе, при пробе Ласега. Пальпаторно отмечается болезненность в камбаловидной и икроножной мышцах. У некоторых больных сдавление нижней ягодичной артерии и сосудов самого седалищного нерва сопровождается резким переходящим спазмом сосудов ноги, приводящим к перемежающейся хромоте. Пациент вынужден при ходьбе останавливаться, садиться или ложиться. Кожа ноги при этом бледнеет. После отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ. Таким образом, кроме перемежающейся хромоты при облитерирующем эндартериите существует также подгрушевидная перемежающаяся хромота. Важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка. Распознать указанный синдром помогают определенные мануальные тесты.
- Наличие болезненности при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы).
- Болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения — проекция места прикрепления грушевидной мышцы.
- Пассивное приведение бедра с одновременной ротацией его внутрь (симптом Бонне-Бобровниковой; симптом Бонне).
- Тест на исследование крестцово-остистой связки, позволяющий одновременно диагностировать состояние крестцово-остистой и подвздошно-крестцовой связок.
- Поколачивание по ягодице (с больной стороны). При этом возникает боль, распространяющаяся по задней поверхности бедра.
- Симптом Гроссмана. При ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Значительное уменьшение или исчезновение болей по ходу седалищного нерва может рассматриваться как динамический тест, показывающий, что боли обусловлены компрессионным воздействием спазмированной мышцы.
Поражения седалищного нерва
Поражения седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или в полости малого таза характеризуют следующие признаки.
- Нарушение сгибания ноги в коленном суставе (парез полусухожильной, полуперепончатой и двуглавой мышц бедра).
- Специфическая походка: выпрямленная нога выносится при ходьбе вперед (вследствие преобладания тонуса мышцы-антагониста четырехглавой мышцы бедра).
- Выпрямление ноги в коленном суставе — сокращение антагониста (четырехглавая мышца бедра).
- Отсутствие активных движений в стопе и пальцах в результате их пареза.
- Атрофия парализованных мышц, которая часто маскирует пастозность конечности.
- Гипестезия по задненаружной поверхности голени, тылу стопы, подошве и пальцам.
- Нарушение мышечно-суставной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы.
- Отсутствие вибрационной чувствительности в области наружной лодыжки.
- Болезненность по ходу седалищного нерва — в точках Валле и Гара.
- Положительный симптом Ласега.
- Снижение или исчезновение ахиллова и подошвенного рефлексов.
- Наличие жгучих болей, усиливающихся при опускании ноги.
Кроме вышеописанных клинических симптомов, вероятно развитие вазомоторных и трофических расстройств: повышение кожной температуры на пораженной ноге. Голень и стопа становятся холодными и цианотичными. Часто на подошве обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз. Появляются изменения цвета и формы ногтей, трофические нарушения на пятке, тыльной поверхности пальцев, наружном крае стопы, регистрируется снижение силы, а также атрофия мышц стопы и голени. Больной не может встать на носки или на пятки. Для определения начального поражения седалищного нерва можно использовать тест на определение силы полусухожильной, полуперепончатой и двуглавой мышц бедра.
Синдром седалищного нерва (ишемически-компрессионная невропатия седалищного нерва). В зависимости от уровня (высоты) поражения возможны разные варианты синдрома седалищного нерва.
Очень высокий уровень поражения (в тазу или выше ягодичной складки) характеризуется: параличом стопы и пальцев, утратой ахиллова и подошвенного рефлексов; анестезией (гипестезией) почти всей голени и стопы, кроме зоны n. sapheni; выпадением функций двуглавой мышцы бедра, полусухожильной, полуперепончатой мышц; гипестезией (анестезией) по задненаружной поверхности бедра; невозможностью вращения бедра кнаружи; наличием положительных симптомов натяжения (Ласега, Бонне); наличием вазомоторных и трофических расстройств (гипер- или гипотрихоз, гипо- или гипергидроз, изменение роста ногтей, образование трофических язв в области пятки и наружного края стопы).
Поражение на уровне подгрушевидного отверстия складывается из двух групп симптомов — поражения самой грушевидной мышцы и седалищного нерва. К первой группе симптомов относят: болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления грушевидной мышцы к капсуле этого сочленения); болезненность при пальпации в нижней части крестцово-подвздошного сочленения; симптом Бонне (пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже — в зоне иннервации седалищного нерва); болезненность при пальпации ягодицы в точке выхода седалищного нерва из-под грушевидной мышцы. Ко второй группе относятся симптомы сдавления седалищного нерва и сосудов. Болезненные ощущения при компрессии седалищного нерва характеризуются чувством постоянной тяжести в ноге, тупым, «мозжащим» характером боли, отсутствием усиления болей при кашле и чихании, а также атрофии ягодичной мускулатуры, зона гипестезии не поднимается выше коленного сустава.
Поражение на уровне бедра (ниже выхода из малого таза) и до уровня деления на мало- и большеберцовый нервы характеризуется: нарушением сгибания ноги в коленном суставе; специфической походкой; отсутствием активных движений в стопе и пальцах, которые умеренно отвисают; присоединяющейся через 2–3 нед атрофией парализованных мышц, часто маскирующей пастозность ноги; гипестезией (анестезией) по задненаружной поверхности голени, тылу стопы, подошве и пальцам; нарушением суставно-мышечной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы; отсутствием вибрационной чувствительности на наружной лодыжке; болезненностью по ходу седалищного нерва — в точках Валле и Гара; положительным симптомом Ласега; исчезновением ахиллова и подошвенного рефлексов.
Синдром неполного повреждения седалищного нерва характеризуется наличием болей каузалгического характера («жгучие» боли, усиливаются при опускании ноги, провоцируются легким прикосновением); резкими вазомоторными и трофическими расстройствами (первые 2–3 нед кожная температура на больной ноге на 3–5 °С выше («горячая кожа»), чем на здоровой, в дальнейшем голень и стопа становятся холодными и цианотичными). Часто на подошвенной поверхности обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз, изменения формы, цвета и темпа роста ногтей. Иногда возникают трофические язвы на пятке, наружном крае стопы, тыльной поверхности пальцев. На рентгенограммах выявляются остеопороз и декальцификация костей стопы.
Синдром начального поражения седалищного нерва может быть диагностирован путем использования тестов для определения силы полусухожильной и полуперепончатых мышц.
Синдром седалищного нерва появляется чаще всего в результате поражения этого нерва по механизму туннельного синдрома при вовлечении в патологический процесс грушевидной мышцы. Ствол седалищного нерва может поражаться при ранениях, переломах костей таза, при воспалительных и онкологических заболеваниях малого таза, при поражениях и заболеваниях ягодичной области, крестцово-подвздошного сочленения и тазобедренного сустава. При синдроме седалищного нерва дифференциальный диагноз часто приходится проводить с дискогенным компрессионным радикулитом LV–SII (табл.).
Синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра. Полный синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра характеризуется нарушением ротации бедра кнаружи. Синдром частичного поражения указанной группы нервов может диагностироваться на основании использования тестов для определения объема движений и силы обследуемого.
Синдром верхнего ягодичного нерва. Полный синдром верхнего ягодичного нерва характеризуется нарушением отведения бедра с частичным нарушением ротации последнего, затруднением поддержания вертикального положения туловища. При двустороннем параличе указанных мышц больному трудно стоять (стоит неустойчиво) и ходить (появляется так называемая «утиная походка» с переваливанием с бока на бок). Синдром частичного поражения верхнего ягодичного нерва можно выявить с помощью теста, определяющего силу ягодичных мышц. По степени снижения силы по сравнению со здоровой стороной делается заключение о частичном поражении верхнего ягодичного нерва.
Синдром нижнего ягодичного нерва. Полный синдром нижнего ягодичного нерва характеризуется затруднением разгибания ноги в тазобедренном суставе, а в положении стоя — затруднением выпрямления наклоненного таза (таз наклонен вперед, при этом в поясничном отделе позвоночника наблюдается компенсаторный лордоз). Затруднены вставание из положения сидя, подъем по лестнице, бег, прыжки. При длительном поражении указанного нерва отмечаются гипотония и гипотрофия ягодичных мышц. Синдром частичного поражения нижнего ягодичного нерва может диагностироваться с помощью теста для определения силы большой ягодичной мышцы. По степени снижения объема и силы указанного движения (и в сравнении их со здоровой стороной) делают заключение о степени нарушения функций нижнего ягодичного нерва.
Лечение
Терапия невропатии седалищного нерва требует знания этиологических и патогенетических механизмов развития заболевания. Тактика лечения зависит от тяжести и скорости прогрессирования заболевания. Патогенетическая терапия должна быть направлена на устранение патологического процесса и его отдаленных последствий. В остальных случаях лечение должно быть симптоматическим. Его цель — продление стойкой ремиссии и повышение качества жизни пациентов. Основным критерием оптимального лечебного воздействия на пациента является сочетание медикаментозных и немедикаментозных методов. Среди последних лидируют физиотерапевтические методики и методы постизометрической релаксации.
При нарушении функции мышц тазового пояса и нижней конечности рекомендуется использовать одну из техник мануальной терапии — постизометрическое расслабление (ПИР), т. е. растяжение спазмированной мышцы до ее физиологической длины после максимального напряжения. Основными принципами медикаментозной терапии поражений периферической нервной системы являются раннее начало лечения, снятие болевого синдрома, сочетание патогенетической и симптоматической терапии. Патогенетическая терапия направлена в первую очередь на борьбу с оксидантным стрессом, воздействием на микроциркуляторное русло, улучшение кровоснабжения пораженного участка, снятие признаков нейрогенного воспаления. С этой целью применяются антиоксидантные, вазоактивные и нестероидные противовоспалительные препараты (НПВП). Сложность медикаментозной терапии связана в большинстве случаев с запутанной анатомо-физиологической иерархией структур, вовлеченных в патологический процесс. Отчасти это обусловлено строением и функционированием структур пояснично-крестцового сплетения. В то же время базисным механизмом, лежащим в основе развития невропатии, является четкая корреляция между компрессией и ишемией нерва и развитием оксидантного стресса.
Оксидантный стресс — нарушение равновесия между продукцией свободных радикалов и активностью антиоксидантных систем. Развившийся дисбаланс приводит к усиленной продукции соединений (нейротрансмиттеров), выделяющихся поврежденными тканями: гистамин, серотонин, АТФ, лейкотриены, интерлейкины, простагландины, окись азота и т. д. Они приводят к развитию нейрогенного воспаления, увеличивая проницаемость сосудистой стенки, а также способствуют высвобождению тучными клетками и лейкоцитами простагландина E2, цитокинов и биогенных аминов, повышая возбудимость ноцицепторов.
В настоящее время появились клинические работы, посвященные использованию препаратов, улучшающих реологические свойства крови и эндотелийзависимые реакции стенки сосудов у пациентов с компрессионными невропатиями. Такие препараты, как производные тиоктовой кислоты (тиогамма, тиоктацид) и гинкго билоба (танакан), успешно применяются с целью уменьшения проявлений оксидантного стресса. Однако патогенетически более обосновано применение лекарственных средств, обладающих поливалентным механизмом действия (церебролизин, актовегин).
Приоритетность использования актовегина обусловлена возможностью его назначения для проведения лечебных блокад, хорошей сочетаемостью с другими лекарственными средствами. При компрессионно-ишемических невропатиях, как в острой, так и в подострой стадиях заболевания, целесообразно применение актовегина, особенно при отсутствии эффекта от других способов лечения. Назначается капельное введение 200 мг препарата в течение 5 дней, с последующим переходом на пероральное применение.
В механизмах развития заболеваний периферической нервной системы важное место занимают нарушения гемодинамики в структурах периферической нервной системы, ишемия, расстройство микроциркуляции, нарушения энергообмена в ишемизированных нейронах со снижением аэробного энергообмена, метаболизма АТФ, утилизации кислорода, глюкозы. Патологические процессы, протекающие в нервных волокнах при невропатиях, требуют коррекции вазоактивными препаратами. С целью улучшения процессов микроциркуляции и активизации процессов обмена и гликолиза у пациентов с туннельными невропатиями применяются кавинтон, галидор, трентал, инстенон.
Инстенон — комбинированный препарат нейропротекторного действия, включающий вазоактивный агент из группы пуриновых производных, влияющий на состояние восходящей ретикулярной формации и корково-подкорковые взаимоотношения, а также процессы тканевого дыхания в условиях гипоксии, физиологические механизмы ауторегуляции церебрального и системного кровотока. При невропатиях инстенон применяют внутривенно капельно 2 мл в 200 мл физиологического раствора, в течение 2 ч, 5–10 процедур на курс. Затем продолжается пероральный прием инстенона форте по 1 таблетке 3 раза в день в течение месяца. При невропатиях с симпатологическим синдромом показано применение инстенона по 2 мл внутримышечно 1 раз в сутки в течение 10 дней. При компрессионно-ишемических (туннельных) невропатиях используется аналогичная методика. Это способствует улучшению микроциркуляции и метаболизма в ишемизированном нерве. Особенно хороший эффект отмечается при сочетанном применении актовегина (капельно) и инстенона (внутримышечные инъекции или пероральное применение).
Галидор (бенциклана фумарат) — препарат, имеющий широкий спектр действия, что обусловлено блокадой фосфодиэстеразы, антисеротониновым эффектом, кальциевым антагонизмом. Галидор назначается в суточной дозе 400 мг в течение 10–14 дней.
Трентал (пентоксифиллин) применяют по 400 мг 2–3 раза в сутки внутрь или 100–300 мг внутривенно капельно в 250 мл физиологического раствора.
Назначение комбинированных препаратов, включающих большие дозы витамина В, противовоспалительных средств и гормонов, нецелесообразно.
Средствами первого ряда для снятия болевого синдрома остаются НПВП. Основной механизм действия НПВП — ингибирование циклооксигеназы (ЦОГ-1, ЦОГ-2) — ключевого фермента каскада метаболизма арахидоновой кислоты, приводящего к синтезу простагландинов, простациклинов и тромбоксанов. В связи с тем, что метаболизм ЦОГ играет главную роль в индукции боли в очаге воспаления и передаче ноцицептивной импульсации в спинной мозг, НПВП широко используются в неврологической практике. Имеются данные о том, что их принимают 300 млн пациентов (Г. Я. Шварц, 2002).
Все противовоспалительные средства оказывают собственно противовоспалительное, анальгезирующее и жаропонижающее действие, способны тормозить миграцию нейтрофилов в очаг воспаления и агрегацию тромбоцитов, а также активно связываться с белками сыворотки крови. Различия в действии НПВП носят количественный характер (Г. Я. Шварц, 2002), но именно они обусловливают выраженность терапевтического воздействия, переносимость и вероятность развития побочных эффектов у больных. Высокая гастротоксичность НПВП, коррелирующая с выраженностью их саногенетического действия, связана с неизбирательным ингибированием обеих изоформ циклооксигеназы. В связи с этим для лечения выраженных болевых синдромов, в том числе длительного, необходимы препараты, обладающие противовоспалительным и анальгезирующим действиями при минимальных гастротоксических реакциях. Наиболее известное и эффективное лекарственное средство из этой группы — ксефокам (лорноксикам).
Ксефокам — препарат с выраженным антиангинальным действием, которое достигается за счет сочетания противовоспалительного и сильного обезболивающего эффектов. Он является на сегодняшний день одним из наиболее эффективных и безопасных современных анальгетиков, что подтверждено клиническими исследованиями. Эффективность перорального применения по схеме: 1-й день — 16 и 8 мг; 2–4-й дни — 8 мг 2 раза в день, 5-й день — 8 мг/сут — при острых болях в спине достоверно доказана. Анальгетический эффект в дозе 2–16 мг 2 раза в сутки в несколько раз выше, чем у напраксена. При туннельных невропатиях рекомендуется использование препарата в дозе 16–32 мг. Курс лечения составляет не менее 5 дней при одноразовой ежедневной процедуре. Рекомендуется применение препарата ксефокам для лечения синдрома грушевидной мышцы по следующей методике: утром — внутримышечно 8 мг, вечером — 8–16 мг внутрь, в течение 5–10 дней, что позволяет добиться быстрого и точного воздействия на очаг воспаления при полном обезболивании с минимальным риском развития побочных реакций. Возможно проведение регионарных внутримышечных блокад в паравертебральную область по 8 мг на 4 мл 5% раствора глюкозы ежедневно в течение 3–8 дней. Симптоматическая терапия — метод выбора для купирования алгических проявлений. Наиболее часто для лечения туннельных невропатий используются лечебные блокады с анестетиками. Стойкий болевой синдром длительностью более 3 нед свидетельствует о хронизации процесса. Хроническая боль — сложная терапевтическая проблема, требующая индивидуального подхода.
В первую очередь необходимо исключить другие причины возникновения боли, после чего целесообразно назначение антидепрессантов.
М. В. Путилина, доктор медицинских наук, профессор РГМУ, Москва
Диагностика
Диагностикой и лечением ишиаса занимается невролог. Именно к этому специалисту следует обратиться при возникновении любых из вышеперечисленных симптомов. Уже во время первого приема на основании жалоб пациента и осмотра врач может заподозрить компрессию седалищного нерва. Но чтобы подобрать максимально эффективное лечение, требуется обнаружить, почему это произошло. С этой целью пациенту назначается комплекс исследований, благодаря которым можно оценить состояние межпозвоночных дисков, суставов, костей и т. д.
Поэтому в рамках диагностики ишиаса и причин его возникновения применяются:
- рентген больной ноги, крестца и поясницы – результаты исследования показывают состояние позвонков и отчасти межпозвонковых дисков;
- МРТ – дает исчерпывающую информацию о состоянии межпозвонковых дисков, спинного мозга;
- КТ – информативный метод, позволяющий обнаружить патологии крестца, поясничных позвонков;
- электронейромиография – дает данные о качестве передачи нервных импульсов в мышцы нижних конечностей и их сократимости.
Наиболее информативным методом при диагностике заболеваний хрящевой ткани, из которой образованы межпозвоночные диски, а также патологий спинного мозга является МРТ. Именно этот метод позволяет досконально исследовать диски, оценить их размеры, положение, обнаружить малейшие грыжи и другие нарушения.
Диагностика боли в седалищном нерве
Болит седалищный нерв, и вы не знаете, чем его лечить? Обращайтесь за врачебной помощью! Специалисты Клиники боли ЦЭЛТ выяснят причину, которая вызвала это заболевание, и назначат его эффективное лечение. Перед тем как приступить к нему, наши врачи проводят осмотр пациента, проверяют рефлексы и определяют чувствительность кожи и собирают анамнез. Помимо этого, назначается:
- рентгенологическое обследование;
- компьютерная томография;
- магнитно-резонансная томография.
В случае подозрения на наличие новообразования в области позвоночника назначается радиоизотопное диагностическое исследование.
Консервативное лечение ишиаса
На стойкое улучшение состояния и устранение болей в ягодице, задней поверхности бедра и голени можно надеяться только при условии ликвидации того фактора, который вызвал ущемление седалищного нерва. В противном случае все попытки улучшить состояние больного будут либо безрезультатными, либо будут давать маловыраженный, кратковременный эффект. Современный уровень развития медицины позволяет консервативным или хирургическим путем устранить практически любые нарушения, спровоцировавшие компрессию седалищного нерва. Но чем раньше они будут обнаружены и начато лечение, тем лучше будет прогноз.
Поэтому больным всегда назначается комплексное лечение, состоящее из симптоматической и этиотропной терапии, подобранной соответственно обнаруженной причины развития ишиаса. Таким образом удается добиться улучшения состояния пациента и устранить риск рецидива заболевания.
В большинстве случаев изначально назначается консервативная терапия. Только в особенно запущенных случаях при обнаружении тяжелых патологий позвоночника пациенту сразу же рекомендуется оперативное вмешательство. В рамках консервативного лечения больным назначается:
- медикаментозная терапия;
- физиотерапия;
- ЛФК;
- мануальная терапия.
Также при ишиасе положительное влияние на состояние больного оказывает ношение фиксирующих поясов.
Но консервативная терапия, к сожалению, не всегда дает желаемые результаты и в определенных случаях устранить причины ишиаса невозможно безоперационным путем. Тогда больным рекомендуется соответствующее ситуации хирургическое вмешательство.
Медикаментозная терапия
Непосредственно для улучшения состояния больного при ишиасе назначаются:
- НПВС и ненаркотические анальгетики – применяются для купирования болей, а препараты группы НПВС дополнительно дают противовоспалительный эффект;
- кортикостероиды – используются для устранения тяжелых воспалительных процессов, быстрого уменьшения обусловленной ими отечности мягких тканей;
- миорелаксанты – способствуют устранению мышечных спазмов, возникающих в ответ на приступы боли и помогают разорвать порочный круг «боль – спазм – боль»;
- антиоксиданты, витамины группы В – используются для улучшения трофики тканей и нормализации нервной проводимости по седалищному нерву, что позволяет добиться улучшения чувствительности, устранения онемения;
- ангиопротекторы и стимуляторы микроциркуляции – способствуют улучшению микроциркуляции, а потому и предотвращению атрофии мышц и восстановлению седалищного нерва;
- метаболические препараты – используются для повышения качества питания нервных волокон и их восстановления;
- средства для местного применения – мази с пчелиным, змеиным ядом, другими разогревающими и раздражающими веществами, а также содержащие НПВС, способствуют уменьшению болей и стимуляции местного кровообращения.
Если на фоне консервативной терапии острые боли не проходят или возникает новый приступ, пациентам могут проводиться новокаиновые или лидокаиновые блокады. Подобные процедуры выполняются только в условиях медицинского учреждения, поскольку требуют соблюдения условий стерильности и досконального владения особыми навыками. При выполнении блокады анестетики вводятся с помощью инъекций непосредственно в область прохождения нервных пучков. Это препятствует прохождению болевых нервных импульсов и быстро приводит к улучшению состояния. Но блокада не воздействует на причины возникновения болей, а лишь на время устраняет их.
В тяжелых случаях, когда боли не купируются никакими другими методами, пациентам назначаются опиоидные анальгетики. Их принимают короткими курсами под контролем врача, поскольку они быстро вызывают пристрастие и лекарственную зависимость.
Этиотропная терапия подбирается строго индивидуально на основании характера обнаруженных патологий. Так, например, при обнаружении инфекционных заболеваний, лечение будет обязательно включать антибактериальные и противовирусные средства и т. д.
Физиотерапия
При ишиасе широко применяются физиотерапевтические процедуры. Они помогают активизировать кровообращение в области поражения, уменьшить выраженность болей, восстановить чувствительность и снять отечность. Наибольшей эффективностью отличаются:
- диадинамические токи;
- дарсонвализация;
- лазеротерапия;
- магнитотерапия;
- УФ-терапия;
- ультразвуковая терапия.
Часто при ишиасе показан электрофорез. Суть метода заключается в доставке лекарственных средств непосредственно в нужное место посредством электрического тока. Это обеспечивает получение ярко выраженного терапевтического эффекта и быстрое улучшение состояния больного. Посредством электрофореза в область компрессии седалищного нерва могут вводиться противовоспалительные, спазмолитические средства, а также миорелаксанты.
ЛФК
Лечебной физкультуре при ишиасе отводится не последняя роль. Правильно подобранный комплекс упражнений позволяет снять мышечный спазм, активизировать обменные процессы и тем самым ускорить процесс восстановления нервного волокна и устранить отечность мягких тканей.
Программа ЛФК подбирается для каждого пациента индивидуально с учетом характера имеющихся патологий позвоночника. Поэтому справиться с этой задачей может только специалист.
При ишиасе большинство упражнений рекомендуется выполнять лежа на твердой поверхности. Изначально врач подбирает легкие упражнения и требует небольшого количества повторений. Первые занятия проводятся под его контролем, чтобы пациент смог полностью освоить правильную технику предложенных упражнений и дальше заниматься самостоятельно.
Постепенно сложность упражнений повышают и увеличивают нагрузку, чтобы добиться оптимального результата. Но это также можно делать только под строгим контролем специалиста.
Заниматься ЛФК необходимо каждый день. Упражнения выполняются медленно, без резких движений. А при возникновении боли стоит немедленно прекратить занятие и обратиться к врачу.
Мануальная терапия
Грамотно проведенные сеансы мануальной терапии повышают эффективность проводимого лечения и способствуют скорейшему улучшению состояния. Использование специальных приемов манипуляции, мобилизации, постизометрической релаксации и других позволяет не только улучшить кровообращение в области поражения и снять мышечные спазмы, но и нормализовать положение позвонков, увеличить расстояние между ними до нормальных показателей и высвободить ущемленные нервные волокна. Это быстро приводит к наступлению облегчения и нормализации состояния пациента.
Но проведение сеансов мануальной терапии можно доверять только квалифицированным специалистам, поскольку неправильные движения или непонимание особенностей воздействия на позвоночник при определенных его заболеваниях может нанести существенный вред и спровоцировать развитие нежелательных осложнений.
Ишиас – не редкость при беременности. Но в связи с тем, что в этот период использование большинства лекарственных средств недопустимо, мануальная терапия является одним из основных способов облегчения болей и улучшения состояния женщин до родов.
Особенности снятия воспаления седалищного нерва
Процесс лечения важно начинать с выявления стадии заболевания, основных причин проблемы. Если по результатам проведенных диагностических исследований врач обнаружит острую стадию ишиаса, больного госпитализируют или прописывают постельный режим.
Для лечения проблемы назначаются определенные фармацевтические препараты, водолечение, специальная гимнастика, массаж. Дополнительно можно использовать и народные средства: спиртовые настойки, мази, крема.
При постоянных, не сокращающихся болевых ощущениях, в некоторых случаях используется даже хирургическое вмешательство.
Хирургическое лечение
Операция показана при неэффективности консервативной терапии и сохранении сильных болей, не поддающихся устранению консервативными методами, более 6 недель, а также при наличии:
- крупных межпозвонковых грыж;
- спондилолистеза;
- деформаций позвоночника;
- гемангиом, хондром и других опухолей позвоночника;
- тяжелых нарушений работы тазовых органов, приведших к недержанию мочи или кала.
В подобных ситуациях консервативная терапия в лучшем случае позволит затормозить развитие этих патологий, но не устранить их полностью. Но если при изолированном существовании, к примеру, межпозвонковой грыжи, этого достаточно для улучшения состояния пациента, то в тех случаях, когда наличие патологии позвоночника провоцирует присоединение ишиаса, подобных мер будет недостаточно.
Ведь причина ущемления седалищного нерва сохраняется, он продолжает страдать и вызывать соответствующую клиническую картину. Поэтому в подобных случаях операция – единственный выход добиться стойкого улучшения состояния, восстановления нормального качества жизни и устранения риска утраты работоспособности.
Но даже при наличии показаний хирургическое вмешательство не всегда может быть проведено. Оно противопоказано при:
- беременности;
- инфекционных и воспалительных заболеваниях;
- декомпенсированном сахарном диабете;
- серьезной дыхательной или сердечной недостаточности.
Своевременно проведенная операция позволяет полностью устранит причины развития ишиаса.
Оперативное лечение ишиаса при межпозвонковых грыжах
Межпозвоночные грыжи – частая причина ишиаса. Причем не всегда выраженность симптомов ущемления нерва зависит от величины выпячивания. Иногда даже небольшие грыжи способны провоцировать серьезные боли, ограничения подвижности и неврологические расстройства.
Сегодня полностью решить проблему межпозвоночной грыжи можно только хирургическим путем, но вид операции напрямую зависит от размеров, расположения и других особенностей грыжи. При небольших размерах выпячивания предпочтение стараются отдавать методам чрескожной хирургии: нуклеопластике и гидропластике.
В обоих случаях суть операции заключается в разрушении части пульпозного ядра диска, что приводит к уменьшению размеров грыжи или даже ее обратному втягиванию за счет создания пониженного давления внутри диска. Методики чрескожной хирургии подразумевают использование тонких канюль, диаметр которых не превосходит нескольких миллиметров.
Операции этого вида могут проводиться под общим или местным наркозом. Инструменты вводятся внутрь диска под контролем ЭОП, что позволяет нейрохирургу точно контролировать направление и глубину погружения иглы, а также практически сводит к 0 вероятность травмирования нервов или крупных кровеносных сосудов.
Посредством холодной плазмы, радиоволн, тепловой энергии лазера или напором жидкости (при проведении гидропластики) часть пульпозного ядра разрушается. Объем вмешательства четко контролируется хирургом. После достижения желаемого эффекта канюля удаляется, а оставшаяся послеоперационная рана даже не требует наложения швов. Ее закрывают стерильной повязкой, и уже через несколько часов пациент может покинуть клинику и вернуться к повседневным обязанностям.
Но нуклеопластика и гидропластика эффективны только при размерах грыжи до 0,7 см. В остальных случаях используются другие методы:
- Микродискэктомия – подразумевает удаление грыжи через разрез около 3 см в проекции пораженного диска. Для проведения операции используются специальные миниатюрные инструменты. Микродискэктомия позволяет удалить грыжу практически любого размера и расположения, при этом небольшая величина разреза обеспечивает легкость реабилитации и быстроту восстановления.
- Эндоскопическая операция – щадящая методика хирургического лечения межпозвоночной грыжи, подразумевающая удаление ее специальными инструментами, которые вводят в тело пациента через проколы диаметром до 1 см. Посредством эндоскопической операции так же возможно удалить практически любую грыжу, но при ее сложном расположении методика бессильна.
Операция при ишиасе, спровоцированном спондилолистезом
Хирургическое лечение показано при спондилолистезе, сопровождающемся смещением позвонка более чем на 50% относительно нормальной оси. Оно может проводиться двумя способами, а выбор конкретного осуществляется на основании результатов МРТ. Но при ишиасе стабилизация смещенного позвонка в нормальном положении допустима только после удаления анатомического образования, провоцирующего сдавливание нерва и развития неврологической симптоматики ишиаса.
Практически во всех случаях стабилизация смещенного позвонка осуществляется с помощью специальной пластины, которую посредством винтов фиксируют к здоровому и соскальзывающему позвонку. Таким образом устраняется вероятность его повторно смещения с анатомически правильного положения. Но предварительно обязательно проводится:
- Дискэктомия – удаление межпозвоночного диска показано, если на фоне спондилолистеза формируется межпозвонковая грыжа и ущемляет спинномозговой корешок. Если требуется полное удаление диска, его замещают эндопротезом или трансплантатом собственной кости пациента. Первый вариант предпочтительнее, поскольку современные эндопротезы по функциональности ни в чем не уступают естественным межпозвонковым дискам.
- Фораминотомия – проводится при ущемлении нерва в фораминальных отверстиях позвоночника в результате уменьшения их размера из-за разрастания костной ткани или других причин.
- Ламинэктомия – радикальная операция, применяемая только в крайних случаях, когда спондилолистез привел к стенозу спинномозгового канала. В ходе ламинэктомии могут удаляться как отдельные анатомические структуры, так и позвонки целиком. В последнем случае удаленный позвонок заменяют соответствующими имплантатами.
Операция при ишиасе, спровоцированном сколиозом
Сколиотическая деформация позвоночника часто провоцирует ущемление различных нервов и развитие ишиаса в частности. Поэтому если исправить деформацию консервативным путем не удалось, прибегают к помощи хирургического вмешательства.
Существует несколько видов операций, проводимых при сколиозе. Конкретная тактика восстановления правильной оси позвоночника определяется индивидуально, но во всех случаях используются специальные металлоконструкции, которые фиксируют позвонки в правильном положении. Иногда они подразумевают коррекцию положения позвонков уже после проведения операции с постепенным подтягиванием винтов для формирования более правильной оси позвоночника.
Но если ранее все операции по исправлению сколиоза подразумевали длинные разрезы практически по всей длине позвоночника, то сегодня это возможно даже малоинвазивным путем. В результате устранения деформации позвоночника нервы освобождаются, что способствует ликвидации причин развития ишиаса и прогрессивному улучшению состояния больного.
Лечение боли в седалищном нерве
Для успешного лечения боли в седалищном нерве в Клинике боли ЦЭЛТ применяются современные методики:
- Физиотерапия — направлена на уменьшение болевых ощущений, улучшение кровообращения и снятие отёка и может включать в себя: УВЧ-терапию, электрофорез, лазерную и магнитную терапию, аппликации парафина;
- Системная терапия — предусматривает использование нестероидных противовоспалительных препаратов. Их применение должно регламентироваться врачом, поскольку они имеют целый ряд побочных эффектов. Помимо этого могут быть назначены противосудорожные средства исключительно эффективные в лечении невралгий. Помимо этого, используются препараты, которые снимают болевые симптомы быстро. Они могут быть назначены как в виде таблеток, так и в виде инъекций. В нашей Клинике боли применяются исключительно современные эффективные средства.
- Блокады, направленные в пораженную область. В зависимости от проблемы, вызвавшей боль, для блокады могут использоваться разные препараты. Для контроля точности попадания лекарства в проблемную зону мы используем рентгеновскую установку или ультразвуковой аппарат.
Хотите быть здоровым и исключить из своей жизни приступы боли? Обращайтесь в Клинику боли ЦЭЛТ!
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Профилактика ишиаса
В действительности избежать развития ишиаса значительно легче, чем затем мучиться от нестерпимых болей и лечиться. Для этого, а также чтобы избежать рецидива заболевания после успешного излечения достаточно вести здоровый образ жизни и соблюдать простые правила:
- поддерживать уровень физической активности на оптимальном уровне (ежедневных пеших прогулок, утренней зарядки и посещения 2–3 раза в неделю бассейна достаточно для сохранения нормального мышечного тонуса и улучшения состояния всего организма);
- делать перерывы каждый час при сидячей работе и использовать ортопедический корсет при необходимости долго сидеть;
- приобрести ортопедический матрас, который не будет прогибаться под весом тела;
- соблюдать правильную технику подъема тяжелых предметов: с согнутыми в коленях ногами и прямой спиной;
- отказаться от сильных физических нагрузок;
- нормализовать режим питания и избегать переедания.
Таким образом, справиться с ишиасом, улучшить качество жизни и избежать риска утраты способности к самообслуживанию можно практически на любой стадии развития. Но намного легче сделать это при появлении первых симптомов. В противном случае вероятность возникновения необходимости в хирургическом вмешательстве очень высока.
Профилактика болезни
Чтобы предотвратить развитие люмбоишиалгии, рекомендуется:
- рационально питаться;
- почаще двигаться;
- заниматься спортом;
- выполнять упражнения, укрепляющие мускулатуру спины и растягивающие мышцы;
- при физической работе использовать принципы биомеханики;
- соизмерять нагрузки с возможностями организма;
- бороться с лишним весом;
- своевременно лечить болезни позвоночника, сосудов и пищеварительной системы;
- не переохлаждаться.