Дата написания статьи: 19.08.2020 Колличество
()
Причины патологии Симптомы ксерофтальмииДиагностикаЛечениеМедикаментозное лечениеОперативное вмешательствоАппаратное лечениеПрофилактика и рекомендации
Синдром сухого глаза (ССГ) – патологическое состояние, при котором слабо увлажняются конъюнктива и роговица. От подобной проблемы страдает 10-20% населения нашей планеты. У женщин он встречается намного чаще (в 70% случаев), чем у мужчин.
Патология известна и под другими названиями – сухой кератит, сухой кератоконъюнктивит, ксерофтальмия.
Причины возникновения
Основная причина — уменьшение выработки слезной жидкости, ухудшение ее качественных характеристик. Из-за этого она слишком быстро испаряется с поверхности слизистой оболочки глаза, а оставшегося объема недостаточно для хорошего увлажнения.
Есть ряд факторов, провоцирующих это явление:
- Общие болезни и синдромы. Это проблемы с эндокринной или мочеполовой системой, заболевания кожи или инфекции, которые нарушают процесс выработки слез.
- Глазные болезни. К развитию ССГ приводят операции на органах зрения, рубцы на роговице или конъюнктиве, нейропаралитический кератит и подобные патологии.
- Возраст. Выработка слез может ухудшиться после 40 лет.
- Пребывание в месте со слишком сухим воздухом. Слизистая быстрее пересыхает при нахождении человека в комнате с кондиционером.
- Длительная работа за экраном монитора, просмотр телевизора.
- Генетическая предрасположенность.
- Период беременности и лактации.
Если синдром появляется из-за сухости воздуха вокруг, достаточно сделать влажный компресс или перейти в другое помещение.
Наиболее распространенные причины можно поделить на несколько направлений.
Особые состояния
В эту группу входят состояния организма, которые повышают испарение слез и снижают их выработку:
- Неправильный подбор компенсирующих препаратов при лечении хронических заболеваний.
- Длительный прием антибиотиков.
- Продолжительный воспалительный процесс.
- Аутоиммунные состояния, которые вызывают разрастание соединительных тканей. Они приводят к закупорке каналов слезных желез, из-за чего появляются проблемы с распределением жидкости по слизистой оболочке.
При эффекте сухого глаза наблюдается самопроизвольное слезотечение. Оно частично компенсирует уменьшение увлажнения слизистой.
Экраны гаджетов
При длительном пребывании перед экраном телевизора, телефона, планшета или монитора роговица постепенно пересыхает. Экран излучает яркий свет, который заставляет человека прищуриваться и более пристально смотреть в одну точку. Из-за этого замедляется рефлекс моргания, который помогает увлажнять слизистую оболочку.
Сухой воздух
Недостаточное количество влаги в воздухе приводит к быстрому высыханию слизистой оболочки глаз. С этой проблемой осенью и зимой сталкиваются жители квартир с центральным отоплением. Батареи не только согревают, но и сушат воздух. В летний период подобный эффект вызывает кондиционер.
Гормоны
Синдром, вызванный изменением гормонального фона, чаще всего встречается у женщин. С приходом климакса в организме уменьшается объем эстрогенов, которые регулируют жировой обмен. Из-за этого состав слез меняется, они становятся более жидкими, хуже удерживаются на поверхности слизистой оболочки, меньше ее увлажняют.
Контактные линзы
При постоянном ношении линз ухудшается состав слез, поверхность глаз пересыхает быстрее. В идеале линзы нужно носить только при необходимости, чередуя с очками.
Лазерная коррекция зрения
Обострение ССГ может развиваться после лазерной коррекции зрения. Причина — неправильная подготовка, при которой пациенту не сделали тест на сухость глаз, пробу Ширмера. При наличии показаний врач должен провести лазерстимуляцию.
Лекарства
Некоторые препараты содержат β-адреноблокаторы, холинолитики и анестетики, которые способствуют пересыханию глаз. К развитию синдрома может привести прием оральных контрацептивов, антидепрессантов. Они воздействуют на гормональный фон, снижая количество жира в слезе. Из-за этого слезная пленка становится менее стабильной.
Чтобы уменьшить негативное воздействие лекарственных препаратов, лучше во время приема препаратов пользоваться увлажняющими глазными каплями.
Хронические заболевания
Некоторые хронические болезни, такие как сахарный диабет или конъюнктивит, вызывают сухость в глазах. При их лечении используются препараты, нарушающие качество слез. Блефарит тоже негативно сказывается на их составе.
Суть проблемы
Синдром сухого глаза представляет собой изменения, происходящие на поверхности роговицы и конъюнктивы из-за отсутствия или низкого качества слезной жидкости. В результате, поверхность глаза оказывается плохо увлажненной, что может вызвать дискомфорт, проблемы со зрением и травмы роговицы и конъюнктивы. Это состояние не так безобидно, как может показаться. Частота его встречаемости весьма велика. Среди пациентов, попадающих к офтальмологу – это каждый третий. Поэтому пренебрегать проявлениями сухого глаза нельзя.
При синдроме сухого глаза уменьшается выработка слезной жидкости.
Для чего нужны слезы? Правильно, чтобы плакать! Но демонстрация чувств стоит на последнем месте. В первую очередь слезы нужны для комфортного зрения. Четкое изображение, защита от микробов, ветра и пыли – вот неполный список того, что обеспечивает слезная пленка. Когда она нарушается, мы ощущаем постоянный дискомфорт. Что же такое слезная пленка и почему же сухой глаз так актуален и фактически стал болезнью современного человечества. Под слезой имеется ввиду как слезная жидкость, так и слезная пленка. На глазу мы видим синтез этого субстрата.
Слезную жидкость формирует и продуцирует слезная железа. Она расположена вверху глаза. Она имеет протоки и через эти протоки слезная жидкость, как душ попадает на поверхность глаза. Эта слезная жидкость вырабатывается в больших количествах. И ее выработка зависит от рефлекторных реакций: от наших радостей, горестей. Мало ли что-то попало в глаз. Тогда, когда нужно буквально душиком это все помыть, эта жидкость начинает вырабатываться. Когда мы говорим об увлажнении непосредственно глазной поверхности, мы используем термин слезная пленка. А вот здесь все гораздо сложнее. Это строго ориентированная в пространстве жидкость.
Вот здесь она представлена на срезе на картинке.
Самый первый слой, который контактирует с воздухом – это слой липидный – это жиры. Вырабатывают их мейбомиевы железы. Благодаря этому слою роговица блестящая, очень гладкая и это один из барьеров для уменьшения испарения слезной пленки. Затем идет слой связанной воды. Он самый большой по объему и по толщине. И есть муциновый слой. Благодаря ему вода удерживается на поверхности роговицы. Она как бы цепляется с помощью муцина к эпителиальным клеткам, покрывающим роговицу. Роговица на самом деле отталкивает воду потому что, если внутрь роговицы попадет вода, разовьется ее отек и бельмо.
И вот такая очень сложно устроенная слезная пленка, «живет» всего 10 сек. Фактически это полноценный функциональный орган, но время его жизни ограничивается 10 сек. Представьте себе руку, ногу, которая живет 10 сек. Использовали вы эту субстанцию, и она удалена. Чтобы слезная пленка не истончалась и поверхность глаза не высыхала, слезной пленка постоянно обновляется. Здесь все зависит от того, насколько агрессивна та среда, в которой находится на данный момент человек. В норме это занимает примерно 10 сек. Потом веки моргают и, как дворник у автомобиля, смывают все остатки слезной пленки. Они уходят в нос. А дворники, смывая эту пленочку, наносят новую, обновляя эти 3 слоя.
Роль моргания.
Вот так моргая, мы обеспечиваем себе зрение. Оказывается, если мы уберем слезную пленку, эту тоненькую анатомическую структуру, то мы просто перестанем видеть. Потому что именно благодаря этой слезной пленке свет, преломляясь, попадает в глаз и дальше формирует на сетчатке изображение. Т.е. вот эта маленькая структура является важной составляющей человеческого зрения.
Вот почему синдром сухого глаза является одной из самых важных проблем, хотя внешне он не так симптоматичен. И даже такого заболевания толком нет. Вместе с тем, это очень серьезное состояние.
Слезная пленка покрывает тонким слоем поверхность глаза, служит смазкой между глазом и веками, защищает глазное яблоко от высыхания, содержит в себе вещества, питающие роговицу и защищающие глаз от патогенных микробов. Что происходит, когда физиологическая реакция, обеспечивающая стабильность слезной пленки, нарушается. Поскольку эта физиологическая реакция идет каждые 10 сек, то, когда испаряется часть липидного и водно-муцинового слоя, потихоньку формируется очажок сухости, и мгновенно, сигнал идет в головной мозг и, мы, моргая, тем самым увлажняем глазную поверхность.
На формирование слезной пленки влияют очень большое количество разных факторов. Если мы находимся в условиях кондиционированного воздуха, то потоки воздуха способствуют тому, что эта слезная пленка испаряется быстрее. Как следствие железы, которые образуют эту слезную пленку, не всегда успевают ее возобновлять, а это достаточно сложный компонент. И со временем, если такое явление будет продолжаться, то мы не сможем компенсировать нужное количество компонентов, которые формируют слезную пленку. Вот и получается, либо слезы мало, либо она «плохая», т.е. не все слои представлены в полном объеме, и такая слезная пленка начинает подсыхать, испаряться быстрее. Тем самым возникают проявления синдрома сухого глаза.
Вот некоторые ФАКТОРЫ РИСКА И ПРИЧИНЫ, которые повышают риск развития синдрома сухого глаза.
Действие этих факторов связано либо с пониженной выработкой слез, либо с повышенным испарением слезы, которая смазывает глазную поверхность. В результате, поверхность глаза оказывается плохо увлажнена, что может вызвать дискомфорт, травмы роговицы и конъюнктивы («натертости»).
Условия, которые способствуют более быстрому испарению слезной пленки.
Чаще эти причины характерны для молодых людей до 40 лет:
- Профессиональные причины: большую часть времени люди проводят перед всевозможными дисплеями, которыми оснащены компьютеры, мобильные телефоны, телевизоры, аппаратура.
- У людей зрительного труда, работа, требующая постоянного зрительного внимания за счет того, что взгляд постоянно сфокусирован и моргания происходят реже. Сюда же относятся ежедневный просмотр телепередач, работа с микроскопом, с чертежами, с мелкими деталями (у часовщиков).
- Длительное чтение
- Длительная работа на компьютере, за монитором. В последние годы с ростом числа пользователей компьютерами, гаджетами, телефонами и другими видами дисплеев. Доктора заметили такую особенность: при внимательном взгляде на экран, на любой экран, любого размера, любого качества, человек начинает реже моргать. Вероятно, он слишком сосредоточен, ему приятно смотреть на изображение на экране. И вот в этой ситуации, реже моргая, мы оставляем слезную пленку без должного обновления. Вот такое истощение рано или поздно тоже приведет развитию симптома сухого глаза. Если раньше это заболевание мы диагностировали в возрасте 50-55 лет, то сейчас таких пациентов значительно больше, и они значительно моложе. Мы знаем развитие синдрома сухого глаза даже у детей. Но в этой ситуации серьезного лечения не требуется – достаточно просто убрать гаджет и все восстанавливается без всякой терапии.
- Длительное вождение автомобиля, особенно в сумерках и ночью;
- Неправильно организованное освещение в помещении;
- Сухие отапливаемые, пыльные, кондиционируемые, прокуренные, дымные помещения, где снижена влажность воздуха. Такие условия высушивают слезу;
- Длительная работа, связанная с нахождением на улице в ветреную погоду (строители, моряки), жаркий или ветреный климат. А также использование фенов для волос у парикмахеров;
- Ношение контактных линз, использование косметики. Они нарушают структуру слезной пленки;
- нарушение процесса зажмуривания, незакрывающиеся должным образом веки (Например, при гиперфункции щитовидной железы, которая называется Базедова болезнь, а также после травм век);
- Плавание в бассейне с хлорированной водой;
- после лазерных рефракционных операций LASIK. из-за повреждения эпителия, которым покрыта роговица, слезная пленка не удерживается на поверхности глаза и быстрее испаряется.
Образование и восполнение слезной пленки снижается чаще у людей старшего возраста после 40 лет:
- С возрастом клетки, вырабатывающие слезную жидкость атрофируются;
- Заболевания (гипертония, диабет, заболевания щитовидной железы, болезнь Паркинсона и Шегрена. При последней болезни снижается секреция не только слезных, но и слюнных желез);
- Прием мочегонных и антидепрессантов, антигистаминных, противозачаточных препаратов;
- Гормональный фон. Гормоны регулируют обмен жиров, в результате жировой слой слезной пленки становится тоньше, и она быстрее испаряется.
- Дефицит витамина А;
- Токсичное действие консервантов в составе глазных капель, использующихся для лечения других заболеваний глаз, таких как глаукома, катаракта, конъюнктивит.
Но все эти факторы были известны нам и раньше. Но проблема сложнее, чем мы ее себе представляем. И отчасти это объясняется еще и тем, что длительное время, имея сухой глаз, человек об этом не догадывается. Он думает, о чем угодно, но только не об этом заболевании, принимая его за хронический конъюнктивит и лечит это заболевание, хотя в этой ситуации достаточно бывает грамотно увлажнить глазную поверхность, и вы эту симптоматику можете свести к минимуму.
Чем опасен синдром сухого глаза?
- • Может привести к нарушению и потере зрения, образованию язв и эрозий на поверхности глаза
- • Может привести к хронической инфекции в глазу
- • Может потребоваться хирургическое лечение (нарушено смыкание век, травмы, перфорация, рубцевание роговицы)
- • Слезотечением на начальных этапах
- • Плохой переносимостью ветра, охлажденного воздуха, дыма
- • Ощущение сухости, жжение, рези, раздражение,
- • ощущение песка, зудит, царапает, тяжесть, «что-то попало в глаз»
- • постоянное желание поморгать, потереть глаза, сильно зажмуриться, особенно к вечеру
- • Усталость глаз, ухудшение зрения к вечеру, светобоязнь
- • Трудно водить машину в условиях темноты
- • Трудно надевать контактные линзы
- • Давление за глазом
- • Чувствительность к яркому свету
- • Покраснение, боль.
Как узнать, есть ли у вас синдром сухого глаза?Для оценки наличия, тяжести синдрома сухого глаза и эффективности лечения используется Анкета OSDI, представленная ниже. Эту анкету вы можете использовать самостоятельно, чтобы понять, есть ли у вас синдром сухого глаза или нет. Также используются другие анкеты. Анкета OSDI имеет 3 блока вопросов, за каждый из которых по отдельности подсчитываются баллы в соответствии с таблицей. Блок 1. Испытывали ли Вы что-либо из нижеперечисленного за последнюю неделю? Клинические симптомы Всегда Почти всегда Часто Иногда Никогда 1. Светобоязнь 4 3 2 1 0 2. Ощущение песка в глазах 4 3 2 1 0 3. Больные и воспаленные глаза 4 3 2 1 0 4. Затуманенное зрение 4 3 2 1 0 5. Снижение зрения 4 3 2 1 0 СУММА БАЛЛОВ ЗА ВОПРОСЫ 1-5: ____________________ (А) Блок 2. Испытывали ли Вы проблемы с глазами в следующих ситуациях за последнюю неделю? Клинические симптомы Всегда Почти всегда Часто Иногда Никогда Затрудняюсь ответить 6. При чтении 4 3 2 1 0 7. При вождении автомобиля в темное время суток 4 3 2 1 0 8. При работе за компьютером 4 3 2 1 0 9. При просмотре телевизора 4 3 2 1 0 СУММА БАЛЛОВ ЗА ВОПРОСЫ 6-9: ____________________ (В) Блок 3. Ощущали ли Вы дискомфорт в глазах в следующих ситуациях за последнюю неделю? Клинические симптомы Всегда Почти всегда Часто Иногда Никогда Затрудняюсь ответить 10. В ветреную погоду 4 3 2 1 0 11. При низкой влажности 4 3 2 1 0 12. В кондиционированном помещении 4 3 2 1 0 СУММА БАЛЛОВ ЗА ВОПРОСЫ 10-12: ____________________ (С) ОБЩАЯ СУММА БАЛЛОВ ЗА ВСЕ 3 БЛОКА ВОПРОСОВ: А+В+С=D (D) ОБЩЕЕ КОЛИЧЕСТВО НЕОТВЕЧЕННЫХ ВОПРОСОВ («ЗАТРУДНЯЮСЬ ОТВЕТИТЬ») (Е) Затем, используя сумму баллов, полученных за все 3 блока и число не отвеченных вопросов, можно определить наличие у себя и степень тяжести синдрома сухого глаза. Результаты: 0–9 -баллов норма 10–39 баллов Синдром сухого глаза легкой степени тяжести 40–79 баллов Синдром сухого глаза средней степени тяжести 80–100 баллов Тяжелый синдром сухого глаза ДИАГНОСТИКА Диагностика синдрома сухого глаза относительно проста. Узнать, насколько «сухой» у вас глаз можно с помощью измерения отрезка лакмусовой бумажки, смоченного слезой. Это называется проба Ширмера. В норме она составляет 20 мм. При сухости глаз может снижаться до 5 мм. • Дефекты слезной пленки на поверхности глаза выявляют с помощью закапывания флуорисцирующих светящихся зеленым цветом капель и смотрят под специальной лампой. Например, на картинке ниже видно, что сразу же после моргания вся поверхность глаза равномерно покрыта слезной пленкой, а позже на поверхности слезной пленки появляются дефекты в виде неравномерных темных очажков. • Несмотря на то, что само по себе выявление сухости глаза не представляет сложности и проводится за одно посещение офтальмолога, тем не менее, во-первых, для подбора правильного лечения, важно понимать, является ли сухость глаза самостоятельным симптомом или это проявление другого заболевания, в частности заболевания щитовидной железы или аутоиммунного заболевания, такого как болезнь Шегрена. В последнем случае, чтобы справиться с сухостью глаза, недостаточно только увлажнять глаз, также потребуется лечение основного причинного заболевания. Во-вторых, важно различать, имеет ли место сухость глаза сама по себе или она накладывается на другое заболевание глаз, например, конъюнктивит, хронический блефарит. Чтобы разобраться в этих нюансах и подобрать правильное лечение и меры профилактики конкретно в индивидуальном случае, необходим осмотр врача офтальмолога. А он, при необходимости, проведет дополнительные исследования. Успех в борьбе с сухостью глаз во многом зависит от умения врача-офтальмолога определить истинные причины ее появления и выбрать эффективную стратегию борьбы с ней. Если вы знаете, что подвержены факторам риска, если по шкале OSDI вы набрали свыше 13 баллов, то необходимо обратиться к офтальмологу. Как ПРЕДОТВРАТИТЬ И ЗАМЕДЛИТЬ развитие синдрома сухого глаза? Эти меры направлены на то, чтобы снизить испаряемость слезы с поверхности глаза. Их можно условно разделить на две группы: мероприятия по уходу за глазом, и на мероприятия по коррекции неблагоприятных условий окружающей среды. Мероприятия по уходу за глазом • «Искусственные слезы». Для профилактики сухости глаз врачи прописывают капли, которые заменят натуральное природное увлажнение – слезы. Они так и называются «препараты, заменяющие слезу» или «искусственные слезы». Препаратов для лечения сухого глаза только в России больше 40, а в мире их больше 150. Они различаются по: • времени закапывания (в любое время суток или только на ночь) • частоте применения (от 1 до неограниченного количества раз в день) • возможности применения с линзами (совместимы или нет) • наличию и отсутствию консервантов в составе • консистенции (от жидких капель до вязких гелей). Капли необходимо использовать чаще, чем гели и мази, потому что они быстрее испаряются. С другой стороны, гели и мази более вязкие, поэтому они действуют дольше, но сразу же после нанесения они вызывают расплывчатое зрение, поэтому их не рекомендуют использовать людям, которым необходимо полагаться на свою остроту зрения, водителям, хирургам, и гели предпочтительно использовать на ночь перед сном, когда глаз отдыхает. • формой выпуска (тюбики, капельницы, флаконы) • объемом (однодозовые и рассчитанные на много применений) • действующим веществом (гиалуронат натрия, дектсран, гипромеллоза) • цене (от 150 до 1000 руб.). Подобрать подходящее именно для вас средство с учетом конкретно ваших индивидуальных факторов и образа жизни, лучше доверить опытному офтальмологу. Если вы используете искусственные слезы чаще, чем 5 раз в день, то необходимо обратиться к офтальмологу для диагностики причины вашего состояния. • Используйте глазные капли, не содержащие консервантов. Например, Хило-комод, где использована специальная технология изготовления флакона «Комод», препятствующая попаданию воздуха внутрь и предотвращающая инфицирование раствора. • Контактные линзы. Пользователям с сухостью глаз подходят высокогидрофильные контактные линзы, к которым относятся гидрогелевые, силикон-гидрогелевые и гипергелевые линзы, обладающие устойчивостью к дегидратации и отложениям. низким углом смачиваемости; хорошей биосовместимостью с тканями глаза. Низкий угол смачиваемости гарантирует достаточное увлажнение линз в течение дня. Это значит, что они будут притягивать слезную жидкость и не нарушат стабильность слезной пленки. Вот почему людям с сухостью глаз особенно важно подбирать линзы совместно с врачом-офтальмологом, а не в салонах оптики. Врач сможет подобрать линзы индивидуально по кривизне глаза. При подборе линз врач учитывает состояние роговицы глаз, опыт ношения контактных линз, режим дня, особенности работы, сопутствующие заболевания и другие индивидуальные особенности. Гидрогелевые линзы – это линзы, состоящие из полимерного каркаса и воды. Они комфортны в ношении, глаз легко адаптируется к ним. Чаще всего неприятные ощущения при ношении гидрогелевых контактных линз возникают в помещении с низкой влажностью или после долгой работы за компьютером. Их недостатком является плохая способность пропускать кислород к роговице, которая не имеет собственных сосудов и получает кислород из воздуха и из слезной пленки. Поэтому такие линзы не подойдут вам, если вы забываете снять их на ночь, они предназначены только для дневного использования. Что касается силикон-гидрогелевых линз, то силикон, добавленный в структуру этих линз, обладает высокой проницаемостью для кислорода, сохраняя при этом такие преимущества гидрогелевых линз такие, как высокое влагосодержание, смачиваемость. Силикон-гидрогелевые линзы являются более комфортными для роговицы. Силикон-гидрогелевые контактные линзы благодаря наличию силикона более жесткие, чем гидрогелевые контактные линзы. Поэтому они более удобны в обращении. Благодаря структуре материала силикон-гидрогелевых контактных линз на них по сравнению с гидрогелевыми контактными линзами меньше накапливается отложений. Это означает больший уровень комфорта и лучшее качество зрения в течение всего срока ношения контактных линз, а для людей, допускающих иногда нарушения правил ухода за контактными линзами (например, сон в контактных линзах, не предназначенных для этого), – еще и большую безопасность. Гипергелевые линзы – инновационный материал нового поколения материалов, которые вобрали в себя лучшие особенности обычных гидрогелевых и силикон-гидрогелевых линз. Влагосодержание полимера составляет 78%, что соответствует влагосодержанию роговицы здорового глаза. Такая феноменальная гидрофильность, обеспечивает максимальную увлажненность глаз и комфорт ношения, минимум до 16 часов, даже в самых неблагоприятных условиях. Помимо высокой степени увлажненности, контактные эти линзы обладают большой кислородной проницаемостью 42 Dk/t, что соответствует потребностям здорового глаза в открытом состоянии. Немаловажно убедиться в том, что использование данных контактных линз и срок их замены одобрены или утверждены FDA США (и/или местными регуляторными органами). Все контактные линзы должны быть назначены врачом-офтальмологом. • Используйте линзы с более частой заменой. Однодневные линзы удобны тем, что не нужно использовать растворы для хранения и очищения линзы, которые содержат консерванты, а просто надеть новую пару, тем самым снижая риск развития сухости глаза. • Средства по уходу за линзами. Чаще меняйте раствор для линз. Используйте многофункциональные и универсальные растворы, в состав которых включены компоненты, повышающие гидрофильность контактных линз и содействующие их продолжительной увлажненности. Людям с симптомами сухости глаз в качестве средств для ухода за контактными линзами подходят пероксидные системы. • Пища. Используйте продукты с омега-3 жирными кислотами. Они содержатся в грецких орехах, в жирной рыбе (например, лосось, форель, тунец, сардины, анчоусы). Если у вас аллергия на орехи или вы не любите рыбу, тогда можете использовать рыбий жир или биологически активные добавки, или витамины с омега-3. Омега-3 участвует в образовании липидного слоя слезной пленки, что снижает испаряемость слезы. • Уход за глазом. Массаж век, теплые компрессы, ванночки, гель для век (Блефарогель), стимулируют работу сальных (мейбомиевых) желез в веках, которые вырабатывают липидный слой слезной пленки, что снизит испаряемость слезы. • Увлажнение воздуха 50-60% (в этом вам помогут увлажнитель воздуха и гигрометр). Также зимой вы можете поставить сосуд с водой около обогревателя. Мероприятия, направленные на устранение провоцирующих факторов Если вы много времени проводите за компьютером, то позаботьтесь об удобстве работы — используйте эргономические решения на рабочем месте – нормализация режима работы: • Условия на рабочем месте. • правильная поза: Используйте коленный стул, чтобы было удобнее сохранять прямую осанку при работе сидя. Если вам не нравится пользоваться коленным стулом, используйте кресло на колесиках с регулируемой высотой спинки и сиденья. • перерывы Подберите для себя периодичность и продолжительность перерывов. Рекомендуется каждые 40-60 мин. при работе за компьютером делать паузы в 10-15 мин. (хотя бы в 5!). Т.е. прошло 40 мин., встали, походили, посмотрели в окно — прошло 10 мин., затем пошли дальше работать. При таком режиме глаза не будут так сильно уставать. Отследить это время поможет бесплатная компьютерная программа EyeDefender, основная цель которой — через определенный интервал времени выводить на экран заставку. Интервал времени задается вручную. Когда пройдет это время — программа выведет на экран «цветочки», в каком бы приложении вы не находились. За эту паузу 10-15мин постарайтесь расслабить глаза – для этого выполните следующие упражнения: • Лучше всего выйти на улицу или подойти к окну и смотреть в даль. Затем, через 20-30 сек. перевести взгляд на какой-нибудь цветок на окне (или на старый след на окне, какую-нибудь каплю и пр.), т.е. не дальше полуметра. Затем снова смотреть в даль, и так несколько раз. Когда смотрите вдаль, попробуйте посчитать сколько веток на дереве или сколько антенн в доме напротив (или еще что…); • Чаще моргайте (это так же относится и ко времени, когда вы сидите за компьютером). Когда вы моргаете — то поверхность глаза увлажняется; • Поделайте круговые движения глазами (т.е. смотрите вверх, вправо, влево, вниз), так же их можно делать и с закрытыми глазами; • Кстати, так же помогает придать бодрости и снизить усталость в целом, простой способ — умыть лицо теплой водой; • • Удобное положение монитора: • установите монитор не ближе, чем 40-70 см от глаз. Если вам некомфортно работать на таком расстоянии, то увеличьте шрифты в операционной системе. • установите верхний край монитора на уровне глаз или чуть ниже. Экран не должен быть выше уровня глаз при правильной осанке. При этом вы будете смотреть на монитор под углом 25-30%. • Старайтесь подобрать положение монитора так, чтобы избегать бликов на экране или используйте монитор с матовой, а не глянцевой поверхностью. Лучше всего поставить монитор боком к окну. Не ставьте монитор напротив окна. Крайне желательно не ставить монитор так, чтобы на него попадали прямые лучи солнца из окна. Из-за них картинка становиться тусклой, глаза напрягаются, начинают уставать. Если по-другому монитор поставить нельзя — то используйте занавески. • равномерное освещение помещения во время работы снижает усталость глаз: если на улице солнечно, то выключите освещение в помещении; и наоборот, когда темнеет, включите лампы. Избегайте контрастной обстановки в комнате и источников света как позади, так и спереди от монитора. Освещенность стола с клавиатурой и документами должна быть примерно одинаковой все время работы. Желательно не работать в темноте: помещение должно быть освещено. Если с освещением в помещении проблема: установите небольшую настольную лампу, чтобы она могла равномерно осветить всю поверхность рабочего стола. На фото ниже представлен пример того, как можно организовать местное освещение в темном помещении при невозможности использовать общее потолочное освещение. Не забывайте протирать монитор от пыли. • Если вы носите очки, то при работе за компьютером используйте очки с антибликовым покрытием. • постарайтесь заменить линзы на очки при работе за компьютером • • Настройки монитора. многие замечали, что, если работаете не за одним монитором, а за несколькими: то за одним из них можно работать часами, а за другим через полчаса — чувствуешь, что пора бросать и дать отдохнуть глазам? Важные настройки монитора, которые влияют на утомляемость глаз: яркость, контрастность, частота обновления изображения, разрешение экрана. • настройте яркость экрана, от минимума, постепенно прибавляя, чтобы она соответствовала уровню окружающего освещения в помещении, и не была выше или ниже этого уровня. Настроить требуемый уровень подсветки можно, ориентируясь на белый фон страницы текста. Если он выглядит как источник света, то яркость завышена. Когда он кажется серым или блеклым, то, вероятно, яркость стоит немного повысить. • контрастность. Чем выше яркость и контрастность при низком уровне освещения, тем быстрее устают глаза. • частота обновления: установите максимально возможную на вашем мониторе частоту обновления изображения. На современных ЖК мониторах, она, как правило, составляет, 60 Гц. Если частота обновления ЖК монитора низкая, то быстро меняющиеся изображения замазываются (теряют четкость). В офисных приложениях, графических редакторах вполне хватает частоты 60 Гц. Это позволяет снизить мерцание изображения, сделать картинку более четкой. На некоторых игровых мониторах максимальная частота обновления может быть 144 и даже 200 Гц. • режим снижения мерцания монитора, • Большинство мониторов позволяют регулировать цветовую температуру вручную. В темных помещениях лучше использовать более теплые (желтоватые) тона, а при хорошем освещении – более холодные (синие). Заводская настройка обычно дает холодную картинку (высокую цветовую температуру — 6500 К и выше). В быту мы считаем уютным скорее теплый свет, чем холодный. Комфортнее всего будет работать за монитором, настроенным на невысокую (теплую) цветовую температуру. Вполне подойдет точка белого D55 (5500 K). Поначалу такая калибровка может показаться слишком желтой, но глаза быстро привыкнут. Для оптимизации цветовой палитры монитора можно использовать специальные программы, например, F. lux. Она автоматически настраивает температуру с учетом времени суток и окружающего освещения. • Установите в настройках операционной системы шрифты удобного размера, подберите контрастность монитора • Используйте мониторы с высоким разрешением. Лучше, если настройками будет оставлено «родное» разрешение монитора – то, на которое монитор рассчитан. Если разрешение будет отличаться от того, на которое монитор рассчитан, то изображение будет расплывчатым, что усилит напряжение глаз • https://www.lagom.nl/lcd-test/black.php ссылка для проверки настроек монитора онлайн • • периодически меняйте вид деятельности в рамках своей должности • носите ветрозащитные очки, если вам приходится подолгу находиться на ветру или ездить на велосипеде • Синдром сухого глаза – еще один способ бросить курить • Проходите периодические проф. осмотры у офтальмолога 1 раз в год • Когда стоит обратиться к врачу? • Когда нет эффекта от профилактических мер. • Если, отвечая на вопросы из анкеты OSDI, приведенной выше, результат показал среднюю или тяжелую формы синдрома сухого глаза. Лечение направлено на • Стимуляцию образования слезы, снижение воспаления • Компенсацию недостаточного количества слезы (Препараты искусственной слезы) • Хирургическое лечение: закупорка слезных канальцев. В результате слезы дольше остаются в глазу. Закупорка слезных канальцев может быть постоянной или временной. Временная блокировка канальцев используется после хирургических операций, таких как LASIK. В этом случае пробки (обтураторы) изготавливаются из рассасывающегося со временем материала — коллагена. Такие обтураторы рассасываются через несколько месяцев. Постоянная блокировка канальцев используется при тяжелых формах синдрома сухого глаза, при поражении слезных желез, когда выработка собственной слезы снижена (Например, при болезни Шегрена). В этом случае обтураторы изготавливаются из силикона или акрила. Они различаются между собой по вязкости. Бывают средства в виде капель, геля и мазей. Капли необходимо использовать чаще, чем гели и мази, потому что они быстрее испаряются. С другой стороны, гели и мази более вязкие, поэтому они действуют дольше, но сразу же после нанесения они вызывают расплывчатое зрение, поэтому их не рекомендуют использовать людям, которым необходимо полагаться на свою остроту зрения, водителям, хирургам, и гели предпочтительно использовать на ночь перед сном, когда глаз отдыхает. По механизму действия основного действующего вещества, которое призвано удерживать влагу на поверхности глаза и увлажнять его. Подбор конкретного средства из всего многообразия, подходящего именно вам, именно для ваших глаз и в вашей ситуации лучше доверить опытному офтальмологу. Поскольку, например, одно средство будет эффективно, если в глазу снижено образование жидкости, а другое даст больший эффект, если повышена потеря жидкости с поверхности глаза за счет испарения.
Когда слезы недостаточно увлажняют глаз, то это ПРОЯВЛЯЕТСЯ:
Особенности строения глаза
В нормальном состоянии поверхность глазного яблока покрыта специальной прекорнеальной слезной пленкой, которая оберегает слизистую от вредного воздействия окружающей среды, защищает конъюнктиву и роговицу от травм, корректирует небольшие оптические дефекты.
Слезную пленку вырабатывают специальные железы, которые расположены по краям век. Нарушение ее структуры вызывает синдром сухого глаза, при котором роговая оболочка и конъюнктива начинают пересыхать, питательные вещества и кислород не насыщают ткани в достаточном количестве.
Из-за этого пациенты испытывают дискомфорт и неприятные ощущения. По мере развития синдрома появляются повреждения роговицы.
Какие признаки и симптомы появляются у пациента с ССГ?
Основные признаки Синдрома Сухого Глаза
Еще до формирования каких-либо клинических проявлений и симптомов ССГ у пациентов появляются различные неявные признаки, которым часто не уделяют должного внимания и тем более далеко не всегда ассоциируют их с заболеванием глаз. Также эти признаки не наталкивают пациентов на мысль обратиться за профессиональной офтальмологической помощью. Однако в разговоре со своими друзьями, знакомыми, пациенты нередко отмечают усталость, тяжесть в глазах, быструю утомляемость при работе с компьютером или просто при чтении, также отмечают периодическое затуманивание зрения. Эти предвестники являются субъективными признаками наличия серьезных проблем в глазной поверхности и знаменуют начало развития синдрома сухого глаза.
Основные симптомы Синдрома Сухого Глаза
В ходе течения заболевания происходят патологические изменения в тканях глазной поверхности, что приводит к формированию и возникновению стойких симптомов и характерных жалоб разной степени интенсивности. Вначале они просто периодически отвлекают на себя внимание пациента, но, постепенно усиливаясь в соответствии с течением заболевания, становятся настоящим мучительным изнуряющим препятствием в повседневной жизни.
Общие симптомы включают в себя:
- напряжение и чувство тяжести глаз;
- покраснение;
- зудящее чувство;
- чувство песка;
- ощущение инородного тела внутри глаза;
- жжение;
- снижение остроты зрения (временное или постоянное);
- дискомфорт перед интенсивными источниками света (светобоязнь);
- чувство повышенной усталости глаз;
- двоение в глазах;
- боль (в тяжелых случаях).
Эти симптомы могут ухудшаться, создавая серьезные трудности в повседневной жизнедеятельности, а также влиять на психоэмоциональное состояние пациентов.
Механизм развития
Глаз увлажняется при помощи слезной жидкости и пленки, покрывающей роговицу.
Состав слез очень сложный, от его сбалансированности зависит качество увлажнения. За выработку отвечает целая группа желез, производящая в день около 2 миллилитров жидкости у человека, который находится в нормальном эмоциональном состоянии. Слезная пленка включает три слоя:
- Поверхностный. Состоит из жиров, которые оберегают пленку от лишней потери влаги.
- Срединный. В его состав входит слезная жидкость. Питает и защищает роговицу, участвует в процессе преломления света.
- Слизистый. Плотно соприкасается с роговицей и выступает основой для двух остальных слоев.
Кроме системы выработки слезной жидкости существует система, отвечающая за отведение лишней влаги, в основе которой лежит слезный канал. По нему слезы попадают в носовую полость. По этой причине, когда человек начинает плакать, у него начинают течь выделения из носа.
Система оттока питает роговицу глаз и способствует регулярному обновлению слезной жидкости.
Что такое слезная пленка и зачем она необходима?
Слезная плёнка — это жидкая, постоянно обновляемая биоструктура, являющаяся частью глазной поверхности, покрывающая роговицу и выполняющая важные функции для жизнедеятельности глаз: оптическая, защитная, иммунная, дыхательная и питательная.
Слезная плёнка необходима для правильного, полноценного функционирования глазного яблока. В структурном отношении она неоднородна и состоит из трёх слоев. Слезная пленка также имеет очень сложный химический состав, включая воду, многочисленные питательные и специальные защитные вещества, все необходимые и сбалансированные компоненты для нормального обеспечения жизнедеятельности передней поверхности глаза. Также она обеспечивает поддержку местного иммунитета, антибактериальную и дыхательную функции. Слезная пленка, выравнивая поверхность роговицы, обеспечивает её оптическую функцию и является преломляющей средой, при этом имея на своей поверхности на границе с воздушной средой самую высокую силу рефракции порядка 60D. В связи с этим даже незначительные нарушения в слезной пленке могут сильно снижать остроту зрения.
Количество базовой секреции слезы в сутки составляет до 2 мл, при этом слезная пленка не имеет ничего общего со слезой вырабатываемой слезной железой в рефлекторном состоянии.
Необходимо знать! Слезная железа обеспечивает лишь рефлекторное слезоотделение только с защитной целью в ответ на физическое или иное раздражение рефлексогенных зон (инородное тело, летучие химические вещества, термическое воздействие), а также вследствие психоэмоционального ответа.
Слезная железа способна секретировать до 30 мл слезы в минуту в зависимости от интенсивности раздражающего агента. Секрет её имеет более высокую осмолярность в связи с чем умеренно раздражает глазную поверхность и не может заменить слезную пленку.
Муциновый слой слезной пленки
Муциновый слой продуцируется бокаловидными и гранулосодержащими клетками, железами Манца (лимб) и криптами Генле.
Гель, состоящий из муцина, формирует ровную поверхность эпителия, облегчает скольжение век по роговице, очищает и увлажняет эпителий, придаёт гидрофильные свойства эпителию.
Муциновый слой составляет всего 0,5% от всей толщины слезной пленки. Основная его задача заключается в придании первично гидрофобному роговичному эпителию гидрофильных свойств и адгезивной способности. Именно по этой причине слеза достаточно прочно удерживается на роговице. Кроме того, муцин сглаживает все микронеровности эпителиальной поверхности и придает роговице характерный для нее зеркальный блеск.
Водный слой слезной пленки
Водный слой является самым выраженным, он продуцируется в основном слезными железами (95% водного компонента слезной пленки), а дополнительные железы Краузе и Вольфринга вырабатывают остальные 5%. Водный слой состоит из растворимых в воде электролитов и органических низкомолекулярных и высокомолекулярных веществ. Непрерывно обновляясь, этот слой обеспечивает, с одной стороны, доставку к эпителию роговицы и конъюнктивы кислорода и питательных веществ, с другой – удаление углекислого газа, продуктов обмена веществ и слущивающихся эпителиальных клеток.
Липидный слой слезной пленки
Липидный слой продуцируется железами Мейбома, расположенными в верхнем и нижнем веке. Нормальный секрет мейбомиевых желез образуется из ненасыщенных жиров, а содержание в нем олеиновой кислоты определяет температуру его плавления. При снижении количества олеиновой кислоты происходит затвердение (уплотнение) секрета в связи с повышением температуры плавления липидов и обычная температура тела становится недостаточной для поддержания липидов в жидком состоянии. Под воздействием температуры тела мейбомиевы железы уплотняются, возникает вторичная закупорка выводных протоков, которая приводит к воспалению. Липидный слой препятствует избыточному испарению водянистого слоя и придает гладкость внешней поверхности слезной пленки.
Классификация синдрома
ССГ можно разделить на виды по патогенезу. Синдром может развиваться из-за уменьшения количества вырабатываемой слезной жидкости, из-за усиления испарения слез с поверхности слезной пленки. Есть и комбинированный патогенез, объединяющий обе причины.
Исходя из этиологии сухость слизистой глаз может быть артефициальной, симптоматической и синдромальной.
Синдром делится по клиническим проявлениям. Он может сопровождаться сухим кератоконъюнктивитом, рецидивирующими эрозиями роговицы или конъюнктивы, нитчатым кератитом.
По тяжести проявлений ССГ бывает легким, средним, тяжелым и особо тяжелым. Во время диагностики врач определяет степень патологии, которая зависит от выраженности симптомов.
Биологические заменители слезы
Производство и применение биологических замени-телей слезы
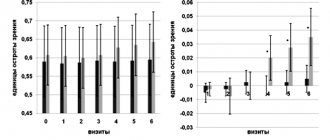
для лечения ССГ в настоящее время ограничено требованиями законодательства разных стран к препаратам крови, обязательным серологическим исследованием на наличие вируса иммунодефицита человека, гепатитов и других инфекций, а также коротким сроком хранения препаратов данной группы с соблюдением особого температурного режима. Однако, несмотря на указанные сложности, биологические заменители слезы имеют и ряд существенных преимуществ при лечении ССГ. Так, например, аутологичная сыворотка имеет pH, сходный с таковым слезной жидкости, а также содержит витамины и биологически активные вещества (эпителиальный фактор роста, фактор роста нервов и т. д.). Кроме того, сыворотка ингибирует высвобождение провоспалительных цитокинов, повышает количество бокаловидных клеток в конъюнктиве и стимулирует выработку муцина [23, 24]. Для применения в клинической практике на сегодняшний день разработано также много препаратов на основе тромбоцитов: обогащенная тромбоцитами плазма; плазма, обогащенная факторами роста; лизат тромбоцитов. Согласно результатам исследования J.L. Alio et al. инстилляции плазмы, обогащенной тромбоцитами, 4–6 р/сут больным ССГ способствуют уменьшению симптомов заболевания на 89% уже через 1 мес. после начала лечения [25].
Применение криоконсервированной амниотической мембраны при лечении ССГ купирует воспалительную реакцию за счет индукции апоптоза нейтрофилов и моноцитов, уменьшения инфильтрации нейтрофилами и макрофагами. Кроме того, доказана способность амниотической мембраны стимулировать регенерацию роговичных нервов благодаря присутствию фактора роста нервов [26].
Симптомы
Основная жалоба — сухость глаз. Дискомфорт усиливается при сильном ветре, длительном пребывании в помещении с кондиционером. К сопутствующим признакам относится:
- Резь или жжение. Появляется из-за усиления чувствительности роговицы при ее раздражении.
- Ощущение песка в глазах. Причина симптома — недостаточная увлажненность слизистой оболочки.
- Снижение остроты зрения, размытость объектов. Возникает из-за проблем с гладкостью оптического слоя.
- Усиление слезотечения. К нему приводит накопление слез в полости нижних век.
При длительном проявлении синдрома появляются повреждения на роговице. Это приводит к эрозии роговой оболочки, нитчатому кератиту и сухому кератоконъюнктивиту. Наблюдаются глубокие морщины, так как пациент начинает чаще щуриться.
Диагностика синдрома сухого глаза
Причины и лечение устанавливает врач офтальмолог. Во время консультации он изучает жалобы пациента, оценивает симптомы и проявление синдрома, собирает анамнез. В процессе физикального обследования врач изучает особенности мигательных движений, состояние век и уровень их смыкания. С помощью биомикроскопии анализируют состояние конъюнктивы, слезной пленки и роговицы, определяет высоту слезных менисков.
Для диагностики синдрома сухого глаза проводится флюоресцеиновая проба с окрашивающим раствором. Она помогает вычислить период разрыва слезной пленки, обнаружить области роговицы без эпителия.
Тест Ширмера и проба Норма направлены на изучение скорости образования слез и скорости испарения пленки. При полном обследовании врач изучает кристаллографию и осмолярность слез, проводит цитологию мазка конъюнктивы. Пациенту необходимо пройти обследование на гормоны и иммунитет при наличии системных болезней или заболеваний эндокринной системы .
Офтальмолог сможет определить, как избавиться от синдрома сухого глаза, после получения результатов всех анализов.
КАК РАБОТАЕТ ЛАЗЕР «EYE-LIGHT»
Это единственный аппарат с двумя запатентованными технологиями.
«OPE» — технология: это воздействие полихроматическим светом, который, благодаря тепловым импульсам, нормализует работу мейбомиевых желез. Зоной светового облучения являются скулы и периорбитальная область, тем самым стимулируется сокращение желез, увеличивается объем поступающих липидов в слезную пленку и снижается ее склонность к быстрому испарению. Технология LIGHT MODULATION: это уникальная технология фотобиомодуляции, используемая на протяжении многих лет в различных областях медицины (дерматология, стоматология и т. д.). Пучок света определенной длины волны вызывает эндогенный нагрев век, что облегчает размягчение жирового секрета, содержащегося в мейбомиевых железах и его эвакуацию для стабилизации липидного слоя слезы.
Лечение синдрома сухого глаза
Можно ли вылечить ксерофтальмию? Да. Важная роль в лечении синдрома сухого глаза отводится окружающей среде и созданию комфортных условий. Например, нужно следить за температурой воздуха в помещении, уровнем его влажности. Для этого периодически проветривайте комнаты, пользуйтесь увлажнителями.
На ранних этапах патология легко лечится при помощи традиционных методов: массажа век, народных средств или медикаментов. В сложных случаях может потребоваться хирургическое вмешательство.
Традиционные методы лечения
Чтобы стабилизировать пленку и сбалансировать увлажнение роговицы глаза, врач устраняет факторы, провоцирующие сухость, и назначает лекарственные препараты.
Большая часть медикаментов — это мази или глазные капли (искусственные слезы), в состав которых входят электролиты, карбомер или декспантенол. При назначении капель врач учитывает течение синдрома. Например, при легком течении подбираются препараты с низкой вязкостью. По мере ухудшения симптомов назначаются более вязкие составы. Основной минус капель при сравнении с мазями — более короткий срок действия.
К популярным глазным каплям, которые эффективны при синдроме сухого глаза, относится Гилан. Компоненты препарата уменьшают сухость, избавляют глаза от раздражения и усталости. Его состав похож на состав внутриглазной жидкости, поэтому организм хорошо принимает капли.
Способы лечения зависят от течения заболевания:
- Легкий. Будут полезны гелевые или водные капли для глаз с низкой вязкостью. Они увлажняют и оберегают роговицу.
- Средний. Стоит выбрать гели или капли средней вязкости. Они обладают защитными свойствами, помогают слизистой оболочке восстанавливаться.
- Тяжелый. Требуются составы с высокой вязкостью, которые формируют прочную пленку. Она не позволяет влаге испаряться с поверхности глазного яблока.
Для комплексной терапии нужно принимать витамины, глюкокортикоиды, антигистаминные и метаболические препараты. Для выбора препаратов изучаются симптомы, и лечение подбирается под решение конкретных проблем.
Хирургические методы лечения
В сложных случаях и при отсутствии эффективности медикаментозных методов требуется помощь хирурга, который проводит блокировку оттока слез или тарзорафию.
- Тарзорафия направлена на снижение скорости испарения слез с поверхности слизистой оболочки. Для этого уменьшается глазная щель.
- Блокировка предполагает установку в слезные протоки специального штекера или их прижигание, что позволяет снизить отток слез.
Это довольно радикальные методы лечения синдрома сухих глаз, которые применяются только в крайних случаях.
Массаж век
Процедура проводится врачом и может быть не очень комфортной для пациента. Веко с внутренней стороны сдавливается и аккуратно массируется специальной стеклянной палочкой. Процесс контролируется при помощи микроскопа. Это усиливает выработку слезной жидкости и увлажняет слизистую оболочку.
Диагностическое обследование при ССГ
Диагностика
Диагностика синдрома сухого глаза должна выполняться в условиях специализированной офтальмологической клиники и включать в себя ряд профессиональных тестов, а также специфические диагностические исследования, по результатам которых верифицируется и определяется стадия ССГ. После этого офтальмолог назначает необходимое физиотерапевтическое и медикаментозное, а также лазерное или хирургическое лечение индивидуально для каждого пациента.
За последние годы, благодаря научным исследованиям и разработанным новым приборам, открылась возможность ввести в повседневную офтальмологическую практику ряд точных диагностических исследований на новейших приборах, которые незаменимы в диагностике ССГ и надлежащей правильной оценке состояния синдрома сухого глаза.
Наша клиника оснащена профессиональным оборудованием для специализированной диагностики при синдроме сухого глаза, которое мы ежедневно используем в своей работе для установления диагноза и контроля за применяемой терапией.
Специализированные диагностические методики при ССГ
Оценку состояния секреторной функции глазной поверхности невозможно провести без диагностических исследований и специализированных тестов, на основе которых в настоящее время не обходится современная диагностика ССГ. Среди них основные:
Оцифрованная биомикроскопия
Это диагностическое исследование, которое предусматривает изучение с последующей клинической оценкой передних структур глаза и век при помощи щелевой лампы с эффективной оптической и компьютерной системой оцифрованного изображения в максимальном разрешении. Также в ходе исследования дополнительно проводится окрашивание слёзной пленки, конъюнктивы и роговицы, что позволяет оценить степень выраженности изменений глазной поверхности и выявить наличие аномалий в слёзной пленке и секретирующих железах.
Мейбография
Это необходимое и очень важное диагностическое исследование, которое позволяет оценить морфологию мейбомиевых желёз, продуцирующих липидный секрет для полноценного формирования слёзной пленки. В нашей клинике мы выполняем это исследование на специальном приборе Me-Check (Италия) для фотомейбографии. Аппарат позволяет определить состояние функционирования мейбомиевых желез и установить степень их дисфункции от 0 до 4 по шкале Доктора Хейко Пульт (Meyboscale by Dr. Heiko Pult) за несколько минут без дополнительных приборов и контрастных веществ. Также это исследование проводится на этапах лечения с целью определения эффективности применяемой терапии.
Интерферометрия слёзной пленки
Является важным диагностическим методом для исследования прежде всего слёзной пленки, её количества, состава и распределения, а также качества слёз. Эта технология также позволяет оценивать и изучать липидный слой слёзной пленки и её формирование и распределение, обеспечивая чрезвычайно детальные изображения слезы. Процедура не инвазивна и длится менее пяти минут. Перед проведением теста с интерферометром пациентам рекомендуется снимать контактные линзы, по крайней мере, за 48 часов, не использовать косметику на масляной основе вокруг глаз и не тереть глаза перед обследованием.
Тест на определение осмолярности слёзной пленки
Проведение этого теста необходимо для определения суммарной концентрации всех растворённых частиц в слёзной плёнке у пациента. Это очень точное пороговое значение, которое составляет 316 мОсм / л. Анализируя образец слёзной плёнки пациента с помощью специального прибора осмометра, мы можем выявить не просто отклонения уровня осмолярности, а по сути – нарушения способности организма регулировать гомеостаз слёзной плёнки, что является основой патогенеза развития ССГ. Соответственно, чем выше осмолярность, тем более концентрированной является слеза и тем в большей степени она может привести к повреждению глазной поверхности.
Система измерения осмолярности слезы I-PEN® Tear Osmolarity System – это диагностический прибор для количественного измерения осмолярности (концентрации растворенных солей) слезы у пациентов в норме и при наличии глазной патологии.
Тест Отто Ширмера, или количественная оценка слёзопродукции
Этот диагностический тест позволяет определить количественную функцию секреторного аппарата передней поверхности глаза, которая необходима для её надлежащего увлажнения. Тест проводится в течение 5 минут. Нормальный показатель секреции не менее 15 мм тестовой полоски. Тест проводится как с использованием анестетика (для определения базовой секреции), так и без (для определения рефлекторной и базовой секреции).
Тест Lipcof
Этот тест является достаточно информативным для диагностики ССГ. Со временем при ССГ возникает трение между веками и поверхностью глаза, из-за чего уменьшается натяжение конъюнктивы и образуются параллельные векам её складки, в зависимости от количества и выраженности которых оценивается степень тяжести данного симптома.
Проба Норна
Это диагностическое исследование слёзной дисфункции, при которой определяют время разрыва слёзной пленки после окрашивания флуоресцеином с целью оценки качества и показателя стабильности слёзной плёнки в синем фильтре на щелевой лампе. Если обследуемый пациент относится к возрастной группе от 16 до 35 лет, то нормальное время разрыва слёзной плёнки для него будет через 21 секунду после последнего моргания. С возрастом это время уменьшается. Например, если возраст пациента варьируется от 60 до 80 лет, то время разрыва слёзной плёнки в 11-12 секунд будет считаться нормальным.
Менискометрия
Занимает особое место в диагностике ССГ. Это измерение слёзного мениска («ручеёк» слезы) между поверхностью конъюнктивы, роговицы глаза и краем нижнего века. Его высота в среднем составляет 0,4 мм. Изменение его высоты имеет важное диагностическое значение. Измерение радиуса кривизны мениска слезы может быть полезно при диагностике сухих глаз.
Тест на определение наличия воспаления
InflammaDry тест, очень удобен для применения. При помощи данного теста исследуют небольшой образец слезы пациента, взятый из конъюнктивального свода нижнего века. Этот анализ позволяет распознать повышение уровня белка MMP-9 (матриксная металлопротеиназа-9). Данный воспалительный маркер в слёзной плёнке пациентов дает колоссальную информацию о наличии воспаления глазной поверхности. В большинстве случаев воспаление присутствует до появления клинических симптомов заболевания, поэтому выявление ССГ на доклиническом этапе с помощью этого теста позволит начать его лечение на более ранних стадиях. Также проведение этого теста показано перед любыми офтальмологическими операциями с целью избежать осложнения в послеоперационном периоде, а также повысить безопасность периода реабилитации.
Какие дополнительные исследования и анализы назначают при ССГ
В обязательный комплекс при обследовании пациентов с ССГ входит исследование других отделов глаза для исключения наличия сопутствующих патологий. Среди этих исследований можно отметить некоторые общеклинические анализы, которые необходимо назначать пациентам.
В некоторых случаях необходимо назначать анализы, например, тест, который измеряет железо-связывающий белок под названием лактоферрин. Количество этой молекулы тесно связано с производством слезы. Пациенты с ССГ имеют низкое содержание этого белка. Данный анализ может быть особенно ценным для таких пациентов, так как это одно из направлений патогенетического лечения. Также ценность имеет оценка слезы на содержание лизоцима – фермента, который обычно содержится в слезах.
Еще одним необходимым пунктом являются анализы на ряд гормонов. Это гормоны щитовидной железы, мужские и женские половые гормоны, а также некоторые другие. Проведено множество исследований, в которых доказана взаимосвязь между состоянием слёзной плёнки и гормональным статусом пациента.
Как скрыть проявление сухости роговицы?
При ССГ глаза часто краснеют, кожа вокруг шелушится и отекает. Из-за этого пациент выглядит больным и уставшим, что может вызвать вопросы у окружающих. Что делать в этом случае?
Есть ряд препаратов, направленных на усиление здоровья глаз. Например, капли Гилан, в состав которых входит гиалуроновая кислота. Она питает слизистую оболочку, насыщает ее кислородом и полезными микроэлементами. Регулярное использование состава уменьшает раздражение и сухость, снижает ощущение усталости.
Уменьшить проявление сухости и красноты можно с помощью увлажняющих препаратов, которые обладают сосудосуживающим воздействием. Однако они имеют ряд противопоказаний, делающих применение невозможным. К ним относятся инфекционные заболевания. Капли этой группы нельзя применять дольше 4 дней подряд.
Для маскировки симптомов подойдут средства народной медицины, направленные на уменьшение отеков под глазами. Их можно использовать чаще, но эффект от них будет менее выраженным. Этот момент стоит обговорить с лечащим врачом, который определяет как лечить синдром сухого глаза.
Для маскировки симптомов подойдут средства народной медицины, направленные на уменьшение отеков под глазами. Их можно использовать чаще, но эффект от них будет менее выраженным. Этот момент стоит обговорить с лечащим врачом, который определяет, как лечить синдром сухого глаза.
Прогноз и профилактика
Профилактика помогает предотвратить появление и развитие сухости глаз. Для этого нужно придерживаться ряда рекомендаций:
- В помещениях с сухим воздухом следует использовать специальный увлажнитель воздуха, который существенно снижает риск развития синдрома.
- При длительной работе за экраном монитора нужно каждый час перерывы на 15 минут. В это время стоит делать гимнастику для глаз, учащенно моргать. Это помогает увлажнять слизистую оболочку, возвращает мышцам тонус.
- При использовании контактных линз нужно выбирать качественную оптику. Ее можно приобрести после консультации окулиста в специализированном салоне.
Будет полезен ежегодный осмотр у офтальмолога. Это позволит своевременно выявить заболевание и определить, как вылечить синдром сухого глаза на ранних этапах его развития.
Почему развивается данное заболевание
Причины сухих глаз у пациента могут быть самыми разными. Наиболее часто этот недуг появляется у людей преклонного возраста (зачастую это женщины, у которых наступила менопауза), а также тех, кто страдает артритом.
Сухие и уставшие глаза у молодых людей свидетельствуют о нарушении структуры и стабильности слезной пленки. Причины возникновения симптомов следующие:
- длительное нахождение в помещении, в котором работает кондиционер или обогреватель, снижающие влажность воздуха;
- жаркий или ветреный климат;
- ношение контактных линз;
- дефицит витамина А;
- прием диуретиков и антидепрессантов, а также препаратов с противоотечным, антигистаминным, противозачаточным действием;
- курение;
- заболевания щитовидной железы;
- незакрывающиеся должным образом веки;
- болезнь Паркинсона и Шегрена;
- нарушение процесса зажмуривания.
Риск и последствия при самолечении
Нужно соблюдать осторожность при самостоятельном лечении ксерофтальмии. Если она вызвана внешними факторами, не представляющими опасности для организма, домашняя терапия избавит пациента от неприятных ощущений.
Однако есть риск того, что симптоматическое лечение сухого глаза скроет основное заболевание. Это усложнит его дальнейшую диагностику. Точно выяснить, что является причиной синдрома сухого глаза, и как можно его вылечить, способен только офтальмолог.
К последствиям относится ухудшение самочувствия при бесконтрольном использовании глазных капель. Если в качестве профилактики и для ежедневного увлажнения слизистой оболочки подходят практически любые капли, то при лечении глаз к вопросу выбора необходимо подойти более серьезно.
При подборе капель для лечения синдрома необходимо точно установить причину патологии и ее стадию. От этого зависит длительность курса и набор дополнительных компонентов, входящих в состав капель: успокаивающие, антимикробные, обезболивающие. Самостоятельно подобрать схему лечения сложно, поэтому пациенты обычно останавливают выбор на увлажняющих каплях и антисептической мази. Это приводит к постепенному поражению тканей глаз и разрушении роговицы, так как эти средства недостаточно эффективны.
В целом, основная опасность самолечения заключается в более активном развитии заболевания, большей выраженности сухости глаз.
Инфекции и поздние стадии ССГ
Ксерофтальмия иногда является симптомом серьезного заболевания, например синдрома Шегрена. Если игнорировать появление сухости, здоровье глаз может значительно ухудшиться. Развиваются такие осложнения, как:
- Дефект роговой оболочки в виде рецидивирующих микроэрозий. Они регулярно появляются на ее поверхности, причиняя дискомфорт пациенту.
- Конъюнктивальный ксероз. Пропадает блеск глаз, на конъюнктиве появляются бляшки.
- Нитчатый кератит. На роговице появляются патологии в виде бледных нитей, которые перемещаются по поверхности глаза в процессе моргания. Они раздражают слизистую, вызывая зуд.
- Сухой кератоконъюнктивит. Развивается деформация конъюнктивы и роговицы. Она имеет воспалительно-дегенеративный характер.
- Ухудшение зрения. При развитии синдрома есть риск развития слепоты.
Особенную осторожность при наличии ССГ должны проявлять водители. Патология снижает концентрацию в процессе вождения, замедляет реакцию.
Правильная профилактика и своевременное лечение синдрома сводят к минимуму риск неприятных осложнений. Чтобы быстро убрать сухость глаз, попробуйте использовать увлажняющие капли с гиалуроновой кислотой, такие как Гилан.
Как лечат ССГ в клинике Рассвет
В первую очередь офтальмологи Рассвета исключат другие серьезные глазные заболевания, имитирующие симптомы ССГ, и определят истинные причины развития этого состояния.
В арсенале наших врачей есть все необходимое оборудование для качественной диагностики глаз. В случае подтверждения диагноза ССГ мы проведем адекватное лечение, в зависимости от степени проявления симптомов и жалоб пациента. Мы не назначаем «Эмоксипин», «Тауфон» и другие «витамины» для глаз для поддержания их здоровья. В случае лечения тяжелых форм течения ССГ (синдрома Шегрена и других сопутствующих заболеваний, провоцирующих проявления ССГ) мы привлекаем смежных специалистов (ревматолога, эндокринолога и др.) и используем мультидисциплинарный подход, что гарантирует пациенту наилучший результат.