Записаться
+7
Аортальный порок сердца – это поражение клапана, охватывающее или не охватывающее восходящую часть аорты. Аортальный стеноз характеризуется сужением просвета аорты, за счет которого кровоток затрудняется. При такой патологии функции клапана нарушаются, возникают осложнения, такие как тромбоэмболия, хроническая сердечная недостаточность, инсульты, сбои сердечного ритма.
Причины развития аортального стеноза
Заболевание бывает врожденным и приобретенным. Врожденная форма чаще всего дает о себе знать до тридцатилетнего возраста. Приобретенный стеноз часто становится последствием ревматизма и проявляется в более взрослом возрасте. Также к причинам развития стеноза относятся:
- Инфекционная форма эндокардита.
- Ревматизм.
- Миокардит.
- Атеросклероз.
- Аневризма аорты.
- Синдром Морфана и другие системные болезни соединительной ткани.
- Пороки сердца, возникшие после травм.
- Опухоли в области сердца.
Записаться на прием к специалисту без очередей, в удобное время
Записаться
+7
Симптомы порока
В течение длительного времени стеноз аортального клапана может себя не проявлять, так как полностью компенсируется из-за гипертрофии левого желудочка. Первыми появляются симптомы сниженной перфузии головного мозга и сердца при физических нагрузках:
- головокружение;
- потеря сознания;
- одышка;
- слабость и утомляемость;
- учащенное сердцебиение;
- слабость в мышцах;
- бледность кожных покровов;
- боли в области сердца сжимающего характера.
Боль при стенокардии может длиться до нескольких часов, нитраты в этом случае бывают малоэффективны
Со временем эти признаки появляются при менее значимых физических нагрузках, а потом и вовсе наблюдаются в покое. Одышка бывает все чаще, эпизодически появляясь и ночью, и может сопровождаться кашлем. Этот набор симптомов свидетельствует о застое в малом круге кровообращения и появлении так называемой «сердечной астмы».
Важно! Крайней степенью выраженности левожелудочковой недостаточности является отек легких, который может закончиться летально.
Отеки на ногах — проявления правожелудочковой недостаточности, поэтому на ранних стадиях изолированного стеноза клапана аорты они не появляются. Их присоединение к другим признакам заболевания свидетельствует о падении функциональных сократительных способностей левого желудочка. Отеки могут появиться раньше, когда имеется еще и порок митрального клапана. Также пациента могут беспокоить тягостные ощущения в области правого подреберья, что объясняется переполнением кровью печени и растяжением ее капсулы.
Стеноз устья аорты с резким уменьшением диаметра клапанного кольца может привести к внезапной сердечной смерти. Осложнение случается в 5–10% случаев порока и бывает чаще всего у пожилых людей.
Особенности заболевания
Сам по себе аортальный стеноз встречается в 2% всех случаев приобретенных пороков, в сочетании с недостаточностью клапана нарушение может встречаться почти в 23% случаев. Если створки клапана воспалены, ткани утолщаются и уплотняются, за счет чего со временем наступает сужение клапанного отверстия. Также створки могут кальцинироваться, срастаться по комиссурам, сильно сужая полезную площадь отверстия.
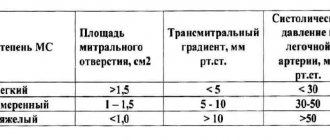
В нормальном состоянии полезная площадь отверстия клапана составляет от 2,5 до 3,5 квадратных сантиметров. Если отверстие уменьшается примерно до 0,8-1 см кв., начинаются гемодинамические нарушения. Критический показатель площади просвета – 0,5-0,7 см кв. Левый желудочек должен постоянно поддерживать систолическое давление в пределах 200-250 мм рт. столба. В первое время при сужении просвета клапана левый желудочек компенсирует патологию, прилагая максимум усилий, и человек чувствует себя нормально. Со временем в полости начинает скапливаться кровь, волокна миокарда растягиваются, желудочек начинает сокращаться активнее, сердечная мышца «устает» и слабеет. Миокард левого желудочка становится гипертрофированным, развивается коронарная недостаточность, мышца не получает нужного питания. У пациентов, страдающих стенозом аортального клапана, высок риск внезапной смерти.
Недостаточность аортального клапана – частый спутник стеноза. Чрезмерное давление в левом желудочке провоцирует возрастание давления в левом предсердии, а после – в сосудах малого круга кровообращения. Изменения затрагивают в первую очередь соединительную ткань клапана. По мере нарастания воспаления створки клапана деформируются, их края утолщаются, могут подворачиваться, провисать. В результате створки не могут смыкаться герметично, кровь возвращается в сердце. Если воспалительный процесс прекращен, деформация клапана может продолжаться, например, из-за образования рубцовой ткани.
Медикаментозная терапия
— Специфическое медикаментозное лечение отсутствует. Медикаментозное лечение направлено на стабилизацию гемодинамики — Показана профилактика инфекционного эндокардита. Показания к операции: — градиент давления между левым желудочком и аортой более 50 мм рт. ст., либо площадь аортального отверстия менее 0,7 см2 (в норме его площадь у взрослых — 2,5-3,5 см2) — стенокардия, обмороки, признаки сердечной недостаточности. Оперативное лечение: — Радикальное лечение — пересадка аортального клапана. — Баллонная вальвулопластика аортального клапана показана пожилым, ослабленным больным, которые могут не перенести операцию по замене клапана
Симптомы стеноза аортального клапана
Находящийся в стадии компенсации стеноз может вообще никак не проявляться. Общее состояние пациента может оставаться нормальным или удовлетворительным. Первым проявлением становится отдышка после любой активности, сильная утомляемость, слабость. С течением времени появляются приступы стенокардии, обмороки, отдышка, ощущение тяжести в правом подреберье, отеки по всему телу. Одним из тяжелых проявлений стеноза становится отек легких.
- Доступно: прием врача от 1500 рублей
- Удобно: работаем ежедневно с 8:00 до 21:00
- Быстро: проведем всю диагностику на первом приеме
- Полно: есть все необходимое оборудование
Нарушения гемодинамики, или что происходит с сердцем
Препятствие на пути крови, которая из левого желудочка должна попадать в аорту, ведет к повышению градиента давления в систолу. Стеноз аорты приводит к резкому повышению нагрузки на миокард левого желудочка. Поэтому он утолщается, что называется концентрической гипертрофией левого желудочка. Тем не менее, полость его длительное время не расширяется и порок компенсируется на протяжении многих лет. Если систолическая функция в это время сохранена, то диастола левого желудочка нарушена.
Несмотря на неплохие показатели систолической функции, ударный объем остается практически неизменным, а ведь это необходимо при физических нагрузках. Это объясняет появления симптомов недостаточного кровоснабжения головного мозга и сердца при повышении физической активности у больных со стенозом клапана аорты.
К сожалению, гипетрофированный миокард левого желудочка не может бесконечно справляться с тяжелой нагрузкой, его стенки утрачивают тонус, истончаются, расширяются, что носит название «миогенной дилатации». Вслед за этим переполняется кровью и расширяется левое предсердие. Это ведет к возрастанию давления в легочных венах (легочная гипертензия) и формированию синдрома левожелудочковой недостаточности. Кроме этого, расширяется фиброзное кольцо митрального клапана, что проявляется его недостаточностью и еще больше усугубляет состояние пациента. Дальнейшие гемодинамические изменения приводят и к нарушениям со стороны правых отделов сердца.
Как проходит диагностика
На приеме кардиолога проводится опрос пациента, физикальный осмотр, оценивается образ жизни и возможная генетическая предрасположенность к заболеваниям. Чтобы исключить другие патологии сердечно-сосудистой системы используется дифференциальная диагностика. К инструментальным методам относятся:
- Электрокардиография, электрокардиограмма.
- ЭКГ.
- Эхокардиография.
- Зондирование сердца.
- Аортография.
- Коронарография.
- Вентрикулография.
- Фонокардиография.
Диагностика патологии
При осмотре пациента врач обращает внимание на бледность кожных покровов, иногда в сочетании с цианозом конечностей, что более характерно для терминальных стадий заболевания. Также для этой фазы характерно появление отеков на ногах. Со стороны других органов наблюдается увеличение печени и влажные мелкопузырчатые хрипы в базальных отделах легких. Перкуторно обнаруживается смещение левой границы сердца влево. Перкуторная картина на последних стадиях заболевания приобретает очертания аортальной конфигурации границ сердца с так называемой подчеркнутой «талией». Пальпаторно ощущается дрожание во время систолы в яремной ямке, верхушечный толчок смещен влево.
При аускультации определяется грубый шум систолического происхождения на аорте, который проводится на сосуды шеи. Также можно отметить ослабление обоих тонов сердца в точке аускультации аорты.
Справка! Иногда систолический шум на аорте бывает слышно даже на расстоянии.
Альтернативной методикой традиционному выслушиванию сердца является фонокардиография. При ее регистрации определяются практически те же изменения, что и при аускультации. Артериальное давление также подвергается изменениям: снижается систолическое и пульсовое давление из-за уменьшения поступления крови в аорту. В начале заболевания наблюдается снижение частоты сердечных сокращений, что отображает включения закономерных компенсаторных механизмов. В дальнейшем преимущественно встречается тахикардия или аритмии.
На ЭКГ может быть обнаружена гипертрофия левого желудочка, систолическая перегрузка левого желудочка, разные аритмии или блокады проведения импульсов. Рентгенография сердца при развитии дилатации левых отделов сердца выявляет его аортальную конфигурацию и симптомы легочной гипертензии.
Диагноз стеноза клапана аорты основывается на комплексном обследовании больного, но все же только ультразвуковое исследование сердца помогает даже на ранних стадиях диагностировать порок.
УЗИ сердца — безопасный метод диагностики стеноза клапана аорты в любом возрасте
При проведении ЭхоКГ можно диагностировать уплотнения створок клапана и их ограниченные движения, двухстворчатое строение клапана, утолщение перегородки между желудочками и задней стенкой левого желудочка. Доплерографические методики помогают измерить градиент давления на аорте и клапане легочной артерии. Реже используется вентрикулография, зондирование полостей желудочков, аортография или коронарография.
Лечение
Пациентов со стенозом обязательно наблюдает кардиолог. Больные этой категории должны принимать антибактериальные препараты перед любыми вмешательствами и инвазивными процедурами в превентивных целях, чтобы не допустить развития воспаления (например, перед визитом к стоматологу). Также медикаментозное лечение предполагает контроль артериального давления, его стабилизацию.
Хирургическое лечение имеет несколько показаний:
- Септическая эмболия.
- Нагноение на клапане.
- Третья степень обратного тока крови.
- Инфекция клапана, которая не поддается лечению.
- Сердечная недостаточность с застоем.
Под хирургическим лечением подразумевается удаление больного клапана и его замена на искусственный. Клапан может быть механическим или биологическим. Основные отличия биологического клапана:
- Через три месяца после его установки не нужна терапия антикоагулянтами.
- Протез максимально приближен к натуральному.
- В отличие от механического протеза клапан не издает щелчков.
- Биологический клапан менее долговечный, дегенеративные изменения могут наблюдаться уже на втором году работы при общем сроке службы в 10 лет.
Механический клапан устанавливается на всю жизнь, его единственным минусом является необходимость постоянно принимать антикоагулянты (средства для разжижения крови).
Цены на услуги
| Название | Время | Стоимость | |
| Прием кардиолога лечебно-диагностический, первичный, амбулаторный | 1500 | ||
| Прием кардиолога лечебно-диагностический, повторный, амбулаторный | 1000 | ||
| Прием кардиолога профилактический, амбулаторный | 550 | ||
| Комплексная консультация кардиолога ЭКГ с расшифровкой+Эхо-кг | 3650 | ||
| Вызов врача на дом (Химки, Старбеево, Ивакино, г. Набережных) | 15000 | ||
| Вызов врача на дом (Сходня, Подрезково, Новоподрезково, ст. Планерная, Фирсановка) | 15000 | ||
| Вызов врача на дом (Куркино, Новогорск) | 15000 | ||
| Вызов врача на дом (Левый берег, Москва, в пределах МКАД) | 15000 | ||
| Врачебный консилиум | 3300 | ||
| Выписка из амбулаторной карты | 660 | ||
| Консультация (интерпретация) с анализами из сторонних организаций | 1300 | ||
| Консультация по коррекции лечения | 550 | ||
| Повторный прием КМН | 1600 | ||
| Первичный прием КМН | 2000 | ||
| Экспресс-тест определение уровня Troponin в крови кач. | 1900 | ||
| Развернуть все цены | |||
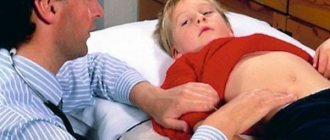
Как проявляется порок у детей?
Врожденный порок аортального клапана со стенозом у детей чаще всего диагностируется вскоре после рождения. В период внутриутробного развития патология может себя никак не проявлять, что связанно с особенностями кровообращения у плода — наличие артериального или боталлова протока. После рождения он закрывается, и левый желудочек испытывает колоссальную нагрузку.
У ребенка появляется одышка, обмороки, учащение сердечных сокращений и дыхания, бледность кожи, ослабление пульса на конечностях. При умеренной степени сужения выраженной сердечной недостаточности не наблюдается. Кроме шума, у ребенка может быть умственная задержка развития. Лицо приобретает черты «эльфа». Дети старшего возраста со стенозом клапана аорты жалуются на слабость, одышку, перебои в работе сердца, загрудинные боли.
При критическом стенозе клапана аорты симптомы появляются практически сразу после рождения, поэтому помощь таким детям должна оказываться незамедлительно
Важно установить диагноз еще внутриутробно. Это становится возможным с 6-го – 7-го месяца гестации, благодаря антенатальной ультразвуковой диагностике.
4.Лечение
С момента появления характерной симптоматики пациент находится в группе риска, где средняя продолжительность жизни без адекватного лечения оказывается значительно ниже среднестатистической. Медикаментозное лечение неэффективно.
Однако в некоторых случаях (напр., при подготовке к кардиохирургической операции или ее невозможности в связи с наличием абсолютных противопоказаний) симптоматически и с осторожностью применяют диуретики, сердечные гликозиды.
Хирургическое вмешательство с протезированием аортального клапана является единственным радикальным решением.
Применяют как биологические трансплантаты от доноров-животных (обычно при лечении лиц старческого возраста, где такая пересадка дает более долгосрочный эффект), так и механические клапанные протезы. Если помощь оказывается своевременно, с квалифицированной подготовкой и последующей реабилитацией, прогноз вполне благоприятный: в отсутствие тяжелых осложнений летальность в постоперационном периоде составляет 2-3%.
Лечение порока
В лечении стеноза аортального клапана выделяют два направления: консервативное и оперативное. Понятно, что самостоятельного значения медикаментозная терапия не имеет, ведь только операция может радикально вылечить пациента от данной патологии. На начальных стадиях заболевания возможно консервативное ведение больного без операции.
Консервативная терапия аортального порока сердца подразумевает наблюдение кардиолога с периодическим прохождением обследований (ЭКГ, ЭхоКГ).
Медикаментозное лечение предусматривает прием средств и списка следующих препаратов:
- сердечные гликозиды;
- диуретики;
- нитраты;
- препараты калия;
- дофаминэргические средства.
Внимание! Самолечение порока сердца опасно для здоровья и жизни человека! Терапия должна назначаться лечащим врачом-кардиологом.
Когда больному со стенозом клапана аорты предстоит процедура, в результате которой возможно проникновение инфекции в организм, назначается профилактический прием антибиотика, например, из группы цефалоспоринов.
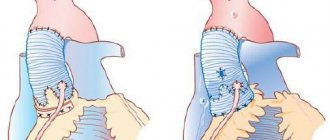
Показания к операции при стенозе клапана аорты: умеренная или выраженная степень заболевания, явная клиническая картина порока. Оперативное вмешательство следует провести до начала сердечной недостаточности. При умеренном стенозе можно произвести операцию по вальвулопластике. Если же речь идет о выраженном процессе, который может сопровождаться сердечной недостаточностью, простого разделения створок клапана между собой будет недостаточно. Поэтому пациенту может быть предложено протезирование аортального клапана.
Внимание! Последние две стадии стеноза клапана аорты являются противопоказанием для проведения операции на сердце
Операция вальвулопластики может быть выполнена при негрубых изменениях в клапане. Существуют два вида этого вмешательства:
- открытое;
- эндоваскулярное.
Последняя процедура называется баллонной аортальной вальвулопластикой и считается малоинвазивной. Доступ проводится через разрез в бедренной артерии, все дальнейшие манипуляции совершаются под контролем рентген-аппарата. К поврежденным створкам подводится сдутый баллон, его расправляют, что позволяет рассоединить сращения между створками клапана. Показания к проведению баллонной вальвулопластики:
- перед беременностью или родами при выраженном пороке у женщины;
- перед операцией другой локализации у пациентов с выраженным стенозом;
- перед протезированием клапана аорты у тяжелых пациентов;
- как паллиативное вмешательство, когда есть противопоказания к открытой операции.
При протезировании клапана поврежденные створки удаляются, а на их место ставится механический или биологический ксеногенный протез.
Пациенты, перенесшие протезирование аортального клапана, должны все время принимать антикоагулянтную терапию
В детском возрасте может выполняться операция Росса, суть которой заключается в пересадке в аортальную позицию клапана легочного ствола.
Стеноз сосудов
Атеросклероз
Сахарный диабет
Язва
4920 12 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенозы сосудов: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенозы сосудов (греч. στενός — «узкий, тесный») – это частичное или полное стойкое сужение просвета сосудов с ограничением или полным прекращением кровотока.
Причины появления стенозов сосудов
В зависимости от того, какие сосуды поражены, различают стеноз артериальных сосудов (аорты, артерий, артериол) и стеноз венозных сосудов (верхней полой вены, нижней полой вены, вен, венул).
Стеноз сосудов может быть как врожденным, так и приобретенным.
Основной причиной приобретенного стеноза аорты, артерий нижних конечностей, коронарных артерий сердца является атеросклероз — системное обменное заболевание с преимущественным поражением сосудистой стенки. Степень сужения артерии и его протяженность может быть различной. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, в результате активизируется процесс свертывания крови и формируется тромб.
Закупорка сосуда может приводить к ишемии или некрозу ткани или органа.
К факторам риска развития атеросклероза относятся:
- мужской пол;
- пожилой возраст;
- курение;
- дислипидемия (нарушение нормального соотношения липидов крови);
- сахарный диабет,
- артериальная гипертензия,
- повышение гомоцистеина крови;
- повышенный уровень С-реактивного белка (СРБ);
- повышенная вязкость крови и гиперкоагуляционные состояния;
- хроническая почечная недостаточность.
Еще одним заболеванием, приводящим к стенозу артерий, является облитерирующий эндартериит (спонтанная гангрена) – хроническое заболевание периферических кровеносных сосудов (главным образом поражаются артерии стоп и голеней). Болеют преимущественно мужчины в возрасте до 25-40 лет. В группе риска – курильщики, а также люди, пересшие обморожение ног.
Диабетическая ангиопатия, характеризующаяся поражением как мелких сосудов, так и артерий крупного и среднего калибра, развивается у больных сахарным диабетом. При диабетических макроангиопатиях, когда поражаются крупные кровеносные сосуды, в стенке магистральных сосудов обнаруживают изменения, характерные для облитерирующего атеросклероза. При микроангиопатиях, когда поражаются мелкие кровеносные сосуды, возникает утолщение стенки сосудов микроциркуляторного русла (артериол, капилляров, венул), что приводит к сужению просвета и ухудшению кровоснабжения органов и тканей.
Коарктация аорты (врожденное сегментарное сужение части аорты, препятствующее кровотоку) возникает в результате неправильного слияния аортальных дуг в эмбриональном периоде. Протяженность сужения обычно составляет 1-2 см. Восходящая аорта и ветви дуги аорты расширяются, значительно увеличивается их диаметр, а стенки артерий, участвующих в коллатеральном кровообращении, истончаются. Формируются два режима кровообращения в большом круге: до места препятствия кровотоку имеется артериальная гипертензия, а дистальнее (или ниже) – гипотензия.
Стеноз вен чаще всего возникает вследствие прямого повреждения сосудистой стенки во время введения катетера и затем усугубляется постоянным присутствием инородного тела и механическим раздражением. В стенке сосуда наблюдается воспаление и активация свертывающей системы крови. Эти изменения приводят к пролиферации (размножению) гладких мышечных клеток, утолщению стенки вены, образованию микротромбов.
Таким образом, факторами риска развития стеноза центральных вен являются: применение центрального венозного катетера, инфекции, связанные с установкой катетера, сопутствующие заболевания.
Системные васкулиты, опухолевые заболевания и другие причины стенозов сосудов выявляются значительно реже.
Классификация заболевания
По типу кровеносных сосудов:
- стеноз артерий;
- стеноз вен.
По причине возникновения:
- врожденные;
- приобретенные.
По локализации:
- Стенозы артерий нижних конечностей.
- Стенозы каротидных (сонных) и мозговых артерий.
- Стенозы артерий внутренних органов:
- почечных артерий,
- мезентериальных артерий др.
- Стеноз аорты.
- Стенозы коронарных сосудов.
По калибру поражения:
- стеноз крупных сосудов (аорты и ее ветвей);
- стеноз сосудов среднего диаметра;
- стеноз мелких сосудов (артериол и капилляров).
Симптомы стенозов сосудов
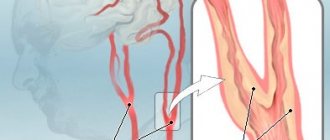
Поражение сосудов головного мозга является одной из главных причин смертности и инвалидизации населения. 2/3 ишемических инсультов связаны с сужением и деформацией сонных артерий.
Риск развития ишемического инсульта напрямую связан со степенью сужения просвета артерии.
Окклюзия (закрытие) внутренней сонной артерии приводит к развитию инсульта в 40% случаев.
Поражения сосудов головного мозга могут протекать в нескольких формах:
- Бессимптомная форма характеризуется отсутствием очаговой и общемозговой неврологической симптоматики (нарушение сознания, головная боль, рвота, замедление пульса).
- Дисциркуляторная энцефалопатия характеризуется преобладанием общемозговой симптоматики, очаговая неврологическая симптоматика отсутствует или проявляется в очень сглаженной форме.
- Транзиторные ишемические атаки проявляются в виде преходящих нарушений мозгового кровообращения по ишемическому типу и сопровождаются появлением очаговой неврологической симптоматики, проходящей в течение 24 часов.
- Последствия малого инсульта — острое нарушение мозгового кровообращения по ишемическому типу с развитием неврологической симптоматики, которая практически полностью регрессирует в течение месяца в результате консервативной терапии.
- Последствия завершенного инсульта — острое нарушение мозгового кровообращения по ишемическому типу, сопровождающееся развитием стойкой очаговой неврологической и общемозговой симптоматики.
- Ишемический инсульт — повреждение ткани мозга с нарушением его функций вследствие затруднения или прекращения поступления крови.
Атерослеротическое поражение коронарных артерий сердца проявляется стенокардитической болью, но иногда может восприниматься пациентом как дискомфорт, чувство тяжести, сжатия, стеснения, распирания, жжения или нехватки воздуха. Чаще всего боль локализуется за грудиной или по левому краю грудины, может иррадиировать (отдавать) в шею, нижнюю челюсть, зубы, межлопаточное пространство, реже – в локтевые или лучезапястные суставы, сосцевидные отростки. Продолжается боль при стенокардии обычно от 1 до 15 мин. Возникает при значимой физической или эмоциональной нагрузке. После приема нитроглицерина или прекращения нагрузки боль купируется.
При прогрессировании стенокардии приступ может возникать при минимальной нагрузке, а затем и в условиях покоя.
Основным признаком стеноза почечной артерии является стойкое повышение артериального давления, плохо поддающееся медикаментозной терапии. Примерно 90% случаев стеноза почечной артерии вызваны атеросклерозом, в 10% случаев стеноз возникает из-за фибромускулярной дисплазии — группы заболеваний, при которых поражаются стенки артериального сосуда.
При стенозе почечной артерии уменьшается кровоснабжение тканей почек, активируются гормональные факторы (ренин-ангиотензин-альдостероновая система), регулирующие объем крови и кровяное давление, ускоряется развитие хронической болезни почек.
Стенозирующее поражение сосудов, кровоснабжающих органы брюшной полости (мезентериальных артерий), чаще наблюдается у людей среднего и пожилого возраста и проявляется синдромом хронической абдоминальной ишемии, поэтому основной жалобой пациентов является боль, которая появляется через 20-25 мин. после приема пищи, продолжается 1-2 часа и обычно стихает самостоятельно. Боль может локализоваться в эпигастральной области, непосредственно под мечевидным отростком, и иррадиировать в правое подреберье или же распространяться от околопупочной области по всему животу. Некоторые пациенты отмечают чувство постоянной тяжести в животе, редко наблюдается рвота.
Другими симптомом хронической абдоминальной ишемии являются дисфункция кишечника, выражающаяся нарушениями его моторной, секреторной, абсорбционной функций, и прогрессирующее похудание.
Облитерирующий атеросклероз аорты и магистральных артерий нижних конечностей чаще встречается у мужчин старше 40 лет и лишает их трудоспособности. Процесс может локализоваться в крупных сосудах (аорте, подвздошных артериях) или артериях среднего калибра (бедренных, подколенных).
Небольшое атеросклеротическое поражение артерий нижних конечностей может клинически не проявляться. При продолжающемся сужении сосудов возникает перемежающаяся хромота, которая проявляется дискомфортом или болью в мышцах нижней конечности при физической нагрузке. Поражение терминального отдела аорты, подвздошных артерий может вызывать боль в ягодицах, бедре, икре. Для нарушения проходимости бедренно-подколенного сегмента характерна боль в икре. Окклюзии артерий голени обычно вызывают боль в икре, стопе, отсутствие или снижение в них кожной чувствительности.
При облитерирующем эндартериите наблюдаются трофические расстройства (трещины, сухость кожи, ломкость ногтей, язвы), перемежающаяся хромота, боль в ноге, некроз и гангрена конечности.
При генерализованной форме облитерирующего эндартериита или атеросклероза поражаются не только сосуды конечностей, но висцеральные ветви брюшной аорты, ветви дуги аорты, церебральные и коронарные артерии.
Клиническая картина диабетической макроангиопатии складывается из клинической картины микроангиопатии и атеросклероза магистральных сосудов, но характеризуется более тяжелым и прогрессирующим течением, нередко заканчивается гангреной.
Клиническая картина диабетической микроангиопатии нижних конечностей сходна с клиникой при облитерирующем эндартериите.
При коарктации аорты симптомы зависят от тяжести заболевания. В случае значительного сужения аорты родители новорожденного обращают внимание на бледность кожи, потливость, затрудненное дыхание ребенка. У детей старшего возраста и у взрослых симптомы, как правило, стертые: повышенное давление, головная боль, похолодание конечностей, кровотечение из носа.
Стеноз центральных вен клинически проявляется отеками конечностей, болью в них и трофическими изменениями (цианозом, истончением кожи, трещинами, язвами и др.).
Диагностика стенозов сосудов
Диагностика заболевания основана на анализе жалоб пациента, данных истории болезни, клинической картины, данных лабораторных и инструментальных методов исследования.
Для уточнения причины стеноза сосудов могут быть рекомендованы:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Прогноз заболевания
Страшно ли это – жить со стенозом клапана аорты? Медицинская статистика говорит о смертности на протяжении 2—5 лет при появлении таких признаков порока, как синкопальные состояния, загрудинные боли и симптомы левожелудочковой недостаточности. Поэтому так важно своевременно провести оперативное лечение заболевания, ведь после него 5-летняя выживаемость превышает 85%, а 10-летняя — около 70%.
Конкретных мер профилактики порока нет, следует придерживаться здорового образа жизни: не злоупотреблять жирной и жареной едой, исключить вредные привычки, регулярно заниматься спортом.
Таким образом, аортальный порок со стенозом может длительное время не давать о себе знать, поэтому профилактические осмотры у врача играют важную роль в ранней диагностике заболевания.