Оофорит является серьезной патологией, обычно сопровождаемой также поражением маточных труб. Чаще всего данное заболевание наблюдается у молодых женщин детородного возраста. Признаки воспаления яичников и маточных труб у женщин зависят от того, в какой форме проявляется заболевание – в острой либо хронической. Если лечение оофорита не будет произведено своевременно, то может быть нарушена репродуктивная функция. Согласно статистике, около 20% женщин, страдающих данным заболеванием, не могут забеременеть.
Что такое оофорит
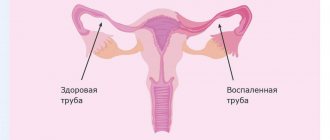
Диагноз оофорит — это инфекционно-воспалительный процесс яичников, который может иметь как острое течение, так и хроническое. Также оофорит разделяются на односторонний процесс, а также двусторонний оофорит.
В большинстве случаев это патологическое состояние не возникает, как самостоятельный процесс. Зачастую воспаление охватывает полностью придатки матки как с одной, так и с двух сторон, вызывая сальпингоофорит. Это воспаление яичника и маточной трубы одновременно. Ранее данный процесс назывался аднекситом.
Это данное патологическое состояние своими последствиями. Это может быть и осложнение острого процесса в виде формирования тубоовариального образования, его разрыва с развитием перитонита, образованием спаек, что может привести к бесплодию, а также нарушение гормональной функции.
Воспаление яичников у женщин – симптомы и лечение
Специалист назначает пациентке курс терапии, ориентируясь на симптоматику заболевания и данные, полученные в ходе проведения лабораторных исследований. Болезнь в острой стадии подлежит лечению в стационарных условиях с предписанием постельного режима. В первые несколько дней применяются обезболивающие препараты, антибиотики, а также средства, оказывающие общеукрепляющее воздействие. После купирования острого состояния курс дополняется различными физиотерапевтическими процедурами.
Лечение хронического воспаления яичников сводится к правильно подобранной антибактериальной терапии. Специалист должен установить, насколько чувствительным является возбудитель к тем или иным медикаментам. Это позволит врачу назначить дозировку препарата и продолжительность курса его приема. При лечении воспаления яичников могут применяться свечи
(в качестве вспомогательного средства, облегчающего симптомы болезни).
Лучшей профилактикой заболевания будет укрепление общего иммунитета организма. Женщинам, страдающим нарушениями иммунной системы, рекомендуется чаще бывать на свежем воздухе, по возможности вести активный образ жизни, принимать витамины. Сбалансированный рацион должен содержать значительное количество овощей, фруктов и кисломолочных продуктов.
Причины оофорита
Наиболее частыми причинами развития оофорита является встреча ткани яичника с патогенной микрофлорой, бактериями, вызывающими очаг воспаления. Может возникать ответная реакция воспалительного характера в ответ на травматическое воздействие.
Инфекционные агенты. Наиболее распространенная причина развития оофорита. В ответ на присоединение бактериальной, грибковой или вирусной инфекции в ткани яичника начинают происходить процессы воспалительного характера. Чем больше времени проходит без этиологического лечения, тем формируется более запущенный процесс, тем больше последствий и осложнений он вызовет у представительницы прекрасного пола. Инфекция может охватывать как яичники, однако, зачастую в процесс включаются и маточные трубы.
Основные инфекционные агенты, вызывающие воспалительный процесс в придатках матки:
- Гонококки. Это бактериальная инфекция, которая является одной из наиболее распространенных среди венерических заболеваний. Имеет острое течение и весьма выраженные отдаленные последствия в виде формирования выраженного спаечного процесса. Последний ведет к формированию бесплодия.
- Хламидии. Эти патогенные микроорганизмы вызывают также специфический оофорит, особенностью которого является весьма скрыт его течение. Последствия ля организма те же, что и при гонорее, однако, сложность состоит в его выявлении. Так как клинической симптоматики ц женщины, то есть жалоб, может и не быть.
- Трихомонады — часто встречающийся патоген, который также может передаваться половым путем при незащищенных сексуальных контактах. Нередко трихомониаз также имеет бессимптомное течение, в некоторых случаях могут беспокоить выделения из влагалища пенистого характера. При вовлечении в процесс большой части яичника возникают симптомы, характерные для оофорита, а выяснить, какой он этиологии, предстоит выяснять далее акушерам-гинекологам.
- Микоплазма и уреаплазма. Это условно-патогенные микроорганизмы, которые в определенном количестве в норме могут содержаться во влагалище женщины. Если же при воздействии провоцирующих факторов их количество увеличивается, то может возникнуть воспалительный процесс, вызванный данными микроорганизмами. Такие патологии имеют название микоплазмоз и уреаплазмоз.
- Туберкулезное поражение ткани яичников также не стоит исключать. При попадании микобактерии туберкулеза в организм женщины может происходить не только поражение легочной ткани, но и органов репродукции, и яичников в частности.
Зачастую при формировании оофорита и сальпингоофорита инфекция проникает в придатки матки восходящим путем. Это означает, что сначала формируются воспалительные процессы вульвы и влагалища, которые могут проникать в матку, а затем в маточные трубы и яичники.
Острый и хронический 2 сторонний оофорит: факторы риска:
- Бесконтрольный прием антибактериальных препаратов;
- Применение техники спринцевания влагалища;
- Нарушение правил интимной гигиены;
- Стрессовые воздействия;
- Гормональные нарушения;
- Иммунологические проблемы;
- Бесконтрольные половые связи;
- Отсутствие применения барьерных средств контрацепции.
Анатомо-физиологические особенности женской репродуктивной системы в виде сомкнутого цервикального канала и густой шеечной слизи прекрасно сепарируют нестерильную среду влагалища и стерильную полость матки. Однако, при иммунологических проблемах, нарушениях со стороны влагалища и шейки матки это природный барьер может быть нарушен. И инфекция может восходящим путем попадать в верхние этажи репродуктивной системы.
Факторы, способствующие проникновению инфекции в матку и придатки:
- Выполнение манипуляции аборта путем выскабливания полости матки;
- Фракционное диагностическое выскабливание полости матки;
- Применение внутриматочной контрацепции (установка спирали);
- Самопроизвольный аборт;
- Роды.
- Оперативные вмешательства на органах брюшной полости и полости малого таза.
Все эти факторы имеют важный нюанс — внутриматочное вмешательство, которое уже повышает риски формировании бактериальных осложнений как эндометрита (воспаления слизистой оболочки матки), так и сальпингитов и оофоритов. Воспаление: оофорит и вирусное поражение. Также не стоит исключать и вирусную природу формирования оофорита.
Воспаление яичников – причины и последствия
Причиной формирования патологии могут послужить возбудители гонореи, трихомониаза, хламидиоза, туберкулеза либо микоплазмоза. Также болезнь может быть спровоцирована условно-патогенной микрофлорой (стафилококками, стрептококками, кандидами, кишечной палочкой). К факторам, повышающим риск развития патологии, относятся:
- прерывание беременности хирургическим путем;
- переохлаждение;
- непрофессионально проведенные диагностические и хирургические манипуляции;
- использование внутриматочных спиралей.
Наиболее серьезным последствием несвоевременного лечения заболевания является бесплодие. Кроме того, оофорит может обернуться серьезными осложнениями, например, гнойным абсцессом, провоцирующим перитонит.
Симптомы оофорита
Острый и хронический оофорит имеет характерную клиническую картину.
При диагнозе оофорит симптомы могут иметь следующий характер:
- Болевой синдром. Боль является одним из наиболее характерных и ярких симптомов, на который женщина может обратить особое внимание. Оофорит слева характеризуется болями в левой подвздошной области, острый или хронический оофорит справа имеет правостороннюю локализацию соответственно. Боль может иметь различный характер: тянущая, ноющая, острая, режущая. Все зависит от запущенности процесса.
- Гипертермическая реакция. Простым языком это повышение температуры тела. Это связано с выраженным воспалительным процессом в малом тазу.
- Тахикардия — увеличение частоты сердечных сокращений.
- Рвота.
- Патологический характер выделений из половых путей. В зависимости от инфекционного агента, вызвавшего инфекционное воспаление яичников, выделения могут иметь желтый, зеленый цвет, могут характеризоваться пенистым, гнойным, кровянистым, густым характером, увеличенным их объемом.
- Диспареуния. Это болезненный половой акт.
- Если присутствует хронический оофорит, симптомы такого процесса могут характеризоваться отсутствием наступления беременности в течении года и более при незащищенных половых актах. То есть бесплодием.
Симптомы оофорита
Профилактика
Качественные методы профилактики базируются на:
- своевременном выявлении и лечении болезней, передающихся половым путем;
- лечении партнера, если болезнь была обнаружена;
- посещении гинеколога один раз в год;
- исключении случайных половых отношений;
- здоровом образ жизни.
Итак, оофорит – воспаление яичников, часто возникает, как сопутствующее заболевание и требует своевременного, индивидуального и качественного лечения. Через выраженный болевой синдром диагностируется сложно и может дифференцироваться с аппендицитом и гинекологическими патологиями. Терапия проводится комплексно, она направлена сразу на симптоматику болезни и причины воспаления яичников. В некоторых случаях возможно хирургическое лечение.
Лечение
Если диагностирован острый или хронический оофорит, лечение должно быть назначено незамедлительно.
Острый оофорит: лечение
- Антибактериальные препараты. Это основное направление лечения. Антибиотики выбираются в соответствии с патогенном, вызвавшим процесс.
- Нестероидные противовоспалительные препараты.
- Противовирусные и иммуномодулирующие препараты.
- Дезинтоксикационные средства.
- Рассасывающая терапия.
- Антигистаминные средства.
При запущенном процессе с диагнозом острый оофорит может понадобиться хирургическое лечение.
Лечение оофорита
Диагностика
Основными диагностическими мероприятиями являются УЗИ, гистеросальпингоскопия (обследование матки, исследование проходимости маточных труб), гинекологический осмотр, бакпосев влагалищного мазка. Для подтверждения диагноза проводят лапароскопию.
Поскольку оофорит не имеет специфических признаков, большое значение имеет дифференциальная диагностика с апоплексией яичника, эндометриозом, кистой яичника, внематочной беременностью, аппендицитом, перитонитом, кишечной и почечной коликой, опухолями кишечника.
Формы заболевания
Начинать лечение воспаления придатков у женщин нужно с определения стадии болезни. Выделяют три формы развития аднексита:
- хроническая;
- острая;
- подострая.
Любая из стадий сопровождается определенной симптоматикой и опасна для организма. Отсутствие правильного лечения усугубит ситуацию, и последствия от болезни будут тяжелее.
Острая форма заболевания
Эта стадия развития заболевания наступает сразу по окончании скрытого периода развития инфекции. Симптоматика данной формы явно указывает на наличие проблем в гинекологической сфере. Начальная стадия воспаления придатков сопровождается следующими симптомами:
- увеличение температуры тела;
- наличие гнойных влагалищных выделений, имеющих неприятный запах;
- озноб;
- наличие дискомфорта и болей во время половых актов;
- повышение потоотделения;
- снижение сексуального влечения;
- сильные головные боли;
- трудности с мочеиспусканием;
- нарушение менструального цикла.
Большинство признаков подтверждают присутствие в организме сильного воспалительного процесса. О развитии аднексита свидетельствует проблемы с регулярностью менструального цикла и болевые ощущения в области половых органов.
Подострая форма заболевания
На этой стадии признаки воспаления придатков идентичны вышеперечисленным симптомам. Обусловлено это тем, что подострая форма представляет собой периодическое возникновение обострений. Интенсивность всех симптомов снижена. Не исключается и полное отсутствие признаков болезни. В таком случае сильно затрудняется диагностирование и контроль хода лечения. На наличие заболевания в этой стадии указывают:
- нерегулярный менструальный цикл, часто месячные сопровождаются болями;
- незначительное снижение сексуального влечения;
- боли, возникающие внизу живота, которые носят приступообразный характер.
Подострая стадия постепенно переходит в хроническую. Верная терапия облегчит состояние и не позволит развиться тяжелым осложнениям.
Хроническая форма заболевания
Перейдя в эту стадию, большая часть болезней половой сферы теряют характерные признаки. Воспаление придатков сопровождается симптомами, которые присущи подострой форме, при этом они менее выражены. Симптоматика следующая:
- наличие невыносимой боли при половом акте;
- короткий период менструаций, который не превышает двух суток;
- отсутствие сексуального влечения;
- присутствие кишечных расстройств;
- невозможность забеременеть;
- наличие кровянистых влагалищных выделений.
Хроническая стадия нередко переходит обратно в подострую. Подобное явление происходит из-за сильного снижения защитной функции иммунной системы. Такое возникает при значительном переохлаждении организма или при длительном нахождении в стрессовой ситуации. Обратиться за гинекологической помощью стоит, если наблюдается несколько признаков воспаления придатков, самостоятельное лечение часто приводит к осложнениям и бесплодию.
Диагностирование
Распознавание оофорита – процесс сложный, т.к. по проявлениям он похож на многие заболевания. Чтобы установить переход воспаления на яичники, гинеколог:
- Опрашивает больного – интересуют перенесенные болезни, история родов, наличие абортов, симптоматика, продолжительность течения.
- Проводит осмотр – пальпация, манипуляция с зеркалом.
- Направляет на лабораторное исследование – анализ влагалищного секрета, крови, мочи, мазка из уретры, бакпосев.
- Применяет инструментальные методы – гистеросальпингография, УЗИ ОМТ, маточных труб (УЗГСС).
- Прибегает к дополнительным методам – туберкулинодиагностика, ПЦР-анализ, ИФА, лапароскопия.
Как лечить воспаление придатков: способы народной и традиционной медицины
Терапия направлена на уничтожение инфекции, восстановление пораженных заболеванием тканей и снятие болей. Воспаление придатков у женщин лечат не только с помощью антибиотиков, но и поддерживающими иммунитет препаратами.
Медикаментозная терапия
Лекарственные средства выбираются с учетом индивидуальных особенностей пациентки и наличия аллергии. Обычно назначают следующие антибиотики:
- Гентамицин;
- Клафоран;
- Цефобид;
- Цефазолин;
- Ципрофлоксацин;
- Доксициклин;
- Офлоксацин;
- Линкомицин.
Специалисты для эффективного лечения используют комплексное применение вышеперечисленных средств.
Помимо антибиотиков назначаются лекарства, обладающие противовоспалительным действием:
- Дифлюкан;
- Ибупрофен;
- Орфтофен.
Для лечения воспаления придатков у женщин применяются антигистаминные препараты, которые снижают риск возникновения аллергических реакций. Популярными средствами этой категории являются Зодак, Зиртек, Эриус.
Хирургическое вмешательство может потребоваться на начальной стадии развития болезни. Прибегают к операции в следующих случаях:
- спайки в органах малого таза;
- формирование гнойной полости;
- потеря проходимости маточной трубы.
Терапия в вышеперечисленных случаях проводится в условиях стационара. Дома справиться с заболеванием невозможно.
Лечение воспаления придатков у женщин «бабушкиными рецептами»
Средства народной медицины способствуют остановке развития воспаления и распространения инфекции. Но вылечить пациентку они не способны, так как убить патогенные микроорганизмы могут лишь антибиотики.
В терапии аднексита используют следующие рецепты:
- Для лечения применяют отвар из смеси корней — чернобыльника, девясила, пиона, крушины и кровохлебки. Достаточно двух столовых ложек, залитых половиной литра горячей воды. Отвар кипятится на слабом огне около получаса, столько же остужается и процеживается. Принимается по половинке стакана 3-4 раза в день. Чтобы улучшить вкусовые качества целебного напитка добавляют мед. Этот продукт пчелиного производства способствует укреплению иммунитета и дает организму силы на борьбу с инфекцией.
- Берут такое лечебное растение, как боровая матка и его высушенные листья измельчают. Столовая ложка лечебной травы заливается кипящей водой, достаточно одного стакана. Оставляют настаиваться, через два часа процеживают. Принимается полученный отвар по трети стакана. Рекомендуется употреблять за 30 минут до приема пищи трижды в сутки. Длительность курса — месяц. Закончив терапию отваром боровой матки, два месяца рекомендуется попить настой из якутки полевой. Для приготовления напитка в стакан кипятка добавляют столовую ложку высушенной травы. Настаивают и через четыре часа процеживают. Разовая порция — одна чайная ложка. Принимается отвар 3-4 раза в сутки.
- В одинаковой пропорции берут высушенные, предварительно измельченные цветы мать-и-мачехи, золототысячника и донника. Добавляют в полученную смесь стакан кипятка и оставляют настаиваться. Через час с помощью марли отвар процеживают. Остывшее лекарство принимают по половинке стакана дважды в день. Лечение этим способом предполагает воздержание от ведения половой жизни на протяжении полного курса.
Гарднереллёз
Заболевание не относится к ЗППП. Вызывает его влагалищная гарднерелла, и, по сути, гарднереллёз является проявлением дисбактериоза влагалища. То есть это не воспаление во влагалище. Именно поэтому данное заболевание ещё называют бактериальным вагинозом.
В отличие от других инфекций, при гарднереллёзе симптоматика выраженная и специфическая. К симптомам относятся обильные жидкие выделения из влагалища, имеющие белый или желтоватый цвет и очень неприятный запах, похожий на запах тухлой рыбы. Этот запах может усиливаться во время и после менструации, а также после полового акта. Данное заболевание вызывает дискомфорт и жжение в области наружных половых органов.
Во время гинекологического осмотра опытный врач сразу же сможет поставить диагноз, поскольку выделения имеют немного пенистый характерный вид. В некоторых случаях симптомов может и не быть, поэтому гарднереллы можно обнаружить только во время обследования.
Гарднереллы дислоцируются непосредственно во влагалище. Дальше данная инфекция чаще всего не проникает, поэтому и таких симптомов, как, к примеру, боль внизу живота, не бывает.
Гарднереллы и беременность
Гарднереллы могут доставить много неприятностей при беременности. Не исключено, хотя и случается очень редко, внутриутробное инфицирование. Гарднереллы также могут вызвать воспаление матки после родов либо аборта. Именно поэтому бактериальный вагиноз при беременности необходимо лечить сразу же при его выявлении.
Обычно гарднереллы проявляются в обычном мазке на флору. Также для их выявления используется метод ПЦР-диагностики.
Лечение
Лечение осуществляется в 2 этапа. Вначале уничтожается инфекция, а затем во влагалище восстанавливается микрофлора.
На 1-м этапе применяются такие препараты, как флагил, фазижин, клиндамицин, трихопол.
2-й этап более длительный, он может продолжаться 1 месяц и даже больше. Здесь необходимо набраться терпения, т.к. если не восстановить микрофлору, то заболевание вернется вновь. Половая жизнь в период лечения возможна, но только при условии, что партнеры будут пользоваться презервативом.
У мужчин гарднереллы «приживаются» и не развиваются, поэтому лечение половых партнёров не требуется.