Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Описание заболевания
Под отитом понимается воспалительное поражение уха, вызванное различными инфекционными возбудителями – бактериями, вирусами или грибками. Болезнь является широко распространенной в детском возрасте. Согласно статистике, до наступления школьного периода патология диагностируется у 90% детей. Особенно подвержены заболеванию мальчики и девочки младше 5 лет (из-за физиологических особенностей строения уха и несовершенства иммунитета).
Выделяется 3 формы отита, в зависимости от места воспаления: наружный, средний и внутренний. При наружном отите воспалительный процесс возникает в ушной раковине и наружном слуховом проходе. Месторасположение среднего отита – область среднего уха; внутреннего отита, соответственно – внутреннее ухо. По типу образуемых выделений отит делится на серозный и гнойный.
Любая форма заболевания требует квалифицированной медицинской помощи. Без грамотного лечения болезнь может обусловить серьезные осложнения и привести к сепсису, менингиту, энцефалиту, воспалению лицевого нерва, тугоухости или полной потере слуха.
Болит ушко
Вряд ли найдется на всем белом свете та счастливая мама, чей ребенок не просыпался ночью с плачем и словами «ушко болит». Так проявляет себя одно из наиболее распространенных заболеваний детского возраста – острый отит – воспалительный процесс среднего уха, расположенного между внутренним ухом и наружным слуховым проходом. По закону подлости заболевание возникает в самое неподходящее время (ночью, в выходные дни) и в самом неподходящем месте (на даче, в поездке), когда нет возможности показать ребёнка врачу оториноларингологу (ЛОР-врачу), поэтому очень важно, чтобы родители самостоятельно могли оказать первую помощь заболевшему ребенку.
Причины отита у детей
Самыми частыми причинами возникновения отита у ребёнка являются:
— заболевания верхних дыхательных путей,
— аденоиды,
— ослабленный иммунитет,
— различные вирусные и бактериальные инфекции,
— переохлаждение,
— аллергические заболевания.
Нередко к отиту приводит чрезмерное усердие мамы при лечении насморка, когда при промывании носа жидкость в носовую полость вводится под давлением, что «загоняет» инфекцию в слуховую трубу и далее в среднее ухо. Способствуют развитию отита и анатомо-физиологические особенности строения организма ребенка: слуховая труба, соединяющая носоглотку с полостью среднего уха, у детей более широкая и короткая и расположена более горизонтально, чем у взрослых.
Зная причины развития отита, вы сможете предупредить это заболевание. Необходимо уделять своему ребёнку максимум внимания и заботы, ограждать от контактов с заболевшими, не допускать переохлаждения и укреплять иммунитет: соблюдать режим, гулять на свежем воздухе, обеспечить полноценное питание, с рождения заниматься закаливанием, не курить в присутствии ребенка.
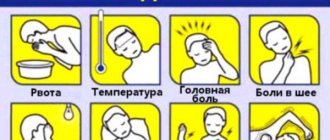
Заподозрить отит внимательной маме не составляет труда. Основным симптомом заболевания является острая боль в ухе, о которой грудничок даст знать своим поведением, а более старший ребенок расскажет словами или продолжительным плачем.
Малыш грудного возраста становится беспокойным, пронзительно и длительно плачет и даже кричит, а главное, отказывается от груди, так как сосательные движения усиливают боль.
В кроватке он занимает положение на боку, при котором больное ушко прижимается к мягкой и теплой подушке, что способствует уменьшению боли.
Довольно часто у детей первого полугодия жизни отит сопровождается повышением температуры.
При надавливании на выступ на ушной раковине (козелок) боль усиливается, и ребенок бурно реагирует — плачет, отталкивает вашу руку.
Иногда отмечается покраснение ушной раковины и отек тканей вокруг нее.
Первая помощь ребенку при боли в ухе
Прежде всего необходимо облегчить болевые ощущения, для чего дать ребенку парацетамол в суспензии или свечах из расчета 10-15 мг парацетамола на 1 килограмм массы тела ребенка (при отсутствии противопоказаний). Хорошим обезболивающим эффектом обладает и детский нурофен, принятый внутрь в возрастной дозировке или в свечах ректально.
Местное лечение при отсутствии выделений из уха
заключается в использовании обезболивающих и противовоспалительных капель, например, «Отипакса» и сухого тепла на область уха.
Перед введением капель в ухо их необходимо согреть до температуры тела, чтобы избежать усиления боли от соприкосновения воспаленной барабанной перепонки с холодным раствором. Но не следует каждый раз подвергать согреванию весь флакон с лекарством, так как от частых согреваний-остываний капли быстро придут в негодность. Лекарство должно храниться в холодильнике, а перед процедурой опустите чайную ложку в горячую воду, затем вытрите насухо и накапайте в нее 6-7 капель из флакона. Так вы согреете нужное для одной процедуры количество лекарства и сбережете основной объем для дальнейшего использования. Лекарство закапывают в наружный слуховой проход: по 3 — 4 капли два — три раза в сутки. Хорошо снимают боль ватные турунды, смоченные теплым отипаксом или камфорным маслом.
Для улучшения проходимости слуховой трубы и при затруднении носового дыхания применяют сосудосуживающие капли в детских дозировках («Називин», «Отривин», «Виброцил» и другие).
Больное ушко любит тепло, приложите на область уха проглаженную утюгом мягкую хлопчатобумажную (байковую, фланелевую) салфетку (теплую, но не горячую!).
Если из уха появились гнойные или кровянистые выделения, прекратите закапывать любые лекарства до осмотра ребенка ЛОР-врачом.
Поводом для вызова скорой помощи являются выделения из слухового прохода, свидетельствующие о перфорации барабанной перепонки, а также если боль в ушах сопровождается повышением температуры тела выше 38,5ºС.
Часто родители ребёнка, болеющего отитом, задают вопрос: можно ли купать и гулять с ним на улице? Это не противопоказано, но необходимо соблюдать некоторые условия:
- погода на улице не должна быть дождливой, мокрой, ветреной и холодной, потому что замерзание может спровоцировать отёчность слуховой трубы и слизистой носа, а это может осложнить процесс выздоровления;
- у ребенка не должно быть повышенной температуры тела;
- одевайте ребенка по погоде, не кутайте его, чтобы не перегревался и не потел на улице, на голове должна быть шапочка, закрывающая ушки (но не в жаркие летние дни);
- во время купания остерегайтесь попадания воды в ухо;
- после водных процедур ребёнок должен находиться в тёплом помещении.
И не забывайте! Посещение врача — оториноларинголога при отите обязательно!
Симптомы отита
Клиническая картина отита напрямую зависит от формы течения, однако можно выделить общие для всех разновидностей симптомы:
- болевой синдром в области уха;
- наличие серных или гнойных выделений;
- снижение слуха;
- ощущение заложенности уха;
- раздражительность и плаксивость;
- общая слабость.
Наружный отит можно заподозрить по отечности и покраснению кожи наружного слухового прохода, шелушению кожи и слизистым или гнойным выделениям из уха. В начале болезни ребенок страдает от резкой боли, которая, спустя время, проходит и сменяется ощущением заложенности. Как правило, при наружной форме отита качество слуха не снижается. Симптоматика среднего отита резко проявляется и стремительно нарастает. Ребенок жалуется на сильную стреляющую боль, усиливающуюся при глотании, кашле, зевании и т.д. Помимо этого у больного возникают такие симптомы, как снижение слуха, шум в ушах, головокружение, повышение температуры тела, гнойные выделения из уха.
Для внутреннего отита характерны следующие проявления: сильное головокружение, нередко с приступом тошноты и рвоты, а также потеря равновесия. Помимо этого ребенка могут беспокоить шум в ушах или снижение слуха.
Почему слуховая труба плохо работает у детей?
Наиболее быстрое развитие слуховой трубы происходит первые 2 года жизни:
- у грудничков слуховая труба имеет горизонтальное положение и очень короткие размеры (17.5 мм);
- к 2 годам слуховая труба имеет длину с 17.5 до 37.5 мм, а также угол наклона с 10 на 45 градусов;
- конфигурация слуховой трубы у детей 7 лет уже не отличается от взрослой.
Горизонтальное положение слуховой трубы делает среднее ухо более уязвимым для попадания инфекции.
Не стоит забывать про врожденные патологии, такие как Синдром Дауна или незаращенная небная расщелина (волчья пасть); они приводят к изменениям строения слуховой трубы, подвергая ухо частым отитам.
Причины отита
Главная причина развития отита – бактериальная, вирусная и грибковая инфекция. В большинстве случаев патогенные микроорганизмы проникают в ухо из полости носа или глотки, являясь осложнением других инфекционных заболеваний – ОРВИ, ангины, гайморита и др. Однако возможны случаи посттравматического воспаления полости уха.
Факторы, способствующие развитию отита:
- Нарушение целостности тканей слухового прохода (царапины, ссадины).
- Травмы барабанной перепонки.
- Наличие инфекционных заболеваний верхних дыхательных путей.
- Снижение иммунной системы ребенка (может быть связано с переохлаждением, авитаминозом, хроническими болезнями и др.).
- Анатомические особенности строения ЛОР-органов (искривление носовой перегородки, короткая широкая слуховая труба, практически не имеющая изгибов и др.).
- Неправильная гигиена ушей (использование при чистке ушей потенциально опасных ватных палочек, спичек и других предметов, способных повредить ткани уха).
Что такое слуховая труба?
Слуховая труба — это орган, который относится к системе среднего уха, соединяющий его с носоглоткой. В литературе выделяют его три основные функции:
- Регуляция или выравнивание давления в среднем ухе.
- Выделение и эвакуация жидкости, постоянно образующейся в среднем ухе.
- Защита среднего уха от содержимого (вирусы и бактерии, аллергические вещества, продукты питания) в носоглотке.
К сожалению, эти функции очень плохо работают у детей.
Диагностика отита
Диагностикой отита должны заниматься исключительно специалисты-отоларингологи. Излишняя самостоятельность родителей в постановке диагноза и его лечении может нанести непоправимый вред детскому здоровью. На первичном приеме врач выслушивает жалобы пациента, уточняет длительность течения симптомов болезни, наличие факторов, которые могли способствовать развитию отита (контакты с больными людьми, хронические заболевания в анамнезе и др.). Уточнив все детали, ЛОР-врач переходит к осмотру пациента. Наиболее распространенный метод, позволяющий оценить состояние слуховых проходов ребенка – отоскопия. Во время исследования врач осматривает уши специальным прибором с подсветкой – отоскопом.
Кроме этого, осмотр уха может проводиться при помощи эндоскопии. Медицинский прибор эндоскоп позволяет детально рассмотреть ушной канал и барабанную перепонку маленького пациента под увеличением. При этом изображение выводится на экран, возможна видеофиксация.
Другие диагностические методы, необходимые для подтверждения диагноза «Отит»:
- Аудиометрия – помогает врачу оценить остроту слуха.
- Продувание слуховых труб – необходимо для определения степени их проходимости.
- Компьютерная томография – позволяет исследовать височную кость и выявить поражения ее структур, характерных для гнойного отита.
- Бактериологический анализ ушных выделений – помогает определить тип возбудителя инфекции и подобрать с учетом спектра чувствительности оптимальный препарат для лечения.
Как выявить заболевание?
На что обратить внимание родителям, когда малыш не может сам пожаловаться на проблемы с ушами? Прежде всего, обратите внимание на:
- температуру. Её наличие не всегда обязательно. Но если уже вы заметили у своего ребёнка температуру выше 37, 50С, то не тяните с визитом к детскому врачу, который в случае необходимости направит вас к ЛОР-врачу;
- насморк. В основном отит развивается из-за банальной простуды, сопровождаемой выделением слизи и попаданием её в слуховую трубу;
- нарушения сна, плохое самочувствие малыша, капризное поведение. Эти признаки могут быть связаны с болью в ухе, поэтому не нужно оставлять их без внимания.
Частые признаки развития отита у детей:
- боль в ухе. Резкий плач при касании больного уха;
- возможное ухудшение слуха;
- проблемы с засыпанием, тревожный сон;
- потеря аппетита;
- расстройства пищеварения в виде рвоты, диареи.
При подозрении на отит нужно обратиться к детскому ЛОР-врачу. Доктор также оценит состояние ушей, носа и горла, а также возраст и вес ребёнка, чтобы правильно подобрать терапию. Опытный детский специалист также проконсультирует, как избежать в дальнейшем развития воспалительных явлений в ухе.
Лечение отита
Лечение отита требует комплексного подхода, направленного на борьбу с инфекционным возбудителем, купирование неприятных симптомов и достижение полного восстановления организма пациента. Для этого может проводиться как консервативное, так и хирургическое лечение.
Консервативная терапия предполагает использование следующих методов лечения отита:
- Тщательный туалет слухового прохода.
- Прием антибиотиков (при бактериальной природе заболевания).
- Использование ушных капель для снятия болезненных ощущений.
- Применение турунд со специальными противовоспалительными растворами.
- Антигистаминные препараты, позволяющие снять отечность в полости уха.
- Жаропонижающие средства (при сопутствующем повышении температуры тела).
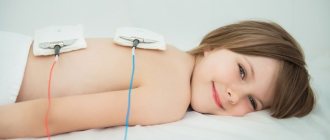
Помимо этого могут использоваться физиотерапевтические методы лечения: УФО, УВЧ-терапия, лазеротерапия, электрофорез и др. Они применяется после стихания острого процесса и способствуют полному выздоровлению пациента и максимальному восстановлению поврежденных тканей.
В некоторых случаях может потребоваться хирургическое вмешательство. Основные методы оперативного лечения отита:
- Шунтирование барабанной перепонки – необходимо для устранения гнойной жидкости из полости среднего уха.
- Тимпанопластика – помогает восстановить поврежденные структуры среднего уха и улучшить слух.
- Паратентез (тимпанотомия) – применяется для устранения гнойного содержимого при гнойной форме отита.
Лечение
Назначая лечение острого среднего отита у детей, важно учитывать общее состояние ребенка, наличие сопутствующих заболеваний, длительность заболевания. Большое внимание уделяется основной причине отита — воспалению в полости носа — ринит, аденоидит, синусит. При своевременно начатом лечении в большинстве случаев острый средний отит разрешается без применения антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет. У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только симптоматической терапией. Однако при отсутствии положительной динамики в симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную терапию.
Профилактика отита
Для того, чтобы предотвратить возникновение отита, необходимо соблюдать профилактические меры:
- Укреплять иммунитет ребенка – обеспечивать сбалансированное питание, проводить достаточное количество времени на свежем воздухе, заниматься спортом, закаливаться.
- Своевременно устранять инфекционные заболевания верхних дыхательных путей – ринита, гайморита, тонзиллита и др.
- Правильно чистить уши – не вводить ватную палочку дальше наружного слухового прохода (образование серы – это естественный защитный процесс).
- Обращаться за медицинской помощью при первых проявлениях отита.
- Не заниматься самолечением!
Лечение отита в клинике для детей и подростков «СМ-Доктор» — это первоклассный профессионализм врачей, высокотехнологичное оборудование и передовые методики восстановления слуха.
Виды экссудативного среднего отита у детей
По своей продолжительности ЭСО делят на три формы течения: острая (до 3 недель), подострая (от 3 до 8 недель) и хроническая (более 8 недель).
По характеру изменений, происходящих в слизистой оболочке среднего уха, выделяют четыре формы ЭСО: начальная экссудативная, секреторная, продуктивно секреторная, дегенеративно-секреторная (с преобладанием фиброзно-склеротического процесса).
Существует ещё одна классификация ЭСО, в основу которой положены аналогичные принципы (физические параметры содержимого барабанной полости: вязкость, прозрачность, цвет, плотность и длительность патологического процесса). В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
Профилактика
Согласно некоторым исследованиям, отказ от грудного вскармливания ассоциирован с риском острого среднего отита у детей. Возможно, ГВ препятствует колонизации носоглотки патогенной флорой. Исследования подтвердили, что микрофлора носоглотки детей, находящихся на искусственном вскармливании заселена колониями патогенных микроорганизмов. Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная работы мускулатуры во время сосания.
Вакцинация.
В некоторых случаях пациентам может быть рекомендована вакцинация для профилактики рецидивирующего среднего отита. Данная тактика обсуждается совместно с лечащим врачом. Но необходимо отметить, что использование вакцин к вирусу гриппа и пневмококку ассоциировано лишь с незначительным снижением заболеваемости острого среднего отита.
Антибиотикопрофилактика.
Решение об антибиотикопрофилактике должно приниматься на основании анализа комплекса факторов в каждом конкретном случае. Профилактическое применение антибиотиков способствует сокращению эпизодов отита на срок ее применения. К показаниям к терапии относят рецивирующий средний отит, ранний дебют заболевания (до 6 месяцев), отягощенный семейный анамнез. К негативным последствиям антибиотикопрофилактики относят колонизацию носоглотки антибиотико-резистентными штаммами.
Шунтирование.
Решение о необходимости шунтирования должно приниматься с учетом индивидуальных особенностей конкретного пациента, а также возможных рисков данной процедуры. Принимая решение о необходимости выполнения данного хирургического вмешательства, следует учитывать что шунтирование не рекомендовано в случае наличия экссудата в барабанной полости менее 3 месяцев с момента установления диагноза.
Меры по избеганию попадания воды в слуховой проход- использование ушных вкладышей, отказ от водных видов спорта могут не применяться у детей с выполненным шунтированием.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.