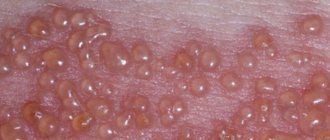
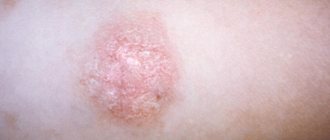
Красный плоский лишай
Бородавки
6905 24 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красный плоский лишай: причины появления, симптомы, диагностика и способы лечения.
Определение
Красный плоский лишай — хроническое воспалительное заболевание кожи и слизистых оболочек неизвестной этиологии. Встречается достаточно редко (по данным ВОЗ 0,5% всех кожных заболеваний) и, как правило, у людей в возрасте от 45 до 60 лет.
Причины появления красного плоского лишая
Причины возникновения красного плоского лишая до сих пор остаются невыясненными. Специалисты относят его к группе аутоиммунных заболеваний, когда организм начинает вырабатывать антитела, разрушающие собственные ткани.
Провоцирующими факторами могут служить стрессовые ситуации, прием некоторых лекарственных препаратов, возможно, вирусный гепатит С, снижение иммунитета.
Замечено, что больные красным плоским лишаем нередко отличаются повышенной возбудимостью, страдают бессонницей и склонны к частой смене настроения. Некоторые ученые считают, что красный плоский лишай является отсроченной реакций гиперчувствительности на различные химические вещества.
Приверженцы инфекционной природы заболевания говорят о случаях развития красного плоского лишая после различных травм.
Классификация заболевания
У больных красным плоским лишаем различают следующие наиболее часто встречающиеся формы поражения кожи:
- типичную (однотипные высыпания в виде папул),
- гипертрофическую (бородавчатые высыпания с углублениями),
- буллезную (волдыри, переходящие в бляшки),
- актиническую (крупные бляшки, светлые по краям и темные в центре),
- кольцевидную, или анулярную (высыпания в виде колец с возвышающимися краями),
- атрофическую (узелки, возвышающиеся над кожей и оставляющие после себя рубцы),
- пигментную (бурые высыпания, сливающиеся в очаги),
- эрозивно-язвенную (кроме папул присутствуют эрозии и реже — язвочки),
- фолликулярную (остроконечные папулы, покрытые плотными роговыми чешуйками).
Симптомы красного плоского лишая
При красном плоском лишае высыпания возникают на коже, локализуясь симметрично на сгибательных поверхностях конечностей, туловище, а также на слизистых оболочках полости рта, иногда пищевода, области промежности и ануса, реже поражаются ногти, волосы, ладони, подошвы и лицо.
Больных беспокоит зуд, выраженность которого зависит от формы заболевания. Наличие папул на слизистой полости рта вызывает дискомфорт, при эрозивно-язвенной форме возможна кровоточивость десен, поступают жалобы на сухость во рту и боль при приеме горячей пищи. Язвенные поражения кожи при эрозивно-язвенной форме характеризуются болезненностью, усиливающейся во время движения, если расположены на нижних конечностях.
В редких случаях болезнь затрагивает ногти. Можно наблюдать истончение ногтевой пластины, продольные борозды, расслоение ногтя, изменение цвета ногтевой пластины и даже ее отторжение от ногтевого ложа.
Диагностика красного плоского лишая
В большинстве случаев диагноз «Красный плоский лишай» ставится на основании данных клинической картины. Однако при наличии у пациентов гипертрофической, атрофической, пигментной, пузырной, эрозивно-язвенной и фолликулярной форм типичные элементы, присущие этому заболеванию, могут отсутствовать. Для уточнения диагноза проводят биопсию очагов поражения кожи с последующим гистологическим исследованием.
Перед назначением лекарственной терапии необходимо проведение лабораторных исследований, включающих общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови: АСТ, АЛТ, общий билирубин, триглицериды, холестерин, общий белок.
Публикации в СМИ
Красный плоский лишай (лишай Уилсона, истинный лихен) — хронический зудящий дерматоз неясной этиологии, характеризующийся появлением плоских красных полигональных папул с гладкой блестящей поверхностью и лёгким западением в центре. Частота. 450:100 000. Преобладающий возраст — 30–60 лет.
Факторы риска • Заболевания зубов, неудовлетворительное состояние зубных протезов способствуют развитию красного плоского лишая на слизистой оболочке рта • Воздействие ЛС (препараты золота, аминосалициловая кислота, тетрациклины) и химикатов (соединения парафенилендиамина — реактивы для цветной фото- и киноплёнки) • СКВ • Эмоциональный стресс.
Клиническая картина • Поражение кожи •• Зуд, часто сильный •• Плоские с блестящей поверхностью полигональные буровато-синюшного цвета папулы 1–10 мм в диаметре. Высыпания могут сливаться, образуя шагреневидные бляшки, покрытые плотно сидящими чешуйками. На поверхности некоторых папул заметен своеобразный сетчатый рисунок — сетка Уиккема, обусловленная неравномерным утолщением зернистого слоя эпидермиса (патогномоничный признак) •• Локализация — высыпания обычно располагаются на сгибательной поверхности предплечий, передней поверхности голеней, наружных половых органах; реже — на тыльной поверхности стоп, в паховой и крестцовой областях. Отмечены случаи генерализации дерматоза с развитием вторичной эритродермии (эритематозная форма) •• Характерна изоморфная реакция на местах расчёсов (феномен Кёбнера) •• В зависимости от клинической картины выделяют следующие формы ••• Пигментная — плоские папулы едва заметны на фоне разлитой меланодермии ••• Эритематозная — крупные зудящие отёчные эритематозные пятна и папулы, трудно различимые до уменьшения интенсивности эритемы; сопровождается общей интоксикацией ••• Пузырная (буллёзная) — на фоне папулёзных высыпаний образуются пузыри ••• Гипертрофическая (бородавчатая) — крупные папулы фиолетового цвета, часто покрытые роговыми наслоениями, обычно располагаются на передней поверхности голеней ••• Гиперкератотическая (роговая) — на поверхности папул — выраженный гиперкератоз, локализованы на голенях ••• Коралловидная — папулы диаметром до 1 см в виде чёток красновато-синюшного цвета чередуются с участками гиперпигментации; расположены обычно в области живота и шеи ••• Атрофическая — на месте папул возникает атрофия кожи ••• Притуплённая (приплюснутая) — крупные полусферические, гладкие, плотные, малозудящие папулы расположены на голенях, пояснице и ягодицах •• В зависимости от расположения элементов ••• Рассеянные одиночные высыпания ••• Линейные высыпания (лишай красный плоский линейный) — папулы расположены линейно, иногда по ходу какого-либо нерва или вдоль расчёсов ••• Кольцевидные высыпания (лишай красный плоский кольцевидный) — папулы расположены кольцами, растущими эксцентрически, расположены обычно на туловище и слизистых оболочках. • Поражение слизистых оболочек — у 40–60% больных с поражением кожи. У 20% поражены только слизистые оболочки. Это состояние часто рассматривают как предраковое (возможно развитие карциномы) •• Высыпания болезненны, особенно при изъязвлении •• Папулёзные, часто кольцевидные высыпания беловато-перламутрового цвета в виде сетки, рисунка кружева, обычно на слизистой оболочке щёк, реже — на языке, дёснах, нёбе, на красной кайме губ — сплошная шелушащаяся полоса •• В зависимости от клинической картины ••• Пузырная (буллёзная) форма развивается достаточно часто ••• Эрозивно-язвенная форма с множественными эрозиями на слизистой оболочке рта и губ — наиболее тяжёлая форма, может сочетаться с СД и эссенциальной артериальной гипертензией (синдром Гриншпана–Вилаполя). • Поражение волос и ногтей •• Волосистая часть головы ••• Лишай плоский волосяной — высыпание мелких папул вокруг устьев фолликулов на волосистой части головы ••• Атрофия кожи и деструкция волосяных фолликулов, вследствие чего может развиться стойкая тотальная алопеция •• Ногти — образование проксимально-дистальных борозд и частичное или полное разрушение ногтевого ложа. Чаще всего поражены большие пальцы ног.
Методы исследования • Сетка Уиккема лучше видна после местной аппликации неорганических масел • Биопсия кожи — воспаление с гиперкератозом, утолщение гранулярного слоя, неравномерный акантоз, вакуолизация клеток базального слоя, гиалиновые тельца под эпидермисом, тяжистая лимфоцитарная инфильтрация верхних слоев дермы • Серологические исследования для исключения сифилиса.
Дифференциальная диагностика • Вторичные папулёзные сифилиды • Псориаз • Атопический дерматит • Лейкоплакии (при локализации на слизистой оболочке) • Плоскоклеточный и базальноклеточный рак кожи • СКВ • Многоформная экссудативная эритема • Воздействие химикатов • Сыпь при лекарственной аллергии.
ЛЕЧЕНИЕ Тактика ведения • Диспансерное наблюдение, особенно больных с гипертрофической формой красного плоского лишая, периодическое обследование кожных покровов • Своевременное выявление и лечение соматических заболеваний, функциональных изменений нервной системы, санация полости рта, рациональное протезирование зубов (зубные коронки должны быть из одного металла) • PUVA-терапия, гелиокадмиевая лазеротерапия, индуктотермия поясничной области (особенно при генерализованных или неподдающихся лечению поражениях). PUVA-терапию проводят периодически в течение 1–2 лет • ОАК, функциональные пробы печени, определение титра АНАТ проводят раз в полгода • Противорецидивная терапия — повторные курсы витаминов, санаторно-курортное лечение • В связи с возможностью озлокачествления язвенно-эрозивных форм на слизистых оболочках необходимо регулярное наблюдение онкологом.
Общие рекомендации • Режим с длительным сном, рациональное трудоустройство с исключением раздражающих кожу производственных факторов • Коррекция реакции на стрессовые воздействия • При красном плоском лишае слизистой оболочки рта исключение горячей, острой, пряной и грубой пищи.
Лекарственная терапия • При всех формах заболевания •• Седативные средства •• Препараты пенициллина •• Витамины (никотиновая кислота, тиамин, пиридоксин, ретинол) •• Гистоглобулин по 2 мл 2 р/нед п/к, на курс — 8–10 инъекций • При поражении кожи •• Местно — ГК-мази (например, триамцинолона 0,1%) •• Антигистаминные препараты (например, дифенгидрамин по 25 мг каждые 6 ч) — для уменьшения зуда • При поражении слизистых оболочек •• Ретинол местно, тигазон 30–75 мг/сут внутрь (противопоказан при беременности) •• ГК внутрь • При эрозивно-язвенной и буллёзной формах — комбинированное лечение •• ГК (например, преднизолон по 20–25 мг через день в течение 2–4 нед) •• Хлорохин по 0,25 г 1–2 р/сут в течение 4–6 нед •• Ксантинола никотинат по 150 мг 3 р/сут •• Эрозии слизистой оболочки рта смазывают пастой с солкосерилом.
Осложнения • Злокачественное перерождение длительно существующих гипертрофических, язвенно-эрозивных очагов поражения на слизистых оболочках (1% случаев) • Алопеция • Разрушение ногтей.
Прогноз • Заболевание протекает доброкачественно, но длительно, особенно эрозивно-язвенные формы • Индивидуальный терапевтический подход к больному с учётом патогенетических факторов способствует положительным результатам лечения • Возможно спонтанное разрешение в течение нескольких недель • Отмечают тенденцию к рецидивированию, особенно на фоне эмоционального стресса. Рецидивирующее течение наблюдают в 20% случаев, главным образом, при генерализованных формах. Профилактика. Исключение химических факторов и ЛС, провоцирующих лихеноидные реакции, тщательная санация полости рта, уменьшение стрессовых воздействий.
МКБ-10 • L43 Лишай красный плоский
Проверенные методы лечения красного лишая
Терапевтические методы являются основным способом лечения и зависят от стадии заболевания. При этом реализуется комплексный подход, направленный на блокирование и самих причин, и неприятных последствий лишая:
- нарушенная работа иммунной системы, являющаяся причиной проявления лишая, нивелируется с помощью иммунодепрессантов;
- основными средствами лечения красного плоского лишая являются гормональные препараты, которые уменьшают поступление к очагам иммунного воспаления компонентов, обуславливающих развитие язв;
- неотъемлемым этапом восстановительных процедур будет назначение антиаллергенных препаратов и витамина А, способствующего эффективному заживлению эрозированных слоев кожного или слизистого покрова;
- при тяжелых формах заболевания при лечении красного лишая назначаются антибиотики и синтетические интерфероны и интерфероногены.
Помимо приема лекарственных препаратов, используют их аналоги в виде мазей, а также физиотерапевтические процедуры (УФ- и лазерное облучение, магнитотерапию). В рамках комплексного подхода эффективны народные средства на основе природных веществ.
Определить оптимальное и результативное лечение смогут специалисты нашего центра. Они имеют соответствующее оборудование и достаточный опыт для детальной диагностики факторов, вызывающих красный плоский лишай.
Причины возникновения заболевания
Красный плоский лишай возникает под влиянием ряда факторов, среди которых наболее распространенным является иммуно-аллергический. Когда иммунитет организма снижается под влиянием внешних и внутренних факторов, Т-лимфоциты не справляются со своей защитной функцией.
К факторам, провоцирующим развитие красного плоского лишая полости рта, относятся:
- Хронический стресс;
- Сильные потрясения;
- Заболевания желудочно-кишечного тракта;
- Сахарный диабет;
- Гипертония;
- Синдром Гриншпана;
- Травмы слизистой оболочки рта;
- Неправильно установленные зубные протезы;
- Пломбы, травмирующие слизистую оболочку полости рта;
- Протезы из разнородных материалов;
- Длительный приём тетрациклина;
К группе риска также относятся пациенты, чья работа связана с проявкой фотоаппаратной плёнки или контактирующие с парафенилдиамином.
Факторы, обуславливающие заболевание
Данное заболевание носит хронический характер и может передаваться на генетическом уровне. Однако среди причин его появления или обострения медики называют несколько факторов:
- ослабление иммунной системы и активизация инфекций;
- воздействие сторонних химических веществ (лекарства, бытовые и промышленные препараты);
- собственный синтез организмом опасных компонентов, обусловленный стрессовыми ситуациями;
- существующие заболевания (аллергия, нарушения работы ЖКТ, повреждение слизистой оболочки, сахарный диабет).
Точное установление наиболее вероятных причин заболевания впоследствии и определяет наиболее эффективный способ лечения красного лишая.
Общие замечания по терапии
- Выбор метода лечения зависит от степени выраженности и локализации клинических проявлений,формы и длительности заболевания,сведений об эффективности ранее проводимой терапии.
- Не требуется проведения лечения при поражении слизистой оболочки полости рта,ограничивающемся ретикулярными высыпаниями типичной формы ,не сопровождающимися субъективными ощущениями.В остальных случаях больным требуется проведение терапии.
- В период обострения заболевания пациентам рекомендуется щадящий режим с ограничением физических и психоэмоциональных нагрузок. В пищевом режиме должны быть ограничены соленые,копченые,жареные продукты. У пациентов с поражением слизистой оболочки полости рта необходимо исключить раздражающую и грубую пищу.
цели лечения
- регресс высыпаний;
- улучшение качества жизни пациентов.
показания к госпитализации
- неэффективность амбулаторного лечения;
- распространенные и тяжелые поражения кожи и слизистых оболочек,в том числе гиперкератотические,буллезные,эрозивно-язвенные.
Наружная терапия
При наличии ограниченных высыпаний лечение начинают с назначения топических глюкокортикостероидных препаратов средней и высокой активности (возможно их чередование):
- бетаметазон,крем,мазь 2 раза в сутки наружно на очаги поражения в течение 12 недель ,или
- клобетазол,крем,мазь 2 раза в сутки наружно на очаги поражения в течение 4—8 недель ,или
- флуоцинолона ацетонид,крем,гель,мазь 2 раза в сутки наружно на очаги поражения в течение 4—8 недель ,или
- гидрокортизона-17 бутират,крем,мазь 2 раза в сутки наружно на очаги поражения в течение 4—8 недель ,или
- триамцинолон,мазь 2 раза в сутки наружно на очаги поражения в течение 4—8 недель ,или
- мометазон,крем,мазь,лосьон 1—2 раза в сутки наружно на очаги поражения в течение 4—8 недель ,или
- бетаметазон + салициловая кислота,мазь 2 раза в сутки наружно наочаги поражения в течение 4—8 недель ,или
- салициловая кислота + флуметазон,мазь 2 раза в сутки наружно наочаги поражения в течение 4—8 недель .
Альтернативные методы лечения
- такролимус мазь 2 раза в сутки а течении 2-х недель
- кальципотриол мазь 2 раза в сутки в течении 2-х недель
Системная терапия
1. Глюкортикостероидные препараты системного действия:
- преднизолон 20—30 мг в сутки перорально в течение 1—2 месяцевс последующей постепенной отменой или
- бетаметазон 1 мл 1 раз в 2—3 недели внутримышечно или внутриочагово,на курс 3—4 инъекции .
2. В лечении больных красным плоским лишаем могут применяться антималярийные препараты,которые используются в качестве системной терапии и могут назначаться с глюкокортикостероидными препаратами:
- гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 5 дней,затем перерыв 2 дня,курсы лечения повторяют в течение 1—2 месяцев или
- хлорохин 250 мг перорально 2 раза в сутки в течение 5 дней,затемперерыв 2 дня,курсы лечения повторяют в течение 1—2 месяцев .
3. Для купирования зуда назначают один из антигистаминных препаратов
1 поколения,который используют как перорально,так и в инъекционных формах:
- мебгидролин 100 мг перорально 2—3 раза в сутки в течение 7—10 дней или
- клемастин 1 мг перорально или внутримышечно 2—3 раза в сутки в течение 7—10 дней .
Также с целью уменьшения зуда может назначаться нейролептик,обладающий неблокирующей активностью: гидроксизин 25—100 мг в сутки перорально в течение 28 дней .
Альтернативные методы лечения
- Метронидазол 500 мг 2 раза в сутки в течении 10 дней
Немедикаментозное лечение
1. При незначительной инфильтрации очагов поражения назначается узкополосная средневолновая фототерапия с длиной волны 311 нм 3—4 раза в неделю в течение 6—12 недель .
2. Пациентам с более выраженной инфильтрацией в очагах поражения показана ПУВА-терапия с пероральным или наружным применением фотосенсибилизатора:
- ПУВА-терапия с применением фотосенсибилизаторов перорально :метоксален 0,6 мг на кг массы тела или
- ПУВА-терапия с наружным применением фотосенсибилизаторов :метоксален 0,5—1 мг/л на курс от 8 до 23 процедур.
Лечение красного плоского лишая слизистой оболочки полости рта
1. Препаратами первой линии для лечения больных КПЛ слизистой оболочки полости рта являются топические глюкокортикостероидные препараты:
- бетаметазон,крем,мазь 2 раза в сутки наружно на очаги пораженияв течение 8 недель ,или
- триамцинолон,мазь 3 раза в сутки наружно на очаги поражения в течение 12 недель ,или
- флуоцинолона ацетонид,крем,гель,мазь 2 раза в сутки наружно на очаги поражения в течение 4—12 недель ,или
- клобетазол,крем,мазь 2 раза в сутки наружно на очаги пораженияв течение 4—8 недель .
2. В случае неэффективности топических кортикостероидных препаратов назначают ретиноиды для наружного применения:
- изотретиноин,гель 2 раза в сутки наружно на очаги поражения в течение 8 недель .
3. Дополнительно применяют обезболивающие и ранозаживляющие средства :
- алоэ древовидного листья,линимент 2 раза в сутки наружно на очаги поражения;
- лидокаин + ромашки аптечной экстракт цветов,гель : полоску длиной 0,5 см наносят на болезненные или воспаленные участки слизистой оболочки полости рта и втирают легкими массирующими движениями 3 раза в день;
- холина салицилат + цеталкония хлорид,гель стоматологический 1 см для взрослых и 0,5 см для детей выдавливают на чистый палец и втирают легкими массирующими движениями в пораженный участок слизистойоболочки полости рта 2—3 раза в день до или после еды и перед сном.
4. В случае тяжелого красного плоского лишая слизистой оболочки полости рта,резистентного к проводимой терапии,используются системные глюкокортикостероидные препараты:преднизолон 0,5—1 мг на кг массы тела в течение 3 недель .
Для лечения детей
применяются топические глюкокортикостероидные препараты .
Тактика при отсутствии эффекта от лечения
В случае неэффективности проводимой терапии больным могут быть назначены ацитретин или циклоспорин:
- ацитретин 30 мг в сутки перорально в течение 3—8 недель или
- изотретиноин 0,5 мг/кг/ сутки в течении 8 недель
- циклоспорин 5 мг на кг массы тела в сутки перорально в течение 3—8 недель .
В связи с возможностью развития в процессе терапии ретиноидами нежелательных явлений (изменения уровня трансаминаз,гепатита,гипертригли-церидемии,гиперхолестеринемии,гипергликемии и др.) необходимо проводить контроль уровня липидов,глюкозы в крови,функции печени. В связи с тератогенными свойствами ретиноидов женщинам репродуктивного возраста необходимо применять надежные меры контрацепции за 4 недели до,во время и в течение 2 лет после окончания терапии ацитретином. В случае наступления беременности ее следует прервать по медицинским показаниям.
Во время лечения циклоспорином необходим регулярный контроль концентрации креатинина плазмы — повышение может свидетельствовать о нефротоксическом действии препарата и требует снижения дозы: на 25% при возрастании креатинина более чем на 30% от исходного и на 50% — если уровень его повышается вдвое; когда уменьшение дозы в течение 4 недель не приводит к снижению креатинина,циклоспорин отменяют. Рекомендуется мониторинг артериального давления,содержания в крови калия,мочевой кислоты,билирубина,трансаминаз, липидного профиля. В период лечения противопоказана иммунизация живыми ослабленными вакцинами.
Лечение
Для различных форм заболевания назначается свой курс лекарственных препаратов. Если болезнь протекает бессимптомно, медикаментозное лечение может не понадобиться. Если же успели образоваться эрозии и язвы, необходимо начать лечение как можно быстрее, чтобы избежать ухудшения состояния.
Воспалительные процессы купируются применением кортикостероидов. Проводится местное лечение с целью облегчения боли и ускорения регенерации тканей. Для избегания развития кандидоза назначают противогрибковые препараты.
Эффективны также электрофорез и фонофорез. В редких случаях, когда эрозии долго не заживают, показано хирургическое вмешательство.
Во всех случаях без исключения проводится санация полости рта и удаление очага воспаления (например, пародонтита, кариеса или пульпита).
Поражение гениталий при КПЛ
Терапия поражения гениталий при КПЛ принципиально схожа с тактикой лечения при поражении слизистой оболочки полости рта. Главная цель терапии — предотвратить или минимизировать образование рубцовых изменений, синехий, стеноза влагалища у женщин и фимоза у мужчин. В качестве первой линии терапии применяются тГКС, при этом для облегчения зуда используются стандартные противозудные препараты. Вначале используется интенсивный режим, как правило, клобетазол 2 раза в день в течение 1-2 месяцев для ограничения воспалительного процесса с последующим переходом на поддерживающий режим — применение препарата 2-3 раза в неделю. Указанная выше тактика лечения уместна в лечении склероатрофического лихена, эффективность подтверждена в ряде описаний клинических случаев. Для облегчения трения и болезненности возможно применение интравагинальных аппликаций эмолентов. При поражении анальной области могут использоваться топические ГКС в форме пены, суппозиториев. При рефрактерном к терапии течении заболевания, а также тяжелом поражении гениталий могут применяться системные пероральные ГКС курсом с постепенно снижающейся дозировкой и переходом на поддерживающую топическую терапию. Топические ретиноиды обладают выраженным раздражающим действием и обычно плохо переносятся при эрозивной форме заболевания. Существует ряд ретроспективных исследований и описаний клинических случаев с успешным применением топических ингибиторов кальциневрина. Несмотря на чувство жжения при нанесении на эрозивные очаги, топические ингибиторы кальциневрина переносятся лучше, чем топические ретиноиды и широко применяются при лечении КПЛ с поражением гениталий.
Фолликулярная форма КПЛ
Целью терапии фолликулярной формы КПЛ (lichen planopilaris) и его вариантов является максимально ранняя остановка воспалительного процесса для минимизации гибели эпителиальных стволовых клеток волосяного фолликула путем индуцированного воспалением апоптоза, а также контроль сопутствующих симптомов заболевания до спонтанного возникновения клинической ремиссии. В качестве первой линии терапии в клинической практике применяют сильные и очень сильные топические ГКС. Внутриочаговое введение ГКС практикуется многими специалистами, несмотря на отсутствие достаточных данных в пользу данной методики, а также риск развития атрофии кожи скальпа при продолжительном применении препаратов. Многие врачи предпочитают двукратное ежедневное применение сильных и очень сильных топических ГКС в течение 6-8 недель, с постепенным переходом на применение 3 раза в неделю или по требованию. При агрессивном, стремительно прогрессирующем течении заболевания часто назначаются системные ГКС (30-80 мг/сутки в пересчете на преднизолон), в некоторых случаях — системный циклоспорин (3-10 мг/кг/сутки), хотя данных об эффективности препаратов этих групп недостаточно. При наличии выраженных воспалительных изменений в дополнение к топической терапии может назначаться курс преднизолона с постепенным снижением дозы (начиная с 40 мг/сутки), возможно одновременное назначение гидроксихлорохина. Считается, что последний способствует уменьшению иммунного ответ на аутоантигены, а также модулирует Т-клеточноопосредованную экспресиию генов. Его иммуномодулирующие эффекты, а также хороший профиль безопасности могут быть полезны в терапии фолликулярной формы КПЛ, благодаря чему гидроксихлорохин представляется предпочтительным вариантом терапии lichen planopilaris. В случае непереносимости гидроксихлорохина или при наличии противопоказаний к его применению, могут использоваться антибиотики тетрациклинового ряда, которые являются препаратами второй линии терапии. Также, к препаратам второй линии относят мофетила микофенолят, циклоспорин.
Поражение ногтей
Несмотря на значительные функциональные и косметические нарушения, ассоциированные с поражением ногтей при КПЛ, данных, основанных на доказательной базе, на сегодняшний день недостаточно. Целью терапии является предупреждение или минимизация перманентных рубцовых изменений(как и при фолликулярной форме КПЛ), также важно остановить воспалительный процесс на максимально ранней стадии для достижения оптимальных результатов. В качестве первой линии терапии применяются топические и системные ГКС, а также их внутриочаговое введение, системное применение препаратов показано при поражении нескольких ногтевых пластин. По данным литературы, эффективным представляется применение алитретиноина. Для многих дерматологов, в том числе и для авторов статьи, применение системных ГКС(в виде пульс-терапии или короткого курса с постепенным снижением дозы) является более предпочтительным по сравнению с внутриочаговым введением ГКС, благодаря удобству и эффективности этой методики. Также, имеются данные о повышении эффективности топической терапии сильными и очень сильными топическими ГКС при нанесении их под окклюзию.
Традиционные методы лечения
Ключевые положения
- К традиционным лекарственным препаратам, используемым при КПЛ, относят топические и системные ГКС, фототерапию, ретиноиды, топические ингибиторы кальциневрина, системные иммуносупрессивные препараты.
- Поражение слизистой оболочки полости рта, гениталий, фолликулярная форма КПЛ не имеют тенденции к спонтанному разрешению, часто требуют назначения системной терапии.
- На сегодняшний день проведено недостаточное количество клинических исследований, посвященных терапии КПЛ. Отсутствие данных не всегда говорит об отсутствии эффективности метода лечения.
КПЛ представляет собой важную и недостаточно исследованную клиническую проблему. Таким образом, доказательная база большого количества вариантов терапии, широко применяемых в клинической практике, остается неадекватной. Далее будут обсуждены основы фармакологии и доказательная база для каждого применяемого в рутинной практике препарата, отдельно для наиболее часто встречаемых в клинической практике вариантов заболевания. Краткий обзор традиционно используемых лекарственных препаратов, их фармакодинамики и уровня доказательности приведен в таблицах 1-5.
Кожная форма КПЛ
Топические и системные ГКС
Целью терапии при классической самоограничивающейся кожной форме КПЛ является ускорение процесса разрешения очага, а также симптоматическое облегчение зуда. Стандартной терапией первой линии являются топические ГКС, при этом выбор препарата в большинстве случаев основывается на клиническом опыте врача, чем на данных клинических исследований. К часто применяемым препаратам относят клобетазола пропионат, флуоцинолона ацетонид, бетаметазона дипропионат, триамцинолона ацетонид(также может применяться в виде внутриочаговых инъекций при рефрактерных к лечению случаях гипертрофического КПЛ). Авторы рекомендуют использование мазевых основ, так как они обладают более выраженными увлажняющими свойствами, а также менее сложным составом по сравнению с кремом. Аппликации тГКС применяются при размерах очага до 15% площади тела, при более обширном поражении в ряде случаев предпочтительно использовать системные препараты. Системные ГКС, как для перорального, так и для внутримышечного применения, могут использоваться при резистентных к топическим ГКС формам КПЛ. Наиболее часто применяется преднизолон в дозе 30-60 мг/сутки, длительность терапии зависит от тяжести и рефрактерности заболевания. Плацебо-контролируемое рандомизорованное клиническое исследование показало, что у пациентов, рефрактерных к топическим ГКС наблюдается значительное улучшение на фоне 10-дневного курса системного преднизолона в дозе 30 мг/сутки. Для тяжелых случаев КПЛ продолжительность курса состаляет до 4-6 недель. Необходимо помнить о побочных эффектах системных ГКС, особенно при назначении препаратов этой группы на длительный срок. Необходимо длительное мониторирование артериального давления, уровня глюкозурии мочи. Повторяющихся курсов системных ГКС по возможности необходимо избегать. Обязательным является тщательное обследование пациента для обнаружения симптомов длительного применения и токсичности системных ГКС с использованием соответствующих методов диагностики. Механизм действия системных ГКС скорее неспецифический, основан на индукции иммуносупрессии и противовоспалительном эффекте, реализующемся за счет регуляции действия провоспалительных медиаторов на генетическом, цитокиновом и клеточном уровне. Отсутствие специфичности фармакологического действия приводит к возникновению ряда побочных эффектов, поэтому необходимы дальнейшие исследования по поиску таргетного препарата.
Фототерапия, фотохимиотерапия
Фототерапия, фотохимиотерапия в течение многих лет использовалась в терапии воспалительных дерматозов, в том числе КПЛ, за счет своего комплексного иммуносупрессивного действия. Свежие рандомизированные контролируемые исследования показывают преимущество фототерапии над лечением системными ГКС; в исследовании пациентов с тГКС-рефрактерным заболеванием, 6-недельный курс узкополосной фототерапии УВ-В лучами был ассоциирован с полным ответом у 52% пациентов, в то время как при системной терапии преднизолоном при той же длительности ответ наблюдался у 13% пациентов(однако, преднизолон применялся в дозе меньше стандартной). По данным ретроспективного когортного исследования, узкополосная УФ-В фототерапия и ПУВА(псорален+УФ-А фототерапия) обладают сопоставимой клинической эффективностью при классической кожной форме КПЛ, однако, предпочтительнее использовать узкополосную УФ-В фототерапию, так как метод является более простым, а также обладает более приемлимым профилем безопасности.
Ретиноиды
Ретиноиды длительно применяются для успешного лечения кожной формы КПЛ, при этом наиболее часто назначаемым препаратом является ацитретин. Считается, что фармакологические эффекты ацитретина реализуются через активацию рецепторов ретиноевой кислоты, контролирующих процесс созревания эпидермиса и воспалительный ответ в коже. Двойное слепое плацебо-контролируемое исследование пациентов с кожной формой КПЛ показало, что 8-недельный курс ацитретина в дозе 30 мг/сутки ассоциирован с длительной ремиссией заболевания. Тем не менее, сообщается о более частом возникновении побочных эффектов в группе пациентов, получавших ацитретин, что объясняет отсутствие широкого применения ацитретина и других системных ретиноидов у пациентов с кожной формой КПЛ. В других исследованиях была показана клиническая эффективность других системных ретиноидов — этретината, изотретионина, третиноина, однако, показания к применению препаратов в рутинной практике ограничены.
Поражение слизистой оболочки полости рта при КПЛ
Топические и системные ГКС
Топические ГКС являются препаратами 1 линии для лечения локализованных форм КПЛ слизистой оболочки полости рта. Сильные и очень сильные препараты — клобетазол, триамцинолон, бетаметазон, флуоцитонид, флутиказон — обладают доказанной эффективностью и безопасностью. Эти препараты обычно наносятся 2 раза в день как в неразбавленном виде (например клобетазола пропионат 0,05%), так и смешанными с препаратом Оrabase (например, триамцинолон) в течение 1-2 месяцев с последующим переходом на применение в поддерживающем режиме. Также, возможно применение ГКС в виде внутриочаговых инъекций, однако данных в пользу преимущества данного метода перед остальными недостаточно (существуют только отдельные клинические случаи). Системная терапия с применением пероральных ГКС может быть показана при значительной тяжести заболевания, в случае рефрактерности к наружной терапии, однако доказательная база такого подхода недостаточна, адекватные плацебо-контролируемые исследования не проводились. С учетом широкого спектра побочных явлений на фоне применения системных ГКС, даннная группа препаратов применяется в виде короткого курса с последующим переходом на топическую терапию.
Топические ингибиторы кальциневрина
Интерес к возможности применения топических ингибиторов кальциневрина был привлечен в первую очередь их противовоспалительным действием, отличным от тГКС. Механизм действия препаратов реализуется за счет подавления активности Т-клеток на уровне транскрипционных факторов. Опубликованные исследования по изучению эффективности данной группы препаратов весьма противоречивы — метаанализ, выполненный в 2012г, оценивавший 3 рандомизированных контролируемых исследования показал, что эффективность пимекролимуса не превышает плацебо. Последующие исследования были более обнадеживающими — согласно полученным данным эффективность топических ингибиторов кальциневрина была сравнима с действием тГКС. В исследовании, выполненом в 2014г, было показано, что эффективность пимекролимуса в сравнении с такролимусом несколько выше, в то время как в более свежих исследованиях действие такролимуса и пимекролимуса оказалось эквивалентным. Эти данные были подтверждены в открытом рандомизированном контролируемом исследовании (2017г), пилотном рандомизированном контролируемом исследовании, последующем метаанализе. Многие врачи в своей клинической практике обнаруживают более высокую эффективность такролимуса. К побочным эффектам топических ингибиторов кальциневрина относят локальное раздражение, жжение, особенно на эрозированных очагах (что ограничивает их применение в случае эрозивной формы КПЛ), но в целом их профиль безопасности не уступает длительно применяющимся тГКС. Отсутствие побочных эффектов тГКС обусловливает увеличивающийся интерес к применению данных препаратов в клинической практике.
Топические и системные ретиноиды
Ретиноиды обладают определенным иммуномодулирующим действием за счет прямого воздействия на Т-клетки через ядерные рецепторы ретиноевой кислоты. Топические ретиноиды являются альтернативой тГКС при неэрозивной форме КПЛ и рекомендуются в качестве препарата 2 линии терапии по мнению World Workshop in Oral Medicine IV. Несмотря на доказанную эффективность топического третиноина и изотретиноина 0,1% (в плацебо-контролируемых исследованиях), в одном из исследований была доказана более низкая эффективность по сравнению с тГКС. К побочным эффектам относят местное раздражение, фоточувствительность, тератогенность. Возможность рецидива заболевания в течение 2-5 недель после прекращения использования препарата значительно ограничивает широкое применение топических ретиноидов в повседневной практике. Применение системных ретиноидов (этретината, изотретиноина) ограничено в связи с недостаточным соотношением риск-польза, однако, использование алитретиноина может быть более успешным.




![Рис. 2. Зависимость между дозой диклофенака (Д), напроксена (Нап) и эторикоксиба (Это) и величиной эффекта при остеоартрите [3]](https://irknotary.ru/wp-content/uploads/ris-2-zavisimost-mezhdu-dozoj-diklofenaka-d-naproksena-nap-i-330x140.jpg)
